مفصل شاركو: دليل شامل لعلاج القدم السكرية في صنعاء | د. هطيف
الخلاصة الطبية
مفصل شاركو هو حالة خطيرة تصيب المفاصل، غالباً في القدم والكاحل، نتيجة لتلف الأعصاب وفقدان الإحساس الوقائي، مما يؤدي إلى تدمير تدريجي للعظام والمفاصل. السبب الرئيسي هو اعتلال الأعصاب السكري. يشمل العلاج تقييد الوزن، التثبيت، وفي الحالات المتقدمة، الجراحة.
مقدمة: مفصل شاركو — دليل شامل لإنقاذ قدمك في صنعاء
تخيل للحظة أنك تمشي على قدميك دون أن تشعر بالألم الذي ينبهك لوجود مشكلة. هذا بالضبط ما يحدث في حالة طبية معقدة تُعرف باسم "مفصل شاركو" (Charcot Joint) أو "اعتلال شاركو العصبي المفصلي" (Charcot Neuroarthropathy). إنها حالة خطيرة يمكن أن تؤثر بشكل كبير على جودة حياة المرضى، خاصة أولئك الذين يعانون من مرض السكري. في هذه الحالة، تفقد الأعصاب في القدم والكاحل قدرتها على إرسال إشارات الألم، مما يؤدي إلى تدمير تدريجي للعظام والمفاصل دون أن يشعر المريض بذلك. ومع كل خطوة، تتفاقم المشكلة، وقد تتشوه القدم بشكل كبير.
يُعد مفصل شاركو تحديًا طبيًا يتطلب فهمًا عميقًا ورعاية متخصصة. غالبًا ما تبدأ المشكلة بإصابة بسيطة قد لا يتذكرها المريض، ومع مرور الوقت، تتطور إلى التهاب وتكسر في العظام وتشوهات واضحة. إذا تُركت دون علاج، يمكن أن تؤدي إلى قروح مزمنة، عدوى خطيرة، وقد تصل في بعض الحالات إلى بتر الطرف المصاب.
لكن الخبر السار هو أن التشخيص المبكر والعلاج الفعال يمكن أن يحدثا فرقًا هائلاً في الحفاظ على القدم وتحسين نوعية الحياة. في عيادة الأستاذ الدكتور محمد هطيف — استشاري جراحة العظام والعمود الفقري في صنعاء، اليمن، والبروفيسور بجامعة صنعاء، وصاحب الخبرة الممتدة لأكثر من 20 عامًا — ندرك تمامًا حجم القلق الذي قد ينتاب مرضى مفصل شاركو وعائلاتهم. لذلك، نلتزم بتقديم أحدث وأشمل طرق التشخيص والعلاج، بدءًا من التدابير التحفظية وصولًا إلى التدخلات الجراحية المتقدمة باستخدام أحدث التقنيات مثل المناظير 4K والجراحة الميكروسكوبية، مع التزام تام بمبادئ الأمانة الطبية لضمان أفضل النتائج لمرضانا.
يهدف هذا الدليل الشامل إلى تسليط الضوء على كل ما يتعلق بمفصل شاركو، من أسبابه وأعراضه إلى أحدث طرق التشخيص والعلاج، لنمكنك من اتخاذ قرارات مستنيرة بشأن صحة قدميك.
تشريح القدم والكاحل: فهم أساسي لمفصل شاركو
لفهم كيف يؤثر مفصل شاركو على القدم، من الضروري التعرف على البنية المعقدة لهذه المنطقة الحيوية من الجسم. تتكون القدم والكاحل من 26 عظمة، 33 مفصلاً، وأكثر من 100 رباط ووتر وعضلة، تعمل جميعها بتناغم لتمكين المشي والجري والقفز والحفاظ على التوازن.
المكونات الرئيسية:
-
العظام:
تنقسم القدم إلى ثلاثة أجزاء رئيسية:
- العقب (Hindfoot): يضم عظم الكاحل (Talus) وعظم العقب (Calcaneus).
- منتصف القدم (Midfoot): يضم العظم الزورقي (Navicular)، العظم المكعبي (Cuboid)، والعظام الإسفينية (Cuneiforms الثلاثة). هذه العظام تشكل أقواس القدم التي تمتص الصدمات.
- مقدمة القدم (Forefoot): تتكون من 5 عظام مشط القدم (Metatarsals) و14 عظمة سلامية (Phalanges) تشكل أصابع القدم.
- المفاصل: تسمح هذه المفاصل بالحركة المرنة للقدم وتوزيع الوزن. الأربطة القوية تثبت هذه المفاصل.
- الأعصاب: شبكة معقدة من الأعصاب الحسية والحركية تمتد عبر القدم والكاحل. الأعصاب الحسية مسؤولة عن نقل الإحساس باللمس والضغط والألم ودرجة الحرارة إلى الدماغ، بينما تتحكم الأعصاب الحركية في حركة العضلات.
- الأوعية الدموية: تمد الدم الغني بالأكسجين والمغذيات إلى جميع أنسجة القدم.
في حالة مفصل شاركو، تتأثر بشكل أساسي الأعصاب الحسية، مما يؤدي إلى فقدان الإحساس الوقائي (Protective Sensation). هذا يعني أن القدم تفقد قدرتها على الشعور بالألم أو الضغط الزائد، مما يجعلها عرضة للإصابات المتكررة دون أن يدرك المريض ذلك. تتراكم هذه الإصابات الدقيقة، ومع مرور الوقت، تؤدي إلى تكسر العظام وتآكل المفاصل وتشوهها، وهو ما يميز حالة مفصل شاركو.
ما هو مفصل شاركو؟ تعريف شامل وأهميته
مفصل شاركو، أو اعتلال شاركو العصبي المفصلي، هو حالة تنكسية مزمنة ومدمرة تصيب المفاصل، تحدث نتيجة لاضطراب في الجهاز العصبي (اعتلال الأعصاب). يؤدي هذا الاضطراب إلى فقدان الإحساس في المفصل المتأثر، مما يجعله عرضة للإصابات المتكررة التي لا يشعر بها المريض. هذه الإصابات تتسبب في تدمير العظام والغضاريف والأربطة المحيطة بالمفصل، مما يؤدي إلى تشوهات شديدة، عدم استقرار المفصل، وفي النهاية تدميره بالكامل.
الأهمية والتأثير:
تكتسب هذه الحالة أهمية بالغة لأنها غالبًا ما تصيب القدم والكاحل لدى مرضى السكري، مما يعرضهم لخطر كبير من المضاعفات الخطيرة، بما في ذلك القرح المزمنة، والعدوى، والبتر. في غياب الألم الذي يعد إشارة تحذير طبيعية، تستمر الضغوط على المفصل المتضرر، مما يفاقم الضرر بشكل سريع وخطير.
يُعرف مفصل شاركو بأنه "قنبلة موقوتة" في قدم مريض السكري، حيث يمكن أن تتحول قدم سليمة ظاهريًا إلى قدم مشوهة ومدمرة خلال أسابيع قليلة إذا لم يتم التشخيص والعلاج الفوري. هذا هو السبب في أن الوعي بهذه الحالة والبحث عن الرعاية المتخصصة من خبراء مثل الأستاذ الدكتور محمد هطيف أمر حيوي للحفاظ على صحة وسلامة القدم.
الأسباب الرئيسية والعوامل الخطرة: لماذا يصاب البعض بمفصل شاركو؟
السبب الجوهري لمفصل شاركو هو اعتلال الأعصاب، والذي يؤدي إلى فقدان الإحساس الوقائي في القدم. بينما يمكن أن يحدث اعتلال الأعصاب لأسباب مختلفة، فإن مرض السكري هو المتهم الرئيسي والأكثر شيوعًا.
1. اعتلال الأعصاب السكري (Diabetic Neuropathy): السبب الأول
يعد مرض السكري غير المتحكم فيه لفترات طويلة هو السبب الأكثر شيوعًا لاعتلال الأعصاب المحيطية. ارتفاع مستويات السكر في الدم بشكل مزمن يؤدي إلى تلف الأعصاب الحسية والحركية واللاإرادية، مما يؤثر على قدرتها على نقل الإشارات.
*
فقدان الإحساس بالألم:
هو العنصر الحاسم. المريض لا يشعر بالخدوش، الجروح، الحروق، أو الضغط المفرط على القدم.
*
ضعف العضلات:
قد يؤثر اعتلال الأعصاب على الأعصاب الحركية، مما يسبب ضعفًا في عضلات القدم وتشوهًا في شكلها، مما يزيد من نقاط الضغط غير الطبيعية.
*
تغير تدفق الدم:
قد يؤثر أيضًا على الأوعية الدموية، مما يؤثر على إمداد العظام والمفاصل بالمغذيات ويضعفها.
2. الإصابات الطفيفة والمتكررة (Minor Repetitive Trauma)
بمجرد فقدان الإحساس الوقائي، تصبح القدم عرضة للإصابات المتكررة وغير الملاحظة. يمكن أن تكون هذه الإصابات بسيطة جدًا، مثل المشي حافي القدمين على أرض صلبة، أو ارتداء أحذية غير مناسبة، أو حتى المشي لمسافات طويلة. بدون إشارات الألم، يستمر المريض في تحميل الوزن على المفصل المصاب، مما يؤدي إلى:
* كسور صغيرة في العظام.
* التهاب في الأربطة والمفاصل.
* تآكل الغضاريف.
* عدم استقرار المفصل.
تتراكم هذه الإصابات بمرور الوقت، مما يؤدي إلى تدمير تدريجي وهيكلي للقدم.
3. العوامل الخطرة الأخرى
بينما السكري هو السبب الرئيسي، هناك حالات أخرى نادرة يمكن أن تؤدي إلى اعتلال الأعصاب وبالتالي مفصل شاركو:
*
أمراض الجهاز العصبي:
مثل التصلب المتعدد، مرض الزهري (Syphilis)، التكهف النخاعي (Syringomyelia).
*
اعتلال الأعصاب الكحولي (Alcoholic Neuropathy).
*
الجذام (Leprosy).
*
إصابات الحبل الشوكي.
*
بعض الأدوية والعلاج الكيميائي.
نقاط أساسية يجب تذكرها:
* مفصل شاركو ليس سببه السكري بحد ذاته، بل المضاعفات العصبية للسكري.
* ليس كل مريض بالسكري سيصاب بمفصل شاركو، ولكن من يعانون من اعتلال الأعصاب السكري الشديد هم الأكثر عرضة للخطر.
* العناية الجيدة بالسكري والتحكم في مستويات السكر في الدم هما خط الدفاع الأول للوقاية.
الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أهمية الفحص الدوري لمرضى السكري، وخاصة اختبار الإحساس بالقدم، لتحديد المعرضين لخطر الإصابة بمفصل شاركو قبل تفاقم الحالة.
أعراض مفصل شاركو: كيف تتعرف عليها مبكرًا؟
التشخيص المبكر هو المفتاح لإنقاذ القدم في حالات مفصل شاركو. ومع ذلك، قد تكون الأعراض خادعة في البداية بسبب غياب الألم أو وجود آلام خفيفة لا تتناسب مع شدة الإصابة. يجب على مرضى السكري وأقاربهم أن يكونوا يقظين لأي تغييرات في القدم.
الأعراض المبكرة (Acute Stage - مرحلة الالتهاب الحاد):
هذه المرحلة غالبًا ما تحدث بعد إصابة بسيطة أو غير ملحوظة:
1.
تورم (Swelling):
غالبًا ما يكون تورمًا كبيرًا ومفاجئًا في القدم أو الكاحل دون سبب واضح، وقد لا يكون مؤلمًا.
2.
احمرار (Redness):
يصبح الجلد فوق المفصل المصاب أحمر اللون.
3.
دفء (Warmth):
القدم المصابة تكون أكثر دفئًا بشكل ملحوظ عند لمسها مقارنة بالقدم الأخرى (قد يصل الفرق إلى عدة درجات مئوية).
4.
ألم خفيف أو غائب:
قد يشعر بعض المرضى بألم خفيف وغير محدد، بينما لا يشعر البعض الآخر بأي ألم على الإطلاق، وهذا هو الخطر الأكبر.
5.
زيادة الحساسية:
قد يلاحظ بعض المرضى شعورًا بالوخز أو الحرقان.
الأعراض المتأخرة (Chronic Stage - مرحلة التشوه المزمن):
إذا لم يتم علاج مفصل شاركو في مراحله المبكرة، فإن التدمير المستمر يؤدي إلى تشوهات دائمة:
1.
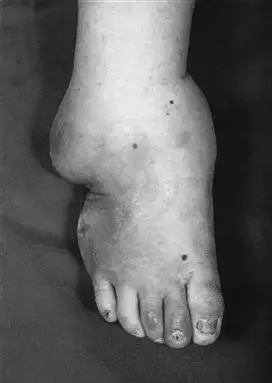
تشوه القدم (Foot Deformity):
*
قدم الروكر بوتوم (Rocker-Bottom Foot):
وهي السمة الأكثر شيوعًا. يصبح الجزء السفلي من القدم محدبًا للخارج بدلاً من كونه مسطحًا، مما يخلق نتوءًا عظميًا يبرز من باطن القدم.
*
انهيار قوس القدم:
يختفي القوس الطبيعي للقدم.
*
انحراف أصابع القدم:
قد تنحرف الأصابع أو تتغير وضعيتها.
*
توسع القدم:
قد تبدو القدم أوسع وأقصر.
2.
عدم استقرار المفصل (Joint Instability):
تصبح المفاصل رخوة وغير مستقرة، مما يجعل المشي صعبًا وغير آمن.
3.
القرح المزمنة (Chronic Ulcers):
بسبب نقاط الضغط غير الطبيعية التي تخلقها التشوهات، تتكون قروح يصعب شفاؤها، خاصة في باطن القدم، مما يزيد من خطر العدوى.
4.
العدوى (Infection):
القروح المفتوحة هي بوابة لدخول البكتيريا، مما قد يؤدي إلى عدوى العظام (التهاب العظم والنقي) أو عدوى الأنسجة الرخوة، وقد تتطلب البتر في الحالات الشديدة.
5.
صعوبة المشي:
يصبح المشي مؤلمًا وصعبًا، وقد يحتاج المريض إلى دعامات أو أحذية خاصة.
نصيحة هامة من الأستاذ الدكتور محمد هطيف: أي تورم أو احمرار أو دفء غير مبرر في قدم مريض السكري يجب أن يُنظر إليه على أنه حالة طارئة تتطلب تقييمًا طبيًا فوريًا. لا تنتظروا الألم، فقد لا يأتي أبدًا حتى بعد حدوث ضرر كبير! الفحص السريري الدقيق والتصوير بالأشعة ضروريان لتأكيد التشخيص واستبعاد الحالات الأخرى المشابهة.
مراحل تطور مفصل شاركو: من الالتهاب إلى التشوه
لفهم كيفية تطور مفصل شاركو، يعتمد الأطباء غالبًا على تصنيف Eichenholtz، الذي يقسم الحالة إلى ثلاث مراحل رئيسية:
جدول 1: مراحل مفصل شاركو (تصنيف Eichenholtz)
| المرحلة | الوصف | الأعراض الرئيسية | التغيرات التشريحية | الأهداف العلاجية |
|---|---|---|---|---|
| I: المرحلة التفتتية / التفتت الحاد (Development/Fragmentation) | هذه هي المرحلة الحادة، وتتميز بوجود التهاب نشط وتدمير للعظام. تحدث بعد إصابة (قد لا يشعر بها المريض) تؤدي إلى تكسير عظمي حاد. | تورم حاد، احمرار، دفء ملحوظ في القدم (أكثر دفئًا من القدم الأخرى)، ألم خفيف أو غائب تمامًا. | كسور عظمية متعددة، تفتت العظام، تخلخل المفاصل، ظهور حطام عظمي في المفصل. | الهدف الرئيسي: إيقاف التدمير العظمي والمفصلي. يتطلب تثبيتًا صارمًا (مثل الجبيرة الكلية الملامسة - TCC) وعدم تحميل وزن على القدم المصابة على الإطلاق لمنع تفاقم الضرر. |
| II: مرحلة الاندماج / التلاحم (Coalescence) | تبدأ هذه المرحلة عندما تقل حدة الالتهاب، ويبدأ الجسم في محاولة إصلاح الضرر العظمي. تستمر عملية إعادة تشكيل العظام. | يقل التورم والاحمرار والحرارة تدريجيًا. قد تبدأ التشوهات في الظهور. لا يزال الألم غائبًا أو خفيفًا. | تبدأ الشظايا العظمية في الاندماج والالتئام. قد تتشكل عظام جديدة، ولكنها غالبًا ما تكون غير منظمة، مما يؤدي إلى تشوهات. | الهدف الرئيسي: الحفاظ على الاستقرار ومنع المزيد من التشوه. يستمر التثبيت وتقييد الوزن. قد يتم النظر في التدخل الجراحي لتصحيح التشوهات وتثبيت المفصل إذا لم ينجح العلاج التحفظي. |
| III: مرحلة إعادة التشكيل / الدمج (Reconstruction/Remodeling) | تعتبر هذه المرحلة مزمنة وغير نشطة. يهدأ الالتهاب تمامًا، ويتم إعادة تشكيل العظام، ولكن عادةً ما تكون القدم قد تعرضت لتشوه دائم. | لا يوجد تورم أو دفء حاد. التشوه يكون واضحًا ودائمًا (مثل قدم الروكر بوتوم). قد تظهر قروح مزمنة بسبب نقاط الضغط غير الطبيعية. | استقرار العظام المعاد تشكيلها، ولكن مع تشوهات هيكلية واضحة. قد تتصلب المفاصل. خطر كبير للإصابة بالقروح والعدوى. | الهدف الرئيسي: إدارة التشوهات الناتجة، توفير الدعم للقدم، ومنع المضاعفات مثل القروح والعدوى. يتضمن استخدام أحذية خاصة ودعامات تقويمية. قد تكون الجراحة ضرورية لتصحيح التشوهات وتوفير قدم وظيفية يمكن ارتداء الأحذية عليها وتقليل خطر القروح. |
فهم هذه المراحل أمر بالغ الأهمية لتحديد النهج العلاجي الأمثل. يؤكد الأستاذ الدكتور محمد هطيف على أن التدخل في المرحلة الأولى هو الأكثر فاعلية في منع التشوهات المدمرة، ولكن حتى في المراحل المتأخرة، يمكن تقديم علاجات فعالة لتحسين جودة حياة المريض.
تشخيص مفصل شاركو: دقة عالية لإنقاذ قدمك
نظرًا لخطورة مفصل شاركو، فإن التشخيص الدقيق والسريع أمر بالغ الأهمية. في عيادة الأستاذ الدكتور محمد هطيف ، يتم اتباع نهج شامل ومُتكامل لتشخيص هذه الحالة المعقدة، مع الاستفادة من خبرة الدكتور الممتدة لأكثر من 20 عامًا وأحدث التقنيات.
1. التاريخ الطبي والفحص السريري: أساس التشخيص
- التاريخ الطبي الدقيق: يستفسر الدكتور هطيف عن تاريخ المريض مع مرض السكري (مدة الإصابة، مستوى التحكم في السكر)، وجود اعتلال الأعصاب، أي إصابات سابقة بالقدم، والأدوية التي يتناولها المريض.
-
الفحص السريري الشامل:
- فحص القدمين: يتم البحث عن التورم، الاحمرار، الدفء (باللمس ومقارنة درجة الحرارة بالقدم الأخرى)، التشوهات، القروح، ومناطق الضغط غير الطبيعية.
- تقييم الإحساس العصبي: باستخدام اختبار Monofilament لتقييم الإحساس بالضغط، واختبار الاهتزاز والشعور باللمس والألم.
- تقييم الدورة الدموية: فحص نبضات القدم وتقييم تدفق الدم.
- تقييم المفاصل: مدى حركة المفاصل، وجود عدم استقرار.
2. التصوير الطبي: رؤية ما بالداخل
-
الأشعة السينية (X-rays):
هي الفحص الأول والرئيسي. يمكن أن تظهر:
- الكسور العظمية الصغيرة أو الكبيرة.
- تفتت العظام وتخلخل المفاصل في المرحلة الحادة.
- علامات الالتئام أو التكلس غير المنتظم في مراحل الشفاء.
- التشوهات الهيكلية مثل قدم الروكر بوتوم في المراحل المزمنة.
- مراقبة تقدم المرض بمرور الوقت.
-
التصوير بالرنين المغناطيسي (MRI):
يوفر صورًا تفصيلية للأنسجة الرخوة (الأربطة، الأوتار، العضلات) والعظام، ويمكنه:
- الكشف عن الوذمة العظمية (Bone Marrow Edema) والالتهاب في المراحل المبكرة جدًا قبل ظهورها في الأشعة السينية.
- تمييز مفصل شاركو عن التهاب العظم والنقي (Osteomyelitis)، وهو تحدٍ تشخيصي شائع.
- تقييم مدى الضرر المفصلي والأربطة.
-
التصوير المقطعي المحوسب (CT Scan):
يقدم تفاصيل أوضح للعظام وهيكلها، ويكون مفيدًا بشكل خاص في:
- تقييم مدى التشوهات العظمية المعقدة.
- التخطيط الجراحي الدقيق.
- مسح العظام بالنظائر المشعة (Bone Scan): يمكن أن يساعد في تحديد المناطق النشطة من الالتهاب وتدمير العظام، وهو مفيد في التمييز بين مفصل شاركو الحاد والمزمن، وأحيانًا عن العدوى.
3. الفحوصات المخبرية: استبعاد العدوى
لا توجد فحوصات دم محددة لتشخيص مفصل شاركو، ولكن قد يطلب
الدكتور هطيف
فحوصات لاستبعاد العدوى، خاصة إذا كانت هناك قروح:
*
عدد الدم الكامل (CBC):
للبحث عن علامات الالتهاب.
*
سرعة ترسب الدم (ESR) والبروتين المتفاعل C (CRP):
مؤشرات عامة للالتهاب، وقد تكون مرتفعة في كل من مفصل شاركو الحاد والعدوى.
*
زراعة الأنسجة/الصديد:
إذا كانت هناك قرحة، لأخذ عينة وتحديد البكتيريا المسببة للعدوى.
تشخيص تفريقي: من المهم جدًا التمييز بين مفصل شاركو والتهاب العظم والنقي، حيث تتطلب كلتا الحالتين خطط علاج مختلفة تمامًا. خبرة الأستاذ الدكتور محمد هطيف في قراءة الصور الشعاعية وتفسيرها، بالإضافة إلى الفحص السريري الدقيق، هي مفتاح التشخيص الصحيح في هذه الحالات المعقدة.
خيارات علاج مفصل شاركو: نهج متكامل ومخصص في عيادة د. هطيف
يتطلب علاج مفصل شاركو نهجًا شاملاً ومتعدد التخصصات، يهدف إلى إيقاف التدمير العظمي، الحفاظ على استقرار القدم، تصحيح التشوهات، ومنع المضاعفات. في عيادة الأستاذ الدكتور محمد هطيف ، يتم تصميم خطة علاج فردية لكل مريض، مع الأخذ في الاعتبار مرحلة المرض، شدته، والحالة الصحية العامة للمريض. تعتمد الخيارات العلاجية على ما إذا كانت الحالة في المرحلة الحادة (الالتهاب والتفتت) أو المزمنة (التشوه).
1. العلاج التحفظي (غير الجراحي): خط الدفاع الأول
العلاج التحفظي هو حجر الزاوية في إدارة مفصل شاركو، خاصة في المراحل المبكرة والحادة، ويهدف إلى تقييد الحركة وتقليل الضغط على القدم لمنع المزيد من التلف.
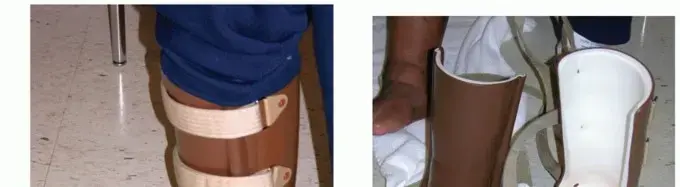
أ. تقييد الوزن والتثبيت (Offloading and Immobilization):
- الجبيرة الكلية الملامسة (Total Contact Cast - TCC): تعتبر المعيار الذهبي للعلاج غير الجراحي في المرحلة الحادة. يتم تطبيق جبيرة مخصصة بدقة على القدم والساق لتوزيع الضغط بالتساوي وتقليل أي حركة في المفصل المصاب، مما يسمح للعظام بالالتئام. يتم تغييرها بانتظام (كل 1-2 أسبوع) لمراقبة الجلد وتعديلها مع تغير تورم القدم.
- الجبائر المتحركة (Removable Walkers/Boots): تستخدم في المراحل الأقل حدة أو بعد فترة من الجبيرة الكلية، وتوفر دعمًا وثباتًا مع إمكانية إزالتها للنظافة.
- العكازات أو الكرسي المتحرك: قد يكون من الضروري عدم تحميل أي وزن على القدم المصابة على الإطلاق لفترة طويلة (عدة أشهر) لضمان الشفاء.
- أحذية تقويم العظام الخاصة والدعامات (Custom Orthopedic Shoes and Braces): بعد اكتمال مرحلة الشفاء العظمي، يتم تصميم أحذية ودعامات خاصة لدعم القدم، توزيع الضغط بالتساوي، وتجنب نقاط الضغط التي قد تسبب القروح. هذا أمر حيوي للوقاية من تكرار المشكلة.
ب. الأدوية:
- أدوية تقوية العظام (Bone-Strengthening Medications): مثل البيسفوسفونات (Bisphosphonates) التي يمكن أن تساعد في تقليل إعادة امتصاص العظم والحد من تدمير العظام في المراحل الحادة.
- مضادات الالتهاب: قد تستخدم للتحكم في الالتهاب والتورم.
- مسكنات الألم: للتحكم في أي ألم قد يشعر به المريض.
- التحكم في مستويات السكر: يعتبر التحكم الصارم في مستويات الجلوكوز في الدم أمرًا ضروريًا لإدارة السبب الجذري لاعتلال الأعصاب.
ج. المراقبة الدورية:
الفحص الدوري المنتظم للقدمين ضروري لمراقبة أي تغيرات، وتقييم فعالية العلاج، والكشف المبكر عن أي مضاعفات مثل القروح أو العدوى.
2. العلاج الجراحي: متى يصبح ضروريًا؟
التدخل الجراحي يُعد خيارًا في حالات معينة لا تستجيب للعلاج التحفظي، أو عندما تكون هناك تشوهات شديدة تعرض القدم لخطر كبير من القروح والعدوى والبتر. الأستاذ الدكتور محمد هطيف ، بخبرته الواسعة وتقنياته الجراحية المتقدمة، يقدم حلولاً جراحية دقيقة لمرضى مفصل شاركو.
أ. أهداف الجراحة:
- تصحيح التشوهات: إعادة تنظيم العظام لتصحيح تشوه قدم الروكر بوتوم أو غيرها من التشوهات التي تسبب نقاط ضغط عالية.
- تثبيت المفصل: دمج العظام لإنشاء مفصل مستقر وثابت (Arthrodesis).
- إزالة النتوءات العظمية: إزالة أي نتوءات عظمية حادة تسبب الاحتكاك أو القروح.
- علاج القروح والعدوى: في بعض الحالات، قد تتضمن الجراحة تنظيف القروح أو إزالة العظام المصابة بالعدوى.
- الحفاظ على القدم الوظيفية: تمكين المريض من ارتداء الأحذية العادية والمشي بأمان وتقليل خطر البتر.
ب. أنواع الجراحات الشائعة:
- الدمج المفصلي (Arthrodesis): وهو الإجراء الأكثر شيوعًا. يتم دمج العظام المتضررة والمفاصل غير المستقرة باستخدام صفائح ومسامير أو قضبان داخلية لتثبيتها في وضع تشريحي سليم. هذا يخلق مفصلاً صلبًا ولكنه مستقر.
- إعادة بناء القدم (Reconstructive Surgery): تتضمن قطع وإعادة ترتيب العظام لتصحيح التشوهات الشديدة.
- إزالة النتوءات (Exostectomy): إزالة أي أجزاء عظمية بارزة قد تسبب ضغطًا أو قروحًا.
- البتر (Amputation): في الحالات الشديدة جدًا التي تفشل فيها جميع العلاجات الأخرى، وتكون القدم مهددة بعدوى لا يمكن السيطرة عليها أو ضرر لا يمكن إصلاحه، قد يكون البتر هو الخيار الوحيد لإنقاذ حياة المريض. يعتبر الدكتور هطيف البتر دائمًا الملاذ الأخير بعد استنفاد جميع الخيارات الممكنة للحفاظ على الطرف.
جدول 2: مقارنة بين العلاج التحفظي والجراحي لمفصل شاركو
| الميزة | العلاج التحفظي | العلاج الجراحي |
|---|---|---|
| المرحلة المفضلة | المراحل المبكرة والحادة (I و II)، أو كعلاج وقائي. | المراحل المزمنة (III) مع تشوهات شديدة، فشل العلاج التحفظي، عدم استقرار المفصل، أو خطر القرح/العدوى. |
| الإجراءات | تثبيت الجبيرة الكلية الملامسة (TCC)، جبائر، أحذية خاصة، تقييد الوزن، أدوية، مراقبة دورية. | دمج العظام (Arthrodesis)، إعادة بناء القدم، إزالة النتوءات، (البتر كخيار أخير). |
| الهدف الأساسي | إيقاف تطور المرض، حماية المفصل، تخفيف الالتهاب، السماح بالالتئام الطبيعي للعظام. | تصحيح التشوهات، توفير الاستقرار للقدم، إزالة نقاط الضغط، منع المضاعفات الخطيرة. |
| مدة العلاج | طويلة (عدة أشهر إلى سنة أو أكثر) تتطلب صبرًا والتزامًا. | تتطلب فترة نقاهة أولية (عادةً 6-12 أسبوعًا) ثم إعادة تأهيل طويلة (عدة أشهر). |
| المخاطر | تفاقم التشوه في حال عدم الالتزام، قروح الجلد من الجبيرة، طول فترة عدم تحميل الوزن. | عدوى الجرح، عدم التئام العظام (Nonunion)، تلف الأعصاب، النزيف، تكون جلطات دموية، الحاجة إلى جراحات إضافية، البتر. |
| التعافي | بطيء، يتطلب تعديلات في نمط الحياة، التزامًا مدى الحياة بالأحذية والدعامات. | فترة نقاهة أولية في السرير، ثم إعادة تأهيل مكثف. قد يستغرق التعافي الكامل لعدة أشهر. |
| النتائج المتوقعة | الحفاظ على القدم مع تشوه بسيط أو متوسط، تقليل الألم. يتطلب رعاية مستمرة. | قدم أكثر استقرارًا ووظيفية، تقليل التشوهات، القدرة على ارتداء الأحذية، انخفاض خطر القروح، تحسين نوعية الحياة (في الحالات الناجحة). |
| دور د. هطيف | الإشراف الدقيق على تطبيق الجبائر، تعديلها، المتابعة، وصف الأدوية، توجيه المريض بشأن العناية بالقدم. | إجراء الجراحة بأعلى مستويات الدقة باستخدام تقنيات حديثة (المناظير، الميكروسكوب)، التخطيط الجراحي المتقدم، الإشراف على مرحلة ما بعد الجراحة والتأهيل. |
يتمتع الأستاذ الدكتور محمد هطيف بخبرة فريدة في اتخاذ القرارات العلاجية الصعبة لحالات مفصل شاركو، ويستخدم أحدث الأساليب والتقنيات لضمان أفضل النتائج الممكنة لمرضاه في صنعاء واليمن.
تفاصيل الإجراءات الجراحية في عيادة د. هطيف: تقنيات حديثة لنتائج أفضل
عندما يصبح التدخل الجراحي ضروريًا لعلاج مفصل شاركو، فإن الدقة الجراحية والتخطيط المسبق هما مفتاح النجاح. في عيادة الأستاذ الدكتور محمد هطيف ، يتم تطبيق أعلى معايير الجودة والتقنيات الجراحية الحديثة لضمان أفضل النتائج للمرضى.
1. التخطيط الجراحي المتقدم:
قبل أي جراحة، يقوم
الدكتور هطيف
بإجراء تقييم شامل يتضمن:
*
تحليل دقيق لصور الأشعة:
الأشعة السينية، الرنين المغناطيسي، وأحيانًا الأشعة المقطعية ثلاثية الأبعاد، لتحديد مدى التلف، موقع التشوهات، وحالة العظام المتبقية.
*
نمذجة ثلاثية الأبعاد (إذا لزم الأمر):
في الحالات المعقدة، قد يتم استخدام نماذج ثلاثية الأبعاد للقدم لتخطيط الشقوق، وتحديد الزوايا الصحيحة لقطع العظام، واختيار حجم ونوع الغرسات (الصفائح والمسامير) بدقة متناهية.
*
تقييم الحالة الصحية العامة:
التأكد من أن المريض مؤهل للجراحة، والتحكم الأمثل في مستويات السكر في الدم وأي أمراض مزمنة أخرى.
2. عملية الدمج المفصلي (Arthrodesis) كنموذج:
تُعد عملية الدمج المفصلي (تثبيت المفاصل) هي الأكثر شيوعًا في جراحة مفصل شاركو، خاصةً في القدم والكاحل. الخطوات الأساسية تتضمن:
*
الوصول الجراحي:
يتم إجراء شق أو شقوق جراحية على القدم للوصول إلى العظام والمفاصل المتضررة.
*
تنظيف المفصل:
إزالة أي أنسجة متضررة، غضاريف تالفة، أو عظام متكسرة وحطام عظمي.
*
تصحيح التشوه:
يتم قطع العظام وإعادة ترتيبها بعناية فائقة لتصحيح أي تشوهات، مثل قدم الروكر بوتوم، وإعادة القدم إلى وضع تشريحي أقرب للطبيعي قدر الإمكان.
*
تثبيت العظام:
بعد إعادة الترتيب، يتم تثبيت العظام معًا باستخدام غرسات معدنية مثل الصفائح، والمسامير، والقضبان. هذه الغرسات تعمل على إبقاء العظام في مكانها حتى تلتئم وتندمج معًا.
*
تطعيم العظام (Bone Grafting):
في بعض الحالات، قد يتم استخدام طعم عظمي (من جسم المريض نفسه أو من بنك العظام) للمساعدة في تعزيز عملية الاندماج والشفاء، خاصة إذا كان هناك فقدان كبير في كتلة العظم.
*
إغلاق الجرح:
بعد التأكد من الثبات، يتم إغلاق الشقوق الجراحية بعناية فائقة.
3. دور التقنيات الحديثة في عيادة د. هطيف:
الأستاذ الدكتور محمد هطيف
يحرص على استخدام أحدث التقنيات لرفع مستوى الدقة وتقليل المضاعفات وتحسين النتائج:
*
المناظير الجراحية 4K (Arthroscopy 4K):
في بعض الحالات، وخاصة لتقييم المفاصل أو إجراء تعديلات طفيفة، يمكن استخدام المناظير عالية الدقة (4K) لتقديم رؤية واضحة ومكبرة داخل المفصل. هذا يسمح بإجراءات أقل توغلاً وتقليل حجم الشقوق، مما يساهم في تعافٍ أسرع.
*
الجراحة الميكروسكوبية (Microsurgery):
لبعض الإجراءات الدقيقة التي تتطلب التعامل مع الأوعية الدموية الدقيقة أو الأعصاب، قد تكون الجراحة الميكروسكوبية ضرورية لضمان الحفاظ على هذه الهياكل الحيوية وتقليل خطر تلفها.
*
أدوات التوجيه الحديثة:
استخدام أجهزة التوجيه والتصوير أثناء الجراحة لضمان وضع دقيق للغرسات وتصحيح مثالي للتشوهات.
بعد الجراحة، يتم وضع جبيرة أو دعامة للحفاظ على تثبيت القدم بشكل صارم خلال فترة الشفاء الأولية، والتي قد تمتد لعدة أشهر. الالتزام بتعليمات الدكتور هطيف وفريق عمله خلال هذه الفترة أمر بالغ الأهمية لنجاح الجراحة.
إعادة التأهيل بعد العلاج: استعادة الوظيفة والحياة الطبيعية
سواء كان العلاج تحفظيًا أو جراحيًا، فإن مرحلة إعادة التأهيل لا تقل أهمية عن العلاج نفسه في استعادة وظيفة القدم ومنع المضاعفات المستقبلية. في عيادة الأستاذ الدكتور محمد هطيف ، يتم وضع برنامج تأهيلي مفصل وشخصي لكل مريض.
1. بعد العلاج التحفظي (الجبيرة الكلية الملامسة - TCC):
- فترة التثبيت: تتراوح عادةً من 3 إلى 6 أشهر أو أكثر، وخلال هذه الفترة، يجب عدم تحميل وزن على القدم المصابة.
- الانتقال التدريجي: بعد إزالة الجبيرة، يتم الانتقال تدريجيًا إلى دعامة قابلة للإزالة أو حذاء خاص مصمم خصيصًا.
- العلاج الطبيعي: قد يوصي الدكتور هطيف بتمارين لطيفة لتحسين نطاق حركة المفصل وقوة العضلات التي قد تكون ضعفت بسبب عدم الاستخدام.
- الرعاية المستمرة للقدم: الاستمرار في ارتداء الأحذية الخاصة أو الدعامات مدى الحياة لمنع تكرار المشكلة وتوزيع الضغط بشكل صحيح. الفحص اليومي للقدم ضروري.
2. بعد الجراحة: رحلة التعافي خطوة بخطوة
تعتبر فترة التعافي بعد جراحة مفصل شاركو أطول وأكثر تعقيدًا وتتطلب التزامًا صارمًا.
*
فترة عدم تحميل الوزن (Non-Weight Bearing):
*
مباشرة بعد الجراحة:
يتم وضع جبيرة أو دعامة ثابتة للقدم والكاحل. يجب عدم تحميل أي وزن على القدم المصابة لمدة تتراوح عادةً بين 6 إلى 12 أسبوعًا، وقد تمتد أحيانًا إلى 3-4 أشهر، للسماح للعظام بالالتئام والاندماج.
*
إدارة الألم:
يتم وصف مسكنات الألم للتحكم في أي إزعاج بعد الجراحة.
*
رفع القدم (Elevation):
لتقليل التورم.
*
مراقبة الجرح:
متابعة دقيقة للجرح لمنع العدوى.
*
مرحلة تحميل الوزن الجزئي (Partial Weight Bearing):
* بعد أن تظهر الأشعة السينية علامات الالتئام الأولية، يسمح
الدكتور هطيف
ببدء تحميل الوزن بشكل جزئي، باستخدام العكازات أو مشاية ودعامة خاصة.
*
العلاج الطبيعي:
يبدأ برنامج العلاج الطبيعي المكثف، والذي يركز على:
*
تحسين نطاق حركة المفاصل:
تمارين لطيفة لاستعادة المرونة في المفاصل المجاورة.
*
تقوية العضلات:
تمارين لتقوية عضلات الساق والقدم التي قد تكون ضعفت.
*
تدريب التوازن:
لتحسين الثبات ومنع السقوط.
*
مرحلة تحميل الوزن الكامل والعودة للأنشطة:
* بعد التأكد من التئام العظام بشكل كافٍ (عادةً 4-6 أشهر أو أكثر بعد الجراحة)، يتم السماح بتحميل الوزن الكامل.
*
الأحذية الخاصة والدعامات:
يتم تصميم أحذية تقويم عظام خاصة أو دعامات لدعم القدم المصابة مدى الحياة.
*
العلاج الطبيعي المستمر:
يستمر العلاج الطبيعي لتحسين القدرة الوظيفية، استعادة نمط المشي الطبيعي، وزيادة القدرة على التحمل.
*
العودة التدريجية للأنشطة:
يتم العودة إلى الأنشطة اليومية تدريجيًا بناءً على توجيهات
الدكتور هطيف
وأخصائي العلاج الطبيعي.
نصائح هامة لإعادة التأهيل:
- الالتزام الصارم: مفتاح النجاح هو الالتزام الصارم بتعليمات الأستاذ الدكتور محمد هطيف وبرنامج العلاج الطبيعي.
- فحص القدم اليومي: استمر في فحص قدميك يوميًا للبحث عن أي علامات تورم، احمرار، قروح، أو جروح.
- العناية بمرض السكري: التحكم الممتاز في مستويات السكر في الدم أمر حيوي لمنع المزيد من اعتلال الأعصاب والمضاعفات.
- الصبر: التعافي من مفصل شاركو، سواء جراحيًا أو تحفظيًا، هو عملية طويلة تتطلب صبرًا وتفانيًا.
بإشراف الدكتور هطيف وفريقه الطبي المتخصص، يمكن للمرضى استعادة قدر كبير من وظيفة القدم وتحسين نوعية حياتهم بشكل ملحوظ.
قصص نجاح من عيادة الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف ، تتجسد الأمانة الطبية والخبرة الطويلة في كل قصة نجاح. بفضل أكثر من 20 عامًا من الخبرة في جراحة العظام والعمود الفقري واستخدام أحدث التقنيات، تمكن الدكتور هطيف من مساعدة العديد من المرضى على استعادة الأمل والوظيفة بعد تشخيص مفصل شاركو المعقد.
1. قصة السيد أحمد: قدم الروكر بوتوم تتحول إلى قدم وظيفية
السيد أحمد، رجل يبلغ من العمر 55 عامًا ويعاني من مرض السكري منذ أكثر من 15 عامًا، وصل إلى عيادة
الدكتور هطيف
بعد أن عانى من تشوه شديد في قدمه اليمنى، المعروف باسم "قدم الروكر بوتوم"، بالإضافة إلى قرحة مزمنة في باطن القدم لم تلتئم لعدة أشهر. كان الألم وصعوبة المشي يحدان من حياته بشكل كبير، وكان يخشى البتر.
بعد تقييم شامل، أكد
الدكتور هطيف
تشخيص مفصل شاركو في المرحلة المزمنة (المرحلة III) مع وجود تشوه يهدد بانتشار العدوى. اتخذ
الدكتور هطيف
قرارًا بإجراء جراحة دمج مفصلي (Arthrodesis) مع تصحيح التشوه وإزالة النتوءات العظمية. استخدم
الدكتور هطيف
خبرته الطويلة وأدوات الجراحة المتقدمة لإعادة تشكيل عظام القدم وتثبيتها بدقة باستخدام صفائح ومسامير خاصة.
بعد الجراحة، اتبع السيد أحمد برنامج إعادة تأهيل مكثف تحت إشراف فريق
الدكتور هطيف
. على مدار 6 أشهر من عدم تحميل الوزن الجزئي ثم الكامل، التئمت عظام قدمه بنجاح، واختفت القرحة. اليوم، يمشي السيد أحمد بمساعدة أحذية تقويمية خاصة، ويعيش حياة نشطة، ممتنًا لخبرة
الدكتور هطيف
التي أنقذت قدمه من البتر.
2. قصة السيدة فاطمة: استعادة الاستقرار ومنع التشوه
السيدة فاطمة، 48 عامًا، مريضة سكري، لاحظت تورمًا واحمرارًا مفاجئًا في كاحلها الأيسر دون أي إصابة واضحة. رغم غياب الألم الشديد، شعرت بقلق بالغ. سارع بها أبناؤها إلى عيادة
الأستاذ الدكتور محمد هطيف
.
من خلال الفحص السريري الدقيق وصور الأشعة، تمكن
الدكتور هطيف
من تشخيص مفصل شاركو في مرحلته الحادة المبكرة (المرحلة I). كان هذا التشخيص المبكر حاسمًا. بدلاً من الجراحة الفورية، قرر
الدكتور هطيف
البدء بالعلاج التحفظي الصارم.
تم وضع جبيرة كلية ملامسة (TCC) على قدم السيدة فاطمة، وتم إرشادها بضرورة عدم تحميل أي وزن على القدم المصابة لمدة 4 أشهر كاملة. كانت الجبيرة تُغيّر بانتظام لمراقبة القدم والتأكد من عدم حدوث مضاعفات جلدية. بفضل التزام السيدة فاطمة وتوجيهات
الدكتور هطيف
المستمرة، تراجعت علامات الالتهاب، وبدأت العظام في الالتئام.
بعد 6 أشهر، أظهرت الأشعة السينية استقرارًا جيدًا في المفصل مع الحد الأدنى من التشوه. الآن، ترتدي السيدة فاطمة أحذية خاصة وتخضع لفحوصات دورية. لقد تمكنت من تجنب الجراحة المعقدة والحفاظ على قدم وظيفية، مما يؤكد على أهمية التشخيص المبكر والعلاج التحفظي الفعال تحت إشراف خبير مثل
الدكتور هطيف
.
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التزام الأستاذ الدكتور محمد هطيف بالتميز والرعاية المتفانية، حيث يستخدم معرفته الأكاديمية (بروفيسور بجامعة صنعاء) وخبرته العملية لتقديم أفضل الحلول العلاجية لمرضاه.
الوقاية من مفصل شاركو: خطوات عملية لحماية قدميك
الوقاية خير من العلاج، وهذا ينطبق بشكل خاص على مفصل شاركو. بما أن مرض السكري هو السبب الرئيسي، فإن التحكم الجيد في السكري والعناية الفائقة بالقدمين هي مفتاح الوقاية. يقدم الأستاذ الدكتور محمد هطيف هذه النصائح الهامة:
-
التحكم الصارم في مرض السكري:
- حافظ على مستويات السكر في الدم ضمن النطاق المستهدف الذي يحدده طبيبك.
- تابع نظامك الغذائي، ومارس الرياضة بانتظام، والتزم بأدويتك.
- التحكم الجيد في السكر يقلل بشكل كبير من خطر الإصابة باعتلال الأعصاب.
-
الفحص الدوري للقدمين:
- يوميًا في المنزل: افحص قدميك يوميًا للبحث عن أي جروح، خدوش، بثور، احمرار، تورم، أو تغيرات في اللون. استخدم مرآة إذا كنت تواجه صعوبة في الرؤية.
- بواسطة الطبيب: احرص على إجراء فحص دوري للقدمين لدى الأستاذ الدكتور محمد هطيف أو طبيبك العام، والذي يشمل اختبار الإحساس العصبي والدورة الدموية.
-
العناية الجيدة بالقدمين:
- غسل القدمين: اغسل قدميك يوميًا بالماء الدافئ والصابون اللطيف، وجففهما جيدًا بين الأصابع.
- الترطيب: استخدم مرطبًا للقدمين، ولكن تجنب وضعه بين الأصابع لمنع العدوى الفطرية.
- قص الأظافر: قص الأظافر بشكل مستقيم لتجنب نمو الظفر تحت الجلد (Ingrown Toenail).
- لا تمشِ حافي القدمين أبدًا: حتى داخل المنزل، ارتدِ أحذية واقية لحماية قدميك من الإصابات التي قد لا تشعر بها.
-
ارتداء الأحذية المناسبة:
- اختر أحذية مريحة، واسعة من الأمام، وذات نعل مبطن جيدًا.
- تجنب الأحذية الضيقة، ذات الكعب العالي، أو المدببة من الأمام.
- تأكد من عدم وجود أي أجسام غريبة داخل الحذاء قبل ارتدائه.
- في حال وجود تشوهات بسيطة، قد تحتاج إلى أحذية طبية مخصصة أو حشوات لتقويم العظام.
-
التصرف السريع عند ظهور أي مشكلة:
- إذا لاحظت أي تورم، احمرار، دفء غير مبرر في قدمك، أو أي جرح أو قرحة، فلا تتأخر في زيارة عيادة الأستاذ الدكتور محمد هطيف فورًا . التشخيص والعلاج المبكرين هما مفتاح إنقاذ القدم.
باتباع هذه الإرشادات، يمكنك تقليل خطر الإصابة بمفصل شاركو بشكل كبير والحفاظ على صحة قدميك على المدى الطويل. الدكتور هطيف ملتزم بتوعية مرضاه وتقديم أفضل رعاية وقائية وعلاجية.
لماذا تختار عيادة الأستاذ الدكتور محمد هطيف لعلاج مفصل شاركو في صنعاء؟
في رحلتك للتعامل مع تحدي صحي معقد مثل مفصل شاركو، فإن اختيار الطبيب المناسب يحدث فرقًا هائلاً. عيادة الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، هي وجهتك المثلى للعديد من الأسباب الجوهرية:
-
الخبرة والمكانة الأكاديمية:
- بروفيسور بجامعة صنعاء: يتمتع الدكتور هطيف بمكانة أكاديمية مرموقة كبروفيسور، مما يعكس معرفته العميقة والتزامه بالبحث والتطوير في مجال جراحة العظام والعمود الفقري.
- أكثر من 20 عامًا من الخبرة: يمتلك الدكتور هطيف سجلاً حافلاً وخبرة عملية تزيد عن عقدين من الزمن في علاج مجموعة واسعة من حالات العظام المعقدة، بما في ذلك مفصل شاركو. هذه الخبرة الطويلة تضمن الدقة في التشخيص والمهارة في الإجراءات الجراحية وغير الجراحية.
-
التميز في استخدام التقنيات الحديثة:
- المناظير 4K: يستخدم الدكتور هطيف أحدث التقنيات مثل المناظير الجراحية عالية الدقة 4K، مما يتيح له إجراء عمليات دقيقة بأقل تدخل جراحي، وتقليل الألم، وتسريع فترة التعافي.
- الجراحة الميكروسكوبية (Microsurgery): في الحالات التي تتطلب دقة متناهية، يتم اللجوء إلى الجراحة الميكروسكوبية لضمان الحفاظ على الهياكل العصبية والأوعية الدموية الدقيقة، مما يقلل من المخاطر ويحسن النتائج.
- جراحة المفاصل الصناعية (Arthroplasty): يمتلك الدكتور هطيف خبرة في استخدام تقنيات استبدال المفاصل، مما يضيف إلى خيارات العلاج المتاحة للمرضى عند الضرورة.
-
الأمانة الطبية والموثوقية:
- النزاهة قبل كل شيء: يلتزم الدكتور هطيف بأعلى معايير الأمانة الطبية، حيث يضع مصلحة المريض في المقام الأول. يتم تقديم تشخيص دقيق وخطة علاج شفافة، مع شرح كامل لجميع الخيارات والمخاطر والنتائج المتوقعة.
- عدم التسرع في الجراحة: يُعرف الدكتور هطيف بنهجه المحافظ، حيث يفضل العلاجات غير الجراحية متى أمكن، ولا يلجأ إلى الجراحة إلا عندما تكون هي الخيار الأمثل لتحسين جودة حياة المريض.
-
الرعاية الشاملة والمتكاملة:
- من التشخيص إلى التأهيل: تقدم العيادة رعاية متكاملة تبدأ من التشخيص الدقيق باستخدام أحدث وسائل التصوير، مرورًا بالعلاجات التحفظية أو الجراحية المتقدمة، وصولاً إلى برامج إعادة التأهيل المصممة خصيصًا لكل مريض.
- فريق عمل متخصص: يعمل فريق طبي مؤهل ومدرب جنبًا إلى جنب مع الدكتور هطيف لضمان أفضل تجربة رعاية صحية ممكنة.
-
التركيز على النتائج الوظيفية:
- الهدف الأسمى لـ الدكتور هطيف هو استعادة الوظيفة الطبيعية للقدم قدر الإمكان، وتخفيف الألم، ومنع المضاعفات الخطيرة، وتمكين المرضى من العودة إلى حياتهم اليومية بنوعية حياة أفضل.
عندما يتعلق الأمر بصحة قدميك، فإن اختيار الأستاذ الدكتور محمد هطيف يعني اختيار خبير موثوق به، ملتزم بالتميز، ومكرس لتقديم أفضل رعاية ممكنة في قلب صنعاء.
الأسئلة الشائعة حول مفصل شاركو (FAQ)
1. هل مفصل شاركو مؤلم؟
ليس بالضرورة. هذا هو أحد الجوانب الأكثر خطورة لمفصل شاركو. بسبب اعتلال الأعصاب، يفقد العديد من المرضى الإحساس بالألم، حتى مع وجود تلف كبير في العظام والمفاصل. قد يشعر البعض بألم خفيف أو غير محدد، بينما لا يشعر البعض الآخر بأي ألم على الإطلاق في المراحل الحادة. في المراحل المتأخرة، قد يظهر الألم نتيجة للتشوهات والقروح أو العدوى.
2. هل يمكن الشفاء التام من مفصل شاركو؟
الشفاء التام بمعنى استعادة المفصل لوظيفته وشكله الأصلي أمر نادر الحدوث بعد حدوث الضرر. الهدف من العلاج هو إيقاف تقدم المرض، تثبيت المفصل، تصحيح التشوهات قدر الإمكان، ومنع المضاعفات مثل القروح والبتر. يمكن للمرضى العيش حياة وظيفية جيدة مع العناية المستمرة والالتزام بخطة العلاج.
3. ما هي المدة التي يستغرقها العلاج التحفظي (مثل الجبيرة الكلية الملامسة)؟
عادة ما يستغرق العلاج بالجبيرة الكلية الملامسة (TCC) من 3 إلى 6 أشهر، وقد يمتد أحيانًا إلى سنة أو أكثر، اعتمادًا على مدى الضرر واستجابة المريض للعلاج. يتم تقييم الحالة بانتظام من قبل الأستاذ الدكتور محمد هطيف لتحديد متى يمكن الانتقال إلى المرحلة التالية من العلاج.
4. ما هي مخاطر جراحة مفصل شاركو؟
مثل أي جراحة كبرى، تحمل جراحة مفصل شاركو بعض المخاطر المحتملة، بما في ذلك العدوى، عدم التئام العظام (Nonunion)، تلف الأعصاب أو الأوعية الدموية، النزيف، تكون الجلطات الدموية، والحاجة إلى جراحات إضافية. ومع ذلك، فإن خبرة الدكتور هطيف واستخدامه للتقنيات الحديثة يقللان من هذه المخاطر بشكل كبير.
5. كيف أعتني بقدمي بعد علاج شاركو (سواء جراحيًا أو تحفظيًا)؟
الرعاية المستمرة للقدم أمر حيوي. يجب فحص القدمين يوميًا للبحث عن أي جروح أو قروح أو احمرار أو تورم. ارتداء أحذية طبية مخصصة أو دعامات تقويمية مدى الحياة أمر ضروري. التحكم الصارم في مستويات السكر في الدم، وزيارة الدكتور هطيف بانتظام للمتابعة.
6. هل سأتمكن من المشي بشكل طبيعي مرة أخرى؟
معظم المرضى الذين يتلقون العلاج المناسب يمكنهم المشي مرة أخرى، ولكن قد لا يكون المشي "طبيعيًا" تمامًا كما كان قبل الإصابة. قد يتطلب الأمر استخدام دعامات أو أحذية خاصة، وقد يظل هناك بعض التغيير في طريقة المشي. الهدف هو تحقيق أقصى قدر ممكن من الاستقلال الوظيفي.
7. ما الفرق بين مفصل شاركو والتهاب المفاصل العادي؟
التهاب المفاصل العادي (مثل الفصال العظمي) هو تآكل في الغضروف يسبب ألمًا تدريجيًا. أما مفصل شاركو، فيحدث بسبب تلف الأعصاب وفقدان الإحساس، مما يؤدي إلى تدمير عظمي مفاجئ وسريع غالبًا ما يكون غير مؤلم، ويسبب تشوهات هيكلية كبيرة.
8. هل يمكن أن يصيب مفصل شاركو أجزاء أخرى من الجسم غير القدم؟
نعم، على الرغم من أن القدم والكاحل هما الأكثر شيوعًا، يمكن أن يصيب مفصل شاركو أي مفصل في الجسم يعاني من اعتلال الأعصاب الشديد، مثل الركبة، الورك، العمود الفقري، أو مفاصل اليد. ومع ذلك، فإن هذه الحالات نادرة جدًا مقارنة بالإصابة في القدم.
9. ما هي تكلفة علاج مفصل شاركو في عيادة د. هطيف؟
تعتمد تكلفة علاج مفصل شاركو بشكل كبير على مرحلة المرض، نوع العلاج المطلوب (تحفظي أم جراحي)، مدى تعقيد الجراحة، ونوع الغرسات المستخدمة، وفترة إعادة التأهيل. ينصح بزيارة الأستاذ الدكتور محمد هطيف لإجراء تقييم شامل، وبعد ذلك يمكن مناقشة خطة العلاج والتكاليف المرتبطة بها بشفافية تامة.
10. هل مرض السكري وحده يكفي للإصابة بمفصل شاركو؟
ليس السكري وحده، بل اعتلال الأعصاب السكري هو ما يسبب مفصل شاركو. ليس كل مريض سكري سيصاب بالاعتلال العصبي، وليس كل من لديه اعتلال عصبي سيصاب بشاركو. ومع ذلك، فإن مرضى السكري غير المتحكم فيه لفترات طويلة والذين يعانون من اعتلال الأعصاب المحيطية هم الأكثر عرضة للخطر.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك