هشاشة العظام: دليلك الشامل للوقاية والتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
هشاشة العظام هي حالة صامتة تتميز بضعف العظام وفقدان كثافتها، مما يجعلها عرضة للكسور بسهولة حتى من إصابات طفيفة. غالبًا ما تظهر أعراضها المتأخرة كآلام الظهر أو فقدان الطول، وتُشخص عبر فحص كثافة العظام (DEXA) وتُعالج بالأدوية وتغيير نمط الحياة لتقوية العظام ومنع الكسور.
الخلاصة الطبية: هشاشة العظام هي حالة صامتة تتميز بضعف العظام وفقدان كثافتها، مما يجعلها عرضة للكسور بسهولة حتى من إصابات طفيفة. غالبًا ما تظهر أعراضها المتأخرة كآلام الظهر أو فقدان الطول، وتُشخص عبر فحص كثافة العظام (DEXA) وتُعالج بالأدوية وتغيير نمط الحياة لتقوية العظام ومنع الكسور.
1. مقدمة شاملة حول هشاشة العظام
تُعد هشاشة العظام، أو ما يُعرف بـ "المرض الصامت"، حالة طبية خطيرة ومزمنة تُصيب ملايين الأشخاص حول العالم، وتُشكل تحديًا صحيًا كبيرًا في مجتمعاتنا، بما في ذلك اليمن. إنها حالة تتميز بضعف تدريجي في بنية العظام، مما يجعلها أقل كثافة وأكثر مسامية وهشاشة، وبالتالي أكثر عرضة للكسور حتى من أبسط الصدمات أو السقوط الذي قد لا يؤثر على العظام السليمة. تخيل أن عظامك، التي كانت قوية وصلبة كالصخر، تبدأ بالتحول ببطء إلى مادة إسفنجية سهلة الكسر، هذا هو جوهر هشاشة العظام. لا تقتصر خطورة هذا المرض على الألم الناتج عن الكسور فحسب، بل تمتد لتشمل تأثيرات عميقة على جودة حياة المريض، وقدرته على الحركة والاستقلالية، وقد تؤدي في بعض الحالات إلى إعاقة دائمة أو حتى زيادة في معدل الوفيات، خاصةً بعد كسور الحوض أو العمود الفقري.
تُصيب هشاشة العظام بشكل خاص كبار السن، وخاصة النساء بعد سن اليأس، ولكنها لا تقتصر عليهم؛ فقد تُصيب الرجال والشباب وحتى الأطفال في بعض الحالات النادرة. غالبًا ما لا تظهر أي أعراض واضحة في المراحل المبكرة من المرض، مما يجعل تشخيصها تحديًا كبيرًا. قد لا يدرك الشخص إصابته بهشاشة العظام إلا بعد تعرضه لكسر مفاجئ في العظم، والذي قد يحدث نتيجة لسعال بسيط، أو انحناء، أو سقوط خفيف. هذا التأخر في التشخيص والعلاج يُفاقم من حدة المشكلة ويجعل التدخل الطبي أكثر تعقيدًا. لذا، فإن الوعي بهذا المرض وأهمية الكشف المبكر عنه يُعدان حجر الزاوية في استراتيجية الوقاية والعلاج الفعال.
في صنعاء، اليمن، حيث تُشكل التحديات الصحية والاقتصادية عبئًا إضافيًا على الأفراد، تبرز أهمية وجود خبرات طبية متخصصة وموثوقة للتعامل مع أمراض العظام المعقدة مثل هشاشة العظام. وهنا يأتي دور الأستاذ الدكتور محمد هطيف، الذي يُعد بحق المرجع الأول والأكثر خبرة في مجال جراحة العظام والمفاصل في العاصمة صنعاء. بفضل سنوات طويلة من الخبرة العملية، والتخصص الدقيق في أمراض العظام، والالتزام بأحدث البروتوكولات العلاجية العالمية، يقدم الأستاذ الدكتور محمد هطيف رعاية طبية استثنائية لمرضى هشاشة العظام، بدءًا من التشخيص الدقيق وصولًا إلى وضع خطط علاجية متكاملة تهدف إلى تحسين كثافة العظام، وتقليل خطر الكسور، واستعادة جودة حياة المرضى. إن فهمنا العميق لهذا المرض، والتعاون مع خبراء مثل الأستاذ الدكتور محمد هطيف، هو مفتاحنا لمواجهة هذا التحدي الصحي بفعالية وحماية عظامنا من الهشاشة.
2. التشريح المبسط لفهم المشكلة
لفهم هشاشة العظام بشكل مبسط، يجب أن نلقي نظرة سريعة على كيفية بناء عظامنا وكيف تعمل. العظام ليست مجرد هياكل صلبة ثابتة تدعم أجسامنا، بل هي نسيج حي وديناميكي يتجدد باستمرار طوال حياتنا. تخيل أن عظامك هي بمثابة مبنى ضخم يخضع لعمليات هدم وبناء مستمرة. هذه العملية تُعرف باسم "إعادة تشكيل العظام" (Bone Remodeling)، وهي عملية حيوية تضمن بقاء العظام قوية وصحية.
تتكون العظام بشكل أساسي من نوعين من الأنسجة:
1.
العظم القشري (Cortical Bone):
وهو الطبقة الخارجية الصلبة والكثيفة من العظم، والتي تُشكل حوالي 80% من كتلة الهيكل العظمي. يُمكن تشبيهها بالجدران الخارجية للمبنى، فهي توفر القوة والمتانة وتحمي الأجزاء الداخلية.
2.
العظم التربيقي (Trabecular Bone):
ويُعرف أيضًا بالعظم الإسفنجي، وهو نسيج أقل كثافة يوجد داخل العظم القشري، ويُشكل شبكة معقدة من الصفائح والعوارض الصغيرة التي تُشبه خلايا النحل. يُمكن تشبيهها بالهيكل الداخلي للمبنى، حيث توفر الدعم وتُساعد في امتصاص الصدمات. هذا النوع من العظم يوجد بكثرة في نهايات العظام الطويلة (مثل عظم الفخذ) وفي الفقرات.
تتم عملية إعادة تشكيل العظام بواسطة نوعين رئيسيين من الخلايا:
*
بانيات العظم (Osteoblasts):
وهي الخلايا المسؤولة عن بناء عظم جديد. تخيلها كعمال البناء الذين يضعون الطوب الجديد ويُصلحون الأضرار.
*
ناقضات العظم (Osteoclasts):
وهي الخلايا المسؤولة عن امتصاص العظم القديم أو التالف وإزالته. تخيلها كعمال الهدم الذين يُزيلون الأجزاء القديمة أو المتضررة من المبنى.
في الحالة الطبيعية، تكون هناك توازن دقيق بين نشاط بانيات العظم وناقضات العظم. ففي مرحلة الشباب والنمو، يكون نشاط بانيات العظم أعلى، مما يؤدي إلى زيادة كثافة العظام وقوتها. نصل إلى ذروة الكتلة العظمية في أواخر العشرينات أو أوائل الثلاثينات من العمر. بعد ذلك، يبدأ هذا التوازن في التغير تدريجيًا مع التقدم في العمر.
في حالة هشاشة العظام، يختل هذا التوازن بشكل كبير. يصبح نشاط ناقضات العظم (الهدم) أعلى من نشاط بانيات العظم (البناء)، أو أن بانيات العظم لا تستطيع إنتاج عظم جديد بنفس الكفاءة. هذا الخلل يؤدي إلى فقدان تدريجي في كثافة العظام، وتصبح الفراغات داخل العظم التربيقي أكبر وأكثر عددًا، وتُصبح الطبقة القشرية أرق وأضعف. تخيل أن عمال الهدم يعملون بسرعة أكبر من عمال البناء، مما يؤدي إلى تآكل المبنى تدريجيًا دون تعويض كافٍ. النتيجة هي عظام هشة وضعيفة، لا تستطيع تحمل الضغوط اليومية العادية، وتُصبح عرضة للكسور بسهولة بالغة. هذا الفهم المبسط للتشريح ووظائف العظام يُساعدنا على إدراك لماذا تُعد هشاشة العظام مشكلة خطيرة تتطلب اهتمامًا وعلاجًا متخصصًا.
3. الأسباب وعوامل الخطر
تُعد هشاشة العظام نتيجة لتفاعل معقد بين عوامل وراثية، هرمونية، غذائية، ونمط الحياة. فهم هذه الأسباب وعوامل الخطر يُعد خطوة أساسية نحو الوقاية والتشخيص المبكر. يمكن تقسيم الأسباب إلى نوعين رئيسيين: هشاشة العظام الأولية وهشاشة العظام الثانوية. هشاشة العظام الأولية هي الأكثر شيوعًا وتحدث عادةً نتيجة للتقدم في العمر أو التغيرات الهرمونية الطبيعية، بينما تحدث هشاشة العظام الثانوية نتيجة لحالات طبية أخرى أو استخدام بعض الأدوية.
الأسباب الرئيسية وعوامل الخطر:
- التقدم في العمر: يُعد العمر هو العامل الأكثر أهمية. مع التقدم في السن، تتراجع قدرة الجسم على تجديد العظام بكفاءة، ويزداد معدل فقدان العظام بشكل طبيعي بعد سن الثلاثين، ويتسارع هذا الفقدان بعد سن الخمسين.
-
نقص الهرمونات الجنسية:
- عند النساء (نقص الإستروجين): يُعد انقطاع الطمث (سن اليأس) هو السبب الرئيسي لهشاشة العظام لدى النساء. يلعب هرمون الإستروجين دورًا حيويًا في حماية العظام، وعندما تنخفض مستوياته بشكل كبير بعد انقطاع الطمث، يتسارع فقدان العظام بشكل ملحوظ. قد يحدث هذا أيضًا بعد استئصال المبيضين جراحيًا.
- عند الرجال (نقص التستوستيرون): على الرغم من أن هشاشة العظام أقل شيوعًا لدى الرجال، إلا أن انخفاض مستويات هرمون التستوستيرون (قصور الغدد التناسلية) يمكن أن يُساهم في فقدان كثافة العظام.
- العوامل الوراثية والتاريخ العائلي: إذا كان أحد والديك أو أشقائك قد أُصيب بهشاشة العظام أو بكسر في الحوض نتيجة لسقوط بسيط، فإن خطر إصابتك يزداد. تلعب الجينات دورًا في تحديد ذروة الكتلة العظمية التي تصل إليها في شبابك.
-
النظام الغذائي غير الصحي:
- نقص الكالسيوم: الكالسيوم هو المكون الأساسي للعظام. عدم الحصول على كميات كافية من الكالسيوم على مدار الحياة يُضعف العظام ويُقلل من قدرتها على التجديد.
- نقص فيتامين د: فيتامين د ضروري لامتصاص الكالسيوم في الأمعاء. نقص هذا الفيتامين، سواء بسبب قلة التعرض لأشعة الشمس أو عدم كفاية المدخول الغذائي، يُعيق بناء العظام القوية.
- نمط الحياة الخامل (قلة النشاط البدني): العظام تستجيب للضغط الميكانيكي. التمارين التي تحمل وزن الجسم (مثل المشي، الركض، رفع الأثقال) تُحفز خلايا بناء العظم. الخمول البدني وعدم ممارسة الرياضة يُضعف العظام بمرور الوقت.
-
التدخين واستهلاك الكحول المفرط:
- التدخين: يُساهم التدخين في ضعف العظام بعدة طرق، منها تقليل مستويات الإستروجين لدى النساء، وتقليل امتصاص الكالسيوم، وتأثيره السلبي على خلايا بناء العظم.
- الكحول: الاستهلاك المفرط للكحول يُعيق قدرة الجسم على امتصاص الكالسيوم وفيتامين د، ويُؤثر سلبًا على خلايا العظم، ويزيد من خطر السقوط.
-
بعض الحالات الطبية والأمراض المزمنة:
- أمراض الغدة الدرقية: فرط نشاط الغدة الدرقية (Hyperthyroidism) أو الغدة الجار درقية (Hyperparathyroidism) يمكن أن يُسرع من فقدان العظام.
- أمراض الجهاز الهضمي: مثل مرض كرون، والتهاب القولون التقرحي، والداء الزلاقي (Celiac Disease)، وجراحة تحويل مسار المعدة، حيث تُعيق هذه الحالات امتصاص الكالسيوم وفيتامين د.
- أمراض الكلى المزمنة: تُؤثر على استقلاب الكالسيوم والفوسفور وفيتامين د.
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): الالتهاب المزمن والأدوية المستخدمة لعلاجه يمكن أن تُساهم في هشاشة العظام.
- بعض أنواع السرطان: مثل المايلوما المتعددة، التي تُؤثر مباشرة على العظام.
-
استخدام بعض الأدوية:
- الكورتيكوستيرويدات (Corticosteroids): الاستخدام طويل الأمد لجرعات عالية من الكورتيكوستيرويدات الفموية أو الوريدية (مثل البريدنيزون) هو أحد الأسباب الشائعة لهشاشة العظام الثانوية، حيث تُؤثر سلبًا على عملية بناء العظام.
- بعض أدوية علاج الصرع، وأدوية علاج السرطان (خاصة العلاج الهرموني لسرطان الثدي والبروستاتا)، ومثبطات مضخة البروتون (PPIs) لفترة طويلة، وبعض مدرات البول.
إن فهم هذه العوامل يُمكننا من اتخاذ خطوات استباقية للوقاية، أو على الأقل، لإدارة المرض بفعالية أكبر. يُشدد الأستاذ الدكتور محمد هطيف على أهمية التقييم الشامل لكل مريض لتحديد عوامل الخطر الفردية ووضع خطة علاجية مُخصصة.
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| نقص الكالسيوم وفيتامين د في النظام الغذائي | التقدم في العمر (خاصة بعد سن الخمسين) |
| قلة النشاط البدني والخمول | الجنس (النساء أكثر عرضة من الرجال) |
| التدخين | التاريخ العائلي لهشاشة العظام أو كسور الحوض |
| الاستهلاك المفرط للكحول | العرق (القوقازيون والآسيويون أكثر عرضة) |
| النحافة الشديدة أو انخفاض مؤشر كتلة الجسم (BMI) | انقطاع الطمث المبكر (قبل سن 45) أو استئصال المبيضين |
| استخدام طويل الأمد لبعض الأدوية (مثل الكورتيكوستيرويدات) | بعض الأمراض المزمنة (مثل التهاب المفاصل الروماتويدي، أمراض الكلى) |
| بعض العادات الغذائية غير الصحية (مثل الإفراط في الكافيين) | بعض الحالات الوراثية أو الهرمونية (مثل قصور الغدد التناسلية) |
4. الأعراض والعلامات التحذيرية
تُعرف هشاشة العظام غالبًا باسم "المرض الصامت" لأنها في معظم الحالات لا تُظهر أي أعراض واضحة في مراحلها المبكرة. يمكن أن تتطور الحالة لسنوات دون أن يدرك المريض وجود مشكلة، حتى تُصبح العظام ضعيفة جدًا لدرجة أن كسرًا يحدث من صدمة بسيطة أو حتى بدون صدمة على الإطلاق. هذا هو السبب في أن الوعي بالعوامل التي تزيد من خطر الإصابة بالمرض والفحص الدوري، خاصةً لمن هم في الفئات الأكثر عرضة للخطر، يُعد أمرًا بالغ الأهمية.
عندما تبدأ الأعراض في الظهور، فإنها غالبًا ما تكون مؤشرًا على أن المرض قد وصل إلى مرحلة متقدمة، أو أن كسرًا قد حدث بالفعل. إليك أبرز الأعراض والعلامات التحذيرية التي يجب الانتباه إليها، وكيف يمكن أن تُؤثر على الحياة اليومية:
- آلام الظهر المزمنة: قد تكون آلام الظهر، خاصة في المنطقة الصدرية أو القطنية، من أولى العلامات التي تُشير إلى وجود مشكلة. هذه الآلام قد تكون ناجمة عن كسور انضغاطية صغيرة في فقرات العمود الفقري، والتي قد لا تُسبب ألمًا حادًا في البداية ولكنها تُؤدي إلى ألم مزمن يزداد سوءًا مع الحركة أو الوقوف لفترات طويلة. قد يصف المريض الألم بأنه شعور بالثقل أو التعب في الظهر، أو ألم حاد ومفاجئ بعد حركة بسيطة مثل الانحناء أو رفع شيء خفيف.
- فقدان الطول تدريجيًا: مع مرور الوقت، يمكن أن تُؤدي كسور الانضغاط المتعددة في فقرات العمود الفقري إلى تقوس الظهر (الحداب) وفقدان ملحوظ في الطول. قد يلاحظ المريض أو أفراد عائلته أنه أصبح أقصر مما كان عليه في السابق، أو أن ملابسه أصبحت أطول عليه. هذا الفقدان في الطول قد يصل إلى عدة سنتيمترات ويُصبح واضحًا مع تقدم المرض.
- تغير في وضعية الجسم (الحداب أو انحناء الظهر): تُعرف هذه الحالة أحيانًا باسم "حدبة الأرملة". تُصبح الفقرات ضعيفة وتنهار، مما يُؤدي إلى انحناء الجزء العلوي من الظهر إلى الأمام. هذا التغير في الوضعية لا يُؤثر فقط على المظهر الجسدي، بل يمكن أن يُسبب أيضًا صعوبات في التنفس (بسبب الضغط على الرئتين) ومشاكل في الجهاز الهضمي (بسبب الضغط على الأعضاء الداخلية)، ويُقلل من القدرة على أداء الأنشطة اليومية بسهولة.
-
سهولة حدوث الكسور (كسور الهشاشة):
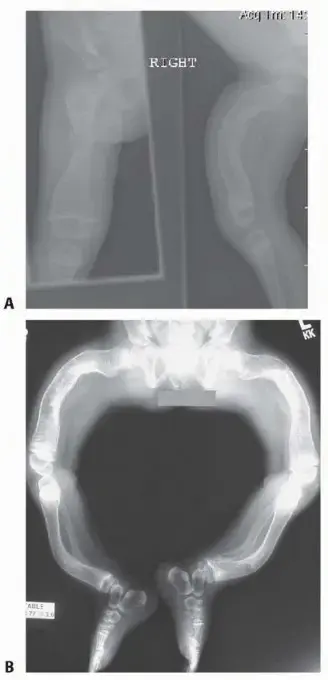
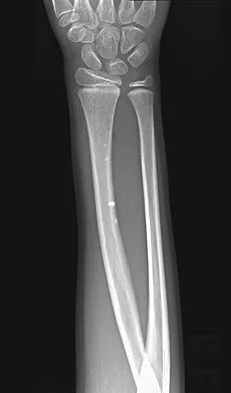
هذه هي العلامة الأكثر وضوحًا وخطورة لهشاشة العظام. يُمكن أن يحدث الكسر نتيجة لسقوط بسيط من ارتفاع الوقوف، أو حتى من صدمة طفيفة جدًا لا تُسبب كسرًا في العظم السليم. المواقع الأكثر شيوعًا لكسور الهشاشة هي:
- كسور الحوض: تُعد كسور الحوض من أخطر أنواع الكسور، وغالبًا ما تتطلب جراحة وتُؤدي إلى فقدان كبير في الاستقلالية، وقد تزيد من خطر الوفاة في السنة الأولى بعد الكسر.
- كسور العمود الفقري (الفقرات): قد تكون هذه الكسور مؤلمة جدًا وتُسبب آلامًا حادة ومفاجئة في الظهر، أو قد تكون صامتة وتُكتشف بالصدفة.
- كسور الرسغ (Colles' fracture): غالبًا ما تحدث عندما يحاول الشخص دعم نفسه بيده عند السقوط.
- كسور عظم العضد (في الذراع).
- ألم مفاجئ وحاد في العظام أو المفاصل: على الرغم من أن هشاشة العظام نفسها لا تُسبب ألمًا مباشرًا في العظام (إلا إذا كان هناك كسر)، فإن الكسور الدقيقة أو التغيرات في بنية العظام قد تُسبب ألمًا غير مبرر في مناطق مختلفة من الجسم، خاصةً بعد النشاط البدني.
- تراجع اللثة وفقدان الأسنان: قد تُؤثر هشاشة العظام على عظم الفك، مما يُؤدي إلى تراجع اللثة وفقدان الأسنان بسهولة أكبر.
- ضعف قبضة اليد: بعض الدراسات تُشير إلى أن ضعف قبضة اليد قد يكون مؤشرًا على انخفاض كثافة العظام بشكل عام.
إذا لاحظت أيًا من هذه الأعراض، خاصةً إذا كنت ضمن الفئات المعرضة للخطر، فمن الضروري استشارة طبيب متخصص في العظام. يُشدد الأستاذ الدكتور محمد هطيف على أن التشخيص المبكر يُمكن أن يُحدث فرقًا هائلًا في مسار المرض ويُساعد في منع الكسور الخطيرة التي تُغير الحياة. لا تنتظر حتى يحدث الكسر؛ فالفحص الدوري والوعي بالعلامات التحذيرية هما مفتاح الحفاظ على صحة عظامك.
5. طرق التشخيص الدقيقة
نظرًا لأن هشاشة العظام غالبًا ما تكون "مرضًا صامتًا" في مراحله المبكرة، فإن التشخيص الدقيق والمبكر يُعد أمرًا حيويًا لمنع تطور المرض وحدوث الكسور الخطيرة. يعتمد التشخيص على مجموعة من الفحوصات السريرية والمخبرية والتصويرية التي تُساعد الأطباء، مثل الأستاذ الدكتور محمد هطيف، على تقييم كثافة العظام وتحديد مدى خطورة الحالة.
-
الفحص السريري والتاريخ المرضي:
- يبدأ التشخيص بمقابلة شاملة مع المريض لجمع التاريخ المرضي. يسأل الطبيب عن أي كسور سابقة، والتاريخ العائلي لهشاشة العظام، والنظام الغذائي (خاصة تناول الكالسيوم وفيتامين د)، ونمط الحياة (النشاط البدني، التدخين، الكحول)، والأدوية التي يتناولها المريض، وأي أمراض مزمنة أخرى.
- يُجري الطبيب فحصًا بدنيًا لتقييم الوضعية، والطول (لملاحظة أي فقدان)، ووجود أي تقوس في العمود الفقري (حداب)، وتقييم قوة العضلات والتوازن، وهو أمر مهم لتقييم خطر السقوط. قد يُلاحظ الطبيب أيضًا أي ألم عند الضغط على مناطق معينة من العظام.
-
فحص كثافة العظام (DEXA Scan - Dual-energy X-ray Absorptiometry):
- يُعد فحص DEXA هو المعيار الذهبي لتشخيص هشاشة العظام. إنه فحص آمن وغير مؤلم يستخدم جرعة منخفضة جدًا من الأشعة السينية لقياس كثافة المعادن في العظام (BMD) في مناطق محددة، عادةً في العمود الفقري القطني وعظم الفخذ (الورك).
- كيف يعمل؟ يُمرر جهاز DEXA فوق جسم المريض وهو مستلقٍ على طاولة، ويُصدر شعاعين من الأشعة السينية بطاقتين مختلفتين. تُستخدم هذه الأشعة لقياس كمية الكالسيوم والمعادن الأخرى في العظام.
-
النتائج:
تُقدم النتائج على شكل "درجة T" (T-score) و"درجة Z" (Z-score).
-
درجة T:
تُقارن كثافة عظام المريض بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
- درجة T من -1.0 فما فوق: كثافة عظام طبيعية.
- درجة T بين -1.0 و -2.5: تُشير إلى نقص كثافة العظام (Osteopenia)، وهي مرحلة سابقة لهشاشة العظام.
- درجة T أقل من -2.5: تُشخص هشاشة العظام.
- درجة Z: تُقارن كثافة عظام المريض بمتوسط كثافة عظام الأشخاص من نفس العمر والجنس والعرق. تُستخدم هذه الدرجة بشكل خاص للأطفال والشباب والنساء قبل سن اليأس، ولتحديد ما إذا كانت هناك أسباب ثانوية لهشاشة العظام.
-
درجة T:
تُقارن كثافة عظام المريض بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
- يُوصى بإجراء فحص DEXA لجميع النساء فوق سن 65 عامًا، والرجال فوق سن 70 عامًا، وللأشخاص الأصغر سنًا الذين لديهم عوامل خطر متعددة أو تعرضوا لكسور هشاشة.
-
الفحوصات المخبرية (تحاليل الدم والبول):
-
على الرغم من أن تحاليل الدم لا تُشخص هشاشة العظام بشكل مباشر، إلا أنها تُساعد في استبعاد الأسباب الثانوية للمرض وتقييم صحة العظام بشكل عام. تشمل هذه التحاليل:
- مستويات الكالسيوم والفوسفور في الدم: لتقييم توازن المعادن.
- مستويات فيتامين د: لتحديد ما إذا كان هناك نقص يُؤثر على امتصاص الكالسيوم.
- هرمون الغدة الدرقية (TSH) وهرمون الغدة الجار درقية (PTH): لتقييم وظائف الغدد التي تُؤثر على استقلاب العظام.
- وظائف الكلى والكبد: لاستبعاد الأمراض التي تُؤثر على صحة العظام.
- علامات دوران العظم (Bone Turnover Markers): مثل N-telopeptide (NTX) أو C-telopeptide (CTX)، والتي تُشير إلى معدل هدم وبناء العظام، وقد تُستخدم لمراقبة فعالية العلاج.
- اختبارات أخرى: قد تُجرى اختبارات لاستبعاد أمراض مثل الداء الزلاقي، أو المايلوما المتعددة، أو غيرها من الحالات التي تُسبب هشاشة العظام الثانوية.
-
على الرغم من أن تحاليل الدم لا تُشخص هشاشة العظام بشكل مباشر، إلا أنها تُساعد في استبعاد الأسباب الثانوية للمرض وتقييم صحة العظام بشكل عام. تشمل هذه التحاليل:
-
الأشعة السينية التقليدية (X-rays):
- لا تُستخدم الأشعة السينية العادية لتشخيص هشاشة العظام في مراحلها المبكرة، حيث لا تُظهر فقدان كثافة العظام إلا بعد أن يكون الفقدان كبيرًا (أكثر من 30%).
- ومع ذلك، تُعد الأشعة السينية مفيدة جدًا لتحديد وجود الكسور، خاصة كسور العمود الفقري، وتحديد شكلها وموقعها.
-
التصوير بالرنين المغناطيسي (MRI) والتصوير المقطعي المحوسب (CT Scan):
- لا تُستخدم هذه الفحوصات بشكل روتيني لتشخيص هشاشة العظام، ولكنها قد تكون ضرورية لتقييم الكسور المعقدة، أو لتحديد ما إذا كان الألم ناتجًا عن أسباب أخرى غير هشاشة العظام، أو لتقييم مدى الضرر الذي لحق بالأنسجة الرخوة المحيطة بالكسر.
يُؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص الدقيق هو الخطوة الأولى نحو العلاج الفعال. من خلال الجمع بين التاريخ المرضي المفصل، والفحص السريري الشامل، وفحص DEXA، والفحوصات المخبرية، يُمكنه وضع خطة علاجية مُخصصة تُناسب احتياجات كل مريض وتُساعده على استعادة صحة عظامه.
6. خيارات العلاج الشاملة
تهدف خيارات علاج هشاشة الع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك