اكتشافات مذهلة: النادره في العظام تعيد تشكيل علاج هشاشة العظام
الخلاصة الطبية
دليلك الشامل حول اكتشافات مذهلة: النادره في العظام تعيد تشكيل علاج هشاشة العظام يبدأ من هنا، كيف أدت العلاجات الجديدة للاضطرابات النادرة في العظام إلى تغيير مشهد رعاية هشاشة العظام؟ لقد كشفت دراسة هذه الاضطرابات عن مسارات جزيئية حيوية لتجديد العظام، مثل دور إنزيم كاتبسين ك. هذا الإلهام قاد لتطوير علاجات مستهدفة، كمثبطات كاتبسين ك، التي تقلل تحلل العظام وتحسن كثافتها وقوتها، مقدمةً حلولاً مبتكرةً وواعدةً لتقليل الكسور لدى مرضى هشاشة العظام.
اكتشافات مذهلة: الأمراض النادرة في العظام تعيد تشكيل علاج هشاشة العظام
هل تعلم أن هناك أكثر من 7000 مرض نادر في العالم، يؤثر على حوالي 400 مليون شخص؟ من بينها، اضطرابات العظام النادرة، وهي حالات تؤثر على بنية ووظيفة الهيكل العظمي بطرق فريدة. هذه الأمراض، التي قد تبدو منفصلة عن الحالات الأكثر شيوعًا، أصبحت مصدر إلهام غير متوقع لتطوير علاجات ثورية لواحد من أكثر اضطرابات العظام انتشارًا وفتكًا: هشاشة العظام. إن دراسة هذه الحالات النادرة لم تقتصر على تحدي المجتمع الطبي لفهم أسبابها وعواقبها المعقدة فحسب، بل مهدت الطريق لاكتشاف مسارات جزيئية حيوية تُعيد تعريف كيفية تجديد العظام وتقويتها، مقدمة بذلك أملًا جديدًا لملايين المرضى حول العالم.
يُعد تجديد العظام عملية حيوية يتم من خلالها استبدال العظام القديمة بعظام جديدة باستمرار، مما يضمن الحفاظ على صحة العظام وقوتها. عندما تتعطل هذه العملية، كما هو الحال في هشاشة العظام، تتدهور كثافة العظام وتزداد مخاطر الكسور المؤلمة والمُعيقة. لحسن الحظ، أدت رؤيتنا المتعمقة في آليات الأمراض النادرة إلى فهم أفضل لكيفية تنظيم عملية تجديد العظام، مما أفسح المجال لتطوير علاجات تستهدف هذه المسارات بدقة متناهية.
في هذه المقالة الشاملة، سنغوص في أعماق ثلاثة اضطرابات نادرة في العظام: التصلب المتقدم (Sclerosteosis)، ومرض فان بوخم (Van Buchem Disease)، وتصلب العظام (Osteopetrosis). سنستكشف كيف أدت دراسة هذه الحالات إلى تطوير علاجات جديدة ومبتكرة لهشاشة العظام، وهو اضطراب يصيب أكثر من 200 مليون شخص عالميًا، ويُعَرَّف بانخفاض كتلة العظام وزيادة خطر الكسور، مما يسبب ألمًا وإعاقة وانخفاضًا كبيرًا في جودة الحياة. سنعرض العلاجات الجديدة التي نشأت من دراسة هذه الاضطرابات النادرة، وما تعنيه لنتائج مرضى هشاشة العظام، وكيف أن الخبرة المتميزة والتكنولوجيا الحديثة التي يقدمها الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، تُحدث فرقًا حقيقيًا في حياة هؤلاء المرضى.
- نظرة تشريحية على العظام وعملية الأيض: أساس فهم الأمراض
لفهم الأمراض النادرة وهشاشة العظام، من الضروري أولاً استعراض الهيكل الأساسي ووظيفة العظام. العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي نسيج حي وديناميكي يخضع لعملية مستمرة من الهدم والبناء تُعرف باسم "إعادة تشكيل العظام" أو "تجديد العظام".
مكونات النسيج العظمي:
*
الخلايا العظمية (Osteocytes):
هي الخلايا الأكثر وفرة في العظام، وتلعب دورًا رئيسيًا في الاستشعار الميكانيكي وتنظيم إعادة التشكيل.
*
البانيات العظمية (Osteoblasts):
هي الخلايا المسؤولة عن بناء العظام الجديدة عن طريق إفراز مصفوفة العظام العضوية وتعدينها.
*
هادمات العظم (Osteoclasts):
هي الخلايا المسؤولة عن امتصاص العظام القديمة أو التالفة، مما يفسح المجال للعظام الجديدة.
عملية إعادة تشكيل العظام:
تتوازن هذه العملية بدقة للحفاظ على كتلة العظام وقوتها. في الشخص السليم، تكون معدلات بناء العظام وهدمها متساوية.
1.
مرحلة الارتشاف:
تبدأ هادمات العظم بإزالة كمية صغيرة من العظام القديمة.
2.
مرحلة التشكيل:
تتبع البانيات العظمية هادمات العظم وتملأ الفجوة بالعظام الجديدة.
تُتحكم هذه العملية بواسطة مجموعة معقدة من الهرمونات (مثل هرمون الغدة الدرقية، الكالسيتونين، الإستروجين) والعوامل المحلية (مثل السيتوكينات وعوامل النمو) والبروتينات التنظيمية، وأبرزها بروتين السكليروستين (Sclerostin) الذي يُعد نقطة محورية في فهم الأمراض النادرة وعلاجات هشاشة العظام. السكليروستين هو بروتين تُنتجه الخلايا العظمية ويُثبط نشاط البانيات العظمية، وبالتالي يقلل من تكوين العظام.
- اضطرابات العظام النادرة: نافذة على أسرار الهيكل العظمي
تُقدم الاضطرابات النادرة في العظام فرصة فريدة للتعمق في الآليات الجزيئية التي تنظم نمو العظام وكثافتها. من خلال فهم الخلل في هذه الحالات، يمكننا استخلاص دروس قيمة لتطوير علاجات للحالات الأكثر شيوعًا مثل هشاشة العظام.
- 1. التصلب المتقدم (Sclerosteosis)
تعريف وأسباب وراثية:
التصلب المتقدم هو اضطراب وراثي نادر جدًا يتميز بزيادة غير طبيعية في كثافة العظام (تصلب العظام)، خاصة في الجمجمة والعظام الطويلة. يُورث هذا المرض بنمط وراثة صبغي جسمي متنحٍ، وينتج عن طفرات في جين
SOST
، وهو الجين المسؤول عن إنتاج بروتين السكليروستين. عندما يكون هناك خلل في هذا الجين، لا يتم إنتاج السكليروستين أو يُنتج بشكل غير فعال.
الآلية الجزيئية:
غياب أو نقص السكليروستين يعني إزالة الكابح الطبيعي على البانيات العظمية. وبدون السكليروستين لتثبيطها، تعمل البانيات العظمية بشكل مفرط، مما يؤدي إلى زيادة مستمرة وغير منضبطة في تكوين العظام.
الأعراض والتشخيص:
*
زيادة كثافة العظام:
هي السمة المميزة، وتُلاحظ بشكل خاص في الجمجمة والفكين والعظام الطويلة.
*
القامة الطويلة والوجه المميز:
غالبًا ما يكون لدى المصابين قامة طويلة جدًا وعظام وجه بارزة.
*
الضغط على الأعصاب القحفية:
يمكن أن تؤدي زيادة كثافة العظام في الجمجمة إلى تضييق الثقوب التي تمر من خلالها الأعصاب، مما يسبب الشلل الوجهي، فقدان السمع، ومشاكل بصرية.
*
التصاق الأصابع (Syndactyly):
اندماج بين إصبعين أو أكثر في اليدين أو القدمين.
*
هشاشة العظام:
على الرغم من كثافة العظام، فإنها قد تكون أكثر عرضة للكسر بسبب ضعف تنظيم البنية العظمية.
تشخيص وعلاج هذه الحالات المعقدة يتطلب خبرة عميقة وتكنولوجيا متقدمة، وهو ما يقدمه الأستاذ الدكتور محمد هطيف. بصفته بروفيسورًا في جراحة العظام والعمود الفقري والمفاصل بجامعة صنعاء، وبخبرة تتجاوز العقدين، يُعد الأستاذ الدكتور هطيف مرجعًا موثوقًا في التعامل مع مثل هذه الاضطرابات النادرة، مستخدمًا أدق وسائل التشخيص التصويري والجيني.
- 2. مرض فان بوخم (Van Buchem Disease)
تعريف وأسباب وراثية:
يشبه مرض فان بوخم التصلب المتقدم في العديد من الجوانب، ويُعرف أيضًا بفرط التعظم القشري المعمم الموروث (Hyperostosis Corticalis Generalisata). إنه اضطراب وراثي نادر جدًا يتميز أيضًا بزيادة كثافة العظام، خاصة في الجمجمة والفك السفلي والعظام الطويلة. يُورث هذا المرض بنمط وراثة صبغي جسمي متنحٍ، وينتج عن خلل في نفس الجين
SOST
، ولكن عادةً ما يكون بسبب حذف منظم (Regulatory deletion) بدلاً من طفرة مباشرة في الجين نفسه، مما يؤثر على التعبير الجيني للسكليروستين.
الآلية الجزيئية:
الآلية مشابهة للتصلب المتقدم؛ يؤدي نقص إنتاج السكليروستين إلى فرط نشاط البانيات العظمية وتكوين عظم مفرط. ومع ذلك، غالبًا ما تكون الأعراض أقل حدة من التصلب المتقدم بسبب وجود بعض إنتاج السكليروستين، وإن كان بكميات أقل من الطبيعي.
الأعراض والتشخيص:
*
زيادة كثافة العظام:
مماثلة للتصلب المتقدم ولكن قد تكون أقل شدة.
*
ضخامة الفك السفلي (Mandibular Overgrowth):
سمة مميزة يمكن أن تؤثر على مظهر الوجه ووظائف المضغ.
*
الصداع ومشاكل الأعصاب القحفية:
نتيجة لزيادة كثافة عظام الجمجمة.
*
آلام العظام.
تُعد الدقة في التشخيص التفريقي بين فان بوخم والتصلب المتقدم أمرًا بالغ الأهمية، وهذا يتطلب خبرة متخصصة يمكن للأستاذ الدكتور محمد هطيف توفيرها من خلال تحاليل جينية متقدمة وتقييم سريري شامل.
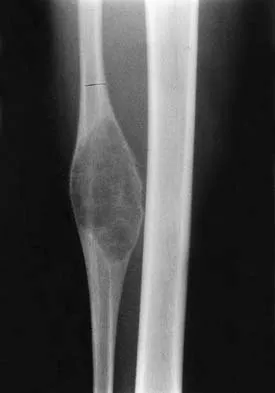
- 3. تصلب العظام (Osteopetrosis)
تعريف وأسباب وراثية:
على عكس التصلب المتقدم وفان بوخم اللذين يتميزان بفرط نشاط البانيات العظمية، فإن تصلب العظام هو مجموعة من الاضطرابات الوراثية النادرة تتميز بزيادة في كتلة العظام بسبب
خلل في وظيفة هادمات العظم
. هذا يعني أن العظام تُبنى ولكن لا تُهدم أو تُعاد تشكيلها بشكل فعال. تُورث هذه الأمراض بأشكال مختلفة، صبغية جسمية سائدة ومتنحية، وتنتج عن طفرات في جينات متعددة (مثل CLCN7، TCIRG1، OSTM1) تؤثر على تطور أو وظيفة هادمات العظم.
الآلية الجزيئية:
الخلايا العظمية (Osteoclasts) لا تستطيع إزالة العظام القديمة بشكل صحيح. هذا يؤدي إلى تراكم العظام الكثيفة جدًا ولكنها هشة في نفس الوقت، لأنها تفتقر إلى البنية الدقيقة المنتظمة والقوة اللازمة.
الأعراض والتشخيص:
تتراوح الأعراض من خفيفة إلى شديدة جدًا وتعتمد على نوع وشدة المرض:
*
زيادة كثافة العظام:
تبدو العظام كثيفة جدًا في الأشعة السينية، لكنها في الواقع هشة وعرضة للكسور المتكررة.
*
نقص تنسج نخاع العظم:
تضييق تجاويف نخاع العظم بسبب النمو العظمي المفرط يمكن أن يؤدي إلى فقر الدم، نقص الصفائح الدموية، والعدوى المتكررة.
*
الضغط على الأعصاب القحفية:
مما يسبب مشاكل في البصر والسمع والشلل الوجهي.
*
تضخم الكبد والطحال (في الأشكال الشديدة).
*
مشاكل في نمو الأسنان.
تُعد هذه الحالة مثالاً آخر على كيفية أن الخلل في عملية إعادة تشكيل العظام يمكن أن يؤدي إلى أمراض خطيرة، وقد ألهمت دراستها استكشاف طرق لتعزيز وظيفة هادمات العظم أو استبدالها في بعض الحالات.
جدول 1: مقارنة بين اضطرابات العظام النادرة الرئيسية
| الميزة | التصلب المتقدم (Sclerosteosis) | مرض فان بوخم (Van Buchem Disease) | تصلب العظام (Osteopetrosis) |
|---|---|---|---|
| السبب الرئيسي | طفرة في جين SOST (نقص أو غياب السكليروستين) | حذف منظم في جين SOST (نقص في السكليروستين) | طفرات في جينات متعددة (مثل CLCN7، TCIRG1) تؤثر على هادمات العظم |
| الآلية الجزيئية | فرط نشاط البانيات العظمية بسبب غياب السكليروستين المثبط | فرط نشاط البانيات العظمية بسبب نقص السكليروستين المثبط | خلل وظيفي في هادمات العظم، مما يؤدي إلى عدم إزالة العظم |
| السمة الرئيسية | زيادة كثافة العظام (تصلب) وهشاشة في نفس الوقت، قامة طويلة، ضغط أعصاب قحفية | زيادة كثافة العظام، ضخامة الفك السفلي، ضغط أعصاب قحفية | زيادة كثافة العظام ولكنها هشة، نقص تنسج نخاع العظم، ضغط أعصاب قحفية |
| الوراثة | صبغي جسمي متنحٍ | صبغي جسمي متنحٍ | صبغي جسمي متنحٍ أو سائد |
| الشدة | غالبًا ما تكون الأعراض شديدة وواضحة | أقل شدة بشكل عام من التصلب المتقدم | تتراوح من خفيفة إلى مهددة للحياة حسب النوع |
- هشاشة العظام: التحدي العالمي وعلاقتها بالأمراض النادرة
هشاشة العظام هو اضطراب عظمي شائع ومزمن يتسم بانخفاض كتلة العظام وتدهور في بنيتها الدقيقة، مما يؤدي إلى زيادة هشاشة العظام واحتمال أكبر للكسور حتى مع إصابات طفيفة. إنه مرض صامت غالبًا ما لا تظهر له أعراض حتى يحدث الكسر الأول.
ما هي هشاشة العظام؟ الأسباب وعوامل الخطر:
*
العمر:
أهم عامل خطر، حيث تتدهور كثافة العظام بعد سن الـ 30.
*
الجنس:
النساء أكثر عرضة للإصابة بهشاشة العظام، خاصة بعد انقطاع الطمث بسبب انخفاض هرمون الإستروجين.
*
التاريخ العائلي:
الوراثة تلعب دورًا.
*
النحافة المفرطة:
انخفاض مؤشر كتلة الجسم.
*
العرق:
بعض المجموعات العرقية أكثر عرضة.
*
نقص الكالسيوم وفيتامين د:
ضروريان لصحة العظام.
*
الخمول البدني:
عدم ممارسة التمارين الرياضية الكافية.
*
التدخين واستهلاك الكحول المفرط.
*
بعض الأدوية:
مثل الكورتيكوستيرويدات لفترات طويلة.
*
بعض الحالات الطبية:
مثل أمراض الغدة الدرقية، الأمراض الالتهابية المزمنة، وسوء الامتصاص.
الأعراض والتشخيص:
غالبًا ما تكون هشاشة العظام بدون أعراض في مراحلها المبكرة. الأعراض الأكثر شيوعًا هي كسور العظام، والتي يمكن أن تحدث في العمود الفقري، الورك، المعصم، أو عظام أخرى.
*
آلام الظهر:
بسبب كسور العمود الفقري الانضغاطية.
*
فقدان الطول بمرور الوقت.
*
انحناء الظهر (الحداب).
*
كسور تحدث بسهولة أكبر مما هو متوقع.
التشخيص: يعتمد بشكل أساسي على قياس كثافة العظام باستخدام فحص DEXA (امتصاص الأشعة السينية ثنائي الطاقة) ، والذي يقيم كثافة المعادن في العظام.
التأثير الاجتماعي والاقتصادي:
تُشكل هشاشة العظام عبئًا صحيًا واقتصاديًا هائلاً. تُقدر تكلفة علاج كسور الورك الناتجة عن هشاشة العظام بمليارات الدولارات سنويًا على مستوى العالم. كما أنها تُقلل بشكل كبير من جودة حياة المرضى، وتزيد من معدلات الإعاقة والوفيات.
- الاكتشافات الرائدة: كيف ألهمت الأمراض النادرة علاجات هشاشة العظام؟
هنا تكمن القصة الأكثر إلهامًا: كيف أن دراسة هذه الاضطرابات النادرة، التي تبدو بعيدة عن اهتمامات الغالبية، فتحت آفاقًا غير مسبوقة لعلاج مرض شائع ومدمر مثل هشاشة العظام.
التركيز على مسار السكليروستين:
كانت دراسة التصلب المتقدم ومرض فان بوخم هي المفتاح. اكتشاف أن الطفرات في جين SOST التي تؤدي إلى نقص السكليروستين تسبب زيادة هائلة في كثافة العظام، قدم دليلًا واضحًا على الدور المحوري لهذا البروتين في تنظيم تكوين العظام. إذا كان غياب السكليروستين يؤدي إلى عظام أكثر كثافة، فهل يمكن أن يؤدي تثبيطه إلى نفس التأثير في مرضى هشاشة العظام؟ هذا السؤال البسيط أطلق شرارة البحث.
تطوير الروموسوزوماب (Romosozumab): ثورة في علاج الهشاشة
بناءً على فهم دور السكليروستين، بدأ العلماء بتطوير أجسام مضادة تستهدف السكليروستين وتحيده، وبالتالي تمنع تأثيره المثبط على البانيات العظمية. كان هذا هو الأساس لتطوير عقار
الروموسوزوماب (Romosozumab)
.
- آلية عمل الروموسوزوماب: هو جسم مضاد أحادي النسيلة يُستهدف السكليروستين. عن طريق منع السكليروستين، يُعزز الروموسوزوماب نشاط البانيات العظمية (الخلايا البانية للعظم) بينما يُقلل في نفس الوقت من نشاط هادمات العظم (الخلايا التي تكسر العظم). هذه الآلية المزدوجة تجعله فعالًا بشكل استثنائي في زيادة كثافة العظام وتقليل مخاطر الكسور.
- التأثير السريري: أظهرت الدراسات السريرية أن الروموسوزوماب يزيد من كثافة المعادن في العظام ويقلل بشكل كبير من مخاطر الكسور الفقرية وغير الفقرية في النساء بعد سن اليأس المصابات بهشاشة العظام الشديدة. إنه يمثل نقلة نوعية في العلاج لأنه لا يكتفي بإبطاء خسارة العظام، بل يُحفز بناء عظم جديد بسرعة.
آليات أخرى مستلهمة:
بينما يُعد الروموسوزوماب أبرز مثال على هذا التوجه، فإن دراسة الاضطرابات النادرة الأخرى، مثل تصلب العظام، تُساهم أيضًا في فهمنا لكيفية عمل هادمات العظم، مما قد يُلهم علاجات مستقبلية تستهدف هذه الخلايا بدقة أكبر. إن كل خلل وراثي نادر هو بمثابة درس بيولوجي يكشف عن نقاط التحكم الدقيقة في جسم الإنسان.
- خيارات علاج هشاشة العظام المتقدمة: منظور الأستاذ الدكتور محمد هطيف
مع التطورات العلاجية المستوحاة من الأمراض النادرة، أصبح علاج هشاشة العظام أكثر فعالية وتخصيصًا. يُقدم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة التي تتجاوز العقدين وباستخدامه لأحدث التقنيات، رعاية شاملة لمرضى هشاشة العظام في صنعاء واليمن، مع التركيز على النهج الشامل الذي يجمع بين العلاجات التحفظية والدوائية المتقدمة.
- 1. العلاجات التحفظية (غير الدوائية): أساس الرعاية
لا تزال هذه العلاجات حجر الزاوية في إدارة هشاشة العظام، حتى مع توافر الأدوية الحديثة.
*
التغذية السليمة:
*
الكالسيوم:
يُنصح بتناول 1000-1200 ملغ يوميًا من الكالسيوم من مصادر غذائية مثل منتجات الألبان، الخضروات الورقية الخضراء، الأسماك المعلبة (مع عظامها)، ومنتجات الصويا المدعمة.
*
فيتامين د:
ضروري لامتصاص الكالسيوم. يُنصح بتناول 600-800 وحدة دولية يوميًا، وقد يحتاج بعض الأفراد إلى جرعات أعلى. يمكن الحصول عليه من التعرض لأشعة الشمس، والأسماك الدهنية، والأطعمة المدعمة.
*
نمط الحياة النشط:
*
التمارين الرياضية التي تحمل وزن الجسم:
مثل المشي، الرقص، الجري الخفيف، تساعد على تقوية العظام.
*
تمارين المقاومة:
مثل رفع الأثقال، تُعزز قوة العضلات والعظام.
*
تمارين التوازن والمرونة:
مثل اليوجا والتاي تشي، تُقلل من خطر السقوط.
*
الإقلاع عن التدخين والحد من الكحول:
كلاهما يُسرع من فقدان العظام.
*
منع السقوط:
يُعد الأستاذ الدكتور محمد هطيف على دراية بأهمية هذا الجانب، ويُقدم للمرضى نصائح حول تعديلات المنزل (مثل إزالة السجاد، توفير إضاءة جيدة)، استخدام الأحذية المناسبة، ومراجعة الأدوية التي قد تسبب الدوار.
- 2. العلاجات الدوائية: نهج متطور
يهدف العلاج الدوائي إلى إبطاء فقدان العظام، أو زيادة تكوينها، أو كليهما. يُحدد الأستاذ الدكتور هطيف العلاج الأنسب لكل مريض بناءً على شدة الحالة وعوامل الخطر والتاريخ الطبي.
-
مضادات الارتشاف (Anti-resorptive Medications):
- البيسفوسفونات (Bisphosphonates): مثل الأليندرونات، الريزيدرونات، الإيباندرونات، الزوليدرونات. تُعد خط الدفاع الأول، وتعمل على إبطاء عملية تكسير العظام. تُؤخذ عن طريق الفم أو الحقن الوريدي.
- دينوسوماب (Denosumab): هو جسم مضاد أحادي النسيلة يستهدف RANKL، وهو بروتين ضروري لتكوين ووظيفة هادمات العظم. يُعطى عن طريق الحقن تحت الجلد كل ستة أشهر، وهو فعال بشكل خاص في تقليل خطر كسور العمود الفقري والورك.
- محفزات مستقبلات الإستروجين الانتقائية (SERMs): مثل الرالوكسيفين، تُحاكي تأثير الإستروجين على العظام، مما يُقلل من فقدان العظام.
-
العلاجات البناءة (Anabolic Medications): تُحفز هذه الأدوية تكوين عظام جديدة، وهي ذات أهمية خاصة في حالات هشاشة العظام الشديدة أو عندما تفشل الأدوية الأخرى.
- تيريباراتايد (Teriparatide): نسخة اصطناعية من هرمون الغدة الدرقية، تُحفز البانيات العظمية لبناء عظم جديد. يُعطى يوميًا عن طريق الحقن تحت الجلد لمدة تصل إلى سنتين.
- روموسوزوماب (Romosozumab): كما ذُكر سابقًا، هو الأحدث في هذه الفئة. يعمل عن طريق تثبيط السكليروستين، مما يؤدي إلى زيادة تكوين العظام وتقليل ارتشافها. يُعطى عن طريق الحقن تحت الجلد مرة واحدة شهريًا لمدة 12 شهرًا. تُبرز هذه الفئة من العلاجات بشكل مباشر كيف أدت دراسة الأمراض النادرة مثل التصلب المتقدم إلى اكتشافات علاجية جذرية لهشاشة العظام.
-
العلاجات الهرمونية (Hormone Therapy):
- الإستروجين (Estrogen): يمكن استخدامه في النساء بعد انقطاع الطمث، ولكنه يُستخدم بحذر بسبب المخاطر المحتملة (مثل جلطات الدم وسرطان الثدي).
بفضل خبرة الأستاذ الدكتور محمد هطيف التي تتجاوز العقدين في جراحة العظام والعمود الفقري والمفاصل، يتمكن المرضى في صنعاء واليمن من الوصول إلى أحدث العلاجات العالمية. يُشرف الأستاذ الدكتور هطيف شخصيًا على وضع خطط العلاج الفردية، مع الأخذ في الاعتبار تاريخ المريض، شدة المرض، وتوافر التقنيات الحديثة، لضمان أفضل النتائج الممكنة وفقًا لأعلى معايير الأمان الطبي والنزاهة المهنية.
جدول 2: مقارنة بين خيارات علاج هشاشة العظام الرئيسية
| فئة العلاج | أمثلة شائعة | آلية العمل الرئيسية | إيجابيات | سلبيات / اعتبارات | العلاقة بالأمراض النادرة |
|---|---|---|---|---|---|
| مضادات الارتشاف | البيسفوسفونات (أليندرونات)، دينوسوماب | تُقلل من نشاط هادمات العظم لإبطاء تكسير العظام | فعالة في تقليل مخاطر الكسور، متوفرة على نطاق واسع | قد تسبب آثارًا جانبية في الجهاز الهضمي، أو نخر الفك في حالات نادرة، يجب التوقف بعد فترة محددة | لا يوجد ارتباط مباشر بالمسارات، ولكن مكملة للعلاجات الجديدة. |
| العلاجات البناءة | تيريباراتايد، روموسوزوماب | تُحفز تكوين عظام جديدة (روموسوزوماب يثبط السكليروستين لزيادة البناء) | تزيد كثافة العظام بشكل كبير وسريع، تُقلل مخاطر الكسور بشكل فعال | تُعطى بالحقن، تكلفة أعلى، لها مدة علاج محددة (سنة إلى سنتين) | مستوحاة بشكل مباشر من دراسة التصلب المتقدم ومرض فان بوخم (خاصة الروموسوزوماب) |
| مكملات | الكالسيوم، فيتامين د | تدعم صحة العظام والامتصاص | ضرورية لصحة العظام بشكل عام | ليست علاجًا فعالًا بمفردها للهشاشة المتقدمة | أساسية لدعم أي علاج، لا علاقة مباشرة |
| تعديل نمط الحياة | تمارين حمل الوزن، الإقلاع عن التدخين | تحسين صحة العظام وقوة العضلات، تقليل مخاطر السقوط | آمنة، تُحسن الصحة العامة، مُكملة للعلاجات الدوائية | تتطلب الالتزام المستمر، لا تُعالج هشاشة العظام الشديدة بمفردها | لا يوجد ارتباط مباشر بالمسارات |
- التدخلات الجراحية في حالات كسور هشاشة العظام
بينما تُركز العلاجات الدوائية على تقوية العظام ومنع الكسور، فإن هشاشة العظام في مراحلها المتقدمة يمكن أن تؤدي إلى كسور تتطلب تدخلًا جراحيًا عاجلاً لاستعادة الوظيفة وتخفيف الألم. يُعد الأستاذ الدكتور محمد هطيف، بخبرته كجراح عظام وعمود فقري رائد، متخصصًا في علاج هذه الكسور باستخدام أحدث التقنيات.
أنواع الكسور الشائعة في هشاشة العظام التي تتطلب الجراحة:
-
كسور الورك:
- الوصف: من أخطر أنواع الكسور، تحدث غالبًا نتيجة لسقوط بسيط.
-
العلاج الجراحي:
يُعد التدخل الجراحي شبه ضروري لمعظم كسور الورك. قد يشمل:
- التثبيت الداخلي (Internal Fixation): استخدام مسامير أو ألواح لتثبيت العظم المكسور.
- استبدال جزئي للورك (Hemiarthroplasty): استبدال رأس عظم الفخذ فقط.
- استبدال كامل للورك (Total Hip Arthroplasty): استبدال رأس عظم الفخذ وتجويف الحوض.
- دور الأستاذ الدكتور هطيف: بفضل مهاراته الفائقة في جراحة استبدال المفاصل (Arthroplasty) ، يُقدم الأستاذ الدكتور هطيف حلولًا جراحية متقدمة لكسور الورك، مما يُمكن المرضى من استعادة الحركة وتقليل الألم.
-
كسور العمود الفقري الانضغاطية:
- الوصف: تحدث عندما ينهار فقار واحد أو أكثر في العمود الفقري، وغالبًا ما تكون بدون إصابة كبيرة.
-
العلاج الجراحي (في الحالات الشديدة أو غير المستجيبة للعلاج التحفظي):
- تجميل الفقرات (Vertebroplasty): حقن مادة إسمنتية طبية في الفقرة المكسورة لتثبيتها وتقليل الألم.
- رأب العمود الفقري بالبالون (Kyphoplasty): استخدام بالون لرفع الفقرة المنهارة ثم حقن الإسمنت، مما يساعد على استعادة جزء من ارتفاع الفقرة.
- دور الأستاذ الدكتور هطيف: يُعرف الأستاذ الدكتور هطيف بخبرته العميقة في جراحات العمود الفقري الميكروسكوبية (Microsurgery) ، مما يُتيح له إجراء هذه الإجراءات الدقيقة بحد أدنى من التدخل الجراحي، مما يُقلل من وقت التعافي والمضاعفات.
-
كسور المعصم:
- الوصف: شائعة بعد السقوط على يد ممدودة.
- العلاج الجراحي: قد تتطلب التثبيت بمسامير أو ألواح للحفاظ على محاذاة العظم خلال فترة الشفاء.
التكنولوجيا الحديثة في جراحة العظام:
يحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث التطورات التكنولوجية لضمان أفضل النتائج للمرضى، بما في ذلك:
*
جراحة المناظير (Arthroscopy 4K):
لتقييم وعلاج مشاكل المفاصل بأقل تدخل جراحي.
*
الملاحة الجراحية والروبوتات المساعدة:
لزيادة الدقة في عمليات استبدال المفاصل وتثبيت الكسور.
*
التصوير المتقدم:
يساعد في التخطيط الدقيق للجراحة.
إن التزام الأستاذ الدكتور هطيف بالنزاهة الطبية يعني أنه يوصي بالتدخل الجراحي فقط عندما يكون ضروريًا حقًا، ويُناقش جميع الخيارات المتاحة والمخاطر والفوائد مع المريض وعائلته بشفافية تامة.
- إعادة التأهيل ودورها في التعافي
بعد أي كسر متعلق بهشاشة العظام أو أي تدخل جراحي، تُعد إعادة التأهيل جزءًا لا يتجزأ من عملية التعافي الشاملة. تهدف برامج إعادة التأهيل إلى استعادة القوة والمرونة والتوازن، وتقليل الألم، والمساعدة في استقلال المريض.
-
العلاج الطبيعي (Physiotherapy):
- تمارين التقوية: لزيادة قوة العضلات المحيطة بالعظام والمفاصل المصابة.
- تمارين المدى الحركي: لاستعادة مرونة المفاصل.
- تمارين التوازن: لتحسين التنسيق وتقليل خطر السقوط المتكرر، وهو أمر حيوي لمرضى هشاشة العظام.
- التدريب على المشي: (إذا لزم الأمر) لمساعدة المرضى على استعادة القدرة على الحركة بأمان.
-
العلاج الوظيفي (Occupational Therapy):
- يُساعد المرضى على التكيف مع التغيرات الجسدية واستعادة القدرة على أداء الأنشطة اليومية (مثل ارتداء الملابس، الاستحمام، الطهي) بأمان وفعالية.
- يُقدم نصائح حول تعديلات المنزل لجعله أكثر أمانًا (مثل قضبان الإمساك في الحمام، إزالة العوائق).
-
برامج منع السقوط:
- تعليم المرضى كيفية التعرف على مخاطر السقوط وتجنبها.
- مراجعة الأدوية التي قد تسبب الدوخة أو النعاس.
- تحسين الإضاءة في المنزل والتخلص من الفوضى.
- الدعم النفسي والاجتماعي: يمكن أن يكون التعافي من كسر هشاشة العظام طويلًا وصعبًا، وقد يؤثر على الصحة النفسية للمريض. يُمكن أن تُوفر مجموعات الدعم أو الاستشارة الفردية دعمًا قيمًا.
يُشجع الأستاذ الدكتور محمد هطيف مرضاه على الالتزام الصارم ببرامج إعادة التأهيل الموصى بها، مؤكدًا على أن النجاح طويل الأمد في علاج هشاشة العظام لا يعتمد فقط على العلاج الدوائي أو الجراحي، بل يتطلب أيضًا التزامًا قويًا بالتعافي الشامل والوقاية المستمرة.
- قصص نجاح ملهمة من واقع الخبرة السريرية
تُظهر هذه القصص كيف أن التزام الأستاذ الدكتور محمد هطيف بأعلى معايير الرعاية والخبرة الطبية يمكن أن يُحدث فرقًا حقيقيًا في حياة مرضى هشاشة العظام، مستفيدًا من أحدث الاكتشافات العلاجية.
القصة الأولى: أمل جديد بعد كسور متكررة
السيدة فاطمة، 68 عامًا، عانت لسنوات من هشاشة العظام الشديدة، وشهدت عدة كسور في الفقرات مما أدى إلى فقدان تدريجي لطولها وآلام مزمنة في الظهر، فضلاً عن كسر في الرسغ قبل عامين. كانت تشعر باليأس وأن حياتها تدهورت بشكل لا رجعة فيه. بعد مراجعتها للأستاذ الدكتور محمد هطيف، قام بتقييم شامل لحالتها، بما في ذلك فحص DEXA المتقدم والتحاليل المخبرية. اكتشف البروفيسور هطيف أن هشاشة العظام لديها كانت متقدمة لدرجة أن العلاجات التقليدية لم تعد كافية.
بناءً على أحدث التطورات المستوحاة من دراسة الأمراض النادرة، أوصى البروفيسور هطيف ببرنامج علاجي يشتمل على عقار الروموسوزوماب (المضاد للسكليروستين) لمدة 12 شهرًا، بالإضافة إلى مكملات الكالسيوم وفيتامين د، وبرنامج مكثف للعلاج الطبيعي لتقوية عضلات الظهر وتحسين التوازن. بعد ستة أشهر فقط من بدء العلاج، أبلغت السيدة فاطمة عن انخفاض كبير في آلام الظهر وتحسن في قدرتها على الحركة. وبعد عام كامل، أظهر فحص DEXA تحسنًا ملحوظًا في كثافة عظامها. عادت السيدة فاطمة الآن إلى ممارسة المشي اليومي وبعض الأنشطة الاجتماعية، وشعورها بالثقة والاستقلالية استُعيد بشكل كبير. تُعد قصتها شهادة على قوة العلاجات المبتكرة وتوجيه الخبراء مثل الأستاذ الدكتور هطيف.
القصة الثانية: تحدي كسر الورك وعودة الحياة
الحاج أحمد، 75 عامًا، كان يتمتع بصحة جيدة نسبيًا حتى سقط في منزله وأصيب بكسر في عنق الفخذ الأيمن. كانت حالته معقدة بسبب تاريخه مع هشاشة العظام. أحضرته عائلته إلى عيادة الأستاذ الدكتور محمد هطيف في صنعاء، حيث تم تقييم حالته على الفور. أدرك البروفيسور هطيف خطورة الموقف والحاجة إلى تدخل جراحي سريع ودقيق.
باستخدام أحدث التقنيات في جراحة استبدال المفاصل، أجرى الأستاذ الدكتور هطيف عملية استبدال جزئي للورك للحاج أحمد. كانت الجراحة ناجحة للغاية، وبدأ الحاج أحمد برنامج إعادة تأهيل مكثف بعد أيام قليلة فقط من الجراحة. تحت إشراف فريق العلاج الطبيعي وبمتابعة دقيقة من الأستاذ الدكتور هطيف، تمكن الحاج أحمد من المشي بمساعدة في غضون أسابيع قليلة. بعد ثلاثة أشهر، كان يستطيع المشي بشكل مستقل تقريبًا، مع انخفاض كبير في الألم وتحسن ملحوظ في نوعية حياته. أُضيف برنامج علاجي طويل الأمد لهشاشة العظام لتقوية عظامه المتبقية ومنع المزيد من الكسور. الحاج أحمد الآن مثال حي على أن العمر ليس عائقًا أمام التعافي، خاصة عندما يتوفر العلاج الجراحي المتخصص والرعاية الشاملة التي يقدمها الأستاذ الدكتور محمد هطيف.
القصة الثالثة: من الألم المزمن إلى جودة الحياة المحسنة
السيد خالد، 55 عامًا، موظف مكتبي، كان يعاني من آلام حادة في الظهر بسبب كسور انضغاطية متعددة في فقراته نتيجة لهشاشة العظام المبكرة غير المشخصة. أثر الألم على قدرته على العمل والحياة اليومية. بعد التشاور مع العديد من الأطباء دون تحسن كبير، نصحه زميل بزيارة الأستاذ الدكتور محمد هطيف.
قام البروفيسور هطيف بتقييم دقيق لحالة السيد خالد، مؤكدًا وجود كسور فقرية حادة ومتقدمة. اقترح الأستاذ الدكتور هطيف إجراء جراحة رأب العمود الفقري (Kyphoplasty) لفقرتين متضررتين، مستخدمًا تقنياته المتقدمة في جراحات العمود الفقري الميكروسكوبية لضمان الدقة والحد الأدنى من التدخل الجراحي. كانت الجراحة ناجحة بشكل باهر، وشعر السيد خالد بتحسن فوري في الألم. تبعت الجراحة بخطة علاج دوائي لهشاشة العظام وبرنامج إعادة تأهيل مصمم خصيصًا له لتقوية عضلات ظهره وتحسين وضعية جسمه. الآن، استعاد السيد خالد قدرته على العمل والحياة دون ألم مزمن، مما سمح له بالعودة إلى أنشطته اليومية والاستمتاع بجودة حياة أفضل. تُظهر هذه الحالة كيف أن التدخل الجراحي الدقيق والمُخطط له بعناية من قِبل جراح خبير مثل الأستاذ الدكتور محمد هطيف يمكن أن يُغير حياة المريض بشكل جذري.
تُبرز هذه القصص التزام الأستاذ الدكتور محمد هطيف بالنزاهة الطبية واستخدامه لأحدث التكنولوجيات، مثل جراحة المايكرو، ومناظير 4K، وعمليات استبدال المفاصل، لتقديم رعاية صحية عالمية المستوى للمرضى في اليمن، مما يجعله الخيار الأول للعديد من المرضى الذين يبحثون عن الأفضل في جراحة العظام والعمود الفقري والمفاصل.
- أسئلة متكررة (FAQ) حول الأمراض النادرة وهشاشة العظام وعلاجهما
1. ما الفرق بين الأمراض النادرة في العظام وهشاشة العظام؟
الأمراض النادرة في العظام هي حالات وراثية تتميز بخلل معين في نمو العظام أو إعادة تشكيلها، مما يؤدي إما إلى زيادة مفرطة في كثافة العظام (مثل التصلب المتقدم ومرض فان بوخم) أو عظام كثيفة ولكنها هشة (مثل تصلب العظام). أما هشاشة العظام فهو اضطراب شائع يتميز بانخفاض تدريجي في كثافة العظام وقوتها، مما يجعلها عرضة للكسور، وينتج عادةً عن عوامل متعددة مثل الشيخوخة، نقص الهرمونات، التغذية، والأدوية.
2. كيف أثرت الأمراض النادرة في العظام على تطوير علاجات هشاشة العظام؟
لقد كانت دراسة الأمراض النادرة، خاصة تلك التي تنطوي على خلل في جين السكليروستين (مثل التصلب المتقدم ومرض فان بوخم)، حاسمة. أظهرت هذه الأمراض أن نقص السكليروستين يؤدي إلى زيادة هائلة في كثافة العظام. هذا الاكتشاف أدى إلى تطوير أدوية جديدة مثل الروموسوزوماب، الذي يعمل عن طريق تثبيط السكليروستين، مما يحفز بناء العظام الجديدة ويعالج هشاشة العظام بفعالية.
-
هل أنا معرض لخطر الإصابة بهشاشة العظام؟ وما هي الأعراض التي يجب أن أبحث عنها؟
تزداد مخاطر الإصابة بهشاشة العظام مع التقدم في العمر، خاصة لدى النساء بعد سن اليأس. تشمل عوامل الخطر الأخرى التاريخ العائلي، النحافة المفرطة، نقص الكالسيوم وفيتامين د، الخمول البدني، التدخين، وبعض الأدوية أو الحالات الطبية. هشاشة العظام غالبًا ما تكون "مرضًا صامتًا" بدون أعراض واضحة حتى يحدث كسر. ومع ذلك، قد تشمل الأعراض آلام الظهر المستمرة، فقدان الطول، انحناء الظهر، أو كسور تحدث بسهولة.
4. كيف يتم تشخيص هشاشة العظام؟
التشخيص الرئيسي لهشاشة العظام يتم عن طريق فحص كثافة العظام باستخدام جهاز DEXA (امتصاص الأشعة السينية ثنائي الطاقة). يُوصى بهذا الفحص عادةً للنساء فوق سن 65 عامًا، وللرجال فوق 70 عامًا، أو للأفراد الأصغر سنًا الذين لديهم عوامل خطر متعددة.
5. ما هي خيارات العلاج المتاحة لهشاشة العظام؟
تشمل الخيارات العلاجية مجموعة واسعة بدءًا من التعديلات على نمط الحياة (مثل التغذية الغنية بالكالسيوم وفيتامين د، التمارين الرياضية) إلى العلاجات الدوائية المتقدمة. تنقسم الأدوية إلى فئتين رئيسيتين: مضادات الارتشاف (التي تُبطئ تكسير العظام مثل البيسفوسفونات والدينوسوماب) والعلاجات البناءة (التي تُحفز بناء العظام الجديدة مثل التيريباراتايد والروموسوزوماب). يُحدد الأستاذ الدكتور محمد هطيف خطة العلاج الأنسب بناءً على حالة المريض.
6. هل يمكن الشفاء التام من هشاشة العظام؟
بينما لا يوجد "شفاء تام" بالمعنى التقليدي، يمكن إدارة هشاشة العظام بفعالية كبيرة وتقليل خطر الكسور بشكل كبير. الهدف من العلاج هو زيادة كثافة العظام، تقليل فقدان العظام، وتحسين قوة العظام، مما يسمح للمرضى بالعيش حياة نشطة ومليئة.
7. متى قد تكون الجراحة ضرورية في حالات هشاشة العظام؟
تكون الجراحة ضرورية عادةً لعلاج الكسور التي تحدث نتيجة لهشاشة العظام، مثل كسور الورك، وكسور العمود الفقري الانضغاطية الحادة، وبعض كسور المعصم. تهدف الجراحة إلى تثبيت الكسر، تخفيف الألم، واستعادة الوظيفة. الأستاذ الدكتور محمد هطيف يتمتع بخبرة واسعة في هذه الجراحات باستخدام أحدث التقنيات.
8. ما هو دور الأستاذ الدكتور محمد هطيف في علاج هشاشة العظام؟
الأستاذ الدكتور محمد هطيف هو بروفيسور في جراحة العظام والعمود الفقري والمفاصل بخبرة تتجاوز العقدين. يُقدم رعاية شاملة لمرضى هشاشة العظام، بدءًا من التشخيص الدقيق، ووضع خطط علاج فردية تشمل أحدث العلاجات الدوائية، وصولًا إلى إجراء الجراحات المعقدة لكسور هشاشة العظام باستخدام تقنيات حديثة مثل جراحة المايكرو ومناظير 4K. يُركز البروفيسور هطيف على النزاهة الطبية وتقديم أفضل رعاية ممكنة لمرضاه.
9. ما هي أهمية إعادة التأهيل بعد علاج هشاشة العظام أو كسورها؟
إعادة التأهيل ضرورية لاستعادة القوة والمرونة والتوازن بعد أي كسر أو جراحة. تُساعد برامج العلاج الطبيعي والوظيفي في تقليل الألم، استعادة الحركة، وتقوية العضلات والعظام، والأهم من ذلك، تُعلم المرضى استراتيجيات لمنع السقوط المستقبلي، مما يُعد جزءًا حيويًا من الإدارة طويلة الأمد لهشاشة العظام.
10. هل يمكنني منع هشاشة العظام؟
لا يمكن دائمًا منع هشاشة العظام تمامًا، خاصة إذا كانت هناك عوامل وراثية أو أمراض مصاحبة، ولكن يمكنك تقليل المخاطر بشكل كبير من خلال: تناول نظام غذائي غني بالكالسيوم وفيتامين د، ممارسة التمارين الرياضية بانتظام (خاصة تمارين حمل الوزن والمقاومة)، الإقلاع عن التدخين، الحد من استهلاك الكحول، والحفاظ على وزن صحي. يُنصح دائمًا بالتشاور مع أخصائي مثل الأستاذ الدكتور محمد هطيف لتقييم المخاطر ووضع خطة وقائية شخصية.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك