أسرار الخلايا البانية للعظام: دليلك لهيكل عظمي صلب وصحي
الخلاصة الطبية
نستعرض في هذا التقرير كل ما يهمك معرفته عن أسرار الخلايا البانية للعظام: دليلك لهيكل عظمي صلب وصحي، اكتشف: البيولوجيا الخلوية للعظام.. أسرار صحة هيكلك! هي فهم العمليات الحيوية الديناميكية التي تحافظ على سلامة وقوة العظام. تلعب الخلايا البانية للعظام (Osteoblasts) دورًا محوريًا كمهندسين معماريين، حيث تبني عظامًا جديدة، وتصنع المادة خارج الخلوية، وتنظم تمعدنها بدقة. هذا الفهم أساسي للحفاظ على قوة العظام، تنظيم الكالسيوم، ومكافحة الأمراض العظمية، لضمان هيكل عظمي صحي سليم.
أسرار الخلايا البانية للعظام: دليلك الشامل لهيكل عظمي صلب وصحي
العظام ليست مجرد دعائم صلبة جامدة لهياكلنا، بل هي أنسجة حيوية معقدة ونشطة باستمرار، تخضع لعمليات بناء وهدم وإصلاح دائمة طوال حياتنا. هذا التوازن الدقيق هو مفتاح الحفاظ على قوتها ووظيفتها، وحجر الزاوية في هذه الديناميكية المعقدة يكمن في الخلايا العظمية المتخصصة. إن فهم البيولوجيا الخلوية للعظام، لا سيما دور الخلايا البانية للعظام (Osteoblasts)، هو أمر بالغ الأهمية ليس فقط للوقاية من الأمراض العظمية، بل أيضًا لتطوير علاجات فعالة ومبتكرة تضمن لنا حياة خالية من الآلام والحركة المقيدة.
في هذا الدليل الشامل، سنغوص عميقًا في عالم الخلايا البانية للعظام، ونكشف عن أسرارها وكيفية تأثيرها على صحة هيكلنا العظمي. سنتناول العوامل التي تدعمها، والأمراض التي تؤثر عليها، وكيف يمكننا، بالاستعانة بأحدث التقنيات والخبرات الطبية، الحفاظ على عظام قوية وصحية. ومع الرعاية الفائقة والخبرة التي يقدمها خبراء مثل الأستاذ الدكتور محمد هطيف ، رائد جراحة العظام والعمود الفقري والكتف في صنعاء واليمن، والذي يمتلك أكثر من 20 عامًا من الخبرة كأستاذ في جامعة صنعاء، وباستخدامه لأحدث التقنيات كالجراحة المجهرية وتنظير المفاصل 4K واستبدال المفاصل، يمكننا ضمان مستقبل عظمي أفضل لكافة المرضى بأمانة طبية صارمة.
البيولوجيا الخلوية للعظام: نظرة عميقة في ديناميكية الهيكل العظمي
العظام هي نسيج ضام متخصص يتسم بصلابة ومرونة فريدة، تمكنه من أداء وظائف حيوية متعددة تشمل الدعم الميكانيكي، والحماية للأعضاء الحيوية، وتخزين المعادن (خاصة الكالسيوم والفوسفات)، وإنتاج خلايا الدم في نخاع العظم. هذه الوظائف لا يمكن أن تتحقق دون التفاعل المعقد بين أنواع مختلفة من الخلايا العظمية.
أنواع الخلايا العظمية الرئيسية ووظائفها
تتكون العظام بشكل أساسي من أربعة أنواع من الخلايا، لكل منها دور محدد في الحفاظ على النسيج العظمي وإعادة تشكيله:
-
الخلايا الجذعية العظمية (Osteoprogenitor Cells):
- الأصل: هي خلايا جذعية غير متمايزة تنشأ من الخلايا الجذعية اللحمية المتوسطة (Mesenchymal Stem Cells). توجد هذه الخلايا في بطانة قنوات هافرس (Haversian canals)، وسمحاق العظم (Endosteum)، والسمحاق (Periosteum).
- الوظيفة: تعتبر بمثابة الخلايا الأم لجميع الخلايا العظمية الأخرى. لديها القدرة على الانقسام والتفريق إلى خلايا بانية للعظام (Osteoblasts) عند تلقي الإشارات المناسبة، خاصةً أثناء نمو العظام أو إصلاحها بعد الكسر.
-
الخلايا البانية للعظام (Osteoblasts): المهندسون المعماريون للعظام الجديدة
- الأصل: تنشأ الخلايا البانية للعظام من الخلايا الجذعية العظمية. في ظل ظروف معينة مثل الإجهاد المنخفض وزيادة ضغط الأكسجين، تتحول هذه الخلايا الجذعية إلى خلايا بانية للعظام نشطة.
- التمايز والتحفيز: يلعب عامل النسخ RUNX2 وبروتينات تكوين العظام (Bone Morphogenetic Proteins - BMPs) دورًا حاسمًا في توجيه الخلايا الجذعية اللحمية المتوسطة نحو سلالة الخلايا البانية للعظام. كما يحفز عامل الربط الأساسي α-1 و β-catenin التمايز إلى خلايا بانية للعظام، وهي شبكة معقدة من الإشارات الجزيئية التي تضمن التكوين السليم للعظام.
- الوظيفة: تتمثل وظيفتها الأساسية في تصنيع وإفراز المادة العظمية خارج الخلية، والتي تُعرف باسم "Osteoid". تتكون هذه المادة بشكل أساسي من الكولاجين من النوع الأول (حوالي 90%)، بالإضافة إلى بروتينات أخرى غير كولاجينية مثل Osteocalcin و Osteonectin. تتحكم الخلايا البانية للعظام بدقة في عملية تمعدن العظم، أي ترسب بلورات هيدروكسي أباتيت (Hydroxyapatite) على مصفوفة الكولاجين، وهو ما يمنح العظم صلابته وقوته المميزة.
- المصير: بعد إتمام مهمتها في بناء العظم، يمكن أن يحدث أحد ثلاثة أمور للخلايا البانية للعظام: إما أن تتحول إلى خلايا عظمية (Osteocytes) وتدفن نفسها داخل المادة العظمية التي قامت ببنائها، أو تخضع للموت المبرمج (Apoptosis)، أو تبقى كخلايا بطانة العظم (Bone Lining Cells) على السطح العظمي.
-
الخلايا العظمية (Osteocytes): حراس سلامة العظم
- الأصل: تنشأ من الخلايا البانية للعظام التي حوصرت داخل المادة العظمية أثناء عملية البناء.
- الموقع: تتواجد داخل فجوات صغيرة تسمى "Lacunae" ضمن المادة العظمية المتمعدنة. تتصل ببعضها البعض وبسطح العظم عن طريق قنوات دقيقة تسمى "Canaliculi"، مما يسمح بتبادل المغذيات والإشارات.
- الوظيفة: تعتبر الخلايا العظمية الخلايا الأكثر وفرة في العظام. تعمل كميكانيكية حسية (mechanosensors)، تستشعر الإجهاد الميكانيكي الواقع على العظم وتستجيب له عن طريق إرسال إشارات لتعديل عملية إعادة تشكيل العظم (Bone Remodeling). تلعب دورًا حيويًا في تنظيم استقلاب العظام (Bone Metabolism) والحفاظ على صحة النسيج العظمي. كما أنها تشارك في تنظيم مستويات الكالسيوم والفوسفات في الدم.
-
الخلايا الناقضة للعظم (Osteoclasts): الهادمات المحترفة
- الأصل: على عكس الخلايا العظمية الأخرى التي تنشأ من سلالة الأديم المتوسط (Mesenchymal lineage)، تنشأ الخلايا الناقضة للعظم من سلالة كريات الدم البيضاء وحيدة النواة (Monocyte/Macrophage lineage) في نخاع العظم.
- الوظيفة: هي خلايا كبيرة متعددة النواة، وظيفتها الرئيسية هي إعادة امتصاص العظم (Bone Resorption). تقوم بإفراز أحماض وإنزيمات هاضمة (مثل الكاثيبسين K) لتحطيم المصفوفة العظمية المتمعدنة وغير المتمعدنة، مما يؤدي إلى تحرير أيونات الكالسيوم والفوسفات في مجرى الدم. هذه العملية ضرورية لإعادة تشكيل العظم، وإصلاح العظام التالفة، وتنظيم مستويات الكالسيوم في الدم.
عملية إعادة تشكيل العظام (Bone Remodeling)
تتفاعل الخلايا البانية والناقضة للعظم في عملية ديناميكية ومستمرة تُعرف باسم "إعادة تشكيل العظام". تحدث هذه العملية على مدار حياتنا، حيث يتم استبدال العظم القديم والتالف بعظم جديد وصحي.
*
دورة إعادة التشكيل:
تبدأ بتنشيط الخلايا الناقضة للعظم التي تقوم بإزالة جزء صغير من العظم القديم. بعد ذلك، يتم تجنيد الخلايا البانية للعظام لملء هذه الفجوة بعظم جديد.
*
الأهمية:
هذه العملية ضرورية للحفاظ على قوة العظام، وإصلاح الأضرار الميكروسكوبية، والتكيف مع الأحمال المتغيرة، وتنظيم مستويات المعادن في الجسم. أي خلل في هذا التوازن (سواء بزيادة النشاط الناقض للعظم أو نقص نشاط الخلايا البانية) يمكن أن يؤدي إلى أمراض عظمية خطيرة.
جدول 1: مقارنة بين أنواع الخلايا العظمية الرئيسية
| الخلية | الأصل | الموقع الرئيسي | الوظيفة الأساسية | الميزات الرئيسية |
|---|---|---|---|---|
| الخلايا الجذعية العظمية | الخلايا الجذعية اللحمية المتوسطة | السمحاق، السمحاق الداخلي، قنوات هافرس | التمايز إلى خلايا عظمية أخرى | خلايا غير متمايزة، أساس تجديد العظم |
| الخلايا البانية للعظام | الخلايا الجذعية العظمية | سطح العظم النامي | بناء المادة العظمية (Osteoid) وتمعدنها | خلايا مكعبة، غنية بالشبكة الإندوبلازمية وجهاز جولجي |
| الخلايا العظمية | الخلايا البانية للعظام المدفونة | داخل فجوات (Lacunae) في العظم | استشعار الإجهاد الميكانيكي، تنظيم استقلاب العظم | تتصل بقنوات دقيقة (Canaliculi)، الخلايا الأكثر وفرة |
| الخلايا الناقضة للعظم | سلالة الخلايا وحيدة النواة | سطح العظم (مواقع الارتشاف) | إعادة امتصاص العظم (Bone Resorption) | خلايا كبيرة متعددة النوى، تتميز بحدود متعرجة (Ruffled Border) |
العوامل المؤثرة على صحة الخلايا البانية للعظام وقوة العظام
تتأثر صحة ووظيفة الخلايا البانية للعظام، وبالتالي قوة العظام، بمجموعة واسعة من العوامل البيئية، الغذائية، والهرمونية. فهم هذه العوامل يمكن أن يساعدنا في تبني استراتيجيات فعالة للحفاظ على هيكل عظمي صلب وصحي.
1. التغذية السليمة: وقود الخلايا البانية
تلعب التغذية دورًا حيويًا في توفير اللبنات الأساسية والمعادن الضرورية لعمل الخلايا البانية:
*
الكالسيوم:
هو المعدن الأساسي في بناء بلورات هيدروكسي أباتيت. مصادره تشمل منتجات الألبان، الخضروات الورقية الخضراء، الأسماك الصغيرة.
*
فيتامين د:
ضروري لامتصاص الكالسيوم من الأمعاء وترسيبه في العظام. نقص فيتامين د يؤدي إلى ضعف التمعدن وتلين العظام. مصادره الرئيسية هي التعرض لأشعة الشمس، الأسماك الدهنية، الأطعمة المدعمة.
*
البروتين:
يشكل الكولاجين الجزء الأكبر من المادة العضوية للعظم. البروتين الكافي ضروري لتصنيع هذه المصفوفة.
*
فيتامين ك:
يلعب دورًا في تنشيط بروتينات معينة ضرورية لتمعدن العظم، مثل Osteocalcin. مصادره الخضروات الورقية الخضراء.
*
المغنيسيوم، الفوسفور، الزنك:
معادن أخرى ضرورية لصحة العظام.
2. النشاط البدني: محفز ميكانيكي قوي
يعد الإجهاد الميكانيكي المنتظم (مثل المشي، الركض، رفع الأثقال) عاملًا حاسمًا في تحفيز نشاط الخلايا البانية للعظام. عندما تتعرض العظام للضغط والحمل، تستشعر الخلايا العظمية (Osteocytes) هذه القوى وترسل إشارات للخلايا البانية للعظام لزيادة إنتاج العظم. هذا يفسر لماذا يكون الأشخاص النشطون بدنيًا لديهم كثافة عظام أعلى. على العكس، يؤدي قلة الحركة إلى ضعف العظام.
3. الهرمونات: منظمات دقيقة
العديد من الهرمونات تلعب أدوارًا محورية في تنظيم استقلاب العظام:
*
هرمون الغدة الدرقية (Parathyroid Hormone - PTH):
يزيد من مستويات الكالسيوم في الدم عن طريق تحفيز ارتشاف العظم وإعادة امتصاص الكالسيوم في الكلى.
*
الكالسيتونين (Calcitonin):
يقلل من مستويات الكالسيوم في الدم عن طريق تثبيط الخلايا الناقضة للعظم.
*
هرمونات النمو (Growth Hormone):
ضرورية لنمو العظام خلال الطفولة والمراهقة، وتساهم في صيانة العظم لدى البالغين.
*
الهرمونات الجنسية (الإستروجين والتستوستيرون):
الإستروجين على وجه الخصوص له دور وقائي ضد فقدان العظام، حيث يثبط نشاط الخلايا الناقضة للعظم. انخفاض مستوياته بعد انقطاع الطمث هو السبب الرئيسي لهشاشة العظام لدى النساء.
4. العوامل الوراثية: بصمة داخلية
تلعب الجينات دورًا في تحديد كثافة العظام القصوى التي يمكن أن يصل إليها الفرد، وكذلك الاستعداد الوراثي للإصابة ببعض الأمراض العظمية.
5. الأدوية: تأثيرات جانبية محتملة
بعض الأدوية يمكن أن تؤثر سلبًا على صحة العظام:
*
الستيرويدات القشرية (Corticosteroids):
الاستخدام طويل الأمد يمكن أن يثبط نشاط الخلايا البانية للعظام ويزيد من ارتشاف العظم، مما يؤدي إلى هشاشة العظام.
*
بعض مضادات التخثر:
مثل الهيبارين.
*
بعض أدوية علاج السرطان.
6. الأمراض المزمنة والحالات الصحية
- السكري: يمكن أن يؤثر على جودة العظام ويزيد من خطر الكسور.
- أمراض الكلى المزمنة: تؤثر على استقلاب الكالسيوم والفوسفور وفيتامين د.
- أمراض الغدة الدرقية والغدة الجار درقية: يمكن أن تخل بالتوازن الهرموني اللازم لصحة العظام.
- التهاب المفاصل الروماتويدي: الالتهاب المزمن يؤثر على العظام المحيطة بالمفاصل.
أمراض واضطرابات الخلايا البانية للعظام وتأثيرها على الهيكل العظمي
يمكن أن يؤدي أي خلل في وظيفة الخلايا البانية للعظام، سواء كان نقصًا في نشاطها أو خللًا في تمايزها، إلى مجموعة واسعة من الأمراض التي تضعف الهيكل العظمي وتزيد من خطر الكسور والتشوهات.
1. هشاشة العظام (Osteoporosis)
- الباثولوجيا: هي أشهر الأمراض العظمية، وتتميز بنقص كثافة العظام وتدهور في بنيتها المجهرية، مما يجعلها هشة وعرضة للكسور حتى مع إصابات طفيفة. على الرغم من أن هشاشة العظام غالبًا ما تكون نتيجة لزيادة نشاط الخلايا الناقضة للعظم (Osteoclasts)، إلا أن نقص نشاط الخلايا البانية للعظام (Osteoblasts) أو قدرتها على إصلاح العظم هو عامل مساهم رئيسي، خاصة مع التقدم في العمر وانخفاض مستويات الهرمونات الجنسية (مثل الإستروجين لدى النساء بعد انقطاع الطمث).
- الأعراض: غالبًا ما تكون "صامتة" حتى حدوث الكسر، الذي غالبًا ما يكون في العمود الفقري، الورك، أو الرسغ. يمكن أن تسبب آلامًا في الظهر، فقدان الطول، وانحناء الظهر.
- عوامل الخطر: التقدم في العمر، الجنس الأنثوي، انقطاع الطمث المبكر، التاريخ العائلي، نقص الكالسيوم وفيتامين د، قلة النشاط البدني، التدخين، الكحول، بعض الأدوية (مثل الستيرويدات).
2. تلين العظام (Osteomalacia) والكساح (Rickets)
- الباثولوجيا: تتميز هذه الحالات بضعف تمعدن المادة العظمية (Osteoid) التي تنتجها الخلايا البانية للعظام. السبب الرئيسي هو نقص فيتامين د أو اضطراب في استقلاب الفوسفات، مما يمنع ترسيب الكالسيوم والفوسفات بشكل صحيح في مصفوفة العظم.
- الأعراض: لدى البالغين (تلين العظام)، تشمل آلام العظام المنتشرة، ضعف العضلات، زيادة خطر الكسور. لدى الأطفال (الكساح)، تؤدي إلى تشوهات في العظام النامية مثل تقوس الساقين، وتضخم المفاصل.
3. مرض باجيت في العظام (Paget's Disease of Bone)
- الباثولوجيا: اضطراب مزمن يتميز بإعادة تشكيل عظم غير منظمة ومفرطة. تبدأ بزيادة هائلة في نشاط الخلايا الناقضة للعظم، يتبعها زيادة تعويضية في نشاط الخلايا البانية للعظام. ومع ذلك، فإن العظم الجديد الذي ينتج يكون ضعيفًا، هشًا، ومشوهًا.
- الأعراض: آلام العظام، تشوهات عظمية (تضخم الجمجمة، تقوس الساقين)، الصمم (إذا تأثرت عظام الأذن)، زيادة خطر الكسور.
4. الأورام العظمية (Bone Tumors)
-
الأورام الحميدة:
- الورم العظمي (Osteoma): ورم حميد بطيء النمو يتكون من عظم ناضج. غالبًا ما يكون بدون أعراض.
- الورم العظمي العظمي (Osteoid Osteoma): ورم حميد صغير يسبب ألمًا شديدًا يزداد ليلًا ويستجيب جيدًا لمضادات الالتهاب غير الستيرويدية. ينتج عنه خلايا بانية للعظام غير طبيعية.
-
الأورام الخبيثة:
- الساركوما العظمية (Osteosarcoma): هي أكثر الأورام الخبيثة الأولية شيوعًا في العظام. تنشأ من الخلايا الجذعية اللحمية المتوسطة وتتميز بإنتاج خلايا بانية للعظام خبيثة تنتج مادة عظمية غير ناضجة. تؤثر بشكل شائع على الأطفال والمراهقين.
5. التهاب العظم والنقي (Osteomyelitis)
- الباثولوجيا: عدوى بكتيرية أو فطرية تصيب العظم، غالبًا ما تنتقل عبر مجرى الدم أو بعد الإصابة المباشرة أو الجراحة. يمكن أن تسبب تدميرًا للعظم وضعفًا في نشاط الخلايا البانية، مما يعيق عملية الشفاء الطبيعية.
- الأعراض: ألم شديد في العظام، حمى، تورم، احمرار في المنطقة المصابة.
6. الكسور (Fractures)
- الباثولوجيا: على الرغم من أن الكسور ليست مرضًا بحد ذاته، إلا أن قدرة الخلايا البانية للعظام على إصلاح الكسر هي مؤشر مباشر على صحة العظام. تبدأ عملية الشفاء بتكوين ورم دموي، يليه تكوين نسيج ضام غضروفي (Callus) بواسطة الخلايا الجذعية العظمية التي تتمايز إلى خلايا بانية للعظام وغضروفية. تقوم الخلايا البانية للعظام بعد ذلك بإنتاج عظم جديد ليحل محل الغضروف، وتتم إعادة تشكيل العظم ليصبح قويًا مرة أخرى. أي عوامل تؤثر سلبًا على نشاط الخلايا البانية يمكن أن تبطئ أو تعيق التئام الكسور.
تشخيص أمراض العظام: نهج شامل لنتائج دقيقة
التشخيص الدقيق هو الخطوة الأولى والأهم نحو وضع خطة علاج فعالة لأي اضطراب في العظام. يعتمد التشخيص على مزيج من التاريخ المرضي، الفحص السريري، والفحوصات المخبرية والتصويرية المتقدمة. في مركز الأستاذ الدكتور محمد هطيف ، يتم التركيز على استخدام أحدث الأدوات التشخيصية لضمان أدق النتائج، وذلك من خلال خبرته التي تتجاوز 20 عامًا.
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي: يتم جمع معلومات مفصلة عن الأعراض (مثل الألم، التورم، التيبس، ضعف العضلات)، تاريخ الإصابات السابقة، الأمراض المزمنة، الأدوية المتناولة، التاريخ العائلي لأمراض العظام، والنظام الغذائي ونمط الحياة.
- الفحص السريري: يقوم الطبيب بتقييم نطاق حركة المفاصل، قوة العضلات، وجود أي تشوهات عظمية، نقاط الألم، والحالة العصبية.
2. الفحوصات المخبرية
توفر تحاليل الدم والبول معلومات قيمة عن استقلاب العظام ووظائف الأعضاء المرتبطة بها:
*
مستويات الكالسيوم والفوسفور:
لقياس مدى توازن المعادن الأساسية في الدم.
*
مستويات فيتامين د:
لتحديد أي نقص قد يؤثر على تمعدن العظم.
*
الفوسفاتاز القلوي (Alkaline Phosphatase - ALP):
ارتفاعه قد يشير إلى زيادة نشاط الخلايا البانية للعظام أو نمو العظام (مثل الكسور الملتئمة، مرض باجيت، أو الأورام العظمية).
*
علامات ارتشاف العظم وتكوينه:
*
علامات ارتشاف العظم:
مثل الكولاجين الطرفي N-telopeptide (NTX) و C-telopeptide (CTX)، و Tartrate-Resistant Acid Phosphatase (TRAP)، تشير إلى نشاط الخلايا الناقضة للعظم.
*
علامات تكوين العظم:
مثل أمينو بروتين طرفي الكولاجين من النوع الأول (P1NP) و Osteocalcin، تشير إلى نشاط الخلايا البانية للعظام.
*
مستويات الهرمونات:
مثل هرمون الغدة الدرقية (PTH)، الكالسيتونين، وهرمونات الغدة الدرقية، الإستروجين، التستوستيرون.
*
فحوصات أخرى:
لتقييم وظائف الكلى والكبد، ومؤشرات الالتهاب (مثل ESR و CRP) في حالات العدوى.
3. الفحوصات التصويرية
تعتبر تقنيات التصوير حجر الزاوية في تشخيص أمراض العظام:
*
الأشعة السينية (X-ray):
الأداة الأولى لتقييم الكسور، التشوهات العظمية، التهاب المفاصل، والأورام.
*
قياس كثافة العظام (DEXA Scan - Dual-energy X-ray Absorptiometry):
هو المعيار الذهبي لتشخيص هشاشة العظام وتحديد خطر الكسور. يقيس كثافة المعادن في العظام في مناطق محددة مثل العمود الفقري والورك.
*
التصوير بالرنين المغناطيسي (MRI - Magnetic Resonance Imaging):
يوفر صورًا مفصلة للأنسجة الرخوة (الأربطة، الأوتار، الغضاريف، النخاع الشوكي) والعظام. مفيد في الكشف عن التهابات العظام، الأورام، وإصابات المفاصل.
*
التصوير المقطعي المحوسب (CT Scan - Computed Tomography):
يوفر صورًا ثلاثية الأبعاد للعظام، وهو مفيد بشكل خاص لتقييم الكسور المعقدة، والتخطيط الجراحي، وتقييم الأورام العظمية.
*
التصوير الومضاني للعظام (Bone Scintigraphy):
يستخدم مادة مشعة لتحديد مناطق زيادة النشاط الأيضي في العظام، مما قد يشير إلى الكسور غير المرئية بالأشعة السينية، العدوى، الأورام، أو مرض باجيت.
*
الموجات فوق الصوتية (Ultrasound):
قد تُستخدم لتقييم الأنسجة الرخوة المحيطة بالعظام والمفاصل، مثل الأوتار والأربطة.
4. خزعة العظم (Bone Biopsy)
في بعض الحالات المعقدة، مثل اشتباه الأورام العظمية أو التهابات العظام المقاومة للعلاج، قد تكون خزعة العظم ضرورية. يتم أخذ عينة صغيرة من نسيج العظم وتحليلها تحت المجهر لتحديد التشخيص الدقيق.
مع هذه المجموعة المتكاملة من أدوات التشخيص، يضمن الأستاذ الدكتور محمد هطيف تقديم تقييم شامل ودقيق لكل حالة، مما يمهد الطريق لخطط علاج مصممة خصيصًا لتحقيق أفضل النتائج الممكنة.
خيارات العلاج المتاحة لتعزيز صحة العظام والتعامل مع أمراضها
تتنوع خيارات علاج أمراض العظام بشكل كبير، وتعتمد على نوع المرض، شدته، وعمر المريض وحالته الصحية العامة. يركز العلاج على تخفيف الألم، استعادة الوظيفة، منع تطور المرض، وتقليل خطر المضاعفات. الأستاذ الدكتور محمد هطيف ، بخبرته الواسعة التي تفوق العقدين واستخدامه لأحدث التقنيات الجراحية والطبية، يقدم مجموعة شاملة من الحلول العلاجية، من التحفظية إلى الجراحية الأكثر تعقيدًا.
أولاً: العلاجات التحفظية (غير الجراحية)
تُعد العلاجات التحفظية الخيار الأول في العديد من الحالات، وتهدف إلى دعم وظيفة الخلايا البانية وتحسين جودة العظام.
-
التغذية السليمة والمكملات الغذائية:
- الكالسيوم وفيتامين د: يُنصح بتناول كميات كافية من الكالسيوم (1000-1200 ملجم يوميًا) وفيتامين د (800-2000 وحدة دولية يوميًا) من خلال النظام الغذائي أو المكملات، خاصةً لمرضى هشاشة العظام.
- البروتين وفيتامين ك: الحفاظ على مستويات كافية لدعم بناء الكولاجين وتمعدن العظام.
-
النشاط البدني المنتظم:
- تمارين حمل الأوزان (Weight-bearing exercises): مثل المشي السريع، الركض الخفيف، الرقص.
- تمارين المقاومة (Resistance exercises): مثل رفع الأثقال الخفيفة، تمارين القوة باستخدام أوزان الجسم. هذه التمارين تحفز الخلايا البانية للعظام وتزيد من كثافة العظام.
-
تعديل نمط الحياة:
- الإقلاع عن التدخين والحد من الكحول: كلاهما عامل خطر رئيسي لضعف العظام.
- الوقاية من السقوط: خاصة لكبار السن، من خلال إزالة العوائق في المنزل، تحسين الإضاءة، واستخدام دعامات المساعدة عند الحاجة.
-
الأدوية:
- البيسفوسفونات (Bisphosphonates): مثل أليندرونات ورزيدرونات، هي الأكثر شيوعًا لعلاج هشاشة العظام. تعمل على تثبيط الخلايا الناقضة للعظم، وبالتالي تقليل ارتشاف العظم.
- دينوسوماب (Denosumab): جسم مضاد أحادي النسيلة يعمل على تثبيط الخلايا الناقضة للعظم. يُعطى عن طريق الحقن كل ستة أشهر.
- تيريباراتايد (Teriparatide) وروموسوزوماب (Romosozumab): هي أدوية بناء العظم (Anabolic agents) التي تحفز بشكل مباشر الخلايا البانية للعظام لإنتاج عظم جديد. تُستخدم في حالات هشاشة العظام الشديدة.
- العلاج بالهرمونات البديلة (Hormone Replacement Therapy - HRT): يمكن استخدامه للنساء بعد انقطاع الطمث للمساعدة في الحفاظ على كثافة العظام، ولكن له اعتبارات ومخاطر خاصة.
- المعدلات الانتقائية لمستقبلات الإستروجين (Selective Estrogen Receptor Modulators - SERMs): مثل رالوكسيفين، توفر بعض فوائد الإستروجين على العظام دون بعض المخاطر المرتبطة به.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم في حالات التهاب المفاصل أو أمراض العظام الأخرى.
- المضادات الحيوية: لعلاج التهابات العظام (Osteomyelitis).
ثانياً: التدخلات الجراحية (إذا كانت ضرورية)
في الحالات الشديدة، أو عند وجود كسور لا يمكن علاجها تحفظيًا، أو في حالات الأورام، يصبح التدخل الجراحي ضروريًا. يتميز الأستاذ الدكتور محمد هطيف بكونه من الرواد في استخدام أحدث التقنيات الجراحية لتحقيق أفضل النتائج للمرضى.
-
إصلاح الكسور (Fracture Repair):
- التثبيت الداخلي (Internal Fixation): يتضمن استخدام الصفائح المعدنية، المسامير، أو القضبان لتثبيت قطع العظم المكسورة في مكانها الصحيح أثناء التئامها.
- التثبيت الخارجي (External Fixation): تُستخدم عندما يكون التثبيت الداخلي غير ممكن، أو في حالات الإصابات المعقدة مع تلف الأنسجة الرخوة. يتم تثبيت العظم بمسامير تخترق الجلد وتتصل بإطار خارجي.
- خبرة الأستاذ الدكتور محمد هطيف: يمتلك خبرة واسعة في إدارة وعلاج جميع أنواع الكسور، من البسيطة إلى المعقدة، باستخدام أحدث التقنيات لضمان أفضل التئام واستعادة وظيفية.
-
ترقيع العظام (Bone Grafting):
- تُستخدم عندما يكون هناك فقدان كبير في العظم، أو لتعزيز التئام الكسور التي يصعب شفاؤها. يمكن أن يكون الطعم ذاتيًا (من المريض نفسه)، أو خيفيًا (من متبرع)، أو صناعيًا.
- دور الخلايا البانية: توفر الطعوم العظمية سقالة للخلايا البانية للعظام للنمو عليها، وفي بعض الحالات توفر خلايا بانية حية أو عوامل نمو تحفز التئام العظم.
-
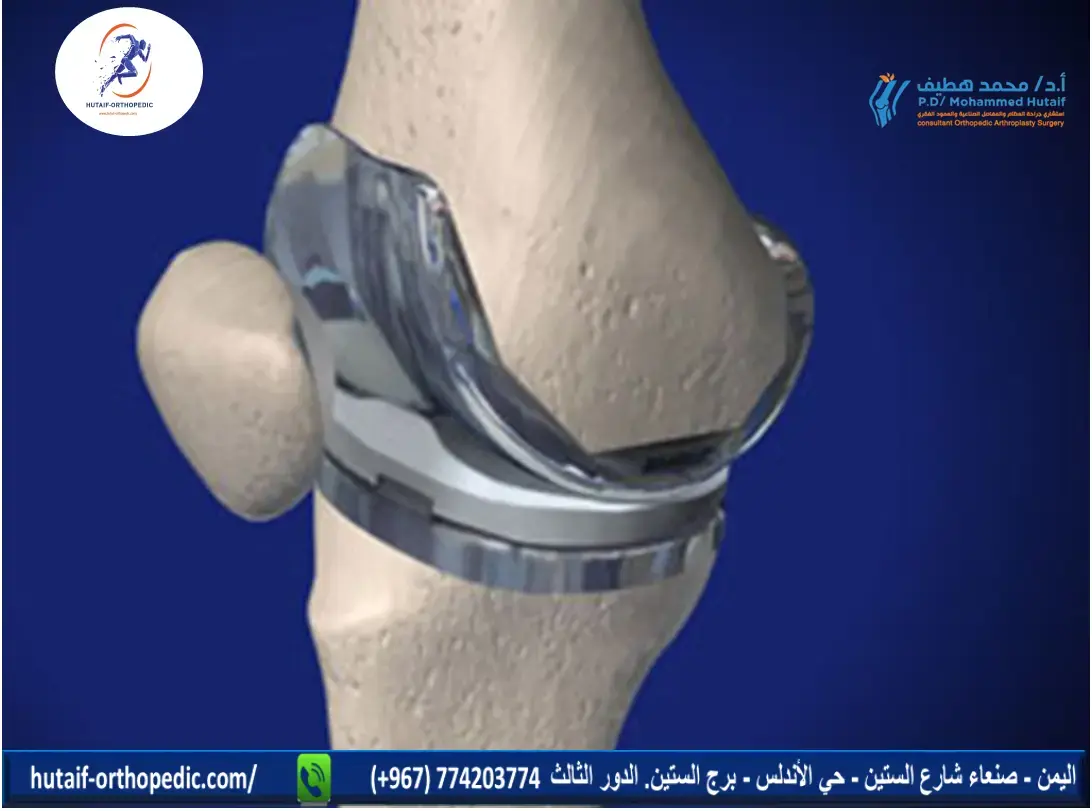
جراحة استبدال المفاصل (Arthroplasty):
- في حالات التلف الشديد للمفاصل بسبب التهاب المفاصل أو الإصابات، يمكن استبدال المفصل بأكمله (مثل استبدال مفصل الورك أو الركبة).
- تقنيات الأستاذ الدكتور محمد هطيف: يتمتع الأستاذ الدكتور محمد هطيف بمهارة عالية في جراحات استبدال المفاصل باستخدام أحدث الزرعات والتقنيات لضمان متانة وطول عمر المفصل الصناعي وتحسين نوعية حياة المرضى بشكل كبير.
-
جراحة العمود الفقري (Spine Surgery):
- لعلاج حالات مثل الانزلاق الغضروفي، تضيق القناة الشوكية، تشوهات العمود الفقري (مثل الجنف)، أو كسور العمود الفقري.
- التميز في مركز الأستاذ الدكتور محمد هطيف: يقدم الأستاذ الدكتور محمد هطيف حلولًا جراحية متقدمة للعمود الفقري، بما في ذلك الجراحة المجهرية التي تسمح بإجراء عمليات دقيقة بأقل تدخل جراحي، مما يقلل من وقت التعافي والمضاعفات.
-
الجراحة المجهرية (Microsurgery):
- تسمح بإجراء عمليات جراحية دقيقة للغاية باستخدام مجهر جراحي، مما يقلل من حجم الشق الجراحي، ويقلل من فقدان الدم، ويحسن من دقة الإجراء. تُستخدم بشكل خاص في جراحات اليد، القدم، العمود الفقري، وإعادة بناء الأنسجة.
- الخبرة المتطورة: يطبق الأستاذ الدكتور محمد هطيف الجراحة المجهرية في حالات تتطلب دقة متناهية، مما يعكس التزامه بتقديم أعلى معايير الرعاية.
-
تنظير المفاصل 4K (Arthroscopy 4K):
- تقنية جراحية طفيفة التوغل تُستخدم لتشخيص وعلاج مشاكل المفاصل (مثل الركبة، الكتف، الكاحل). يتم إدخال كاميرا صغيرة (منظار المفصل) وأدوات جراحية عبر شقوق صغيرة، وتُعرض الصور على شاشة عالية الدقة 4K، مما يوفر رؤية واضحة ومكبرة للمفصل.
- المزايا: تقليل الألم، سرعة التعافي، ندوب أصغر، وعودة أسرع للنشاط.
- الريادة في اليمن: يعد الأستاذ الدكتور محمد هطيف من أوائل من طبقوا تقنية تنظير المفاصل 4K في اليمن، مما يضعه في طليعة جراحي العظام الذين يقدمون أحدث الابتكارات لمرضاهم.
جدول 2: مقارنة بين طرق علاج هشاشة العظام
| نوع العلاج | آلية العمل | المزايا | العيوب المحتملة | الفئة المستهدفة |
|---|---|---|---|---|
| البيسفوسفونات | تثبيط نشاط الخلايا الناقضة للعظم | فعالة في تقليل خطر الكسور، متوفرة على نطاق واسع | تهييج المريء، آلام العضلات، نخر عظم الفك نادرًا | علاج الخط الأول لهشاشة العظام بعد انقطاع الطمث ولدى الرجال |
| دينوسوماب | جسم مضاد يمنع تكون الخلايا الناقضة للعظم وتفعيلها | فعالية عالية، يُعطى حقنًا كل 6 أشهر | زيادة خطر العدوى، نخر عظم الفك نادرًا | المرضى الذين لا يتحملون البيسفوسفونات أو لديهم قصور كلوي |
| تيريباراتايد | يحفز الخلايا البانية للعظم لإنتاج عظم جديد | العلاج الوحيد الذي يبني العظم فعليًا، فعال جدًا | يُعطى حقنًا يوميًا، مكلف، فترة علاج محدودة (24 شهرًا) | حالات هشاشة العظام الشديدة ومرضى السقوط المتكرر |
| روموسوزوماب | يزيد من تكوين العظم ويقلل من ارتشافه | تأثير مزدوج وسريع في زيادة كثافة العظام | حقن شهري، تكلفة عالية، احتمال محدود لمشاكل القلب | حالات هشاشة العظام الشديدة، خاصة في خطر الكسر المرتفع |
| التغذية والرياضة | توفير اللبنات الأساسية وتحفيز بناء العظم | طبيعي، يحسن الصحة العامة، بدون آثار جانبية | لا يكفي وحده في الحالات المتقدمة | الوقاية، ودعم العلاجات الدوائية |
دليل إعادة التأهيل الشامل بعد إصابات العظام وجراحاتها
إعادة التأهيل هي جزء لا يتجزأ من رحلة التعافي بعد إصابات العظام والجراحات. تهدف إلى استعادة كامل الوظيفة، تخفيف الألم، ومنع المضاعفات، وضمان العودة الآمنة إلى الأنشطة اليومية والحياة الطبيعية. يتم تصميم برامج إعادة التأهيل بشكل فردي لكل مريض، وغالبًا ما يتم الإشراف عليها من قبل فريق متعدد التخصصات يشمل جراح العظام (مثل الأستاذ الدكتور محمد هطيف )، أخصائي العلاج الطبيعي، أخصائي العلاج الوظيفي، وفي بعض الأحيان أخصائي التغذية.
أهمية إعادة التأهيل:
- استعادة القوة ونطاق الحركة: لضمان أن المفاصل والعضلات تستعيد قدرتها الكاملة على العمل.
- تقليل الألم والتورم: باستخدام تقنيات العلاج الطبيعي المختلفة.
- تحسين التوازن والتنسيق: لمنع السقوط والإصابات المستقبلية.
- العودة إلى الأنشطة اليومية: مساعدة المريض على استعادة استقلاليته في الأكل، اللبس، المشي، وغيرها.
- الوقاية من المضاعفات: مثل تيبس المفاصل، ضعف العضلات، أو تجلط الأوردة العميقة.
مراحل إعادة التأهيل:
تُقسم عملية إعادة التأهيل عادةً إلى عدة مراحل، تتدرج في شدتها ونوع التمارين:
-
المرحلة المبكرة (مرحلة الحماية والالتهاب):
- الهدف: التحكم في الألم والتورم، حماية المنطقة المصابة، والحفاظ على نطاق حركة المفاصل غير المصابة.
-
الإجراءات:
- الراحة والثلج والضغط والرفع (RICE): خاصة بعد الإصابات الحادة.
- إدارة الألم: باستخدام الأدوية الموصوفة.
- التحميل الجزئي للوزن: إذا سمح به الطبيب، باستخدام العكازات أو المشاية.
- تمارين خفيفة جدًا: للحفاظ على حركة المفاصل القريبة دون إجهاد المنطقة المصابة.
-
المرحلة المتوسطة (مرحلة التئام الأنسجة وإعادة التنشيط):
- الهدف: استعادة نطاق الحركة الكامل للمفصل المصاب، وبدء تمارين تقوية العضلات المحيطة.
-
الإجراءات:
- تمارين نطاق الحركة (Range of Motion - ROM): تمارين لطيفة لزيادة مرونة المفصل.
- تمارين التقوية الخفيفة: باستخدام الأربطة المطاطية، الأوزان الخفيفة، أو وزن الجسم.
- العلاج اليدوي: تقنيات يقوم بها أخصائي العلاج الطبيعي لتحسين حركة المفاصل والأنسجة الرخوة.
- العلاج المائي (Hydrotherapy): يمكن أن يكون مفيدًا لتخفيف الضغط على المفاصل أثناء ممارسة التمارين.
-
المرحلة المتقدمة (مرحلة إعادة التأهيل الوظيفي):
- الهدف: استعادة القوة الكاملة والقدرة على التحمل والتوازن، والتحضير للعودة إلى الأنشطة الرياضية أو المهنية.
-
الإجراءات:
- تمارين تقوية مكثفة: تستهدف مجموعات العضلات الرئيسية.
- تمارين التوازن والتوافق: باستخدام ألواح التوازن أو تمارين خاصة.
- تمارين السرعة وخفة الحركة: خاصة للرياضيين.
- التدريب الوظيفي: محاكاة حركات الأنشطة اليومية أو الرياضة المحددة.
-
مرحلة العودة للنشاط الكامل:
- الهدف: العودة التدريجية والآمنة إلى المستوى السابق من النشاط البدني أو الرياضي.
-
الإجراءات:
- برنامج عودة تدريجي: يضع خطة لزيادة شدة ومدة الأنشطة ببطء.
- استراتيجيات الوقاية: تعليم المريض كيفية تجنب الإصابات المستقبلية.
- متابعة دورية: لتقييم التقدم وضبط خطة العلاج.
دور أخصائي العلاج الطبيعي:
أخصائي العلاج الطبيعي هو الشريك الأساسي في عملية إعادة التأهيل. يقوم بتقييم حالة المريض، وتصميم خطة علاج فردية، وتعليم المريض التمارين الصحيحة، ومراقبة التقدم. يمكن لأخصائي العلاج الطبيعي أيضًا استخدام مجموعة متنوعة من الأساليب مثل:
*
العلاج الكهربائي:
مثل التحفيز الكهربائي للعضلات (EMS) أو التحفيز الكهربائي للأعصاب عبر الجلد (TENS) لتخفيف الألم.
*
العلاج بالحرارة والبرودة:
لتقليل الالتهاب وتخفيف تشنجات العضلات.
*
الموجات فوق الصوتية العلاجية:
لتعزيز التئام الأنسجة.
إن الالتزام ببرنامج إعادة التأهيل الموصى به من قبل الأستاذ الدكتور محمد هطيف وفريقه الطبي أمر بالغ الأهمية لتحقيق أفضل النتائج والعودة إلى حياة صحية ونشطة.
الأستاذ الدكتور محمد هطيف: رائد جراحة العظام والعمود الفقري والكتف في اليمن
في عالم الطب الذي يشهد تطورات متسارعة، يبقى العنصر البشري المتمثل في الخبرة والكفاءة هو حجر الزاوية في تقديم الرعاية الصحية المتميزة. في اليمن، يبرز اسم الأستاذ الدكتور محمد هطيف كقائد ورائد في مجال جراحة العظام والعمود الفقري والكتف، مُرسخًا بذلك معايير جديدة للتميز الطبي والمهارة الجراحية.
بصفته أستاذًا في جامعة صنعاء ، يجمع الدكتور هطيف بين الشغف بالتعليم والتدريس والالتزام الراسخ بالبحث العلمي، مما يضمن بقاءه وفريقه في طليعة التطورات الطبية. هذه الخلفية الأكاديمية القوية، مقترنة بخبرة عملية تزيد عن 20 عامًا في التعامل مع مجموعة واسعة من الحالات العظمية، جعلت منه مرجعًا موثوقًا به للعديد من المرضى في اليمن وخارجها.
تخصصات ومهارات فريدة:
يمتلك الأستاذ الدكتور محمد هطيف مجموعة واسعة من التخصصات الدقيقة التي تغطي أهم جوانب جراحة العظام:
- جراحة العمود الفقري: يعالج الدكتور هطيف بنجاح حالات الانزلاق الغضروفي، تضيق القناة الشوكية، تشوهات العمود الفقري، والكسور المعقدة، مستخدمًا أحدث التقنيات لضمان تخفيف الألم واستعادة الوظيفة العصبية.
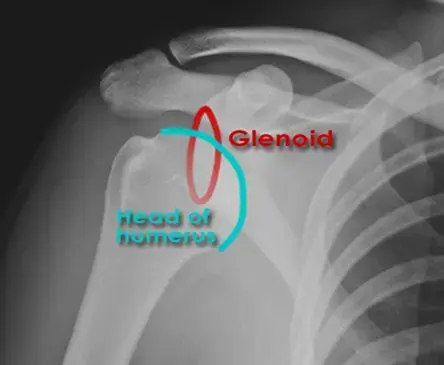
- جراحة الكتف: من إصابات الأربطة والأوتار إلى التهابات المفاصل المعقدة، يقدم الدكتور هطيف حلولًا جراحية متقدمة لاستعادة حركة وقوة مفصل الكتف، وهو مفصل حيوي للحركة اليومية.
- جراحة استبدال المفاصل (Arthroplasty): بخبرة واسعة في استبدال مفاصل الورك والركبة، يمنح الدكتور هطيف مرضاه فرصة ثانية لحياة خالية من الألم مع استعادة كاملة للحركة، مستخدمًا أجود أنواع المفاصل الصناعية وأحدث الإجراءات الجراحية.
ريادة في التقنيات الحديثة:
إن ما يميز الأستاذ الدكتور محمد هطيف بشكل خاص هو التزامه الثابت بتبني وتطبيق أحدث التقنيات الطبية العالمية في ممارسته اليومية:
- الجراحة المجهرية (Microsurgery): تسمح هذه التقنية بإجراء عمليات دقيقة للغاية بأقل تدخل جراحي، مما يقلل من الصدمة الجراحية، يسرع عملية الشفاء، ويقلل من المضاعفات. يستخدمها الدكتور هطيف في جراحات العمود الفقري والأطراف لضمان دقة لا مثيل لها.
- تنظير المفاصل 4K (Arthroscopy 4K): بفضل هذه التقنية المتقدمة، يمكن للدكتور هطيف تشخيص وعلاج مشاكل المفاصل (خاصة الركبة والكتف) من خلال شقوق صغيرة جدًا، مع رؤية فائقة الوضوح تتيحها تقنية 4K، مما يؤدي إلى تعافٍ أسرع وأقل ألمًا للمريض.
- تقنيات استبدال المفاصل الحديثة: يحرص الدكتور هطيف على استخدام أحدث جيل من الزرعات والمواد الحيوية في جراحات استبدال المفاصل، لضمان أطول عمر ممكن للمفصل الصناعي وأفضل النتائج الوظيفية.
الأمانة الطبية الصارمة ورعاية المرضى:
إلى جانب المهارة الجراحية الفائقة، يشتهر الأستاذ الدكتور محمد هطيف بالتزامه بـ الأمانة الطبية الصارمة . هذا يعني تقديم المشورة الصادقة للمرضى، ووضع مصلحتهم أولاً، وشرح جميع الخيارات العلاجية بوضوح، مع التأكيد على أهمية اتخاذ القرار المستنير. يتميز بأسلوبه الإنساني في التعامل مع المرضى، حيث يعتبر كل حالة فريدة وتستحق أقصى درجات الاهتمام والرعاية الشخصية.
للباحثين عن التميز والخبرة الموثوقة في جراحة العظام، يُعد الأستاذ الدكتور محمد هطيف الخيار الأمثل لضمان أفضل رعاية طبية ممكنة في صنعاء واليمن.
قصص نجاح حقيقية من مركز الأستاذ الدكتور محمد هطيف
تتجسد قمة الرعاية الطبية والخبرة الجراحية في القصص الملهمة للمرضى الذين استعادوا صحتهم وحياتهم الطبيعية. في مركز الأستاذ الدكتور محمد هطيف ، تتوالى قصص النجاح التي تشهد على مهارته الفائقة، استخدامه للتقنيات الحديثة، والتزامه بالأمانة الطبية ورعاية المرضى.
قصة نجاح 1: السيد أحمد واستعادة الحركة بعد آلام العمود الفقري الشديدة
"كنت أعاني من آلام مبرحة في أسفل الظهر، وصلت إلى ساقي، مما جعل المشي والقيام بأبسط الأنشطة اليومية أمرًا مستحيلًا. بعد زيارات متعددة لأطباء آخرين دون جدوى، نصحني الجميع بزيارة الأستاذ الدكتور محمد هطيف. بعد فحص دقيق وتشخيص شامل باستخدام أحدث أجهزة التصوير، أوضح لي الدكتور هطيف أن لدي انزلاقًا غضروفيًا حادًا يتطلب تدخلًا جراحيًا. شرح لي بالتفصيل كيف سيستخدم الجراحة المجهرية، مما طمأنني كثيرًا.
العملية كانت ناجحة بشكل مذهل. في غضون أيام قليلة بعد الجراحة، بدأت أشعر بتحسن كبير، واختفت الآلام التي عذبتني لسنوات. بفضل المتابعة الدقيقة وبرنامج إعادة التأهيل الذي صممه الدكتور هطيف وفريقه، أصبحت الآن قادرًا على المشي والعمل دون أي ألم. حياتي تغيرت تمامًا، وأنا ممتن جدًا للدكتور هطيف على مهارته الفائقة وأمانته الطبية. لقد منحني حياتي مرة أخرى."
قصة نجاح 2: السيدة فاطمة والعودة للنشاط بعد كسر في مفصل الكتف
"بعد تعرضي لحادث سقوط، أصبت بكسر معقد في مفصل الكتف، مما أثر بشكل كبير على قدرتي على رفع ذراعي أو القيام بأي حركة بسيطة. كان الخوف يسيطر علي من فقدان وظيفة كتفي بشكل دائم. توجهت إلى الأستاذ الدكتور محمد هطيف بناءً على توصية قوية من عائلتي. لقد كان محترفًا ولطيفًا للغاية، وشرح لي أن الكتف يحتاج إلى عملية ترميم دقيقة، وسيستخدم تقنية تنظير المفاصل 4K لضمان أفضل النتائج بأقل تدخل.
تجاوزت توقعاتي! استطعت العودة للمنزل في وقت قصير، وبدأ برنامج العلاج الطبيعي على الفور. بفضل دقة العملية ورؤية الدكتور هطيف الثاقبة، تعافى كتفي بشكل مدهش. أستطيع الآن رفع ذراعي بالكامل والقيام بجميع الأنشطة اليومية وحتى العودة لممارسة هواياتي. أنا مدينة بالفضل للأستاذ الدكتور محمد هطيف على إعادتي إلى حياتي الطبيعية."
قصة نجاح 3: السيد خالد واستبدال مفصل الركبة وتجديد الأمل
"مع مرور السنوات، تدهورت حالة مفصل ركبتي اليمنى بسبب التهاب المفاصل الشديد لدرجة أن الألم أصبح لا يطاق وأعاقني عن الحركة تمامًا. لم أكن أستطيع المشي بضع خطوات دون ألم شديد. بعد استشارة الأستاذ الدكتور محمد هطيف، نصحني بإجراء عملية استبدال لمفصل الركبة. كانت فكرة الجراحة تخيفني، لكن الدكتور هطيف شرح لي كل خطوة، وأكد لي على استخدام أحدث التقنيات والمفاصل الصناعية لضمان طول عمر المفصل الجديد ونجاح العملية.
بعد العملية، كان الألم شيئًا من الماضي. شعرت وكأنني حصلت على ركبة جديدة تمامًا! مع المتابعة الدقيقة والعلاج الطبيعي المكثف، استعدت قدرتي على المشي دون ألم، والقيام بجميع الأنشطة التي كنت أفتقدها. أشعر الآن بالحيوية والنشاط مرة أخرى. الأستاذ الدكتور محمد هطيف ليس فقط جراحًا عظيمًا، بل هو منقذ للأرواح. أوصي به بشدة لكل من يعاني من مشاكل في العظام والمفاصل."
هذه القصص ليست سوى عينة صغيرة من آلاف الحالات التي شهدت تحولًا إيجابيًا بفضل الرعاية المتميزة والخبرة العميقة للأستاذ الدكتور محمد هطيف. إن التزامه بتقديم أعلى مستويات الرعاية والأمانة الطبية يجعله الخيار الأول للعديد من المرضى الباحثين عن التميز في جراحة العظام.
أسئلة شائعة حول صحة العظام والخلايا البانية
يُعد فهم صحة العظام وآلياتها أمرًا ضروريًا للحفاظ على هيكل عظمي قوي وصحي. إليك إجابات على بعض الأسئلة الشائعة التي تساعدك على فهم دور الخلايا البانية للعظام وكيفية العناية بعظامك:
1. ما هي الخلايا البانية للعظام وما هو دورها الرئيسي؟
الخلايا البانية للعظام (Osteoblasts) هي خلايا متخصصة مسؤولة عن بناء العظام الجديدة. دورها الرئيسي هو تصنيع وإفراز المادة العظمية (Osteoid)، وهي مصفوفة تتكون أساسًا من الكولاجين، ثم تقوم بتمعدنها بترسيب أملاح الكالسيوم والفوسفات لجعل العظم صلبًا وقويًا. إنها المهندس المعماري لهيكلك العظمي.
2. كيف يمكنني تعزيز نشاط الخلايا البانية للعظام لدي؟
يمكن تعزيز نشاط الخلايا البانية للعظام من خلال:
*
التغذية السليمة:
تناول كميات كافية من الكالسيوم، فيتامين د، البروتين، وفيتامين ك.
*
النشاط البدني المنتظم:
خاصة تمارين حمل الأوزان والمقاومة، حيث تحفز الإجهادات الميكانيكية الخلايا البانية.
*
الحفاظ على توازن هرموني صحي:
بعض الهرمونات مثل الإستروجين وهرمون النمو ضرورية لنشاط الخلايا البانية.
*
تجنب التدخين والإفراط في الكحول:
لهما تأثير سلبي على صحة العظام.
3. ما هي أهم العناصر الغذائية لصحة العظام؟
أهم العناصر الغذائية هي:
*
الكالسيوم:
اللبنة الأساسية للعظام.
*
فيتامين د:
ضروري لامتصاص الكالسيوم من الأمعاء وترسيبه في العظام.
*
البروتين:
لتكوين مصفوفة الكولاجين العظمية.
*
فيتامين ك، المغنيسيوم، الفوسفور، الزنك:
تلعب أدوارًا داعمة في تمعدن العظم وصحته.
4. متى يجب أن أبدأ بقياس كثافة العظام (DEXA Scan)؟
عادة ما يوصى بقياس كثافة العظام للنساء فوق سن 65 عامًا والرجال فوق سن 70 عامًا. ومع ذلك، قد ينصح الأستاذ الدكتور محمد هطيف بإجراء الفحص في سن مبكرة (مثل النساء بعد انقطاع الطمث أو الأشخاص الذين لديهم عوامل خطر لهشاشة العظام).
5. هل يمكن أن تلتئم الكسور دون جراحة؟
نعم، العديد من الكسور، خاصة البسيطة وغير المتحركة، يمكن أن تلتئم دون جراحة من خلال التثبيت الخارجي (الجبس أو الجبيرة) والراحة. ومع ذلك، تتطلب الكسور المعقدة أو التي تؤثر على المفاصل أو تهدد الأعصاب والأوعية الدموية التدخل الجراحي لضمان التئام صحيح واستعادة الوظيفة. يحدد الأستاذ الدكتور محمد هطيف خطة العلاج الأنسب بناءً على نوع الكسر ومكانه.
6. ما هو دور فيتامين د في صحة العظام؟
فيتامين د ضروري لامتصاص الكالسيوم والفوسفور من الأمعاء، وهما معدنان حيويان لبناء العظام. بدون كميات كافية من فيتامين د، لا يمكن للجسم استخدام الكالسيوم بكفاءة، مما يؤدي إلى ضعف تمعدن العظام (تلين العظام لدى البالغين والكساح لدى الأطفال) وهشاشة العظام.
7. هل تؤثر الوراثة على قوة عظامي؟
نعم، تلعب الوراثة دورًا مهمًا في تحديد كثافة العظام القصوى التي يمكنك تحقيقها (كتلة العظام الذروية)، والاستعداد للإصابة ببعض الأمراض العظمية مثل هشاشة العظام. ومع ذلك، لا تزال عوامل نمط الحياة (التغذية، النشاط البدني) تلعب دورًا حاسمًا في الحفاظ على صحة العظام بغض النظر عن الاستعداد الوراثي.
8. متى أحتاج لاستشارة طبيب عظام متخصص مثل الأستاذ الدكتور محمد هطيف؟
يجب استشارة طبيب عظام متخصص إذا كنت تعاني من:
* آلام مزمنة في المفاصل أو العظام.
* تشوهات في العظام أو المفاصل.
* كسور أو إصابات عظمية تستلزم تقييمًا متخصصًا.
* أعراض تشير إلى أمراض عظمية مثل هشاشة العظام (فقدان الطول، انحناء الظهر).
* الحاجة لتقييم أو علاج جراحي للعمود الفقري، الكتف، أو استبدال المفاصل.
9. ما هي أحدث التقنيات التي يستخدمها الأستاذ الدكتور محمد هطيف في جراحة العظام؟
يستخدم الأستاذ الدكتور محمد هطيف أحدث التقنيات لضمان أفضل النتائج لمرضاه، بما في ذلك:
*
الجراحة المجهرية (Microsurgery):
لإجراءات دقيقة بأقل تدخل جراحي.
*
تنظير المفاصل 4K (Arthroscopy 4K):
لصور عالية الوضوح وعمليات طفيفة التوغل في المفاصل.
*
تقنيات استبدال المفاصل الحديثة (Arthroplasty):
باستخدام أجود أنواع الزرعات وأحدث البروتوكولات الجراحية.
*
أحدث تقنيات تثبيت الكسور:
لضمان التئام سريع وفعال.
10. هل يختلف علاج هشاشة العظام عند الرجال عنه عند النساء؟
المبادئ الأساسية للعلاج (الكالسيوم، فيتامين د، التمارين، الأدوية) متشابهة بين الرجال والنساء. ومع ذلك، تختلف الأسباب الشائعة؛ فلدى النساء، يرتبط غالبًا بانقطاع الطمث ونقص الإستروجين، بينما لدى الرجال قد يكون مرتبطًا بانخفاض التستوستيرون أو أسباب ثانوية أخرى. قد يختلف اختيار الدواء المحدد بناءً على جنس المريض وتاريخه الطبي والأسباب الكامنة. يقوم الأستاذ الدكتور محمد هطيف بتصميم خطة علاج فردية لكل مريض.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك