أسرار صفائح العظام FRCS: فهم عزم القصور الذاتي للتثبيت الأمثل
الخلاصة الطبية
لكل من يتساءل عن أسرار صفائح العظام FRCS: فهم عزم القصور الذاتي للتثبيت الأمثل، اكتشف أسرار صفائح العظام: دليلك الشامل لامتحان FRCS (جراحة العظام). الصفائح الجراحية هي أدوات تثبيت داخلية أساسية لعلاج الكسور، مصممة للحفاظ على محاذاة العظام وتوفير الاستقرار لالتئامها. تشمل أنواعها صفائح القفل، الداعمة، والتجسير. فهم خصائصها، كيفية وصفها، وتأثير عزم القصور الذاتي عليها أمر بالغ الأهمية لاجتياز الامتحان واختيار العلاج الأمثل.
الصفائح الجراحية: ركيزة التثبيت الأمثل للعظام ومعايير الاختيار المتقدمة
يُعدّ التثبيت الداخلي للكسور باستخدام الصفائح الجراحية حجر الزاوية في جراحة العظام الحديثة، مُحدثًا ثورة في علاج الإصابات العظمية المعقدة واستعادة وظائف الأطراف. من الكسور البسيطة إلى التحديات التي تشكلها الكسور المفتتة أو تلك التي تتطلب دعمًا هيكليًا، توفر الصفائح حلولًا ميكانيكية حاسمة لضمان الالتئام الأمثل للعظام. إن فهم المبادئ البيولوجية والميكانيكية الكامنة وراء تصميم الصفائح واختيارها وتطبيقها أمر بالغ الأهمية لكل جراح عظام طموح، خاصةً أولئك الذين يستعدون لامتحانات الزمالة في جراحة العظام (FRCS).
لطالما كانت استعادة سلامة العظام وظيفتها بعد الكسر تمثل تحديًا طبيًا محوريًا. تطورت الصفائح الجراحية من مجرد دعامات بسيطة إلى أنظمة تثبيت معقدة، مصممة بدقة لتلبية احتياجات أنواع الكسور المختلفة ومواقعها. الهدف الرئيسي ليس فقط تثبيت الكسر، بل توفير بيئة مثالية للالتئام البيولوجي، مع تقليل المضاعفات وتحسين النتائج الوظيفية للمرضى. إن هذا التطور يعكس الفهم المتزايد لبيولوجيا العظام وميكانيكا التثبيت، مما يمكّن الجراحين من تحقيق مستويات غير مسبوقة من الاستقرار والدقة.
في هذا السياق، يبرز دور الخبراء المتمرسين مثل الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والعمود الفقري والمفاصل في جامعة صنعاء، بخبرته التي تتجاوز العقدين في تطبيق أحدث التقنيات الجراحية. بصفته رائدًا في استخدام الميكروسكوب الجراحي وتنظير المفاصل بتقنية 4K وعمليات استبدال المفاصل، يمثل الدكتور هطيف نموذجًا للجمع بين الخبرة الأكاديمية والممارسة السريرية المتقدمة، مع الالتزام الصارم بالصدق الطبي والنزاهة في تقديم أفضل رعاية للمرضى. إن فهمه العميق لمبادئ عزم القصور الذاتي (Moment of Inertia) وتأثيره على تثبيت الصفائح يضعه في طليعة الجراحين الذين يضمنون الاستقرار الأمثل للكسور.
عزم القصور الذاتي للصفائح الجراحية: أساس الاستقرار الميكانيكي الأمثل
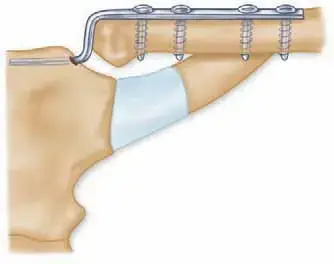
يُعدّ مفهوم عزم القصور الذاتي (Moment of Inertia) حجر الزاوية في فهم كيفية استجابة الصفيحة الجراحية للأحمال الميكانيكية التي تتعرض لها داخل الجسم، وبالتالي تحديد قدرتها على تثبيت الكسر بشكل فعال. ببساطة، يمثل عزم القصور الذاتي مقياسًا لمقاومة جسم ما للدوران حول محور معين أو لمقاومته للثني. في سياق الصفائح الجراحية، يؤثر عزم القصور الذاتي بشكل مباشر على صلابة الصفيحة (Stiffness) وقوتها (Strength) في مواجهة قوى الانحناء والالتواء، وهي القوى الرئيسية التي تتعرض لها العظام المكسورة.
كلما زاد عزم القصور الذاتي للصفيحة، زادت مقاومتها للانحناء أو الالتواء عند تطبيق قوة معينة. يتأثر عزم القصور الذاتي بشكل كبير بـ:
- سمك الصفيحة (Thickness): يُعدّ السمك العامل الأكثر أهمية. تتناسب مقاومة الصفيحة للانحناء مع مكعب سمكها. هذا يعني أن مضاعفة سمك الصفيحة يؤدي إلى زيادة مقاومتها للانحناء بمقدار ثمانية أضعاف (2^3).
- عرض الصفيحة (Width): يتناسب عزم القصور الذاتي خطيًا مع عرض الصفيحة.
- شكل المقطع العرضي (Cross-sectional Geometry): تختلف مقاومة الأشكال المختلفة. على سبيل المثال، الصفيحة ذات المقطع العرضي المستطيل (الشائع) لها خصائص ميكانيكية مختلفة عن تلك ذات الأشكال المعقدة.
إن الفهم العميق لعزم القصور الذاتي يمكّن الجراحين من اختيار الصفيحة ذات الخصائص الميكانيكية المثلى للكسر المعين. على سبيل المثال، في الكسور التي تتعرض لقوى انحناء عالية، مثل كسور عظم الفخذ، قد تكون الصفيحة ذات السمك الأكبر والمقطع العرضي المصمم بعناية هي الأنسب لتوفير الاستقرار الكافي ومنع فشل التثبيت.
لكن هناك مفاضلة مهمة: الصفيحة الأكثر صلابة (ذات عزم قصور ذاتي عالٍ) يمكن أن تؤدي إلى ظاهرة "حجب الإجهاد" (Stress Shielding)، حيث تحمل الصفيحة جزءًا كبيرًا من الحمل الميكانيكي، مما يقلل من التحفيز اللازم للعظم المكسور للالتئام، وقد يؤدي إلى هشاشة العظم تحت الصفيحة على المدى الطويل. لهذا السبب، يسعى المصممون والجراحون إلى تحقيق توازن دقيق بين الاستقرار الميكانيكي الكافي والصلابة المثلى التي تشجع على الالتئام دون حجب مفرط للإجهاد.
تتجلى خبرة الأستاذ الدكتور محمد هطيف في قدرته على تقييم هذه العوامل المعقدة واختيار النظام الأمثل لكل حالة، مستفيدًا من معرفته الواسعة ببيوميكانيكا العظام وخبرته العملية التي لا تضاهى في استخدام أحدث الصفائح والتقنيات لضمان أفضل النتائج للمرضى، مع مراعاة المدى الطويل لسلامة العظم ووظيفته.
تصنيف الصفائح الجراحية: نظرة شاملة لأنواعها ووظائفها
تتنوع الصفائح الجراحية بشكل كبير لتلبية المتطلبات البيولوجية والميكانيكية للكسور المختلفة. يمكن تصنيفها بناءً على عدة معايير، أهمها وظيفتها الميكانيكية وتصميمها وموادها.
1. حسب الوظيفة الميكانيكية:
-
صفائح الضغط (Compression Plates):
- المبدأ: تعمل على تطبيق قوة ضغط بين نهايتي الكسر، مما يعزز الالتئام الأولي المباشر (Primary Bone Healing) عن طريق تقليل الفجوة بين القطع العظمية وزيادة الاستقرار الاحتكاكي.
- الاستخدامات: تُستخدم بشكل شائع في الكسور المائلة أو المستعرضة الطويلة، خاصة في عظام الأطراف السفلية حيث تكون قوى الضغط المحوري مهمة.
-
الأنواع:
- صفائح الضغط الديناميكي (Dynamic Compression Plates - DCP): تتميز بوجود ثقوب بيضاوية مصممة خصيصًا للسماح بتحريك المسمار بشكل غريب الأطوار، مما يولد قوة ضغط على طول محور الصفيحة.
- صفائح الضغط الديناميكي المحدود التماس (Limited Contact Dynamic Compression Plates - LC-DCP): تمثل تطورًا لـ DCP، حيث تحتوي على نتوءات سفلية لتقليل مساحة التلامس بين الصفيحة والعظم، مما يحافظ على إمدادات الدم إلى السمحاق ويقلل من ظاهرة حجب الإجهاد.
-
صفائح التعادل (Neutralization Plates):
- المبدأ: لا تهدف إلى تطبيق ضغط مباشر على الكسر، بل تعمل على حماية تثبيت أساسي آخر (مثل مسامير التثبيت البيني أو مسامير الضغط البيني) من قوى الانحناء أو الالتواء أو القص، مما يسمح للكسر بالالتئام دون إجهاد مفرط على التثبيت الأولي.
- الاستخدامات: تُستخدم عادة في الكسور الحلزونية أو المائلة الطويلة حيث يتم تحقيق الضغط البيني أولاً بواسطة مسامير ضغط منفصلة، ثم تُثبت الصفيحة لحماية هذا التثبيت.
-
صفائح الدعم أو السنادة (Buttress Plates / Anti-glide Plates):
- المبدأ: تعمل على دعم جزء من العظم المكسور ومنع انزلاقه أو انهياره، خاصة في مناطق تحمل الأوزان أو بالقرب من المفاصل حيث تكون قوى القص والضغط غالبة. لا تهدف إلى ضغط الكسر مباشرة.
- الاستخدامات: شائعة جدًا في كسور حول المفاصل (Perarticular Fractures)، مثل كسور الهضبة الظنبوبية (Tibial Plateau Fractures) أو كسور الكعب (Pilon Fractures)، حيث تدعم أجزاء العظم المكسورة من الانهيار تحت الحمل.
-
الصفائح الجسرية (Bridging Plates):
- المبدأ: تُستخدم لتجسير فجوة كبيرة بين أجزاء الكسر (Defect Fractures) أو في الكسور المفتتة للغاية حيث لا يمكن تحقيق الاختزال المباشر (Direct Reduction). تعمل الصفيحة كجسر بين القطع الرئيسية، وتحافظ على الطول والمحاذاة المحورية، وتسمح بالالتئام الثانوي (Secondary Bone Healing) مع تشكيل الكالوس (Callus).
- الاستخدامات: في كسور العظام الطويلة المفتتة (Comminuted Long Bone Fractures)، خاصة كسور عظم الفخذ أو الساق. غالبًا ما يتم استخدام الصفائح المقفلة (Locking Plates) في هذا السياق لتوفير استقرار نسبي.
-
الصفائح المقفلة (Locking Plates - LCP):
- المبدأ: تمثل تطورًا كبيرًا في تقنيات التثبيت الداخلي. في الصفائح التقليدية، يتم تثبيت المسامير بالصفيحة عن طريق الضغط الاحتكاكي فقط. أما في الصفائح المقفلة، فإن المسامير تحتوي على رؤوس ملولبة تتثبت (تقفل) في ثقوب ملولبة مماثلة في الصفيحة، مما يخلق وحدة تثبيت زاوية ثابتة (Fixed-angle Construct).
-
المزايا:
- استقرار زاوية ثابتة: يمنع المسامير من الارتخاء أو الانسحاب، خاصة في العظام ذات الجودة الرديئة (هشاشة العظام) أو الكسور المفتتة.
- تجنب الضغط على السمحاق: نظرًا لأن التثبيت لا يعتمد على الضغط بين الصفيحة والعظم، يمكن للصفيحة أن تكون بعيدة قليلاً عن السمحاق، مما يحافظ على إمدادات الدم البيولوجية للعظم (Biological Plating).
- توزيع الحمل: تعمل الصفيحة كدعامة داخلية أو "مثبت داخلي" (Internal Fixator)، مما يوزع الحمل بفعالية عبر وحدة الكسر.
- الاستخدامات: واسعة النطاق، خاصة في كسور حول المفاصل، كسور العظام ذات الجودة الرديئة، الكسور المفتتة، وفي حالات الصفائح الجسرية.
2. حسب المادة:
- الفولاذ المقاوم للصدأ (Stainless Steel): كان المادة الأكثر شيوعًا تاريخيًا. قوي، ولكنه يمكن أن يسبب تآكلًا أو تفاعلات مع المعادن الأخرى (في حال وجود زرعات معدنية سابقة).
- التيتانيوم وسبائكه (Titanium and its Alloys): المادة الأكثر استخدامًا حاليًا. خفيف الوزن، متوافق حيويًا (Biocompatible) بشكل ممتاز، وغير ممغنط (مما يجعله آمنًا في التصوير بالرنين المغناطيسي)، ومرن قليلاً، مما يقلل من حجب الإجهاد.
- المواد القابلة للامتصاص الحيوي (Bioabsorbable Materials): تستخدم بشكل أقل شيوعًا، خاصة في طب الأطفال أو في حالات معينة لا يتطلب فيها التثبيت الدائم. تتحلل بمرور الوقت، مما يجنب الحاجة إلى عملية إزالة ثانية.
3. حسب التصميم الخاص:
- صفائح العظم الصغير/الكبير (Small/Large Fragment Plates): مصممة خصيصًا لأحجام العظام المختلفة، من عظام اليد والقدم (صغيرة) إلى عظم الفخذ والساق (كبيرة).
- الصفائح التشريحية (Anatomical Plates): مصممة خصيصًا لتناسب الانحناءات الطبيعية للعظام ومحيطها في مواقع معينة (مثل عظم العضد البعيد، عظم الساق القريب، إلخ)، مما يقلل الحاجة إلى تشكيل الصفيحة يدويًا ويزيد من دقة التثبيت.
- صفائح إعادة البناء (Reconstruction Plates): صفائح مرنة يمكن تشكيلها لتناسب عيوب العظام غير المنتظمة، خاصة في مناطق مثل الحوض.
مبادئ التثبيت بالصفائح: تحقيق الالتئام الأمثل
تعتمد فعالية التثبيت بالصفائح على فهم وتطبيق مبادئ أساسية تجمع بين الجوانب البيولوجية والميكانيكية.
1. المبادئ البيولوجية:
- احترام الأنسجة الرخوة (Soft Tissue Preservation): يُعدّ الحفاظ على إمداد الدم إلى العظم أمرًا حيويًا للالتئام. يجب أن تكون الجراحة ذات تدخل جراحي محدود قدر الإمكان، مع تقليل تجريد السمحاق (Periosteal Stripping). الصفائح ذات التلامس المحدود (LC-DCP) والصفائح المقفلة (LCP) تساهم في تحقيق ذلك.
- الاختزال غير المباشر (Indirect Reduction): في العديد من الكسور، خاصة المفتتة، يفضل الاختزال غير المباشر للقطع العظمية للحفاظ على الأنسجة الرخوة الملتصقة بها. يتم استعادة الطول والمحاذاة المحورية والدوران دون تعريض الكسر مباشرة.
- تقليل وقت التعرض: تقليل وقت الجراحة لتقليل خطر العدوى والمضاعفات الأخرى.
2. المبادئ الميكانيكية:
-
الاستقرار المطلق مقابل الاستقرار النسبي:
- الاستقرار المطلق (Absolute Stability): يهدف إلى القضاء التام على الحركة عند موقع الكسر، مما يعزز الالتئام الأولي المباشر (Primary Bone Healing). يتم تحقيقه عادةً عن طريق الضغط البيني (Interfragmentary Compression) باستخدام مسامير ضغط أو صفائح ضغط.
- الاستقرار النسبي (Relative Stability): يسمح بكمية صغيرة ومتحكم بها من الحركة عند موقع الكسر، مما يحفز الالتئام الثانوي (Secondary Bone Healing) عن طريق تشكيل الكالوس. يتم تحقيقه باستخدام الصفائح الجسرية أو الصفائح المقفلة في الكسور المفتتة.
- الضغط البيني (Interfragmentary Compression): يُعدّ عنصرًا أساسيًا في الاستقرار المطلق. يتم تحقيق الضغط بين نهايتي الكسر عن طريق مسامير ضغط (Lag Screws) أو استخدام صفائح ضغط ديناميكية (DCP/LC-DCP). هذا الضغط يزيد من ثبات الكسر ويقلل من الفجوة بين القطع، مما يسرع الالتئام.
- التجسير (Bridging Osteosynthesis): كما ذكر سابقًا، تُستخدم الصفائح الجسرية للحفاظ على الطول والمحاذاة في الكسور المفتتة، مما يسمح بتكوين الكالوس.
- مبدأ الثبات الزاوي (Fixed-angle Construct): الميزة الأساسية للصفائح المقفلة، حيث تتصل المسامير بالصفيحة بزاوية ثابتة، مما يخلق بناءً صلبًا مقاومًا لقوى الانسحاب والانحناء.
التخطيط ما قبل الجراحة واختيار الصفيحة
يُعدّ التخطيط المسبق خطوة حاسمة لنجاح تثبيت الكسر. يشمل ذلك:
- تقييم المريض: العمر، النشاط، الأمراض المصاحبة (مثل هشاشة العظام، السكري)، حالة الأنسجة الرخوة.
- تصوير الكسر: صور الأشعة السينية (X-rays) من عدة زوايا، التصوير المقطعي المحوسب (CT Scan) ثلاثي الأبعاد لفهم دقيق لتفتت الكسر وتوجهه، وخاصة في كسور المفاصل.
- تحديد نوع الكسر: وفقًا لتصنيفات مثل AO/OTA.
- اختيار الصفيحة المناسبة: بناءً على نوع الكسر، الموقع، متطلبات الاستقرار (مطلق أم نسبي)، جودة العظم، وتفضيل الجراح وخبرته.
- قوالب الصفيحة (Templating): استخدام قوالب الأشعة السينية لتحديد طول الصفيحة وعدد المسامير ومواقعها قبل الجراحة.
يُعدّ الأستاذ الدكتور محمد هطيف مثالاً للجراح الذي يولي اهتمامًا خاصًا للتخطيط الدقيق، مستخدمًا أحدث تقنيات التصوير والتقييم لضمان اختيار الصفيحة والتثبيت الأمثل لكل مريض، وهي خطوة حاسمة لنجاح الجراحة على المدى الطويل وتقليل احتمالية المضاعفات.
الإجراء الجراحي لتثبيت الصفيحة: خطوات أساسية
على الرغم من التباين في تفاصيل الإجراء حسب نوع الكسر وموقعه، إلا أن هناك خطوات أساسية مشتركة:
- التخدير ووضع المريض (Anesthesia and Positioning): يتم تخدير المريض (عام أو نصفي) ووضعه على طاولة العمليات بطريقة تتيح وصولاً مريحًا إلى موقع الكسر وتصويرًا شعاعيًا أثناء الجراحة.
- التعقيم والتغطية (Sterile Prep and Drape): يتم تعقيم المنطقة الجراحية وتغطيتها لضمان بيئة جراحية معقمة تمامًا.
- الشق الجراحي والتعرض (Incision and Exposure): يتم إجراء شق جراحي بعناية، مع الحفاظ قدر الإمكان على الأنسجة الرخوة والعضلات والأوعية الدموية والأعصاب. يمكن أن يكون التعرض مباشرًا للكسور التي تتطلب اختزالًا دقيقًا، أو غير مباشر للكسور المفتتة للحفاظ على البيولوجيا.
- اختزال الكسر (Fracture Reduction): يتم إعادة القطع العظمية المكسورة إلى وضعها التشريحي الصحيح. يمكن استخدام أدوات مثل الكماشات (Reduction Forceps) أو الأسلاك (K-wires) للمساعدة في الاختزال المؤقت. تُستخدم صور الأشعة السينية (Fluoroscopy) أثناء الجراحة للتأكد من دقة الاختزال.
- تحديد موضع الصفيحة (Plate Positioning): يتم وضع الصفيحة على سطح العظم. في بعض الحالات، قد يتطلب الأمر تشكيل الصفيحة (Contouring) لتناسب الانحناء الطبيعي للعظم، خاصة الصفائح غير التشريحية. الصفائح التشريحية الحديثة تقلل هذه الحاجة.
-
تثبيت الصفيحة بالمسامير (Screw Fixation):
- صفائح الضغط: يتم حفر ثقب في العظم، ثم يتم لولبة المسمار في الصفيحة ومن خلال العظم لتطبيق الضغط.
- الصفائح المقفلة: يتم حفر ثقب للعظم، ثم يتم لولبة المسمار في الصفيحة أولاً (تثبيت رأسه بالصفيحة)، ثم يتم دفعه عبر العظم. هذا يضمن تثبيتًا زاوياً ثابتًا.
- يتم اختيار طول المسامير ونوعها بعناية لضمان تثبيت كافٍ دون اختراق الجانب المقابل من العظم أو الأنسجة المحيطة.
- التحقق من الاستقرار (Stability Check): بعد تثبيت جميع المسامير، يتم اختبار استقرار الكسر يدويًا وبالفحص الشعاعي للتأكد من التثبيت الأمثل.
- إغلاق الجرح (Wound Closure): يتم غسل الجرح جيدًا، ثم يتم إغلاق طبقات الأنسجة والأنسجة تحت الجلد والجلد بعناية. قد يتم وضع أنابيب تصريف (Drains) لمنع تجمع السوائل.
تتطلب هذه العملية دقة متناهية وخبرة جراحية واسعة، وهي المهارات التي يتقنها الأستاذ الدكتور محمد هطيف ، الذي يستخدم أحدث التقنيات مثل الميكروسكوب الجراحي لضمان أعلى مستويات الدقة والأمان في كل خطوة من خطوات الجراحة.
المضاعفات المحتملة والعناية ما بعد الجراحة
مثل أي إجراء جراحي، يمكن أن تنطوي جراحة تثبيت الصفائح على مضاعفات محتملة:
- العدوى (Infection): من أخطر المضاعفات. يمكن أن تتطلب إزالة الصفيحة وتطهير الجرح.
- عدم الالتئام (Nonunion) أو سوء الالتئام (Malunion): فشل العظم في الالتئام أو التئامه في وضع غير صحيح.
- فشل الزرع (Implant Failure): كسر الصفيحة أو المسامير، أو ارتخائها.
- إصابة الأوعية الدموية أو الأعصاب (Neurovascular Injury): أثناء الجراحة أو بعدها.
- حجب الإجهاد (Stress Shielding): ذكر سابقًا، يمكن أن يؤدي إلى ترقق العظم تحت الصفيحة.
- الألم المزمن: قد تستمر بعض الآلام في موقع الصفيحة.
- الحاجة إلى إزالة الصفيحة (Hardware Removal): في بعض الحالات (الألم، العدوى، الالتئام التام في الأطفال)، قد تكون هناك حاجة لعملية جراحية ثانية لإزالة الصفيحة.
- إعادة الكسر (Refracture): بعد إزالة الصفيحة، قد يكون العظم ضعيفًا ومستعرضًا للكسر مرة أخرى.
العناية ما بعد الجراحة:
- إدارة الألم: أدوية لتخفيف الألم.
- المضادات الحيوية: للوقاية من العدوى.
- العناية بالجرح: تنظيف وتغيير الضمادات.
- التصوير الشعاعي: متابعة التئام الكسر بشكل دوري.
- التحميل المبكر (Early Weight-bearing): يعتمد على نوع الكسر والتثبيت. قد يُسمح بالتحميل الجزئي أو عدم التحميل لفترة.
- العلاج الطبيعي والتأهيل (Physiotherapy and Rehabilitation): يُعدّ حجر الزاوية في استعادة الوظيفة.
برنامج التأهيل والعلاج الطبيعي: طريق العودة إلى الحياة الطبيعية
لا تقتصر رحلة التعافي على الجراحة الناجحة فحسب، بل تمتد لتشمل برنامج تأهيل شامل ومكثف. يهدف العلاج الطبيعي إلى استعادة قوة العضلات، مرونة المفاصل، ومدى الحركة، وبالتالي استعادة الوظيفة الكاملة للطرف المصاب. يتم تصميم البرنامج بشكل فردي لكل مريض بناءً على نوع الكسر، نوع التثبيت، عمر المريض، ومستوى نشاطه.
مراحل التأهيل الرئيسية:
-
المرحلة المبكرة (0-6 أسابيع): حماية التثبيت وتقليل الألم والتورم.
- الراحة والتحكم في الألم: استخدام الأدوية المسكنة والكمادات الباردة.
- رفع الطرف: للمساعدة في تقليل التورم.
- تمارين الحركة السلبية/المساعدة: للحفاظ على مرونة المفاصل القريبة والبعيدة من الكسر دون تحميل مباشر على الكسر.
- تمارين تقوية العضلات المتساوية القياس (Isometric Exercises): لتقوية العضلات دون تحريك المفصل أو تحميل الكسر.
- الحركة المبكرة للمفاصل غير المصابة: لمنع التيبس.
- التوعية بالتحميل: غالبًا ما يكون التحميل ممنوعًا أو جزئيًا في هذه المرحلة.
-
المرحلة المتوسطة (6-12 أسبوعًا): زيادة مدى الحركة والقوة.
- تمارين المدى الحركي النشط (Active Range of Motion): تدريجيًا لزيادة حركة المفصل.
- تمارين التقوية التدريجية: باستخدام الأوزان الخفيفة أو الأربطة المقاومة، مع التركيز على المجموعات العضلية المحيطة بالكسر.
- التحميل التدريجي (Progressive Weight-bearing): تحت إشراف أخصائي العلاج الطبيعي وبناءً على التئام العظم الذي يتم التحقق منه شعاعيًا. قد يبدأ المريض باستخدام العكازات أو مشاية ثم يتجه نحو التحميل الكامل.
- تمارين التوازن والتنسيق: خاصة في كسور الأطراف السفلية.
-
المرحلة المتأخرة (12 أسبوعًا فما فوق): استعادة الوظيفة الكاملة والعودة للأنشطة.
- تمارين التقوية المكثفة: لزيادة القوة والتحمل.
- تمارين وظيفية خاصة بالنشاط (Sport-specific/Activity-specific Exercises): لمحاكاة الأنشطة اليومية أو الرياضية.
- تحسين التحمل القلبي الوعائي: من خلال تمارين مثل المشي السريع أو ركوب الدراجات الثابتة.
- التقييم المستمر: للتأكد من عدم وجود ألم أو عدم استقرار.
يُشدد الأستاذ الدكتور محمد هطيف دائمًا على الدور الحيوي للعلاج الطبيعي في تحقيق أفضل النتائج بعد الجراحة. فبفضل خبرته الواسعة، يضمن توجيه المرضى إلى أفضل برامج التأهيل التي تتكامل مع الجراحة المتقدمة التي يقوم بها، مما يسرع من شفائهم ويعيدهم إلى جودة حياة طبيعية.
جدول مقارنة لأنواع الصفائح الجراحية الشائعة
| نوع الصفيحة | المبدأ الوظيفي | الاستقرار المحقق | الاستخدامات الرئيسية | المزايا | العيوب المحتملة |
|---|---|---|---|---|---|
| صفائح الضغط (DCP/LC-DCP) | تطبيق ضغط بين قطع الكسر | مطلق (Primary Healing) | كسور مستعرضة/مائلة طويلة، عظام الأطراف | تعزز الالتئام المباشر، قوية ميكانيكيًا | حجب الإجهاد، تتطلب تلامسًا مباشرًا مع العظم (DCP) |
| صفائح التعادل (Neutralization) | حماية تثبيت أساسي آخر | مطلق (للتثبيت الأولي) | كسور حلزونية/مائلة مع مسامير ضغط بينية | تحمي التثبيت البيني، توفر استقرارًا جيدًا | لا تطبق ضغطًا مباشرًا بنفسها |
| صفائح الدعم (Buttress) | منع انهيار أو انزلاق قطع العظم | نسبي/مطلق (حسب الكسر) | كسور حول المفاصل (الهضبة الظنبوبية، الكعب) | تدعم مناطق الضعف، تمنع الانهيار | لا تطبق ضغطًا بينيًا بالضرورة |
| الصفائح الجسرية (Bridging) | الحفاظ على الطول والمحاذاة عبر فجوة | نسبي (Secondary Healing) | كسور مفتتة شديدة، عيوب عظمية كبيرة | تحافظ على البيولوجيا، تسمح بتكوين الكالوس | الالتئام يستغرق وقتًا أطول، قد تتطلب إزالة |
| الصفائح المقفلة (LCP) | تثبيت زاوية ثابتة بين المسمار والصفيحة | نسبي (Internal Fixator) | كسور مفتتة، عظم ضعيف، حول المفاصل | استقرار قوي، تحافظ على إمداد الدم، تقلل حجب الإجهاد | أكثر تكلفة، قد تكون أصعب في الإزالة |
جدول العوامل المؤثرة على اختيار الصفيحة الجراحية
| العامل | التأثير على الاختيار | أمثلة تطبيقية |
|---|---|---|
| نوع الكسر | تحديد مبدأ الاستقرار (مطلق أم نسبي) | كسور مستعرضة (ضغط)، مفتتة (جسرية/مقفلة) |
| موقع الكسر | يؤثر على بيوميكانيكا المنطقة وقوى التحميل | كسور حول المفاصل (دعم/مقفلة)، عظام طويلة (ضغط/جسرية) |
| جودة العظم | العظم الضعيف (هشاشة العظام) يتطلب تثبيتًا أقوى | الصفائح المقفلة مفضلة في العظم الهش |
| حالة الأنسجة الرخوة | تؤثر على نهج الجراحة ونوع الصفيحة | الصفائح المقفلة (تلامس محدود) تحافظ على الأنسجة |
| عمر المريض ومستوى نشاطه | يؤثر على متطلبات التحميل والنتائج الوظيفية | المرضى الأصغر سنًا قد يحتاجون تثبيتًا أكثر صلابة |
| خبرة الجراح وتفضيله | بعض الجراحين يفضلون أنواعًا معينة من الصفائح | الخبرة في تقنيات LCP مقابل DCP |
| إمكانية الوصول للمواد | توفر أنواع معينة من الصفائح في المستشفى | قيود الموارد قد تحد من الخيارات |
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
يُعدّ الأستاذ الدكتور محمد هطيف ، بصفته قامة طبية بارزة في جراحة العظام في صنعاء، اليمن، ومحاضرًا مرموقًا في جامعة صنعاء، رمزًا للخبرة والتميز الطبي. تمتد خبرته لأكثر من 20 عامًا، شهدت خلالها العديد من قصص النجاح التي تؤكد التزامه بالصدق الطبي والنزاهة وتطبيق أحدث التقنيات لخدمة مرضاه.
-
قصة المريض أحمد (45 عامًا): عانى أحمد من كسر مفتت معقد في عظم الساق نتيجة حادث مروري. كانت حالته تتطلب تثبيتًا دقيقًا يحافظ على إمداد الدم للعظم. تحت إشراف الدكتور هطيف ، وبعد تقييم شامل باستخدام التصوير المقطعي ثلاثي الأبعاد، تم اختيار صفيحة مقفلة جسرية مطابقة تشريحيًا. وبفضل دقة الجراحة التي استخدم فيها الدكتور هطيف تقنيات متقدمة، والبرنامج التأهيلي الذي صُمم خصيصًا لأحمد، استعاد أحمد قدرته على المشي دون ألم بعد عدة أشهر، وعاد إلى عمله بنشاط وحيوية، محققًا تعافيًا كاملاً فاق توقعات الكثيرين.
-
قصة المريضة فاطمة (70 عامًا): كانت فاطمة تعاني من كسر في حول مفصل الورك، وهي حالة شائعة في كبار السن المصابين بهشاشة العظام. يتطلب هذا النوع من الكسور اهتمامًا خاصًا نظرًا لجودة العظم الضعيفة. قام الأستاذ الدكتور محمد هطيف باختيار صفيحة مقفلة مخصصة لهذا النوع من الكسور، مما وفر تثبيتًا قويًا ومستقرًا لم يكن ممكنًا بالصفائح التقليدية. وبفضل خبرته في التعامل مع حالات هشاشة العظام، تمكنت فاطمة من البدء في التحميل الجزئي مبكرًا، واستعادت استقلاليتها في الحركة بشكل تدريجي، مؤكدة على أهمية الخبرة الجراحية والتكنولوجيا المتقدمة.
-
قصة الشاب يوسف (22 عامًا): تعرض يوسف لكسر في عظم العضد أثر على قدرته على استخدام ذراعه بشكل كامل. بعد استشارة الدكتور محمد هطيف ، الذي اشتهر بتخصصه في جراحة الأطراف العلوية والكتف باستخدام تنظير المفاصل بتقنية 4K، خضع يوسف لعملية تثبيت دقيقة للصفيحة. لم تكن الجراحة مثالية فحسب، بل إن المتابعة الدقيقة وبرنامج العلاج الطبيعي المصمم من قبل الدكتور هطيف وفريقه مكّن يوسف من استعادة كامل مدى حركة ذراعه والعودة إلى ممارسة رياضاته المفضلة دون أي قيود، وهو ما يبرز التزام الدكتور هطيف بتحقيق أفضل النتائج الوظيفية للمرضى.
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على الكفاءة الاستثنائية لـ الأستاذ الدكتور محمد هطيف ، وقدرته على تسخير أحدث التقنيات، مثل الميكروسكوب الجراحي وتنظير المفاصل 4K، مع خبرته العملية التي تتجاوز العقدين، لتقديم رعاية طبية من الطراز الأول في جراحة العظام والعمود الفقري والمفاصل، ليس فقط في صنعاء بل في المنطقة بأسرها.
الأسئلة الشائعة حول الصفائح الجراحية وعلاج الكسور
1. ما هي المدة التي يجب أن تبقى فيها الصفيحة الجراحية في الجسم؟
تعتمد مدة بقاء الصفيحة على عدة عوامل، منها عمر المريض، نوع الكسر وموقعه، الالتئام البيولوجي للعظم، وأي مضاعفات محتملة. في معظم الحالات، تُترك الصفائح حتى يكتمل التئام العظم تمامًا، والذي قد يستغرق من 6 أشهر إلى عامين. في بعض الحالات، خاصة لدى كبار السن أو في حال عدم وجود أعراض، قد تُترك الصفائح بشكل دائم.
2. هل ستطلق الصفيحة إنذارًا في أجهزة الكشف الأمنية (المطارات)؟
نعم، معظم الصفائح الجراحية مصنوعة من معادن مثل التيتانيوم أو الفولاذ المقاوم للصدأ، والتي يمكن أن تطلق أجهزة الكشف عن المعادن في المطارات. يُنصح بحمل تقرير طبي أو بطاقة تعريف من الطبيب الجراح تشير إلى وجود الزرعات المعدنية لتسهيل الإجراءات الأمنية.
3. ما هي المخاطر المرتبطة بإزالة الصفيحة الجراحية؟
إزالة الصفيحة هي عملية جراحية ثانية، وتتضمن مخاطر أي جراحة، مثل العدوى، النزيف، إصابة الأعصاب، وتلف الأنسجة الرخوة. الخطر الأبرز هو احتمال إعادة الكسر (Refracture) في نفس الموقع بعد إزالة الصفيحة، خاصة إذا لم يكن العظم قد استعاد قوته بالكامل. يقرر الأستاذ الدكتور محمد هطيف إزالة الصفيحة بعد تقييم دقيق للمخاطر والفوائد لكل مريض.
4. هل يمكنني ممارسة الرياضة بعد تثبيت الصفيحة؟
عادةً ما يُسمح بالعودة التدريجية إلى النشاط البدني والرياضي بعد التئام العظم واستعادة القوة والوظيفة من خلال برنامج تأهيل شامل. ومع ذلك، قد تظل هناك قيود على الرياضات عالية التأثير أو الأنشطة التي تضع إجهادًا كبيرًا على الطرف المصاب، خاصة إذا كانت الصفيحة لا تزال موجودة. يُقدم الأستاذ الدكتور محمد هطيف نصائح فردية بناءً على نوع الكسر ومستوى نشاط المريض.
5. هل يؤثر وجود الصفيحة على التصوير بالرنين المغناطيسي (MRI)؟
معظم الصفائح الحديثة مصنوعة من التيتانيوم، وهو غير ممغنط وبالتالي آمن لإجراء التصوير بالرنين المغناطيسي (MRI). ومع ذلك، قد يسبب المعدن بعض التشوهات (Artifacts) في الصور القريبة من الصفيحة، مما قد يؤثر على وضوح التصوير في تلك المنطقة. يجب دائمًا إبلاغ الفني والطبيب بوجود الصفيحة قبل إجراء أي فحص بالرنين المغناطيسي.
6. متى يمكنني البدء في التحميل على الطرف المصاب بعد الجراحة؟
يعتمد ذلك بشكل كبير على نوع الكسر، نوع الصفيحة المستخدمة، واستقرار التثبيت، وجودة العظم. في بعض الحالات، قد يُسمح بالتحميل الجزئي المبكر، بينما في حالات أخرى قد يحتاج المريض إلى فترة طويلة من عدم التحميل. سيقوم الدكتور محمد هطيف بتقديم إرشادات واضحة ومحددة حول متى وكيف يمكن البدء في التحميل، بناءً على التئام الكسر الذي يتم متابعته شعاعيًا.
7. ما الفرق بين الصفائح المقفلة والصفائح التقليدية؟
الفرق الجوهري يكمن في طريقة تثبيت المسمار بالصفيحة. في الصفائح التقليدية، يتم تثبيت المسمار بالصفيحة عن طريق الضغط الاحتكاكي فقط. أما في الصفائح المقفلة (LCP)، فإن المسامير تحتوي على رؤوس ملولبة تتثبت (تقفل) في ثقوب ملولبة في الصفيحة، مما يخلق وحدة تثبيت زاوية ثابتة (Fixed-angle Construct) وأكثر استقرارًا، خاصة في العظم الضعيف أو الكسور المفتتة.
8. هل يمكن أن تكون لدي حساسية تجاه المعدن المستخدم في الصفيحة؟
على الرغم من ندرة الحدوث، يمكن أن يصاب بعض المرضى بحساسية تجاه المعادن، خاصة النيكل الذي قد يوجد في الفولاذ المقاوم للصدأ. تظهر الأعراض على شكل طفح جلدي، حكة، أو ألم مزمن حول موقع الزرعة. التيتانيوم أقل عرضة للتسبب في تفاعلات حساسية نظرًا لتوافقه الحيوي الممتاز. إذا كان هناك تاريخ من الحساسية للمعادن، يجب إبلاغ الدكتور هطيف بذلك قبل الجراحة.
9. ما هي العوامل التي تزيد من خطر عدم التئام الكسر بعد تثبيت الصفيحة؟
تتضمن العوامل التي تزيد من خطر عدم الالتئام: التدخين، سوء التغذية، بعض الأمراض المزمنة (مثل السكري غير المتحكم فيه)، العدوى، استخدام بعض الأدوية (مثل الستيرويدات)، عدم كفاية التثبيت الجراحي، والتجريد المفرط للسمحاق أثناء الجراحة الذي يضر بإمداد الدم للعظم. يحرص الأستاذ الدكتور محمد هطيف على معالجة هذه العوامل لتقليل المخاطر.
10. هل الصفائح الجراحية مؤلمة أثناء وجودها في الجسم؟
معظم المرضى لا يشعرون بألم من الصفيحة نفسها بعد التئام الكسر، ولكن قد يشعر البعض بعدم راحة أو ألم خفيف، خاصة عند لمس الصفيحة أو في الطقس البارد أو أثناء الأنشطة عالية التأثير. إذا كان الألم شديدًا ومستمرًا، قد يشير ذلك إلى مشكلة مثل العدوى، أو فشل الزرع، أو تهيج الأنسجة المحيطة، وقد يتطلب ذلك تقييمًا من قبل الأستاذ الدكتور محمد هطيف .
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك