ترميم التجويف الحقي: حلول متطورة بنجاح مضمون لمفصل وركك!

الخلاصة الطبية
موضوعنا اليوم يركز على ترميم التجويف الحقي: حلول متطورة بنجاح مضمون لمفصل وركك!، تتضمن الطعوم المعدنية وتركيبات الكوب-القفص لمعالجة فقدان العظام الشديد، تشوهات التجويف الحقي، وعدم استمرارية الحوض في عمليات الترميم المعقدة. هذه التقنيات توفر دعمًا هيكليًا واستقرارًا أوليًا، ضروريًا لاستعادة الدعم العظمي وضمان تثبيت مستقر وطويل الأمد للمفصل، خاصة عند فشل الحلول التقليدية.
ترميم التجويف الحقي: حلول متطورة بنجاح مضمون لمفصل وركك!
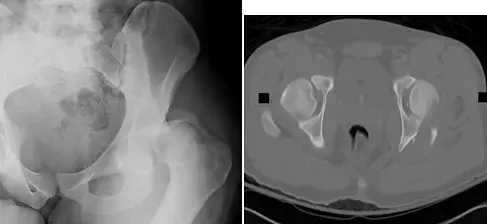
إن مفصل الورك هو أحد أهم مفاصل الجسم، فهو يتحمل جزءاً كبيراً من وزن الجسم ويساهم في حركته اليومية. عندما يتعرض التجويف الحقي (Acetabulum) في الحوض - وهو الجزء الذي يستقبل رأس عظم الفخذ ليشكل مفصل الورك - لضرر شديد، سواء كان ذلك بسبب إصابة سابقة، تآكل مفصل صناعي قديم، عدوى، أو أمراض أخرى، فإن جودة الحياة للمريض تتدهور بشكل كبير. يعاني المريض من ألم مزمن، صعوبة في الحركة، وقد يصل الأمر إلى فقدان القدرة على المشي بشكل طبيعي. في مثل هذه الحالات المعقدة، لا يكون العلاج التقليدي كافياً، وتصبح الحاجة ماسة لتدخل جراحي دقيق ومتقدم لإعادة بناء التجويف الحقي.
شهدت العقود الأخيرة ثورة حقيقية في تقنيات ترميم التجويف الحقي، خاصة في الحالات التي تتضمن فقدانًا شديدًا للعظم. فبينما كانت التحديات هائلة في السابق، أتاحت التكنولوجيا الحديثة، مثل المعادن عالية المسامية وتركيبات الكوب-القفص المبتكرة، للجراحين خيارات لم تكن متاحة من قبل. هذه التطورات سمحت بمعالجة العديد من الحالات المعقدة بنجاح، مما أعاد الأمل للمرضى في استعادة قدرتهم على الحركة والحياة بدون ألم.
في هذا الدليل الشامل، سنتعمق في فهم تشريح مفصل الورك، أسباب فقدان العظم الشديد في التجويف الحقي، أعراضه، وأحدث الخيارات العلاجية الجراحية. سنلقي نظرة مفصلة على دور المكونات الحقة غير المثبتة، طعوم العظام، وتقنيات الكوب-القفص، وكيف تُستخدم هذه الحلول المتقدمة لإعادة بناء التجويف الحقي المعقد. وسنستعرض أيضاً خطوات العملية الجراحية، مسار التعافي، وأهمية إعادة التأهيل.
يُعد الأستاذ الدكتور محمد هطيف ، الأستاذ بجامعة صنعاء وخبير جراحة العظام والمفاصل والعمود الفقري والكتف، رائدًا في هذا المجال في اليمن والمنطقة. بفضل خبرته التي تزيد عن 20 عامًا في جراحات العظام المعقدة، وتطبيقه لأحدث التقنيات العالمية مثل الجراحة المجهرية (Microsurgery)، المنظار الجراحي 4K (Arthroscopy 4K)، وجراحات المفاصل الصناعية (Arthroplasty)، يُقدم الأستاذ الدكتور محمد هطيف حلولاً مبتكرة وذات جودة عالية لترميم التجويف الحقي، مع التزامه الصارم بالنزاهة الطبية وأعلى معايير الرعاية.
تشريح مفصل الورك والتجويف الحقي: فهم الأساس
لفهم تعقيدات ترميم التجويف الحقي، من الضروري أولاً فهم التركيب التشريحي لمفصل الورك ودوره الحيوي. مفصل الورك هو مفصل كروي حُقِّي (Ball-and-socket joint)، مما يمنحه نطاقًا واسعًا من الحركة وقدرة كبيرة على تحمل الوزن.
- رأس عظم الفخذ (Femoral Head): هو الجزء الكروي العلوي من عظم الفخذ، ويستقر داخل التجويف الحقي.
- التجويف الحقي (Acetabulum): هو تجويف عميق على شكل كوب يقع في عظم الحوض. يتكون التجويف الحقي من ثلاثة عظام حوضية رئيسية تلتحم معًا: الحرقفة (Ilium)، والعانة (Pubis)، والورك (Ischium). يتميز بسطحه الغضروفي الأملس الذي يسهل حركة رأس الفخذ.
- الغضاريف المفصلية (Articular Cartilage): تغطي رأس الفخذ والتجويف الحقي طبقة ناعمة ومرنة من الغضاريف تساعد على تقليل الاحتكاك وتسهيل الحركة.
- الكبسولة المفصلية والأربطة (Joint Capsule and Ligaments): يحيط بالمفصل كبسولة قوية وأربطة متعددة توفر الثبات وتحافظ على تماسك المفصل.
يُعد التجويف الحقي عنصرًا حاسمًا في استقرار ووظيفة مفصل الورك. أي ضرر يلحق به، سواء كان تآكلًا في العظم أو كسورًا أو فقدانًا للأنسجة العظمية، يؤثر بشكل مباشر على قدرة المفصل على أداء وظيفته، مما يؤدي إلى الألم الشديد وصعوبة الحركة، ويستدعي التدخل العلاجي.
أسباب وعلامات فقدان عظم التجويف الحقي الشديد
يُعد فقدان عظم التجويف الحقي الشديد تحديًا كبيرًا، خاصة في جراحات مراجعة مفصل الورك الصناعي. يمكن أن ينجم هذا الفقدان عن عدة عوامل، ويظهر بأعراض واضحة تشير إلى الحاجة للتدخل.
الأسباب الرئيسية لفقدان عظم التجويف الحقي:
-
تفكك أو تآكل المكونات الحقيقية لمفصل الورك الصناعي (Aseptic Loosening or Component Wear):
- التفكك اللاصق (Aseptic Loosening): السبب الأكثر شيوعًا لفشل مفصل الورك الصناعي، حيث يفقد المكون الحقي تثبيته بالعظم المحيط دون وجود عدوى. يحدث هذا بسبب الإجهاد الميكانيكي المتكرر، أو ضعف الاندماج العظمي الأولي.
- تآكل بطانة البولي إيثيلين (Polyethylene Liner Wear): يؤدي تآكل بطانة البولي إيثيلين إلى إطلاق جزيئات صغيرة تسبب استجابة التهابية في العظم المحيط، مما يؤدي إلى ارتشاف العظم (Osteolysis) وفقدان الدعم.
-
العدوى حول المفصل الصناعي (Periprosthetic Joint Infection - PJI):
- تُعد العدوى من المضاعفات الخطيرة التي يمكن أن تؤدي إلى تدمير واسع للعظم المحيط بالمفصل الصناعي، مما يتطلب إزالة المكونات المصابة وإعادة بناء معقدة.
-
الصدمات والكسور حول المفصل الصناعي (Periprosthetic Fractures):
- الكسور التي تحدث حول المكونات الصناعية يمكن أن تؤدي إلى فقدان كبير للعظم، خاصة إذا كانت الكسور تلتئم بشكل غير صحيح أو تتطلب إزالة أجزاء عظمية.
-
أورام العظام (Bone Tumors):
- سواء كانت أورام حميدة أو خبيثة، يمكن أن تؤدي إلى تدمير العظم في منطقة التجويف الحقي، مما يستدعي استئصال الورم وإعادة بناء واسعة النطاق.
-
خلل التنسج الوركي التنموي (Developmental Dysplasia of the Hip - DDH):
- الحالات الشديدة وغير المعالجة من DDH يمكن أن تسبب تشوهات كبيرة في التجويف الحقي، وتآكل مبكر للغضروف، وفقدان العظم بمرور الوقت.
-
أمراض التهاب المفاصل المزمنة (Chronic Inflammatory Arthritis):
- أمراض مثل التهاب المفاصل الروماتويدي يمكن أن تسبب تآكلًا وتدميرًا للغضاريف والعظام في مفصل الورك، مما يؤدي إلى فقدان عظمي ملحوظ.
-
فشل عمليات الترميم السابقة:
- في بعض الحالات، قد تفشل عمليات الترميم الأولية أو مراجعات سابقة، مما يزيد من تعقيد فقدان العظم ويتطلب حلولًا أكثر ابتكارًا.
علامات وأعراض فشل مفصل الورك وفقدان عظم التجويف الحقي:
تتطور الأعراض عادةً تدريجيًا، ولكنها قد تظهر فجأة في حالات معينة (مثل الكسور). الانتباه لهذه العلامات مهم للتشخيص المبكر والتدخل المناسب.
-
الألم:
- ألم ميكانيكي: يزداد مع الحركة ويخف مع الراحة. غالبًا ما يكون ألمًا عميقًا في الفخذ أو الأربية أو الأرداف.
- ألم التهابي: قد يكون مستمرًا، حتى أثناء الراحة، وقد يشير إلى وجود عدوى.
- العرج (Limping): بسبب الألم أو عدم الاستقرار أو قصر الطرف.
- قصر الطرف المصاب (Leg Length Discrepancy): قد يشعر المريض بأن الساق المصابة أقصر من الأخرى، مما يؤثر على المشي والتوازن.
- عدم الاستقرار (Instability): قد يشعر المريض بأن المفصل "يخرج" أو "يفلت" من مكانه.
- محدودية الحركة (Restricted Range of Motion): صعوبة في ثني الورك، أو تدويره، أو مده بالكامل.
- صوت فرقعة أو طقطقة (Clicking or Popping Sounds): قد تشير إلى تآكل المكونات أو عدم استقرارها.
- تورم أو احمرار أو دفء (Swelling, Redness, Warmth): هذه العلامات، خاصة مع الحمى، قد تشير إلى وجود عدوى.
تُعد هذه الأعراض إشارة واضحة للحاجة إلى استشارة أخصائي جراحة العظام، مثل الأستاذ الدكتور محمد هطيف ، الذي يمكنه تشخيص الحالة بدقة وتحديد خطة العلاج المناسبة.
| العلامة/العرض | الوصف | دلالته المحتملة |
|---|---|---|
| الألم المستمر | ألم عميق في الأربية، الفخذ، أو الأرداف يزداد مع النشاط وقد يستمر في الراحة. | تفكك المكونات، التهاب، أو عدوى. |
| العرج | نمط مشي غير طبيعي بسبب الألم أو عدم الثبات أو قصر الساق. | خلل في وظيفة المفصل، ضعف العضلات، أو اختلافات في طول الساق. |
| قصر الطرف المصاب | إحساس بأن إحدى الساقين أقصر من الأخرى. | هبوط التجويف الحقي، تآكل العظم، أو تفكك المكونات. |
| عدم الثبات (الانخلاع المتكرر) | شعور بأن مفصل الورك يوشك على الخروج من مكانه أو ينخلع بالفعل. | ضعف الأنسجة الرخوة، سوء وضع المكونات، أو فقدان الدعم العظمي. |
| صوت الطقطقة أو الفرقعة | أصوات مسموعة من المفصل أثناء الحركة. | تآكل بطانة البولي إيثيلين، احتكاك المكونات، أو تفككها. |
| تحديد نطاق الحركة | صعوبة في تحريك الورك في جميع الاتجاهات (ثني، بسط، تدوير). | تيبس المفصل، ألم، أو عوائق ميكانيكية بسبب فقدان العظم أو التآكل. |
| تورم، احمرار، دفء، حمى | علامات التهاب موضعي أو عام، قد تكون مصحوبة بحمى. | عدوى حول المفصل الصناعي (PJI)، تتطلب تدخلًا عاجلًا. |
خيارات العلاج: من التحفظي إلى الجراحي المتقدم
عندما يتعلق الأمر بفقدان عظم التجويف الحقي الشديد، تكون الخيارات العلاجية محدودة للغاية، وغالبًا ما يكون التدخل الجراحي هو الحل الوحيد لاستعادة وظيفة المفصل وتخفيف الألم.
العلاج التحفظي (Conservative Treatment):
في معظم حالات فقدان العظم الشديد في التجويف الحقي، يكون العلاج التحفظي غير فعال في استعادة بنية المفصل أو منع تفاقم المشكلة. ومع ذلك، قد يُستخدم العلاج التحفظي لتخفيف الأعراض بشكل مؤقت في المراحل المبكرة أو للمرضى الذين لا يُعدون مرشحين للجراحة بسبب حالات صحية أخرى.
- مسكنات الألم ومضادات الالتهاب: لتخفيف الألم والالتهاب.
- العلاج الطبيعي: قد يساعد في تقوية العضلات المحيطة وتحسين نطاق الحركة، ولكنه لا يعالج المشكلة الهيكلية.
- المساعدات على المشي: مثل العكازات أو المشاية لتقليل الحمل على المفصل المصاب.
- تعديل نمط الحياة: تجنب الأنشطة التي تزيد الألم.
ولكن، من المهم التأكيد على أن هذه الإجراءات لا تعالج السبب الجذري لمشكلة فقدان العظم، بل تُستخدم لإدارة الأعراض فقط. الحل الجذري والفعال في معظم الحالات هو التدخل الجراحي المتخصص.
العلاج الجراحي: الحلول المتقدمة لاستعادة الوظيفة
تُعد الجراحة هي الركيزة الأساسية لعلاج فقدان عظم التجويف الحقي الشديد. مع التقدم التكنولوجي والخبرة الجراحية، أصبح من الممكن إعادة بناء التجويف الحقي بنجاح حتى في الحالات الأكثر تعقيدًا. يعتمد اختيار التقنية الجراحية على مدى فقدان العظم، جودة العظم المتبقي، وجودة الأنسجة الرخوة، والحالة الصحية العامة للمريض.
يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بدقة، مستخدمًا أحدث أدوات التشخيص مثل الأشعة السينية ثلاثية الأبعاد (3D CT scans) لتحديد حجم وطبيعة فقدان العظم بدقة، ومن ثم اختيار الحل الجراحي الأمثل الذي يناسب احتياجات المريض الفردية.
1. المكونات الحقيقة غير المثبتة وحدها (Uncemented Acetabular Components Alone):
تُعد هذه التقنية هي المعيار الذهبي في جراحات استبدال الورك الأولية، وتُستخدم أيضًا في حالات مراجعة الورك عندما يكون فقدان العظم في التجويف الحقي محدودًا (مثل عيوب Paprosky من النوع I و II).
- المبدأ: تعتمد على تصميم مكون حقي (كوب) يسمح بنمو العظم الطبيعي للمريض داخله (Osseointegration) أو حوله، مما يوفر تثبيتًا بيولوجيًا طويل الأمد. تتميز هذه المكونات بأسطح خشنة أو مسامية مصنوعة من التيتانيوم عادةً.
- متى تستخدم؟ عندما يكون هناك ما يكفي من مخزون العظام السليمة لدعم الكوب وتوفير تثبيت أولي قوي يسمح بالاندماج العظمي.
2. المعادن عالية المسامية (Highly Porous Metals):
تمثل المعادن عالية المسامية (مثل التيتانيوم المسامي أو التانتالوم المسامي) قفزة نوعية في تقنيات ترميم العظام. هذه المواد لها بنية ثلاثية الأبعاد تشبه العظم الإسفنجي، مما يعزز نمو العظم داخلها.
-
المفهوم والميزات:
- بنية مسامية: تسمح بنمو العظم إلى داخل المادة، مما يوفر تثبيتًا بيولوجيًا فائقًا.
- معامل مرونة مماثل للعظم: يقلل من ظاهرة "إجهاد التدرع" (Stress Shielding) التي يمكن أن تحدث مع المعادن الصلبة، مما يحافظ على صحة العظم المحيط.
- قدرة عالية على الاحتكاك: توفر تثبيتًا أوليًا ممتازًا حتى في العظم ذي الجودة الضعيفة.
- تطبيقاتها: تُستخدم على نطاق واسع في حالات فقدان العظم المتوسط إلى الشديد (عيوب Paprosky من النوع IIB و IIC)، إما بشكل مباشر أو بالاشتراك مع طعوم العظام.
3. طعوم العظام الحقيقية (Acetabular Bone Grafts):
في حالات فقدان العظم الكبير والواسع، قد لا يكون كافيًا استخدام مكونات غير مثبتة وحدها. هنا يأتي دور طعوم العظام لملء الفراغات واستعادة الشكل التشريحي للتجويف الحقي.
-
أنواعها:
- طعوم ذاتية (Autografts): تُؤخذ من جسم المريض نفسه (مثل عظم الحوض أو رأس الفخذ المستأصل). تتميز بأفضل فرصة للاندماج لأنها تحتوي على خلايا عظمية حية.
- طعوم خيفية (Allografts): تُؤخذ من متبرع (عادةً من بنك العظام) ويتم معالجتها لتقليل مخاطر رفض المناعة أو انتقال الأمراض. يمكن أن تكون على شكل قطع كبيرة (Structural Allografts) لدعم هيكلي، أو قطع صغيرة (Morselized Allografts) لملء الفراغات.
- تقنيات التحضير والتثبيت: تُشكل طعوم العظام بعناية لتناسب العيب، ثم تُثبت ببراغي أو أسلاك، وبعدها يُركب الكوب الحقي غير المثبت فوقها أو بداخلها، معتمدًا على الطعم كقاعدة داعمة لنمو العظم الجديد.
- متى تستخدم؟ تُستخدم لمعالجة عيوب الجدران، أو العيوب المحيطية (contained defects)، أو العيوب غير المحاطة (uncontained defects) في التجويف الحقي.
4. تركيبات الكوب-القفص (Cup-Cage Constructs):
تُعد تركيبات الكوب-القفص حلاً مبتكرًا ومتقدمًا للحالات الأكثر تعقيدًا من فقدان عظم التجويف الحقي، خاصة تلك التي تعاني من عدم استمرارية الحوض (Pelvic Discontinuity) أو فقدان دعم واسع في الجدار الخلفي أو العلوي.
- المفهوم: تتضمن هذه التركيبات استخدام كوب حقي غير مثبت داخليًا (عادةً من التيتانيوم المسامي) يتم تثبيته بالقفص المضاد للبروز (Anti-protrusio Cage) أو حلقة التقوية (Reinforcement Ring). يُصمم القفص ليوفر دعمًا ميكانيكيًا فوريًا وثباتًا حتى يتمكن العظم من الاندماج مع الكوب.
-
دواعي الاستخدام الرئيسية:
- عدم استمرارية الحوض (Pelvic Discontinuity): حيث يكون هناك كسر أو فقدان عظمي يفصل الحوض إلى جزأين، مما يتطلب دعمًا هيكليًا لربط الجزأين.
- فقدان الدعم العظمي الواسع: عندما لا يمكن تحقيق تثبيت أولي مستقر للكوب الحقي وحده بسبب حجم العيب الكبير.
- لتعزيز الاستقرار الأولي للكوب: توفر هذه التركيبات ثباتًا إضافيًا، مما يسمح بالتحميل المبكر في بعض الحالات.
- التطور التاريخي: تطور دور الأقفاص المضادة للبروز بشكل كبير. في الماضي، كانت الأقفاص تُستخدم مع بطانة بولي إيثيلين مثبتة بالأسمنت، ولكن معدلات الاندماج العظمي المحدودة للقفص بالعظم المضيف أدت إلى معدلات فشل كبيرة. مع ظهور المعادن عالية المسامية وتطور تقنيات التثبيت، أصبحت تركيبات الكوب-القفص الحديثة أكثر فعالية، حيث يتم تحقيق الاندماج العظمي بين الكوب غير المثبت والعظم، بينما يوفر القفص الدعم الإضافي.
-
مزايا وعيوب:
- المزايا: توفير استقرار فوري في الحالات المعقدة، السماح بالتحميل المبكر، وقدرة على معالجة عيوب عظمية كبيرة.
- العيوب: العملية أكثر تعقيدًا وتتطلب مهارة جراحية عالية، قد تكون هناك حاجة لطعوم عظمية إضافية.
5. المكونات الحقيقية ثلاثية الشفاه المخصصة (Custom Triflange Acetabular Components):
في الحالات النادرة والشديدة للغاية من فقدان عظم التجويف الحقي، حيث لا يمكن للحلول التقليدية توفير دعم كافٍ، قد يلجأ الجراحون إلى المكونات المخصصة.
- المفهوم: يتم تصميم هذه المكونات بشكل فردي لكل مريض بناءً على نماذج ثلاثية الأبعاد للحوض، مما يسمح بتناسب مثالي مع العظم المتبقي ويوفر أفضل دعم واستقرار. تُصنع عادةً من التيتانيوم باستخدام تقنية الطباعة ثلاثية الأبعاد.
- متى تستخدم؟ تُستخدم للحالات التي تعاني من عيوب عظمية غير نمطية ومعقدة جدًا لا يمكن معالجتها بالحلول القياسية.
تُظهر هذه التنوعات في الخيارات العلاجية مدى التقدم في جراحة العظام. إن قدرة الأستاذ الدكتور محمد هطيف على استخدام هذه التقنيات المتقدمة، ومهارته في اختيار الطريقة الأنسب لكل مريض، هي ما يجعله الخيار الأول للمرضى الذين يعانون من مشاكل التجويف الحقي المعقدة في اليمن والمنطقة.
| تقنية الترميم | الوصف الموجز | دواعي الاستخدام الرئيسية | المزايا الرئيسية | التحديات/العيوب |
|---|---|---|---|---|
| المكونات غير المثبتة وحدها | كوب حقي بتصميم يسمح بالاندماج العظمي المباشر. | فقدان عظم محدود (Paprosky I, IIA)، وجود دعم عظمي كافٍ. | تثبيت بيولوجي طبيعي، عمر افتراضي طويل، عملية أقل تعقيدًا نسبيًا. | غير مناسبة لفقدان العظم الكبير أو عدم استمرارية الحوض. |
| المعادن عالية المسامية | مكونات ذات بنية ثلاثية الأبعاد مسامية تعزز نمو العظم داخلها. | فقدان عظم متوسط إلى شديد (Paprosky IIB, IIC, IIIA)، تحسين التثبيت في العظم الضعيف. | اندماج عظمي ممتاز، مقاومة عالية للاحتكاك، معامل مرونة قريب من العظم. | قد تكون أكثر تكلفة، وتتطلب مهارة في إعداد سرير العظم. |
| طعوم العظام الحقيقية | استخدام عظم ذاتي أو خيفي لملء الفراغات واستعادة الشكل التشريحي. | عيوب الجدران، العيوب المحيطية الكبيرة، الحاجة لدعم هيكلي. | استعادة مخزون العظام، إمكانية الاندماج مع العظم المضيف. | خطر عدم الاندماج، امتصاص الطعم، الحاجة لموقع مانح في الطعوم الذاتية. |
| تركيبات الكوب-القفص | كوب حقي غير مثبت يدعمه قفص معدني مضاد للبروز لتوفير ثبات فوري. | عدم استمرارية الحوض (Pelvic Discontinuity)، فقدان دعم عظمي واسع وشديد. | ثبات ميكانيكي فوري، معالجة عيوب العظم الكبيرة جدًا، السماح بالتحميل المبكر. | عملية أكثر تعقيدًا، تتطلب مهارة جراحية عالية، قد تكون أكثر عرضة للمضاعفات. |
| المكونات ثلاثية الشفاه المخصصة | مكونات مصممة خصيصًا لكل مريض بناءً على صور ثلاثية الأبعاد للحوض. | فقدان عظمي شديد ومعقد وغير نمطي لا يمكن معالجته بالحلول القياسية. | تناسب مثالي للعيب العظمي، أقصى قدر من الاستقرار والدعم. | تكلفة عالية جدًا، وقت طويل للتصنيع، تتطلب تخطيطًا دقيقًا للغاية. |
العملية الجراحية لترميم التجويف الحقي: خطوة بخطوة
تُعد عملية ترميم التجويف الحقي المعقدة إجراءً جراحيًا كبيرًا يتطلب تخطيطًا دقيقًا ومهارة فائقة. يقود الأستاذ الدكتور محمد هطيف فريقه الطبي في كل خطوة من هذه العملية، مستفيدًا من خبرته الواسعة وأحدث التقنيات لضمان أفضل النتائج الممكنة.
1. التحضير قبل الجراحة:
تبدأ الرحلة نحو الشفاء بتقييم شامل للمريض. يتضمن ذلك:
- فحوصات التصوير: أشعة سينية (X-rays)، تصوير مقطعي (CT scan) ثلاثي الأبعاد، وأحيانًا الرنين المغناطيسي (MRI) لتحديد حجم وطبيعة فقدان العظم وتقييم الأنسجة الرخوة.
- فحوصات الدم: لتقييم الصحة العامة للمريض، وظائف الكلى والكبد، والتأكد من عدم وجود عدوى.
- استشارة أخصائيي التخدير: لتقييم مدى ملاءمة المريض للتخدير العام أو النخاعي.
- التوقف عن بعض الأدوية: مثل مميعات الدم قبل الجراحة بفترة يحددها الطبيب.
- التعليمات: سيقدم الأستاذ الدكتور محمد هطيف تعليمات مفصلة للمريض حول كيفية الاستعداد للجراحة، بما في ذلك الصيام قبل العملية.
2. التخدير:
يتم تخدير المريض، وعادة ما يكون ذلك بالتخدير العام، أو قد يتم استخدام التخدير النصفي (الشوكي/فوق الجافية) مع التخدير الوريدي (المهدئ) في بعض الحالات. يضمن فريق التخدير راحة المريض وسلامته طوال فترة الجراحة.
3. النهج الجراحي:
يختار الجراح النهج الجراحي (المسار الذي يصل من خلاله إلى مفصل الورك) بناءً على عدة عوامل، بما في ذلك طبيعة فقدان العظم، وجود غرسات سابقة، وتفضيل الجراح. النهج الأكثر شيوعًا هو النهج الخلفي أو الجانبي الخلفي، ولكن قد يُستخدم النهج الأمامي الجانبي في بعض الحالات. يعتمد الأستاذ الدكتور محمد هطيف على أفضل الممارسات الجراحية لتقليل الصدمة للأنسجة المحيطة.
4. إزالة المكونات الفاشلة وتنظيف التجويف:
- بعد الوصول إلى مفصل الورك، يقوم الجراح بإزالة رأس الفخذ الصناعي (إن وجد) والمكون الحقي الفاشل بعناية.
- ثم يتم تنظيف التجويف الحقي من أي بقايا أسمنت، أو نسيج ليفي، أو عظم ميت، أو جزيئات تآكل، أو نسيج ملتهب. تُعد هذه الخطوة حاسمة لضمان بيئة نظيفة وصحية لنمو العظم الجديد.
5. تحضير سرير العظم وتصنيف العيب:
- يقوم الجراح بتقييم حجم وشكل عيب العظم في التجويف الحقي بدقة، غالبًا باستخدام نظام تصنيف Paprosky.
- يتم تحضير السطح العظمي المتبقي ليصبح نظيفًا ونازفًا، مما يعزز الاندماج العظمي مع المكونات الجديدة. قد يتضمن ذلك استخدام أدوات خاصة لإزالة الأنسجة المتليفة وتنعيم حواف العظم.
6. تثبيت الطعوم العظمية (إذا لزم الأمر):
- في حالات فقدان العظم الكبير، يتم تشكيل الطعوم العظمية (سواء كانت ذاتية أو خيفية) بعناية لتناسب العيب.
- تُثبت الطعوم في مكانها بمسامير أو أسلاك لضمان استقرارها وتوفير الدعم الهيكلي اللازم. تُعد هذه الخطوة أساسية لإعادة بناء الشكل التشريحي للتجويف.
7. تركيب الكوب الحقي غير المثبت:
- يتم اختيار حجم الكوب الحقي غير المثبت بعناية ليناسب التجويف المحضر.
- يُثبت الكوب بقوة عن طريق الضغط (Press-fit) في العظم المضيف، وقد تُستخدم مسامير إضافية لتعزيز التثبيت الأولي. يضمن الأستاذ الدكتور محمد هطيف وضع الكوب بزاوية مثالية لتحقيق أفضل وظيفة وتقليل خطر الخلع.
8. تطبيق القفص (في حالات الكوب-القفص):
- في الحالات المعقدة التي تتطلب تركيبات الكوب-القفص، يتم تركيب القفص المعدني (مثل قفص مضاد للبروز) حول الكوب الحقي أو كجزء منه.
- يُثبت القفص بمسامير متعددة في عظم الحوض (الحرقفة والورك والعانة) لربط أجزاء الحوض المكسورة أو لتوفير دعم إضافي للكوب، مما يعزز الثبات الميكانيكي الفوري.
9. إدخال رأس الفخذ الصناعي:
- بعد تثبيت المكون الحقي، يتم إدخال رأس الفخذ الصناعي (جزء من عظم الفخذ الصناعي) في الكوب، ثم يتم إرجاع المفصل إلى مكانه.
10. فحص الثبات والحركة:
- يقوم الجراح بفحص ثبات المفصل ونطاق حركته في مختلف الاتجاهات للتأكد من أن المكونات في وضع مثالي وأن خطر الخلع ضئيل.
- يُجرى فحص لطول الساقين للتأكد من تساويهما قدر الإمكان.
11. الإغلاق:
- بعد التأكد من جميع الخطوات، يقوم الجراح بغسل الجرح بمحلول ملحي، ووضع أنابيب تصريف (Drains) لمنع تجمع الدم، ثم إغلاق الأنسجة والجلد بطبقات دقيقة.
- تُعد الجراحة المجهرية التي يتقنها الأستاذ الدكتور محمد هطيف حاسمة في هذه المراحل لضمان دقة لا مثيل لها وتقليل الصدمة للأنسجة، مما يسرع عملية الشفاء.
تتطلب هذه العملية مزيجًا من المعرفة التشريحية العميقة، الخبرة الجراحية الطويلة، والمهارة في استخدام الأدوات والتقنيات المتقدمة. يمتلك الأستاذ الدكتور محمد هطيف كل هذه الصفات، مما يجعله الخيار الأمثل للمرضى الذين يحتاجون إلى هذه الجراحات المعقدة.
التعافي وإعادة التأهيل بعد الجراحة: طريقك نحو الشفاء الكامل
العملية الجراحية هي مجرد بداية رحلة التعافي. تُعد فترة ما بعد الجراحة وإعادة التأهيل حاسمة لاستعادة القوة، المرونة، والوظيفة الكاملة لمفصل الورك. سيقدم الأستاذ الدكتور محمد هطيف وفريقه الطبي خطة إعادة تأهيل مخصصة لكل مريض، مع الأخذ في الاعتبار خصوصية العملية ونوع التركيبات المستخدمة.
1. المرحلة المبكرة (في المستشفى - الأيام الأولى):
- إدارة الألم: سيتم توفير مسكنات قوية للألم لضمان راحتك.
- الوقاية من الجلطات: ستُعطى أدوية مميعة للدم وستُطلب منك تحريك الكاحلين والقدمين بانتظام لتقليل خطر جلطات الدم.
- المشي المبكر: بمساعدة أخصائي العلاج الطبيعي والمساعدات على المشي (مثل المشاية أو العكازات)، ستبدأ بالمشي في غضون 24-48 ساعة بعد الجراحة، مع الالتزام بقيود تحمل الوزن المحددة من قبل الجراح (قد يكون التحميل الكامل مسموحًا في بعض الحالات أو التحميل الجزئي في حالات الطعوم أو الكوب-القفص).
- تمارين خفيفة: تمارين لتحريك الكاحلين والقدمين، وشد عضلات الفخذ والمؤخرة.
- تثقيف المريض: تعليمات حول كيفية الجلوس والوقوف والنوم بطريقة آمنة لتجنب خلع المفصل.
2. المرحلة المتوسطة (الأسابيع الأولى بعد الخروج من المستشفى - من 2 إلى 6 أسابيع):
-
العلاج الطبيعي المكثف:
ستبدأ جلسات علاج طبيعي منتظمة، تركز على:
- تحسين نطاق الحركة: تمارين لزيادة مرونة الورك تدريجيًا.
- تقوية العضلات: تمارين لتقوية عضلات الفخذ والأرداف الأساسية.
- تحسين المشي: التركيز على المشي الطبيعي وتقليل الاعتماد على المساعدات.
- إدارة الألم: الاستمرار في تناول مسكنات الألم حسب الحاجة، مع تقليل الجرعة تدريجيًا.
- العناية بالجرح: مراقبة الجرح وتنظيفه للحفاظ على نظافته وجفافه، وإزالة الغرز أو الدبابيس في الموعد المحدد.
3. المرحلة المتقدمة (الشهور اللاحقة - من 6 أسابيع وما بعد):
- استعادة القوة الكاملة: تمارين متقدمة لتقوية العضلات واستعادة التوازن.
- العودة إلى الأنشطة: سيتم توجيهك تدريجيًا للعودة إلى الأنشطة اليومية، العمل، وفي بعض الحالات، الأنشطة الرياضية منخفضة التأثير.
- الحذر: يجب الاستمرار في تجنب الحركات الممنوعة أو المفرطة التي قد تزيد من خطر الخلع أو إجهاد المفصل.
- المتابعة الدورية: مواعيد متابعة منتظمة مع الأستاذ الدكتور محمد هطيف لتقييم التقدم والتأكد من عدم وجود مضاعفات.
احتياطات ما بعد الجراحة:
لضمان أفضل النتائج ومنع المضاعفات، يجب الالتزام الصارم بالاحتياطات التالية:
- تجنب ثني الورك أكثر من 90 درجة: لمنع خلع المفصل.
- تجنب تقاطع الساقين: أثناء الجلوس أو الاستلقاء.
- تجنب الدوران الداخلي المفرط للورك.
- استخدام مقعد المرحاض المرتفع: لتقليل ثني الورك.
- تجنب رفع الأوزان الثقيلة: لفترة يحددها الطبيب.
- الالتزام بتعليمات تحمل الوزن: التي يحددها الجراح بدقة، خاصة في حالات استخدام الطعوم العظمية أو تركيبات الكوب-القفص.
إن الالتزام بهذه الخطة العلاجية وإعادة التأهيل تحت إشراف الأستاذ الدكتور محمد هطيف وفريقه هو المفتاح لاستعادة حياة نشطة وخالية من الألم. إن خبرته في إدارة ما بعد الجراحة تُعد عاملًا حاسمًا في نجاح التعافي.
قصص نجاح واقعية: استعادة الحياة بلا ألم مع الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف ، تتجسد قصص النجاح في كل مريض يستعيد قدرته على الحركة والحياة بعد أن ظن أنها فقدت إلى الأبد. هذه بعض القصص التي تعكس الخبرة الاستثنائية والرعاية المتفانية التي يقدمها الدكتور هطيف:
قصة نجاح 1: الأستاذ علي - استعادة الثبات بعد تفكك شديد (Cup-Cage)
كان الأستاذ علي (68 عامًا) يعاني من ألم شديد في وركه الأيمن بعد عملية استبدال مفصل ورك سابقة أجريت قبل 10 سنوات. أظهرت الفحوصات الطبية تآكلًا كبيرًا في عظم التجويف الحقي وتفككًا كاملاً للمكون الحقي، بالإضافة إلى عدم استمرارية الحوض (Pelvic Discontinuity) - حالة معقدة حيث كان عظم الحوض نفسه مفصولاً. هذا الوضع كان يسبب له انخلاعات متكررة للمفصل وقصرًا واضحًا في ساقه اليمنى، مما جعله يعتمد بشكل كلي على الكرسي المتحرك.
بعد تقييم شامل، قرر الأستاذ الدكتور محمد هطيف أن الحل الأمثل هو استخدام تركيبة الكوب-القفص (Cup-Cage Construct) مع طعوم عظمية لملء الفراغات واستعادة الدعم الهيكلي للحوض. كانت العملية دقيقة وتطلبت مهارة عالية لدمج القفص المعدني بشكل آمن في الحوض وتثبيت الكوب الجديد. بفضل خبرة الدكتور هطيف في الجراحات المعقدة واستخدامه لأحدث التقنيات، تم تثبيت التركيبة بنجاح، مما وفر ثباتًا فوريًا للمفصل.
بعد الجراحة، ومع الالتزام ببرنامج إعادة تأهيل مكثف تحت إشراف فريق الدكتور هطيف، بدأ الأستاذ علي يستعيد قوته تدريجيًا. في غضون 6 أسابيع، كان يمشي بمساعدة العكازات، وبعد 4 أشهر، استغنى عن العكازات تمامًا. اليوم، يتمتع الأستاذ علي بحياة خالية من الألم، ويمارس أنشطته اليومية بثقة، وهو يصف الدكتور هطيف بـ "صانع المعجزات" الذي أعاد له حياته وحريته في الحركة.
قصة نجاح 2: الأستاذة فاطمة - حل دائم لفقدان عظم واسع (Highly Porous Metal + Graft)
حضرت الأستاذة فاطمة (55 عامًا) إلى عيادة الأستاذ الدكتور محمد هطيف وهي تعاني من ألم مزمن وشديد في وركها الأيسر، ناتج عن فشل مفصل ورك صناعي سابق وعيب عظمي واسع في التجويف الحقي. كانت تعاني من ضعف كبير في العظم، مما جعل عملية إعادة البناء تحديًا كبيرًا.
أوضح الأستاذ الدكتور محمد هطيف للأستاذة فاطمة أن فقدان العظم كان واسعًا جدًا، يتطلب نهجًا متعدد الأوجه. خطته العلاجية تضمنت استخدام طعوم عظمية خيفية (Allografts) لملء العيوب الكبيرة في الجدران العظمية، ثم تثبيت كوب حقي مصنوع من مادة عالية المسامية (Highly Porous Metal) لضمان أفضل اندماج عظمي ممكن. هذه المواد الحديثة تتميز بقدرتها الفائقة على تحفيز نمو العظم داخلها.
أجريت الجراحة بنجاح، وخلال فترة التعافي، أظهرت صور الأشعة السينية تقدمًا ممتازًا في اندماج العظم مع المكونات الجديدة. بفضل دقة الجراحة التي قام بها الدكتور هطيف والالتزام بخطة التعافي، تمكنت الأستاذة فاطمة من العودة إلى المشي بشكل مستقل في غضون بضعة أشهر. اليوم، تقول الأستاذة فاطمة إنها تشعر وكأنها "ولدت من جديد"، تستطيع الاعتناء بأحفادها وممارسة هواياتها دون أي ألم. هي تشيد بمهارة الدكتور هطيف وحرصه على استخدام أحدث التقنيات لتقديم أفضل النتائج.
تُبرز هذه القصص التزام الأستاذ الدكتور محمد هطيف بالتميز، قدرته على التعامل مع أصعب الحالات، وحرصه على استخدام التكنولوجيا الحديثة لضمان أفضل نتائج ممكنة لمرضاه، مما يجعله بحق أفضل جراح عظام ومفاصل في صنعاء واليمن.
الأسئلة الشائعة (FAQ) حول ترميم التجويف الحقي
لدينا هنا إجابات عن بعض الأسئلة الشائعة التي قد تكون لديك حول عملية ترميم التجويف الحقي المعقدة:
1. ما هي المدة المتوقعة للتعافي بعد جراحة ترميم التجويف الحقي؟
تختلف مدة التعافي بناءً على مدى تعقيد الجراحة، نوع التركيبات المستخدمة، وعمر المريض وصحته العامة. بشكل عام، يبدأ المشي في غضون أيام قليلة بعد الجراحة، ويستمر العلاج الطبيعي لعدة أشهر. يمكن توقع عودة معظم المرضى إلى الأنشطة اليومية الخفيفة في غضون 3-6 أشهر، ولكن التعافي الكامل قد يستغرق من 6 أشهر إلى سنة كاملة.
2. هل سأشعر بألم بعد الجراحة؟ وكيف تتم إدارته؟
نعم، من الطبيعي الشعور ببعض الألم بعد الجراحة. سيقوم فريق الأستاذ الدكتور محمد هطيف بإدارة الألم بفعالية باستخدام مزيج من الأدوية المسكنة الموصوفة، والتي قد تشمل مسكنات الأفيون ومضادات الالتهاب غير الستيرويدية. سيتم تكييف خطة إدارة الألم لتناسب احتياجاتك الفردية، وستقل الحاجة إلى المسكنات تدريجيًا مع تقدم التعافي.
3. متى يمكنني العودة إلى العمل والقيادة بعد الجراحة؟
تعتمد العودة إلى العمل على طبيعة وظيفتك. إذا كانت وظيفتك مكتبية، فقد تتمكن من العودة في غضون 4-6 أسابيع. أما إذا كانت وظيفتك تتطلب مجهودًا بدنيًا، فقد تحتاج إلى فترة أطول (3-6 أشهر أو أكثر).
بالنسبة للقيادة، يُسمح عادةً بالقيادة بعد 4-6 أسابيع، بمجرد أن تتمكن من التحكم الكامل في سيطرة الساق المصابة على الفرامل والوقود دون ألم، وأن تكون خاليًا من تأثير المسكنات القوية. سيقدم لك
الأستاذ الدكتور محمد هطيف
توجيهات محددة بناءً على تقدمك.
4. ما هي مخاطر ومضاعفات جراحة ترميم التجويف الحقي؟
كما هو الحال مع أي عملية جراحية كبرى، توجد مخاطر محتملة، وإن كانت نادرة. تشمل المضاعفات: العدوى، جلطات الدم، خلع المفصل، تفاوت في طول الساق، تلف الأعصاب أو الأوعية الدموية، فشل الاندماج العظمي للطعم أو المكونات، وتكرار المشكلة. يعمل الأستاذ الدكتور محمد هطيف وفريقه بكل دقة وحرص لتقليل هذه المخاطر إلى أقصى حد ممكن.
5. هل سيتم إزالة الطعوم العظمية لاحقًا؟
لا، الطعوم العظمية لا تُزال عادةً. الهدف من الطعوم العظمية هو أن تندمج مع العظم المضيف بمرور الوقت وتصبح جزءًا حيًا من عظم الحوض، مما يوفر دعمًا هيكليًا دائمًا للمفصل الصناعي.
6. ما هو الفرق الرئيسي بين الكوب المثبت وغير المثبت؟
- الكوب المثبت (Cemented Cup): يُستخدم ملاط عظمي (الأسمنت) لتثبيت الكوب الحقي بالعظم المضيف. كان شائعًا في الماضي، ولكنه أقل شيوعًا في ترميم التجويف الحقي المعقد اليوم، إلا في حالات معينة.
- الكوب غير المثبت (Uncemented Cup): يعتمد على تصميم يوفر سطحًا يسمح بنمو العظم الطبيعي للمريض داخله أو حوله (Osseointegration)، مما يوفر تثبيتًا بيولوجيًا طويل الأمد. هذا هو الخيار المفضل في معظم جراحات استبدال الورك الأولية والمراجعة الحديثة، ويُعد العمود الفقري لتقنيات مثل المعادن عالية المسامية وتركيبات الكوب-القفص.
7. هل يمكنني ممارسة الرياضة بعد الجراحة؟
بشكل عام، يُشجع المرضى على العودة إلى الأنشطة الرياضية منخفضة التأثير مثل المشي، السباحة، وركوب الدراجات الثابتة. يجب تجنب الأنشطة عالية التأثير مثل الجري، القفز، والرياضات التي تتضمن احتكاكًا أو دورانًا عنيفًا للورك، حيث يمكن أن تزيد من تآكل المفصل الصناعي أو خطر الخلع. سيقدم لك الأستاذ الدكتور محمد هطيف إرشادات مخصصة بناءً على حالتك ونوع الجراحة.
8. كيف أختار الجراح المناسب لعملية ترميم التجويف الحقي المعقدة؟
يُعد اختيار الجراح المناسب أمرًا بالغ الأهمية. ابحث عن جراح يتمتع بـ:
*
خبرة واسعة:
في جراحات مراجعة مفصل الورك المعقدة وترميم التجويف الحقي على وجه الخصوص.
*
تخصص دقيق:
جراح متخصص في جراحة العظام والمفاصل.
*
استخدام أحدث التقنيات:
مثل المعادن عالية المسامية وتركيبات الكوب-القفص.
*
التزام بمعايير الجودة والنزاهة:
جراح يقدم تشخيصًا دقيقًا وخيارات علاجية شفافة.
يُعتبر
الأستاذ الدكتور محمد هطيف
، بصفته أستاذًا في جامعة صنعاء وخبرة تزيد عن 20 عامًا في الجراحات المعقدة مع تطبيق أحدث التقنيات والنزاهة الطبية، الخيار الأول والأكثر موثوقية في اليمن والمنطقة لإجراء هذه الجراحات.
9. ما هو العمر الافتراضي المتوقع للتركيبات الجديدة؟
يهدف ترميم التجويف الحقي إلى توفير حل طويل الأمد. بفضل التقدم في المواد والتصميمات والتقنيات الجراحية، يمكن أن تدوم المكونات الحالية من 15 إلى 25 عامًا أو أكثر. ومع ذلك، لا يوجد ضمان مدى الحياة، وقد تتطلب بعض الحالات مراجعات مستقبلية، خاصة بعد فترة طويلة. المتابعة المنتظمة مع الأستاذ الدكتور محمد هطيف تساعد في مراقبة المفصل الصناعي والكشف عن أي مشكلات مبكرًا.
10. هل ترميم التجويف الحقي يحل مشكلة الألم بشكل كامل؟
في الغالب، ينجح ترميم التجويف الحقي في تخفيف الألم بشكل كبير أو القضاء عليه تمامًا، مما يحسن نوعية حياة المريض بشكل جذري. ومع ذلك، قد يشعر بعض المرضى بألم خفيف أو إحساس بعدم الراحة في بعض الأحيان، خاصة بعد الأنشطة الشاقة. الهدف هو استعادة وظيفة المفصل وتقليل الألم إلى مستوى يمكن التحكم فيه، مما يسمح للمريض بالعودة إلى معظم أنشطته اليومية.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك