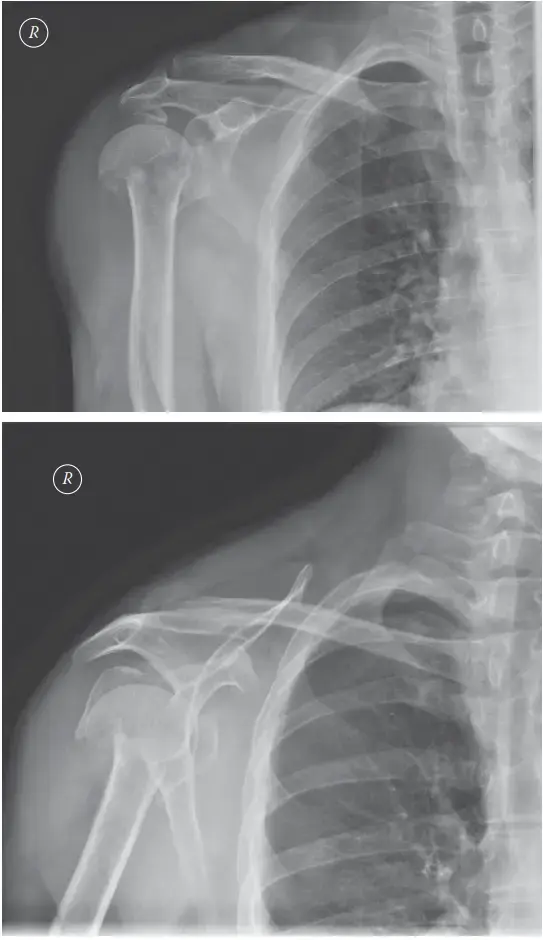
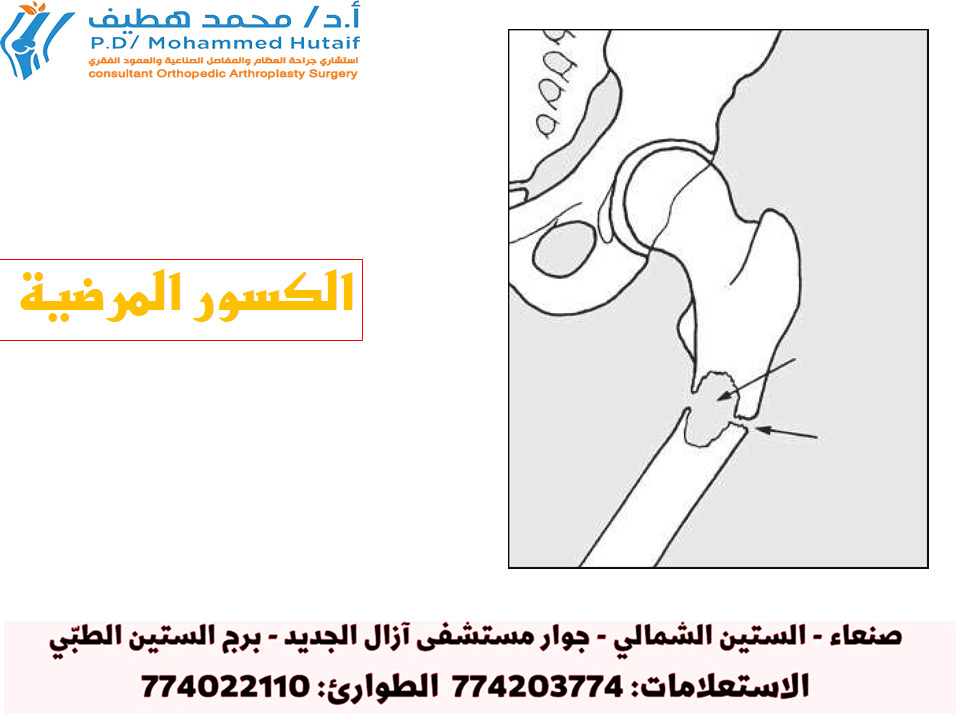
الكسور المرضية: لماذا تحدث هذه الكسور وما سبل علاجها؟
الخلاصة الطبية
موضوعنا اليوم يركز على الكسور المرضية: لماذا تحدث هذه الكسور وما سبل علاجها؟، هي كسور تحدث في عظم غير طبيعي أو مريض، حيث يقلل الشذوذ العظمي من قوة العظم بشكل كبير. هذا يجعل القوة المطلوبة لإحداث الكسر تافهة وغير متوقعة. تشمل أسبابها الشائعة هشاشة العظام، تليّن العظام، وترسبات الأورام، وقد تحدث أيضاً في مواقع الأورام البسيطة مثل الأكياس العظمية.
الكسور المرضية: دليل شامل لفهم الأسباب، طرق التشخيص، والعلاج المتطور مع الأستاذ الدكتور محمد هطيف
الكسور المرضية ليست مجرد كسور عظمية عادية؛ إنها علامة إنذار قوية تشير إلى وجود مشكلة صحية أعمق تؤثر على بنية العظم وقوته. تحدث هذه الكسور في عظام أضعفتها بالفعل أمراض أو حالات كامنة، مما يجعلها عرضة للكسر حتى من إصابات طفيفة أو حتى بدون أي صدمة واضحة. إن فهم هذه الظاهرة المعقدة، من أسبابها وتشخيصها إلى خيارات علاجها المتقدمة، أمر بالغ الأهمية للحفاظ على سلامة الجهاز الهيكلي وجودة الحياة.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب الكسور المرضية، مقدمين رؤى مفصلة حول كيفية حدوثها، وما هي الأمراض التي قد تكمن وراءها، وأحدث التقنيات التشخيصية والعلاجية المتاحة. وسنسلط الضوء بشكل خاص على الدور الريادي والخبرة الفائقة للأستاذ الدكتور محمد هطيف، رائد جراحة العظام والعمود الفقري والمفاصل والكتف في صنعاء، اليمن، والذي يشتهر بتطبيق أحدث التقنيات العلاجية والرعاية الشاملة لمرضاه.
تشريح العظم ووظيفته: الأساس لفهم الكسور المرضية
لفهم الكسور المرضية، يجب أولاً استعراض فهم أساسي لتشريح العظم وكيف يعمل. العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي أنسجة حية ديناميكية تتجدد باستمرار وتلعب أدوارًا حيوية متعددة.
-
التركيب الأساسي للعظم:
يتكون العظم بشكل رئيسي من:
- القشرة (Cortical Bone): الطبقة الخارجية الكثيفة والصلبة التي توفر القوة الهيكلية والحماية.
- العظم الإسفنجي (Trabecular/Cancellous Bone): الشبكة الداخلية المسامية التي تحتوي على نخاع العظم وتوفر الدعم الداخلي مع تقليل الوزن.
- نخاع العظم (Bone Marrow): يوجد داخل العظم الإسفنجي، وينتج خلايا الدم الحمراء والبيضاء والصفائح الدموية.
- السمحاق (Periosteum): الغشاء الخارجي الذي يغطي العظم ويحتوي على الأعصاب والأوعية الدموية والخلايا المسؤولة عن نمو العظم وإصلاحه.
- عملية إعادة تشكيل العظم (Bone Remodeling): تخضع العظام لعملية مستمرة من الهدم والبناء تسمى "إعادة تشكيل العظم". تقوم الخلايا العظمية الهدامة (Osteoclasts) بإزالة العظم القديم والتالف، بينما تقوم الخلايا العظمية البانية (Osteoblasts) ببناء عظم جديد. هذه العملية الحيوية تضمن أن العظام قوية وصحية وتتكيف مع الضغوط التي تتعرض لها.
-
العوامل المؤثرة على قوة العظم:
تتأثر قوة العظم بعدة عوامل، منها:
- كثافة المعادن في العظم (Bone Mineral Density - BMD): وهي مقياس لكمية المعادن (خاصة الكالسيوم والفوسفات) في العظم.
- جودة العظم (Bone Quality): وتشمل البنية المجهرية للعظم، ومعدل دوران العظم، ووجود أي تلف مجهري.
- التغذية والهرمونات: الفيتامينات والمعادن (مثل فيتامين D والكالسيوم)، والهرمونات (مثل هرمون الغدة الدرقية والكالسيتونين والإستروجين) تلعب دورًا حاسمًا في صحة العظم.
عندما تتأثر أي من هذه العوامل بسبب مرض أو حالة كامنة، تصبح بنية العظم ضعيفة وهشة، مما يزيد من خطر الإصابة بكسور مرضية.
ما هي الكسور المرضية؟ فهم أعمق للظاهرة
الكسر المرضي هو كسر يحدث في عظم مريض أو غير طبيعي بسبب ضعف بنيوي ناجم عن عملية مرضية أساسية، وليس نتيجة لقوة صدمة كبيرة كان من شأنها أن تسبب كسرًا في عظم سليم. بعبارة أخرى، هو كسر يحدث بسبب "إجهاد طبيعي" أو "صدمة طفيفة" لا تكفي لكسر عظم صحي.
التمييز بين الكسور المرضية والكسور الرضية (الناجمة عن إصابات):
| الميزة | الكسر المرضي | الكسر الرضي (الصدمي) |
|---|---|---|
| السبب | ضعف بنيوي في العظم بسبب مرض كامن. | قوة صدمة كبيرة أو إجهاد متكرر على عظم سليم. |
| القوة المؤثرة | غالبًا ما تكون قوة خفيفة أو إجهاد طبيعي. | قوة كبيرة (سقوط، حادث، إصابة رياضية). |
| حالة العظم | عظم مريض أو ضعيف (مثل هشاشة العظام، ورم، إلخ). | عظم سليم وبنيته طبيعية. |
| الإنذار | قد يكون مؤشرًا على مرض جهازي أو موضعي خطير. | غالبًا ما يكون حدثًا معزولًا. |
| موقع الكسر | يمكن أن يحدث في أي عظم، ولكن الشائع في العظام الحاملة للوزن أو مواقع الأورام. | يعتمد على طبيعة الإصابة وموقعها. |
أمثلة شائعة:
* كسر في عظم الفخذ أو العمود الفقري بسبب هشاشة العظام الشديدة.
* كسر في عظم العضد (الذراع) لطفل مصاب بكيس عظمي بسيط.
* كسر في العمود الفقري أو عظام الحوض بسبب ورم خبيث انتشر إلى العظم.
* كسر في العظم بسبب عدوى مزمنة (التهاب العظم والنقي).
تتطلب الكسور المرضية نهجًا علاجيًا مزدوجًا: معالجة الكسر نفسه، ومعالجة السبب الكامن وراء ضعف العظم. هذا ما يميزها ويجعلها تحديًا يتطلب خبرة طبية متخصصة.
أسباب الكسور المرضية: عوامل الخطر المتعددة
تتنوع أسباب الكسور المرضية بشكل كبير، وتشمل مجموعة واسعة من الأمراض والحالات التي تؤثر على صحة العظم. فهم هذه الأسباب هو الخطوة الأولى نحو التشخيص الدقيق والعلاج الفعال.
1. الأورام (Neoplasms):
تُعد الأورام، سواء كانت حميدة أو خبيثة، من الأسباب الرئيسية للكسور المرضية.
*
الأورام العظمية الأولية الخبيثة:
مثل الساركوما العظمية (Osteosarcoma)، ساركوما يوينغ (Ewing's Sarcoma)، والورم الغضروفي الخبيث (Chondrosarcoma). هذه الأورام تنشأ في العظم نفسه وتدمر بنيته.
*
الأورام الخبيثة الثانوية (النقائل العظمية):
هذه هي الأكثر شيوعًا وتحدث عندما تنتشر خلايا سرطانية من ورم أصلي في جزء آخر من الجسم (مثل الثدي، الرئة، البروستاتا، الكلى، الغدة الدرقية) إلى العظام. تؤدي هذه الخلايا إلى إضعاف العظم وتكوين بؤر هشة. المواقع الشائعة للانتشار هي العمود الفقري، الحوض، عظم الفخذ، الأضلاع، والجمجمة.
*
الأورام العظمية الحميدة:
مثل كيس العظم البسيط (Simple Bone Cyst)، كيس العظم المتمدد (Aneurysmal Bone Cyst)، الورم الغضروفي (Enchondroma)، وخلل التنسج الليفي (Fibrous Dysplasia). على الرغم من أنها ليست سرطانية، إلا أنها يمكن أن تضعف العظم وتزيد من خطر الكسر.
2. هشاشة العظام (Osteoporosis):
تعتبر هشاشة العظام السبب الأكثر شيوعًا للكسور المرضية، خاصة لدى كبار السن. تتميز بانخفاض كثافة العظام وتدهور البنية المجهرية للعظم، مما يجعله هشًا وعرضة للكسر حتى من السقوط البسيط أو الإجهاد اليومي.
*
أنواع هشاشة العظام:
*
ما بعد سن اليأس (Postmenopausal Osteoporosis):
بسبب انخفاض مستويات الإستروجين.
*
هشاشة العظام المرتبطة بالتقدم في العمر (Senile Osteoporosis):
تحدث مع التقدم في العمر لكلا الجنسين.
*
هشاشة العظام الثانوية:
ناجمة عن أمراض أخرى أو استخدام أدوية معينة (مثل الكورتيكوستيرويدات).
3. تلين العظام (Osteomalacia) والكساح (Rickets):
ينجم تلين العظام (لدى البالغين) والكساح (لدى الأطفال) عن نقص حاد في فيتامين D أو مشاكل في استقلاب الفوسفات والكالسيوم، مما يؤدي إلى فشل تمعدن العظم الجديد وتراكم الأنسجة العظمية غير الممعدنة، فيصبح العظم لينًا وضعيفًا.
4. التهابات العظام (Osteomyelitis):
تحدث التهابات العظم والنقي (Osteomyelitis) بسبب عدوى بكتيرية أو فطرية تصل إلى العظم، مما يؤدي إلى تدمير الأنسجة العظمية وتشكيل خراجات، وبالتالي إضعاف بنية العظم وجعله عرضة للكسر.
5. أمراض وراثية وخلل التنسج العظمي (Genetic and Dysplastic Disorders):
*
تكون العظم الناقص (Osteogenesis Imperfecta):
يُعرف أيضًا باسم "مرض العظام الزجاجية"، وهو اضطراب وراثي نادر يتميز بعظام هشة للغاية بسبب خلل في إنتاج الكولاجين.
*
مرض باجيت في العظم (Paget's Disease of Bone):
اضطراب مزمن يؤثر على عملية إعادة تشكيل العظم، مما يؤدي إلى نمو عظم جديد بشكل غير منظم وضعيف وكبير الحجم، ويكون عرضة للكسور.
*
خلل التنسج الليفي (Fibrous Dysplasia):
يتم استبدال جزء من العظم بنسيج ليفي غير ناضج، مما يضعف المنطقة المصابة.
6. أمراض الغدد الصماء والتمثيل الغذائي (Endocrine and Metabolic Disorders):
*
فرط نشاط الغدة الدرقية (Hyperparathyroidism):
يؤدي إلى إطلاق مفرط للكالسيوم من العظام إلى الدم، مما يضعف العظام.
*
مرض كوشينغ (Cushing's Syndrome):
يؤدي إلى زيادة إنتاج الكورتيزول، مما يسبب فقدان العظام.
*
السكري (Diabetes Mellitus):
يمكن أن يؤثر على جودة العظام ويزيد من خطر الكسور.
7. الاستخدام طويل الأمد لبعض الأدوية:
*
الكورتيكوستيرويدات (Corticosteroids):
الاستخدام المزمن لهذه الأدوية يمكن أن يؤدي إلى هشاشة العظام الشديدة.
*
مضادات التخثر (Anticoagulants):
قد تؤثر على كثافة العظام في بعض الحالات.
*
بعض أدوية السرطان (Chemotherapy agents):
قد تضعف العظام كأثر جانبي.
8. نقص الفيتامينات والمعادن:
*
نقص فيتامين D والكالسيوم:
أساسيان لصحة العظام، ونقصهما يؤدي إلى ضعف العظام وزيادة خطر الكسر.
جدول 1: مقارنة بين أنواع الأسباب الرئيسية للكسور المرضية
| السبب الرئيسي | الوصف المختصر | أمثلة شائعة | العظام الأكثر تأثراً |
|---|---|---|---|
| الأورام | وجود خلايا غير طبيعية (حميدة أو خبيثة) تدمر أو تضعف بنية العظم. | نقائل السرطان (ثدي، رئة، بروستات)، ساركوما عظمية، أكياس عظمية. | العمود الفقري، الحوض، عظم الفخذ، الأضلاع، العظام الطويلة. |
| هشاشة العظام | انخفاض كثافة العظم وتدهور بنيته المجهرية، مما يجعله هشًا. | هشاشة ما بعد سن اليأس، هشاشة الشيخوخة، هشاشة ثانوية (أدوية). | العمود الفقري (فقرات انضغاطية)، الورك، الرسغ. |
| تلين العظام/الكساح | ضعف تمعدن العظم الجديد بسبب نقص فيتامين D أو مشاكل في الكالسيوم والفوسفات. | نقص فيتامين D، أمراض الكلى، اضطرابات الامتصاص المعوية. | عظام الساقين، الحوض، العمود الفقري (تقوس وتشوهات). |
| التهاب العظم والنقي | عدوى بكتيرية أو فطرية في العظم تدمر الأنسجة وتضعفها. | بكتيريا Staphylococcus aureus، عدوى ما بعد الجراحة. | أي عظم، ولكن غالبًا العظام الطويلة، العمود الفقري. |
| أمراض وراثية | اضطرابات جينية تؤثر على نمو أو بنية العظم. | تكون العظم الناقص (العظام الزجاجية)، مرض باجيت، خلل التنسج الليفي. | مختلف العظام حسب المرض، غالبًا العظام الطويلة، الجمجمة، العمود الفقري. |
أعراض وعلامات الكسور المرضية: متى يجب عليك زيارة الطبيب؟
تختلف أعراض الكسور المرضية باختلاف موقع الكسر وشدة المرض الأساسي، ولكن هناك بعض العلامات الشائعة التي يجب الانتباه إليها:
-
الألم (Pain):
- عادة ما يكون الألم موضعيًا في منطقة الكسر.
- قد يكون ألمًا مزمنًا يتفاقم تدريجيًا قبل حدوث الكسر الفعلي، خاصة في حالات الأورام أو هشاشة العظام الشديدة (ما يسمى "ألم الإنذار").
- يزداد الألم مع الحركة أو تحمل الوزن.
- قد يكون الألم شديدًا ومفاجئًا عند حدوث الكسر.
- في بعض الحالات، يكون الألم موجودًا حتى في وضع الراحة، مما يشير إلى وجود عملية مرضية نشطة.
- التورم والكدمات (Swelling and Bruising): قد يظهر تورم واحمرار في المنطقة المصابة، وقد يصاحبه كدمات بسبب النزيف الداخلي.
- التشوه (Deformity): في حالات الكسور الشديدة، قد يلاحظ تشوه واضح في شكل الطرف أو المنطقة المصابة.
- عدم القدرة على تحمل الوزن أو تحريك الطرف (Inability to Bear Weight or Move Limb): إذا كان الكسر في أحد الأطراف السفلية، قد يصبح المشي مؤلمًا أو مستحيلًا. وفي الأطراف العلوية، قد يفقد المريض القدرة على استخدام الذراع أو الكتف.
- الطقطقة أو الصوت المفاجئ (Popping Sound): قد يسمع بعض المرضى صوت طقطقة أو فرقعة لحظة حدوث الكسر.
-
الأعراض الجهازية (Systemic Symptoms):
إذا كان السبب الكامن وراء الكسر المرضي هو ورم خبيث أو عدوى، فقد تظهر أعراض عامة مثل:
- الحمى والقشعريرة (في حالات العدوى).
- فقدان الوزن غير المبرر.
- التعب الشديد.
- التعرق الليلي.
متى يجب عليك زيارة الطبيب؟
إذا شعرت بأي ألم مستمر في العظام، أو ألم يزداد سوءًا مع مرور الوقت، أو ألم مصحوب بتورم أو صعوبة في الحركة، خاصة إذا لم تكن هناك إصابة واضحة أو كانت الإصابة طفيفة جدًا، فمن الضروري استشارة طبيب متخصص في جراحة العظام على الفور. التشخيص المبكر للسبب الكامن أمر حيوي للتدخل العلاجي الناجح.
التشخيص الدقيق للكسور المرضية: رحلة إلى قلب المشكلة
يعتمد التشخيص الدقيق للكسر المرضي على مزيج من التقييم السريري الشامل، والتصوير الطبي المتقدم، وفي كثير من الأحيان، أخذ خزعة من العظم. يهدف التشخيص ليس فقط إلى تأكيد وجود الكسر، بل والأهم من ذلك، تحديد السبب الأساسي الذي أدى إلى ضعف العظم.
1. الفحص السريري (Clinical Examination):
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق يشمل:
*
أخذ التاريخ المرضي (Medical History):
سؤال المريض عن الأعراض (متى بدأت، شدتها، العوامل التي تزيدها أو تخففها)، التاريخ المرضي السابق (أمراض مزمنة، أدوية، جراحات سابقة)، التاريخ العائلي للأمراض العظمية أو السرطانية.
*
الفحص البدني (Physical Examination):
تقييم الألم، التورم، الكدمات، التشوه، نطاق الحركة، وظيفة العصب والأوعية الدموية في المنطقة المصابة. البحث عن علامات لأمراض جهازية (مثل الشحوب، الحمى، تضخم الغدد الليمفاوية).
2. التصوير الإشعاعي (Imaging Studies):
تعتبر أدوات التصوير ضرورية لتحديد موقع الكسر، وشدته، وطبيعة الآفة العظمية الكامنة.
*
الأشعة السينية (X-rays):
هي الخطوة الأولى والأساسية. تظهر الكسر بوضوح، ويمكن أن تكشف عن علامات تشير إلى سبب مرضي مثل تدمير العظم، أو نمو عظم غير طبيعي، أو وجود آفة حالّة للعظم (Osteolytic lesion) أو آفة بانية للعظم (Osteoblastic lesion).
*
التصوير بالرنين المغناطيسي (MRI):
يوفر صورًا مفصلة للأنسجة الرخوة المحيطة بالعظم (العضلات، الأربطة، الأوتار) بالإضافة إلى العظم نفسه. يعتبر ممتازًا لتقييم مدى انتشار الورم، وتحديد ما إذا كان هناك انتشار إلى نخاع العظم، أو تقييم الالتهابات.
*
التصوير المقطعي المحوسب (CT Scan):
يقدم صورًا مقطعية مفصلة للعظم، مما يساعد في تقييم البنية العظمية الداخلية، وتحديد مدى تدمير القشرة العظمية، وحجم الآفة، وتخطيط الجراحة بدقة. مفيد جدًا في حالات الأورام المعقدة أو الكسور في العمود الفقري.
*
المسح العظمي بالنظائر المشعة (Bone Scintigraphy / Bone Scan):
يستخدم للكشف عن مناطق النشاط الأيضي العالي في العظام، والتي قد تشير إلى وجود أورام (خاصة النقائل العظمية)، أو التهابات، أو كسور إجهادية. يعتبر مفيدًا جدًا في البحث عن انتشار الورم في أكثر من موقع.
*
التصوير المقطعي بالإصدار البوزيتروني (PET Scan):
يستخدم لتحديد المناطق ذات النشاط الأيضي المرتفع، وهو مفيد بشكل خاص في تحديد الأورام الخبيثة وتقييم استجابتها للعلاج، ويمكنه تحديد النقائل العظمية التي قد لا تظهر في المسح العظمي العادي.
3. خزعة العظم (Bone Biopsy):
تعتبر خزعة العظم الطريقة الوحيدة للحصول على تشخيص نهائي للعديد من الأسباب الكامنة للكسور المرضية، خاصة في حالات الأورام والالتهابات. يقوم الأستاذ الدكتور محمد هطيف بأخذ عينة صغيرة من النسيج العظمي المصاب تحت التخدير (موضعي أو عام)، ويتم إرسالها إلى المختبر لتحليلها بواسطة أخصائي علم الأمراض.
*
أنواع الخزعات:
*
خزعة بالإبرة (Needle Biopsy):
أقل توغلًا، تتم غالبًا بتوجيه من الأشعة السينية أو التصوير المقطعي.
*
خزعة مفتوحة (Open Biopsy):
تتطلب شقًا جراحيًا صغيرًا للحصول على عينة أكبر.
4. الفحوصات المخبرية (Laboratory Tests):
*
تحاليل الدم الشاملة:
للكشف عن علامات الالتهاب (مثل ارتفاع CRP و ESR)، أو فقر الدم.
*
مستويات الكالسيوم والفوسفات في الدم:
لتقييم اضطرابات الأيض العظمي والغدد الصماء.
*
مستويات فيتامين D:
لتشخيص تلين العظام وهشاشة العظام.
*
وظائف الكلى والكبد:
لتقييم الصحة العامة وتأثير الأمراض الجهازية.
*
علامات الأورام (Tumor Markers):
في حال الشك في وجود أورام خبيثة.
*
البروتين الكلي وبروتين الألبومين:
لتشخيص المايلوما المتعددة.
من خلال هذا النهج التشخيصي المتكامل، يستطيع الأستاذ الدكتور محمد هطيف تحديد طبيعة الكسر وسببه بدقة، مما يسمح بوضع خطة علاجية مخصصة وفعالة.
خيارات العلاج الشاملة للكسور المرضية: نهج الأستاذ الدكتور محمد هطيف
يتطلب علاج الكسور المرضية نهجًا متعدد الأوجه يركز على تثبيت الكسر لتمكين الشفاء، ومعالجة السبب الأساسي لضعف العظم، وتخفيف الألم، واستعادة الوظيفة، وتحسين جودة حياة المريض. يتميز الأستاذ الدكتور محمد هطيف بتبنيه لأحدث البروتوكولات العلاجية والتكنولوجيات المتقدمة لضمان أفضل النتائج لمرضاه.
أهداف العلاج:
1.
تثبيت الكسر:
لتقليل الألم، ومنع المزيد من الضرر، والسماح للعظم بالشفاء.
2.
معالجة السبب الأساسي:
علاج الورم، أو هشاشة العظام، أو العدوى، أو أي مرض آخر مسبب.
3.
تخفيف الألم:
استخدام الأدوية والتدخلات لتقليل معاناة المريض.
4.
استعادة الوظيفة:
مساعدة المريض على استعادة قدرته على الحركة والقيام بالأنشطة اليومية.
5.
تحسين جودة الحياة:
من خلال نهج رعاية شاملة.
1. العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي خيارًا مناسبًا في بعض حالات الكسور المرضية، خاصةً إذا كانت الكسور مستقرة، أو إذا كان المريض لا يستطيع تحمل الجراحة، أو إذا كان الكسر ناتجًا عن مرض يمكن التحكم فيه طبيًا بشكل فعال.
*
التثبيت الخارجي:
استخدام الجبائر، الدعامات، أو الأربطة لتقييد حركة العظم المكسور ومنحه فرصة للشفاء.
*
الراحة وتقليل الوزن:
تجنب تحميل الوزن على الطرف المصاب، خاصة في كسور الأطراف السفلية، لتقليل الضغط على العظم.
*
إدارة الألم:
استخدام مسكنات الألم (OTC أو موصوفة) للتحكم في الألم، وقد يشمل ذلك العلاج الطبيعي لتقليل التيبس وتحسين الراحة.
*
علاج السبب الأساسي:
*
الأدوية لعلاج هشاشة العظام:
مثل البيسفوسفونات (Bisphosphonates)، التيريباراتيد (Teriparatide)، وغيرها، لزيادة كثافة العظام.
*
المكملات الغذائية:
فيتامين D والكالسيوم لمعالجة النقص.
*
العلاج الإشعاعي أو الكيميائي:
في حالات الأورام الحساسة لهذه العلاجات، قد يساهم في تقليل حجم الورم وتقوية العظم.
*
المضادات الحيوية:
في حالات التهاب العظم والنقي.
2. العلاج الجراحي:
يُعد التدخل الجراحي ضروريًا في معظم حالات الكسور المرضية، خاصة إذا كان الكسر غير مستقر، أو يسبب ألمًا شديدًا، أو يهدد وظيفة الطرف، أو إذا كان ناتجًا عن ورم يتطلب الاستئصال. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء العمليات الجراحية المعقدة للكسور المرضية، مستخدمًا أحدث التقنيات لضمان أفضل النتائج.
دواعي التدخل الجراحي:
* عدم استقرار الكسر أو عدم القدرة على تحقيق التئام مستقر بالعلاج التحفظي.
* خطر كبير للكسر الوشيك في عظم ضعيف جدًا بسبب ورم أو مرض.
* وجود ورم يتطلب الاستئصال لإزالة مصدر الضعف والألم.
* الألم الشديد الذي لا يستجيب للعلاج التحفظي.
* تهديد للأوعية الدموية أو الأعصاب.
التقنيات الجراحية المتقدمة المستخدمة من قبل الأستاذ الدكتور محمد هطيف:
يُعرف الأستاذ الدكتور محمد هطيف بتطبيقه لأحدث التقنيات الجراحية العالمية، بما في ذلك:
-
التثبيت الداخلي (Internal Fixation):
- المسامير واللوحات (Plates and Screws): تستخدم لتثبيت شظايا العظم المكسور في مكانها وتوفير الاستقرار حتى يلتئم العظم. يتم اختيار نوع اللوحة والمسامير بناءً على موقع الكسر وحجمه.
- أسياخ نخاعية (Intramedullary Nails/Rods): يتم إدخال مسمار معدني مجوف أو صلب داخل القناة النخاعية للعظم الطويل (مثل عظم الفخذ أو الساق)، لتوفير دعم داخلي قوي. هذه التقنية مفضلة في العديد من الكسور المرضية، خاصةً الأورام النقيلية في العظام الطويلة، لأنها توفر تثبيتًا فعالًا وتقلل من الحاجة إلى ترقيع عظمي واسع.
- الأسمنت العظمي (Bone Cement - Polymethyl methacrylate - PMMA): يستخدم في حالات الكسور المرضية الناتجة عن أورام أو هشاشة العظام، حيث يتم حقن الأسمنت لتقوية العظم وملء الفراغات بعد استئصال الورم أو لتثبيت الكسر مباشرة. يوفر استقرارًا فوريًا.
-
استئصال الورم وإعادة البناء (Tumor Resection and Reconstruction):
- في حالات الأورام العظمية، يقوم الدكتور هطيف باستئصال الجزء المصاب من العظم مع هامش أمان (استئصال جذري أو واسع) لمنع تكرار الورم.
-
يتبع ذلك عملية إعادة بناء للوظيفة والشكل باستخدام:
- ترقيع عظمي (Bone Grafts): قد تكون ذاتية (من جسم المريض نفسه - Autograft) أو من متبرع (Allograft).
- أطراف صناعية داخلية (Endoprostheses): أجهزة معدنية مصممة خصيصًا لتحل محل الجزء المفقود من العظم والمفصل، مما يوفر استعادة وظيفية ممتازة.
-
التقنيات المتطورة في يد الأستاذ الدكتور محمد هطيف:
- الجراحة المجهرية (Microsurgery): يستخدمها الدكتور هطيف في الحالات التي تتطلب دقة متناهية في إعادة توصيل الأوعية الدموية والأعصاب، مما يقلل من المضاعفات ويحسن النتائج الوظيفية، خاصة في عمليات إعادة البناء المعقدة.
- المنظار الجراحي 4K (Arthroscopy 4K): لبعض الكسور المرضية أو الأورام القريبة من المفاصل، يوفر المنظار الجراحي رؤية عالية الدقة (4K) بأقل تدخل جراحي ممكن، مما يقلل من الألم وفترة التعافي ويسمح بتشخيص وعلاج دقيق.
- جراحة المفاصل الصناعية (Arthroplasty): في الحالات التي تؤثر فيها الكسور المرضية على المفاصل بشكل كبير، أو بعد استئصال أورام مفصلية، يقوم الدكتور هطيف بإجراء عمليات استبدال المفاصل (مثل مفصل الورك أو الركبة أو الكتف) بأطراف صناعية حديثة لتحسين الحركة وتخفيف الألم.
وصف خطوة بخطوة لإجراء جراحي نموذجي: تثبيت كسر مرضي في عظم الفخذ بأسياخ نخاعية (مسمار نخاعي)
غالبًا ما تتأثر عظام الفخذ بالكسور المرضية بسبب النقائل السرطانية أو هشاشة العظام. يمكن أن يكون المسمار النخاعي حلاً ممتازًا.
- التحضير والتخدير: يتم تخدير المريض تخديرًا عامًا. يتم وضع المريض في الوضع المناسب على طاولة العمليات لسهولة الوصول إلى عظم الفخذ. يتم تعقيم منطقة الجراحة بدقة.
- الشق الجراحي: يتم إجراء شق جراحي صغير في منطقة الورك (حول المدور الأكبر لعظم الفخذ).
- إعداد مدخل القناة النخاعية: يتم فتح مدخل إلى القناة النخاعية في عظم الفخذ باستخدام مثقاب خاص أو مخرطة.
- تحديد موقع الكسر والآفة (إذا وجدت): باستخدام الأشعة السينية الموجهة (Fluoroscopy)، يحدد الدكتور هطيف موقع الكسر والآفة العظمية بدقة. في بعض الحالات، يتم إجراء تجريف (Curettage) للورم أو الآفة إذا كانت هي السبب.
- إدخال المسمار النخاعي: يتم تمرير سلك توجيه رفيع عبر القناة النخاعية، متجاوزًا الكسر. ثم يتم إدخال المسمار النخاعي (الذي يتم اختياره ليناسب قطر وطول القناة النخاعية) فوق سلك التوجيه، ويتم دفعه بلطف عبر الكسر حتى يتم تثبيته في الجزء البعيد من العظم.
- التثبيت بالمسامير المتقاطعة (Locking Screws): بمجرد وضع المسمار النخاعي في مكانه الصحيح، يتم استخدام مسامير عرضية (proximal and distal locking screws) لتثبيت المسمار النخاعي في العظم من الأعلى والأسفل، مما يمنع الدوران ويحافظ على استقرار الكسر.
- ملء الفراغات (اختياري): في حالات الأورام أو هشاشة العظام الشديدة، قد يقوم الدكتور هطيف بحقن أسمنت عظمي (PMMA) في المناطق الضعيفة أو بعد تجريف الورم لزيادة الاستقرار والمتانة.
- إغلاق الشق: يتم خياطة الأنسجة والجلد بعناية، وتوضع الضمادات المعقمة.
- رعاية ما بعد الجراحة الفورية: يتم نقل المريض إلى غرفة الإفاقة للمراقبة، وإدارة الألم، والبدء المبكر في برنامج إعادة التأهيل تحت إشراف الدكتور هطيف وفريقه.
جدول 2: مقارنة بين خيارات العلاج التحفظي والجراحي للكسور المرضية
| الميزة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| دواعي الاستخدام | كسور مستقرة، مرضى لا يتحملون الجراحة، كسور بسيطة، علاج السبب الكامن. | كسور غير مستقرة، أورام، فشل العلاج التحفظي، ألم شديد، خطر الكسر الوشيك. |
| طبيعة التدخل | جبائر، دعامات، راحة، أدوية، علاج السبب الكامن (إشعاع، كيماوي). | تثبيت داخلي (مسامير، لوحات، أسياخ)، استئصال ورم، إعادة بناء. |
| الاستقرار | قد يكون أقل استقرارًا، يعتمد على التئام العظم الطبيعي. | يوفر استقرارًا فوريًا وقويًا للكسر. |
| الشفاء | أبطأ، وقد لا يكون كاملًا إذا لم يتم علاج السبب الأساسي. | أسرع وأكثر استقرارًا، يسهل إعادة التأهيل المبكر. |
| إدارة الألم | يعتمد على الأدوية والراحة، قد يستمر الألم لفترة. | تخفيف سريع للألم بعد التثبيت، إدارة الألم بعد الجراحة. |
| التعافي الوظيفي | قد يكون محدودًا أو بطيئًا. | أفضل فرصة لاستعادة الوظيفة الكاملة والسريعة. |
| المخاطر | عدم التئام الكسر، تفاقم المرض الأساسي، طول فترة الشفاء. | مخاطر الجراحة (عدوى، نزيف، تخدير)، مخاطر فشل التثبيت. |
| التكلفة | غالبًا أقل (مباشرة). | أعلى (تكلفة الجراحة، الإقامة في المستشفى). |
الرعاية بعد الجراحة وإعادة التأهيل: الطريق إلى التعافي الكامل
تعتبر الرعاية بعد الجراحة وإعادة التأهيل جزءًا لا يتجزأ من رحلة التعافي من الكسور المرضية. يضمن الأستاذ الدكتور محمد هطيف وفريقه خطة رعاية شاملة تهدف إلى تقليل الألم، منع المضاعفات، واستعادة القوة والمرونة والوظيفة.
1. إدارة الألم:
* يتم توفير مسكنات الألم المناسبة للتحكم في أي إزعاج بعد الجراحة.
* تستخدم تقنيات حديثة لتخفيف الألم لضمان راحة المريض أثناء فترة التعافي.
2. رعاية الجروح:
* يتم الإشراف على نظافة الجروح وتغيير الضمادات بانتظام لمنع العدوى.
* مراقبة علامات العدوى أو التورم.
3. العلاج الطبيعي والتأهيل (Physiotherapy and Rehabilitation):
برنامج إعادة التأهيل مصمم خصيصًا لكل مريض، ويتقدم على مراحل:
*
المرحلة المبكرة (بعد الجراحة مباشرة):
*
التحريك المبكر:
يبدأ في أقرب وقت ممكن بعد الجراحة، وغالبًا في المستشفى، بحركات لطيفة لزيادة الدورة الدموية ومنع التيبس، والبدء في تحميل الوزن الخفيف إذا سمح الجراح بذلك.
*
تمارين التنفس والدورة الدموية:
لمنع المضاعفات مثل الالتهاب الرئوي أو الجلطات الدموية.
*
تقنيات نقل الحركة الآمنة:
تعلم كيفية التحرك من السرير، والجلوس، والمشي باستخدام وسائل المساعدة (العكازات، المشاية) إذا لزم الأمر.
*
المرحلة المتوسطة (عدة أسابيع بعد الجراحة):
*
زيادة نطاق الحركة:
تمارين لزيادة مرونة المفصل المحيط بمنطقة الكسر.
*
تمارين التقوية:
تبدأ بتمارين خفيفة لتقوية العضلات المحيطة بالمنطقة المصابة والعضلات الأساسية.
*
تحسين التوازن والتنسيق:
خاصة في كسور الأطراف السفلية، لتقليل خطر السقوط.
*
المرحلة المتقدمة (أشهر بعد الجراحة):
*
تمارين المقاومة التدريجية:
لزيادة قوة العضلات بشكل كبير.
*
التدريب الوظيفي:
محاكاة الأنشطة اليومية والمهنية والرياضية التي يرغب المريض في استئنافها.
*
تعليمات للعودة الآمنة للأنشطة:
إرشادات حول كيفية تجنب الإصابات المستقبلية والحفاظ على صحة العظام.
4. أهمية الالتزام بالبرنامج:
التزام المريض ببرنامج العلاج الطبيعي أمر بالغ الأهمية لتحقيق أفضل النتائج. يشجع الأستاذ الدكتور محمد هطيف مرضاه على المشاركة الفعالة، ويوفر الدعم والتشجيع اللازمين خلال هذه الفترة.
5. دور فريق التأهيل:
يعمل فريق الأستاذ الدكتور محمد هطيف بشكل وثيق مع أخصائيي العلاج الطبيعي والتأهيل لضمان حصول المريض على الرعاية المتكاملة التي يحتاجها. يتم تقييم التقدم بانتظام وتعديل الخطة العلاجية حسب الحاجة.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
تتجسد الخبرة والمهارة العالية للأستاذ الدكتور محمد هطيف في العديد من قصص النجاح الملهمة لمرضاه الذين عانوا من كسور مرضية معقدة واستعادوا بفضله جودة حياتهم.
1. قصة مريض السرطان الشاب:
"كان ابني يعاني من ساركوما عظمية في عظم الفخذ، وتسببت في كسر مرضي مؤلم. كنا يائسين، ولكن بعد استشارتنا للأستاذ الدكتور محمد هطيف، وجدنا الأمل. قام الدكتور هطيف بإجراء عملية جراحية معقدة لاستئصال الورم وإعادة بناء عظم الفخذ باستخدام طرف صناعي داخلي وتثبيت محكم. كانت العملية دقيقة للغاية. بفضل مهارته الفائقة وتقنياته الحديثة، استعاد ابني قدرته على المشي واللعب بعد فترة تأهيل مكثفة. إنه اليوم يتمتع بحياة شبه طبيعية، وكل ذلك بفضل الله ثم خبرة الدكتور هطيف وإنسانيته."
2. قصة سيدة تعاني من هشاشة عظام حادة:
"في عمر السبعين، سقطت بشكل بسيط وتعرضت لكسر في عنق الفخذ بسبب هشاشة عظام حادة. كان الألم لا يحتمل، وكنت أخشى أن أفقد استقلاليتي. أوصى لي الجميع بالأستاذ الدكتور محمد هطيف، وقد كان الخيار الأفضل. شرح لي الدكتور هطيف خياراتي العلاجية بوضوح وصراحة، واختار إجراء جراحة استبدال مفصل الورك باستخدام تقنيات متقدمة. لم أكن أتخيل أنني سأقف على قدمي بهذه السرعة بعد الجراحة. بفضل الدكتور هطيف، عدت إلى حياتي الطبيعية وأصبحت أتمتع بالمشي والتحرك دون ألم. إنه جراح لا يضاهى في الدقة والاحترافية والنزاهة."
3. قصة مريض بتكيس عظمي:
"كنت أعاني من كيس عظمي بسيط في عظم العضد، مما أدى إلى كسر مرضي أثناء قيامي بنشاط عادي. كان الوضع مقلقًا، خاصة مع خوفي من الجراحة. التقينا بالأستاذ الدكتور محمد هطيف الذي طمأنني وشرح لي تفاصيل حالتي وخطة العلاج. أجرى لي الدكتور هطيف جراحة دقيقة لإزالة الكيس وملء الفراغ بترقيع عظمي وتثبيت داخلي بسيط. كانت العملية ناجحة، وفترة التعافي كانت سريعة بفضل توجيهاته الصارمة لبرنامج التأهيل. أنا الآن أمارس حياتي بشكل طبيعي وأحمد الله على أنني وجدت طبيبًا بمثل كفاءته وأمانته الطبية."
هذه القصص ليست سوى أمثلة قليلة على آلاف المرضى الذين استعادوا صحتهم وحركتهم بفضل الرعاية المتميزة والخبرة المتفردة للأستاذ الدكتور محمد هطيف.
الأستاذ الدكتور محمد هطيف: رائد جراحة العظام في اليمن
يُعد الأستاذ الدكتور محمد هطيف بحق رائدًا في مجال جراحة العظام والعمود الفقري والمفاصل والكتف في صنعاء، اليمن. تمتد خبرته لأكثر من 20 عامًا، قضاها في خدمة مرضاه بكل تفانٍ واحترافية، وخلالها أصبح مرجعًا طبيًا لا يضاهى في تخصصه.
يحمل الأستاذ الدكتور محمد هطيف درجة الأستاذية في جامعة صنعاء، كلية الطب والعلوم الصحية، وهو ما يعكس مكانته الأكاديمية الرفيعة والتزامه بالتعليم الطبي والبحث العلمي. هذه المكانة تضمن أنه دائمًا في طليعة التطورات الطبية، ويطبق أحدث المعارف والتقنيات في ممارسته اليومية.
ما يميز الأستاذ الدكتور محمد هطيف:
- خبرة تتجاوز العقدين: أكثر من 20 عامًا من الممارسة السريرية المركزة في جراحة العظام، مما يمنحه فهمًا عميقًا ودراية واسعة بمختلف الحالات المعقدة، بما في ذلك الكسور المرضية.
-
ريادة في التقنيات الحديثة:
يلتزم الدكتور هطيف بتوفير أفضل رعاية ممكنة لمرضاه من خلال دمج أحدث التقنيات الجراحية العالمية في ممارسته:
- الجراحة المجهرية (Microsurgery): تتيح له إجراء عمليات دقيقة تتطلب رؤية مكبرة للأنسجة الدقيقة، مثل الأوعية الدموية والأعصاب، مما يقلل من المضاعفات ويحسن نتائج التعافي.
- المنظار الجراحي 4K (Arthroscopy 4K): يستخدم هذه التقنية المتقدمة للتشخيص والعلاج بأقل تدخل جراحي ممكن، مما يقلل من حجم الشقوق الجراحية، ويقلل الألم بعد العملية، ويقصر فترة التعافي.
- جراحة المفاصل الصناعية (Arthroplasty): يتمتع بمهارة فائقة في استبدال المفاصل التالفة (مثل الورك، الركبة، الكتف) باستخدام أطراف صناعية حديثة، مما يعيد للمرضى حركتهم ويخفف آلامهم المزمنة.
- النزاهة الطبية الصارمة: يُعرف الأستاذ الدكتور محمد هطيف بالتزامه الشديد بالنزاهة والأخلاق الطبية. يقدم لمرضاه دائمًا التشخيصات الدقيقة والخيارات العلاجية الأكثر ملاءمة لحالتهم، مع شرح واضح وصريح للمخاطر والفوائد المتوقعة، ويضع مصلحة المريض فوق كل اعتبار.
- الرعاية الشاملة والمتعاطفة: يدرك الدكتور هطيف أن التعامل مع الكسور المرضية يتطلب أكثر من مجرد مهارة جراحية. إنه يوفر رعاية شاملة تمتد من التشخيص الأولي وحتى إعادة التأهيل الكامل، مع نهج إنساني ومتعاطف يدعم المرضى وأسرهم خلال كل خطوة من خطوات العلاج.
بالنظر إلى هذه الصفات الفريدة، فإن الأستاذ الدكتور محمد هطيف هو الخيار الأمثل لمن يبحث عن رعاية طبية عالية الجودة وخبرة لا تضاهى في مجال جراحة العظام في اليمن.
الأسئلة الشائعة (FAQ) حول الكسور المرضية
1. ما الفرق بين الكسر المرضي والكسر العادي (الرضي)؟
الكسر المرضي هو كسر يحدث في عظم ضعيف أو مريض نتيجة لمرض كامن (مثل ورم، هشاشة عظام) وبقوة طفيفة أو حتى بدون صدمة واضحة. أما الكسر العادي (الرضي) فيحدث في عظم سليم نتيجة لقوة صدمة كبيرة (مثل السقوط من ارتفاع، حادث سير).
2. هل الكسور المرضية مؤلمة؟
نعم، عادة ما تكون الكسور المرضية مؤلمة جدًا. قد يشعر المريض بألم مزمن يتفاقم تدريجيًا قبل حدوث الكسر الفعلي، وألم حاد ومفاجئ لحظة الكسر. الألم قد يكون موجودًا حتى في وضع الراحة، خاصة إذا كان سببه ورم أو التهاب.
3. ما هي المدة التي يستغرقها التعافي من الكسر المرضي؟
تعتمد مدة التعافي بشكل كبير على عدة عوامل، منها: موقع وشدة الكسر، السبب الأساسي للكسر، نوع العلاج (تحفظي أم جراحي)، وعمر المريض وصحته العامة. يمكن أن تتراوح من عدة أسابيع إلى عدة أشهر، وفي بعض الحالات المعقدة، قد تستغرق عامًا أو أكثر. العلاج الطبيعي والتأهيل يلعبان دورًا حاسمًا في تسريع التعافي.
4. هل يمكن أن يعود الكسر المرضي؟
نعم، يمكن أن يتكرر الكسر المرضي إذا لم يتم علاج السبب الأساسي بشكل فعال. على سبيل المثال، إذا كان السبب ورمًا لم يتم استئصاله بالكامل، أو إذا كانت هشاشة العظام لم تُعالج. لهذا السبب، يركز الأستاذ الدكتور محمد هطيف على علاج الكسر والسبب الكامن معًا لمنع التكرار.
5. هل يمكن الوقاية من الكسور المرضية؟
الوقاية ممكنة في بعض الحالات. يمكن تقليل خطر الكسور المرضية من خلال:
* التحكم في الأمراض المزمنة (مثل السكري، أمراض الغدة الدرقية).
* علاج هشاشة العظام بشكل فعال.
* معالجة نقص فيتامين D والكالسيوم.
* الكشف المبكر عن الأورام وعلاجها.
* الحفاظ على نمط حياة صحي يتضمن التغذية الجيدة والنشاط البدني المناسب.
6. هل تؤثر التغذية على خطر الإصابة بالكسور المرضية؟
نعم، تلعب التغذية دورًا حيويًا في صحة العظام. نقص الكالسيوم وفيتامين D يمكن أن يضعف العظام ويزيد من خطر الإصابة بهشاشة العظام والكسور المرضية. يوصى بنظام غذائي غني بالكالسيوم وفيتامين D، وقد يوصي الطبيب بالمكملات الغذائية إذا لزم الأمر.
7. ما هي المضاعفات المحتملة للكسور المرضية؟
تشمل المضاعفات المحتملة: عدم التئام الكسر (Non-union)، التئام الكسر بشكل غير صحيح (Malunion)، العدوى (خاصة بعد الجراحة أو في حالات التهاب العظم والنقي)، تلف الأعصاب أو الأوعية الدموية، فقدان الوظيفة في الطرف المصاب، وفي حالات الأورام الخبيثة، قد يساهم الكسر في انتشار المرض.
8. هل يمكن علاج الكسور المرضية دون جراحة؟
في بعض الحالات النادرة والمستقرة، يمكن علاج الكسور المرضية بشكل تحفظي باستخدام الجبائر أو الدعامات والراحة. ومع ذلك، فإن الغالبية العظمى من الكسور المرضية، خاصة تلك الناتجة عن أورام أو كسور غير مستقرة، تتطلب تدخلًا جراحيًا لتثبيت الكسر وعلاج السبب الأساسي.
9. متى يجب أن أرى طبيبًا متخصصًا؟
يجب عليك استشارة طبيب متخصص في جراحة العظام، مثل الأستاذ الدكتور محمد هطيف، على الفور إذا شعرت بألم مستمر في العظام، أو ألم يزداد سوءًا دون سبب واضح، أو إذا تعرضت لكسر بعد صدمة طفيفة جدًا، أو إذا كان لديك تاريخ مرضي لأورام أو هشاشة عظام شديدة.
10. ما هي الاختبارات التشخيصية التي قد أحتاجها؟
بعد الفحص السريري، قد تحتاج إلى مجموعة من الاختبارات التشخيصية مثل الأشعة السينية، التصوير بالرنين المغناطيسي (MRI)، التصوير المقطعي المحوسب (CT Scan)، المسح العظمي، وأحيانًا خزعة العظم لتحديد السبب الدقيق للكسر. قد تكون هناك حاجة أيضًا إلى فحوصات مخبرية للدم لتقييم مستويات الكالسيوم وفيتامين D وعلامات الأورام.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك