التهاب المفاصل التنكسي: دليلك الشامل لفهم وعلاج خشونة المفاصل مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
التهاب المفاصل التنكسي، أو خشونة المفاصل، هو تدهور تدريجي للغضاريف الواقية في المفاصل، مما يسبب ألماً وتيبساً متزايداً، خاصةً مع الحركة. ينجم عن عوامل مثل التقدم في العمر والإصابات المتكررة، ويُعالج بتحسين نمط الحياة، الأدوية، أو التدخل الجراحي لاستعادة الوظيفة وتخفيف الألم.
الخلاصة الطبية: التهاب المفاصل التنكسي، أو خشونة المفاصل، هو تدهور تدريجي للغضاريف الواقية في المفاصل، مما يسبب ألماً وتيبساً متزايداً، خاصةً مع الحركة. ينجم عن عوامل مثل التقدم في العمر والإصابات المتكررة، ويُعالج بتحسين نمط الحياة، الأدوية، أو التدخل الجراحي لاستعادة الوظيفة وتخفيف الألم.
1. مقدمة شاملة حول التهاب المفاصل التنكسي (خشونة المفاصل)
يُعد التهاب المفاصل التنكسي، المعروف شعبياً باسم "خشونة المفاصل"، أحد أكثر أمراض المفاصل شيوعاً وتأثيراً على جودة حياة الملايين حول العالم، وفي اليمن على وجه الخصوص. إنه ليس مجرد ألم عابر، بل هو حالة مزمنة تتطور ببطء وتؤثر بشكل أساسي على الغضاريف، وهي الأنسجة المرنة التي تغطي نهايات العظام في المفاصل وتعمل كوسادة لامتصاص الصدمات وتسهيل الحركة السلسة. عندما تتآكل هذه الغضاريف أو تتلف، تبدأ العظام في الاحتكاك ببعضها البعض، مما يؤدي إلى الألم، التورم، التيبس، وفقدان تدريجي لوظيفة المفصل. هذه العملية التنكسية لا تقتصر على مفصل واحد، بل يمكن أن تصيب أي مفصل في الجسم، ولكنها أكثر شيوعاً في المفاصل التي تحمل الوزن مثل الركبتين والوركين والعمود الفقري، وكذلك مفاصل اليدين والقدمين.
تتجاوز أهمية فهم التهاب المفاصل التنكسي مجرد معرفة الأعراض، فهي تمتد إلى إدراك عميق لكيفية تأثير هذا المرض على الأفراد والمجتمعات. في اليمن، حيث قد تكون الموارد الطبية محدودة والوعي الصحي أقل انتشاراً في بعض المناطق، يصبح التشخيص المبكر والعلاج الفعال أمراً بالغ الأهمية للحفاظ على قدرة الأفراد على العمل والعيش بشكل مستقل. يؤثر هذا المرض على جميع الفئات العمرية، ولكنه يصبح أكثر انتشاراً مع التقدم في السن، حيث تزداد فرص تآكل الغضاريف بشكل طبيعي. ومع ذلك، لا يقتصر الأمر على كبار السن؛ فالرياضيون، والأشخاص الذين يعانون من إصابات سابقة في المفاصل، أو أولئك الذين يعانون من السمنة، يمكن أن يصابوا به في سن مبكرة نسبياً. إن التأثيرات السلبية لخشونة المفاصل لا تقتصر على الألم الجسدي فحسب، بل تمتد لتشمل الجوانب النفسية والاجتماعية، حيث يمكن أن يؤدي الألم المزمن وصعوبة الحركة إلى العزلة، الاكتئاب، وفقدان القدرة على ممارسة الأنشطة اليومية البسيطة التي تُعد جزءاً لا يتجزأ من الحياة الطبيعية. لذلك، فإن التوعية بهذا المرض، وطرق الوقاية منه، وأهمية التشخيص المبكر، وخيارات العلاج المتاحة، تمثل حجر الزاوية في استراتيجية شاملة لتحسين صحة المجتمع ورفاهيته. الأستاذ الدكتور محمد هطيف، بصفته الخبير الأول في جراحة العظام بصنعاء، يؤكد دائماً على أن الفهم العميق للمرض هو الخطوة الأولى نحو التعافي والعيش بجودة حياة أفضل، مشدداً على أن التدخل المبكر يمكن أن يوقف أو يبطئ تقدم المرض بشكل كبير، ويقلل من الحاجة إلى تدخلات جراحية معقدة في المستقبل.
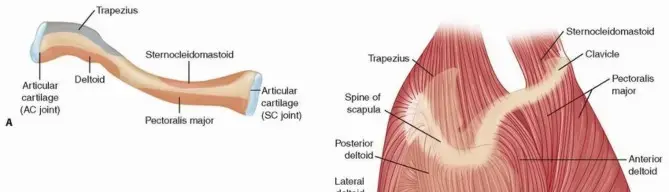
2. التشريح المبسط لفهم المشكلة
لفهم طبيعة التهاب المفاصل التنكسي، من الضروري أن نلقي نظرة مبسطة على التركيب التشريحي للمفصل البشري، والذي يُعد تحفة هندسية طبيعية تتيح لنا الحركة بمرونة وسلاسة. المفصل هو نقطة التقاء عظمتين أو أكثر، وهو مصمم للسماح بالحركة مع توفير الدعم والاستقرار. المكونات الرئيسية للمفصل التي تتأثر بالتهاب المفاصل التنكسي هي:
الغضاريف المفصلية: هذه هي الطبقة الناعمة، الزلقة، والمرنة التي تغطي نهايات العظام داخل المفصل. وظيفتها الأساسية هي تقليل الاحتكاك بين العظام أثناء الحركة وامتصاص الصدمات الناتجة عن الأنشطة اليومية مثل المشي والقفز. تتكون الغضاريف بشكل أساسي من الماء، الكولاجين، والبروتيوغليكان، وهي مواد تمنحها مرونتها وقدرتها على تحمل الضغط. في حالة التهاب المفاصل التنكسي، تبدأ هذه الغضاريف في التآكل والترقق، وتفقد نعومتها ومرونتها، مما يجعلها أقل قدرة على أداء وظيفتها الوقائية.
العظام تحت الغضروف: تقع هذه العظام مباشرة تحت الغضروف المفصلي. عندما يتآكل الغضروف، تصبح هذه العظام مكشوفة ومعرضة للاحتكاك المباشر. رداً على هذا الاحتكاك والضغط المتزايد، قد تحاول العظام التكيف عن طريق تكوين نتوءات عظمية صغيرة تسمى "النتوءات العظمية" أو "المناقير العظمية" (osteophytes). هذه النتوءات يمكن أن تزيد من الألم وتحد من نطاق حركة المفصل.
الغشاء الزليلي والسائل الزليلي: يحيط بالمفصل كبسولة مفصلية مبطنة من الداخل بغشاء رقيق يسمى الغشاء الزليلي. هذا الغشاء ينتج سائلاً لزجاً يسمى السائل الزليلي، والذي يعمل كمادة تشحيم طبيعية للمفصل، مما يقلل الاحتكاك ويغذي الغضاريف. في التهاب المفاصل التنكسي، قد يتغير تكوين السائل الزليلي أو تقل كميته، مما يقلل من فعاليته في حماية المفصل. كما يمكن أن يلتهب الغشاء الزليلي نفسه، مما يساهم في الألم والتورم.
الأربطة والأوتار: الأربطة هي أشرطة قوية من الأنسجة الضامة التي تربط العظام ببعضها البعض وتوفر الاستقرار للمفصل. الأوتار تربط العضلات بالعظام وتسمح بنقل القوة لتحريك المفصل. على الرغم من أن التهاب المفاصل التنكسي يؤثر بشكل أساسي على الغضاريف، إلا أن التغيرات في المفصل يمكن أن تضع ضغطاً إضافياً على الأربطة والأوتار المحيطة، مما قد يؤدي إلى ضعفها أو إصابتها، ويزيد من عدم استقرار المفصل والألم. فهم هذه المكونات وكيفية تفاعلها يساعد المرضى على استيعاب سبب الأعراض المختلفة وكيفية عمل العلاجات المختلفة. الأستاذ الدكتور محمد هطيف يوضح لمرضاه دائماً هذه التفاصيل التشريحية المبسطة لتمكينهم من المشاركة بفعالية في خطة علاجهم.
3. الأسباب وعوامل الخطر
التهاب المفاصل التنكسي هو مرض متعدد العوامل، مما يعني أنه لا يوجد سبب واحد ومحدد للإصابة به، بل هو نتيجة لتفاعل معقد بين عدة عوامل وراثية وبيئية ونمط حياة. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية والتشخيص المبكر والعلاج الفعال. يمكن تقسيم هذه العوامل إلى فئتين رئيسيتين: عوامل قابلة للتعديل يمكن التحكم فيها أو تغييرها، وعوامل غير قابلة للتعديل لا يمكن تغييرها.
العوامل غير القابلة للتعديل:
- التقدم في العمر: يُعد العمر هو عامل الخطر الأقوى للإصابة بالتهاب المفاصل التنكسي. مع التقدم في السن، تفقد الغضاريف مرونتها وقدرتها على إصلاح نفسها بشكل طبيعي. تتراكم سنوات من الاستخدام والتآكل على المفاصل، مما يؤدي إلى تدهور تدريجي في جودة الغضروف. تبدأ هذه التغيرات عادةً في الظهور بعد سن الأربعين وتزداد حدتها مع كل عقد يمر.
- الوراثة والتاريخ العائلي: تلعب الجينات دوراً مهماً في تحديد مدى قابلية الشخص للإصابة بالتهاب المفاصل التنكسي. إذا كان أحد الوالدين أو الأشقاء يعاني من هذا المرض، فإن فرص إصابتك به تزداد. قد تؤثر العوامل الوراثية على قوة الغضاريف، شكل المفاصل، أو حتى كيفية استجابة الجسم للإصابات، مما يجعل بعض الأفراد أكثر عرضة للتآكل الغضروفي.
- الجنس: النساء أكثر عرضة للإصابة بالتهاب المفاصل التنكسي من الرجال، خاصة بعد سن الخمسين. يُعتقد أن التغيرات الهرمونية، مثل انخفاض مستويات الإستروجين بعد انقطاع الطمث، قد تلعب دوراً في زيادة هذه القابلية، حيث يؤثر الإستروجين على صحة الغضاريف والعظام.
- التشوهات الخلقية أو العيوب الهيكلية: قد يولد بعض الأشخاص بتشوهات في شكل المفاصل أو العظام، مثل خلل التنسج الوركي أو تقوس الساقين (الركبة الروحاء أو الركبة الفحجاء). هذه التشوهات تؤدي إلى توزيع غير متساوٍ للضغط على الغضاريف، مما يسرع من تآكلها وتلفها على مر السنين، حتى في سن مبكرة.
العوامل القابلة للتعديل:
- السمنة وزيادة الوزن: تُعد السمنة من أهم عوامل الخطر القابلة للتعديل. كل كيلوغرام إضافي من وزن الجسم يضع ضغطاً هائلاً على المفاصل الحاملة للوزن، مثل الركبتين والوركين والعمود الفقري. هذا الضغط الميكانيكي المتزايد يسرع من تآكل الغضاريف ويؤدي إلى التهاب مزمن في المفصل. فقدان حتى كمية صغيرة من الوزن يمكن أن يقلل بشكل كبير من الضغط على المفاصل ويخفف من الأعراض.
- الإصابات المفصلية السابقة: أي إصابة سابقة في المفصل، مثل كسور العظام القريبة من المفصل، تمزق الأربطة (مثل الرباط الصليبي الأمامي في الركبة)، أو إصابات الغضاريف (مثل تمزق الغضروف الهلالي)، تزيد بشكل كبير من خطر الإصابة بالتهاب المفاصل التنكسي في ذلك المفصل لاحقاً في الحياة. حتى بعد العلاج الناجح، قد تتغير ميكانيكا المفصل أو تتأثر جودة الغضروف.
- الإجهاد المتكرر للمفاصل والمهن التي تتطلب جهداً بدنياً: الأنشطة التي تتضمن حركات متكررة أو ضغطاً عالياً على المفاصل، مثل بعض أنواع الرياضات الاحترافية (كرة القدم، رفع الأثقال) أو المهن التي تتطلب الوقوف لفترات طويلة، رفع الأثقال، أو الركوع المتكرر، يمكن أن تزيد من تآكل الغضاريف بمرور الوقت.
- بعض الأمراض الأيضية: حالات مثل داء السكري وداء ترسب الأصبغة الدموية (Hemochromatosis) يمكن أن تؤثر على صحة الغضاريف وتزيد من خطر الإصابة بالتهاب المفاصل التنكسي.
- ضعف العضلات المحيطة بالمفصل: العضلات القوية حول المفصل توفر الدعم والاستقرار، وتساعد على توزيع الضغط بالتساوي. ضعف هذه العضلات، خاصة عضلات الفخذ الرباعية حول الركبة، يمكن أن يزيد من الحمل على المفصل ويسرع من تآكل الغضاريف.
يؤكد الأستاذ الدكتور محمد هطيف على أن فهم هذه العوامل يمكّن الأفراد من اتخاذ خطوات استباقية لتقليل المخاطر، مثل الحفاظ على وزن صحي، ممارسة الرياضة بانتظام لتقوية العضلات، وتجنب الإجهاد المفرط للمفاصل.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| السمنة وزيادة الوزن | التقدم في العمر |
| الإصابات المفصلية السابقة | الوراثة والتاريخ العائلي |
| الإجهاد المتكرر للمفاصل والمهن الشاقة | الجنس (النساء أكثر عرضة) |
| ضعف العضلات المحيطة بالمفصل | التشوهات الخلقية أو العيوب الهيكلية |
| بعض الأمراض الأيضية (مثل السكري) |
4. الأعراض والعلامات التحذيرية
تتطور أعراض التهاب المفاصل التنكسي عادةً ببطء وتزداد سوءاً مع مرور الوقت، مما يجعلها في البداية قد لا تكون ملحوظة أو تُعزى إلى مجرد آلام عادية. ومع ذلك، فإن إدراك العلامات التحذيرية المبكرة يمكن أن يساعد في الحصول على التشخيص والعلاج في الوقت المناسب، مما يقلل من تفاقم الحالة ويحسن من جودة حياة المريض. الأستاذ الدكتور محمد هطيف ينصح مرضاه في صنعاء بالانتباه جيداً لهذه الأعراض وعدم تجاهلها.
- الألم: يُعد الألم هو العرض الأكثر شيوعاً والأكثر إزعاجاً. في البداية، قد يكون الألم خفيفاً ويظهر فقط أثناء أو بعد النشاط البدني، مثل المشي لمسافات طويلة أو صعود الدرج. مع تقدم المرض، يصبح الألم أكثر حدة وتكراراً، وقد يظهر حتى أثناء الراحة أو في الليل، مما يؤثر على النوم. يصف المرضى الألم غالباً بأنه وجع عميق أو إحساس بالحرقان داخل المفصل. في الحياة اليومية، قد يجد المريض صعوبة في النهوض من الكرسي، أو المشي في السوق، أو حتى مجرد حمل الأشياء الخفيفة.
- التيبس: يشعر المريض بتيبس في المفصل المصاب، خاصة بعد فترات من عدم الحركة، مثل الاستيقاظ في الصباح أو بعد الجلوس لفترة طويلة. هذا التيبس عادة ما يتحسن في غضون 30 دقيقة من بدء الحركة أو النشاط. على سبيل المثال، قد يجد الشخص صعوبة في فرد ركبته بالكامل عند الاستيقاظ، أو يشعر بأن أصابعه متصلبة عند محاولة الإمساك بملعقة لتناول الطعام.
- فقدان المرونة أو نطاق الحركة: مع تدهور الغضروف وتكون النتوءات العظمية، يصبح من الصعب تحريك المفصل المصاب بكامل نطاقه الطبيعي. قد يجد المريض صعوبة في ثني ركبته بالكامل، أو رفع ذراعه فوق رأسه، أو حتى إدارة رقبته. هذا الفقدان في المرونة يؤثر بشكل مباشر على القدرة على أداء المهام اليومية، مثل ارتداء الملابس، أو الوصول إلى الأشياء على الرفوف العالية، أو قيادة السيارة.
- الاحتكاك أو الطقطقة (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة، فرقعة، أو احتكاك عند تحريك المفصل المصاب. هذا الصوت ينتج عن احتكاك العظام ببعضها البعض بسبب تآكل الغضروف، أو بسبب حركة النتوءات العظمية. على الرغم من أن بعض أصوات المفاصل طبيعية، إلا أن الأصوات المصحوبة بالألم أو التيبس هي علامة تحذيرية.
- التورم: قد يحدث تورم في المفصل المصاب، والذي قد يكون ناتجاً عن تراكم السائل الزليلي الزائد (انصباب المفصل) أو التهاب الأنسجة المحيطة بالمفصل. التورم يمكن أن يجعل المفصل يبدو أكبر حجماً ويساهم في الشعور بالألم والتيبس.
- الحساسية عند اللمس: قد يكون المفصل المصاب حساساً ومؤلماً عند لمسه أو الضغط عليه، خاصة في المناطق التي تآكل فيها الغضروف بشكل كبير.
- ضعف العضلات: مع الألم وصعوبة الحركة، يميل المرضى إلى تقليل استخدام المفصل المصاب، مما يؤدي إلى ضعف العضلات المحيطة به. هذا الضعف بدوره يقلل من دعم المفصل ويزيد من عدم استقراره، مما يخلق حلقة مفرغة تزيد من تفاقم الأعراض.
- تشوه المفصل: في المراحل المتقدمة من التهاب المفاصل التنكسي، قد يتغير شكل المفصل ويصبح مشوهاً، مثل تقوس الساقين بشكل ملحوظ في حالة خشونة الركبة الشديدة، أو تضخم مفاصل الأصابع. هذا التشوه لا يؤثر فقط على المظهر الجمالي، بل يزيد أيضاً من صعوبة الحركة والألم.
يؤكد الأستاذ الدكتور محمد هطيف على أن أي من هذه الأعراض، خاصة إذا كانت مستمرة أو تتفاقم، تستدعي استشارة طبية فورية لتقييم الحالة ووضع خطة علاجية مناسبة قبل أن تتطور المشكلة وتصبح أكثر تعقيداً.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لالتهاب المفاصل التنكسي على مزيج من التقييم السريري الشامل والفحوصات التصويرية المتقدمة، وذلك لضمان تحديد مدى تضرر المفصل واستبعاد الحالات الأخرى التي قد تسبب أعراضاً مشابهة. الأستاذ الدكتور محمد هطيف في صنعاء يتبع نهجاً منهجياً لضمان أدق تشخيص لمرضاه.
-
التاريخ المرضي والفحص السريري:
- التاريخ المرضي: يبدأ الطبيب بسؤال المريض عن تاريخه الطبي المفصل، بما في ذلك الأعراض التي يعاني منها (متى بدأت، شدتها، العوامل التي تزيدها أو تخففها)، أي إصابات سابقة في المفاصل، التاريخ العائلي لأمراض المفاصل، الأدوية التي يتناولها، ونمط حياته. هذه المعلومات حيوية لتكوين صورة أولية عن الحالة.
-
الفحص السريري:
يقوم الطبيب بفحص المفصل المصاب بدقة. يتضمن ذلك:
- المعاينة: البحث عن أي علامات للتورم، الاحمرار، التشوه، أو ضمور العضلات المحيطة بالمفصل.
- الجس: لمس المفصل لتحديد مناطق الألم، الحساسية، أو وجود نتوءات عظمية.
- تقييم نطاق الحركة: قياس مدى قدرة المريض على تحريك المفصل في جميع الاتجاهات (الثني، البسط، الدوران) وملاحظة أي قيود أو ألم أثناء الحركة.
- اختبارات القوة والاستقرار: تقييم قوة العضلات المحيطة بالمفصل واستقرار المفصل نفسه.
- البحث عن الطقطقة: ملاحظة أي أصوات احتكاك أو طقطقة عند تحريك المفصل.
-
الفحوصات التصويرية:
-
الأشعة السينية (X-rays):
تُعد الأشعة السينية هي الفحص التصويري الأول والأكثر شيوعاً لتشخيص التهاب المفاصل التنكسي. على الرغم من أنها لا تظهر الغضاريف مباشرة، إلا أنها تكشف عن علامات غير مباشرة لتآكل الغضروف، مثل:
- تضيق المسافة المفصلية: وهو مؤشر على فقدان سمك الغضروف.
- تكون النتوءات العظمية (Osteophytes): وهي نمو عظمي جديد على حواف العظام.
- تصلب العظم تحت الغضروف (Subchondral Sclerosis): زيادة كثافة العظم تحت الغضروف المتآكل.
- تكيسات تحت الغضروف (Subchondral Cysts): جيوب صغيرة مملوءة بالسوائل تتكون في العظم تحت الغضروف.
- تساعد الأشعة السينية أيضاً في استبعاد أسباب أخرى للألم مثل الكسور.
-
التصوير بالرنين المغناطيسي (MRI):
يُعد التصوير بالرنين المغناطيسي أكثر تفصيلاً من الأشعة السينية، حيث يمكنه إظهار الأنسجة الرخوة بوضوح، بما في ذلك الغضاريف، الأربطة، الأوتار، والعضلات. يمكن أن يكشف التصوير بالرنين المغناطيسي عن:
- تلف الغضروف في مراحله المبكرة.
- وجود التهاب في الغشاء الزليلي.
- تراكم السوائل داخل المفصل.
- إصابات الأربطة أو الأوتار المصاحبة.
- تغيرات في العظم تحت الغضروف بشكل أكثر دقة.
- يُستخدم التصوير بالرنين المغناطيسي عادة عندما تكون الأعراض غير متناسبة مع نتائج الأشعة السينية، أو عند التخطيط لتدخل جراحي.
- الموجات فوق الصوتية (Ultrasound): يمكن استخدام الموجات فوق الصوتية لتقييم الأنسجة الرخوة حول المفصل، مثل الأوتار والأربطة، والكشف عن وجود سوائل زائدة داخل المفصل أو التهاب في الغشاء الزليلي.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم في بعض الحالات لتقييم بنية العظام بشكل أكثر تفصيلاً، خاصة عند التخطيط للجراحة، ولكنه أقل شيوعاً من الأشعة السينية والرنين المغناطيسي في التشخيص الأولي.
-
الأشعة السينية (X-rays):
تُعد الأشعة السينية هي الفحص التصويري الأول والأكثر شيوعاً لتشخيص التهاب المفاصل التنكسي. على الرغم من أنها لا تظهر الغضاريف مباشرة، إلا أنها تكشف عن علامات غير مباشرة لتآكل الغضروف، مثل:
-
الفحوصات المخبرية (تحاليل الدم):
-
لا توجد فحوصات دم محددة لتشخيص التهاب المفاصل التنكسي بشكل مباشر. ومع ذلك، قد يطلب الطبيب بعض التحاليل لاستبعاد أنواع أخرى من التهاب المفاصل، مثل التهاب المفاصل الروماتويدي أو النقرس، والتي تتطلب علاجاً مختلفاً. قد تشمل هذه التحاليل:
- سرعة ترسب كريات الدم الحمراء (ESR) والبروتين التفاعلي C (CRP): مؤشرات للالتهاب، والتي تكون عادة طبيعية في التهاب المفاصل التنكسي النقي، ولكنها قد ترتفع قليلاً في حالات الالتهاب الثانوي.
- العامل الروماتويدي (RF) والأجسام المضادة للببتيد السيتروليني الحلقي (Anti-CCP): لتشخيص التهاب المفاصل الروماتويدي.
- مستوى حمض اليوريك: لتشخيص النقرس.
-
لا توجد فحوصات دم محددة لتشخيص التهاب المفاصل التنكسي بشكل مباشر. ومع ذلك، قد يطلب الطبيب بعض التحاليل لاستبعاد أنواع أخرى من التهاب المفاصل، مثل التهاب المفاصل الروماتويدي أو النقرس، والتي تتطلب علاجاً مختلفاً. قد تشمل هذه التحاليل:
يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص الدقيق هو حجر الزاوية في وضع خطة علاجية فعالة ومخصصة لكل مريض، وأن الجمع بين الخبرة السريرية والتقنيات التصويرية الحديثة يضمن أفضل النتائج.
6. خيارات العلاج الشاملة
يهدف علاج التهاب المفاصل التنكسي إلى تخفيف الألم، تحسين وظيفة المفصل، إبطاء تقدم المرض، وتحسين جودة حياة المريض. لا يوجد علاج واحد يناسب الجميع، وتعتمد الخطة العلاجية على شدة الأعراض، المفصل المصاب، العمر، والحالة الصحية العامة للمريض. الأستاذ الدكتور محمد هطيف، بصفته جراح العظام الرائد في صنعاء، يشدد على أهمية النهج المتكامل الذي يجمع بين العلاجات التحفظية والجراحية عند الضرورة.
أ. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول في معظم حالات التهاب المفاصل التنكسي، ويهدف إلى إدارة الأعراض وتحسين وظيفة المفصل دون الحاجة إلى تدخل جراحي.
-
تعديل نمط الحياة:
- فقدان الوزن: يُعد تقليل الوزن الزائد من أهم التدخلات، خاصة لمفاصل الركبة والورك. كل كيلوغرام يتم فقده يقلل الضغط على هذه المفاصل بشكل كبير، مما يخفف الألم ويبطئ تآكل الغضاريف.
- ممارسة الرياضة بانتظام: التمارين منخفضة التأثير مثل المشي، السباحة، ركوب الدراجات، واليوجا، تساعد على تقوية العضلات المحيطة بالمفصل، تحسين مرونته، وتقليل الألم. يجب تجنب الأنشطة عالية التأثير التي تزيد من الضغط على المفاصل.
- الراحة الكافية: توفير فترات راحة للمفصل المصاب، خاصة بعد الأنشطة الشاقة، يساعد في تقليل الالتهاب والألم.
- استخدام الأجهزة المساعدة: مثل العكازات، المشايات، أو دعامات الركبة، لتخفيف الضغط عن المفصل وتحسين الاستقرار.
-
العلاج الطبيعي والوظيفي:
- العلاج الطبيعي: يركز على تمارين تقوية العضلات، تحسين نطاق الحركة، وتصحيح وضعية الجسم. يمكن لأخصائي العلاج الطبيعي تصميم برنامج تمارين مخصص لكل مريض.
- العلاج الوظيفي: يساعد المرضى على تعلم طرق جديدة لأداء الأنشطة اليومية بطريقة تحمي المفاصل وتقلل الألم، مثل استخدام أدوات مساعدة خاصة أو تعديل بيئة المنزل.
-
الأدوية:
- مسكنات الألم الموضعية: مثل الكريمات والمراهم التي تحتوي على مضادات الالتهاب غير الستيرويدية (NSAIDs) أو الكابسيسين، لتخفيف الألم الموضعي.
-
مسكنات الألم الفموية:
- الباراسيتامول: يُستخدم لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب. يجب استخدامها بحذر بسبب آثارها الجانبية المحتملة على الجهاز الهضمي والقلب والكلى.
- مثبطات COX-2 الانتقائية: مثل السيليكوكسيب، وهي نوع من مضادات الالتهاب غير الستيرويدية ذات آثار جانبية أقل على الجهاز الهضمي.
- المكملات الغذائية: مثل الجلوكوزامين والكوندرويتين، والتي يعتقد البعض أنها قد تساعد في دعم صحة الغضاريف، على الرغم من أن فعاليتها لا تزال محل نقاش علمي.
-
الحقن داخل المفصل:
- حقن الكورتيكوستيرويدات: تُحقن مباشرة في المفصل لتخفيف الألم والالتهاب بسرعة. تأثيرها مؤقت (عدة أسابيع إلى أشهر) ولا ينبغي استخدامها بشكل متكرر بسبب الآثار الجانبية المحتملة على الغضروف.
- حقن حمض الهيالورونيك (Viscosupplementation): يُحقن هذا السائل اللزج في المفصل ليعمل كمادة تشحيم وامتصاص للصدمات، مما يحسن من حركة المفصل ويقلل الألم. قد يستغرق ظهور تأثيره عدة أسابيع، ويدوم لعدة أشهر.
- حقن البلازما الغنية بالصفائح الدموية (PRP): تُستخلص من دم المريض وتُحقن في المفصل. يُعتقد أنها تحتوي على عوامل نمو قد تساعد في إصلاح الأنسجة وتقليل الالتهاب، ولكن فعاليتها لا تزال قيد البحث.
- حقن الخلايا الجذعية: تُعد تقنية واعدة قيد البحث، حيث تُحقن الخلايا الجذعية في المفصل بهدف تجديد الغضروف التالف، ولكنها لا تزال في مراحلها التجريبية وليست علاجاً معتمداً على نطاق واسع.
ب. التدخل الجراحي
يُعد التدخل الجراحي هو الخيار الأخير عندما تفشل العلاجات التحفظية في تخفيف الألم وتحسين وظيفة المفصل، وتكون الأعراض شديدة وتؤثر بشكل كبير على جودة حياة المريض. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة العظام، يقدم مجموعة من الخيارات الجراحية:
-
تنظير المفصل (Arthroscopy):
- الخطوات: يتم إدخال أنبوب رفيع مزود بكاميرا صغيرة (منظار المفصل) وأدوات جراحية صغيرة عبر شقوق صغيرة في الجلد.
- الإجراء: يمكن للطبيب إزالة الأنسجة التالفة، تنعيم أسطح الغضاريف الخشنة، إزالة النتوءات العظمية الصغيرة، أو غسل المفصل لإزالة أي جزيئات حرة.
- الهدف: تخفيف الألم وتحسين وظيفة المفصل
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك