التهاب المفاصل التنكسي: دليلك الشامل لفهم، تشخيص وعلاج آلام المفاصل المزمنة في اليمن مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التهاب المفاصل التنكسي هو تآكل تدريجي للغضاريف الواقية في المفاصل، مما يؤدي إلى ألم، تصلب، وتورم، خاصة في الركبتين والوركين واليدين والعمود الفقري. يبدأ عادةً بألم خفيف يتفاقم مع النشاط، ويُعالج بتحسين نمط الحياة، الأدوية، العلاج الطبيعي، وقد يتطلب الجراحة في الحالات المتقدمة.
الخلاصة الطبية: التهاب المفاصل التنكسي هو تآكل تدريجي للغضاريف الواقية في المفاصل، مما يؤدي إلى ألم، تصلب، وتورم، خاصة في الركبتين والوركين واليدين والعمود الفقري. يبدأ عادةً بألم خفيف يتفاقم مع النشاط، ويُعالج بتحسين نمط الحياة، الأدوية، العلاج الطبيعي، وقد يتطلب الجراحة في الحالات المتقدمة.
1. مقدمة شاملة حول التهاب المفاصل التنكسي
يُعد التهاب المفاصل التنكسي، المعروف أيضاً باسم الفُصال العظمي أو خشونة المفاصل، أحد أكثر أمراض المفاصل شيوعاً وتأثيراً على جودة حياة الملايين حول العالم، وفي اليمن على وجه الخصوص، حيث يمثل تحدياً صحياً كبيراً للكثير من الأفراد والعائلات. هذا المرض المزمن يتسم بتآكل تدريجي للغضاريف الواقية التي تغطي نهايات العظام في المفاصل، مما يؤدي إلى احتكاك العظام ببعضها البعض، وينتج عنه ألم شديد، وتصلب، وتورم، وفقدان تدريجي لوظيفة المفصل. الغضروف هو نسيج أملس ومرن يسمح للعظام بالانزلاق بسلاسة فوق بعضها البعض داخل المفصل، ويعمل كممتص للصدمات. عندما يتضرر هذا الغضروف، تفقد المفاصل قدرتها على الحركة بسلاسة، وتصبح الأنشطة اليومية البسيطة، مثل المشي أو صعود الدرج أو حتى الإمساك بالأشياء، مهمة مؤلمة وشاقة.
يصيب التهاب المفاصل التنكسي بشكل أساسي المفاصل التي تتحمل وزناً كبيراً، مثل الركبتين والوركين والعمود الفقري، ولكنه يمكن أن يؤثر أيضاً على مفاصل اليدين والقدمين والكتفين. تزداد نسبة الإصابة بالمرض مع التقدم في العمر، حيث يُعتبر العمر أحد أبرز عوامل الخطر، لكنه لا يقتصر على كبار السن فقط؛ فقد يصيب الشباب أيضاً نتيجة لإصابات سابقة أو عوامل وراثية أو أنماط حياة معينة. إن فهم طبيعة هذا المرض، وكيفية تطوره، وأهمية التشخيص المبكر، يُعد أمراً حيوياً للتحكم في الأعراض ومنع تفاقم الحالة. التشخيص المبكر يتيح للمرضى فرصة البدء في خطة علاجية شاملة تهدف إلى تخفيف الألم، وتحسين وظيفة المفصل، وإبطاء تطور التلف الغضروفي، وبالتالي الحفاظ على استقلاليتهم وجودة حياتهم لأطول فترة ممكنة.
في سياق الرعاية الصحية في اليمن، حيث قد تكون الموارد محدودة، يبرز دور الأطباء المتخصصين ذوي الخبرة العميقة في تشخيص وعلاج أمراض العظام والمفاصل. يُعد الأستاذ الدكتور محمد هطيف، بفضل خبرته الواسعة وسمعته المرموقة، المرجع الأول والأكثر ثقة في مجال جراحة العظام والمفاصل في صنعاء واليمن ككل. يلتزم الدكتور هطيف بتقديم أحدث وأشمل الرعاية لمرضى التهاب المفاصل التنكسي، مستخدماً أساليب تشخيصية دقيقة وخطط علاجية مخصصة تتناسب مع احتياجات كل مريض، سواء كانت تحفظية أو جراحية، بهدف استعادة الحركة وتخفيف الألم وتحسين نوعية الحياة. إن هذا الدليل الشامل يهدف إلى تزويد المرضى وأسرهم بالمعلومات الضرورية لفهم هذا المرض المعقد والتعامل معه بفعالية، مع التأكيد على أهمية استشارة خبير مثل الأستاذ الدكتور محمد هطيف للحصول على أفضل رعاية ممكنة.
2. التشريح المبسط لفهم المشكلة
لفهم طبيعة التهاب المفاصل التنكسي وكيف يؤثر على الجسم، من الضروري أن نلقي نظرة مبسطة على التشريح الأساسي للمفصل البشري، وخاصة المفاصل الزلالية (Synovial Joints) التي تُعد الأكثر عرضة للإصابة بهذا المرض. يمكننا أن نتخيل المفصل كآلة معقدة مصممة لتوفير الحركة السلسة والمرونة مع تحمل الأحمال والصدمات. لنأخذ مفصل الركبة كمثال، وهو أحد أكثر المفاصل تأثراً بالتهاب المفاصل التنكسي. يتكون مفصل الركبة بشكل أساسي من التقاء ثلاثة عظام رئيسية: عظم الفخذ (Femur) في الأعلى، وعظم الساق الأكبر (Tibia) في الأسفل، وعظم الرضفة (Patella) الذي يقع في مقدمة الركبة.
تُغطى نهايات هذه العظام داخل المفصل بطبقة ناعمة ومرنة تُعرف باسم الغضروف المفصلي (Articular Cartilage)، وهو غضروف زجاجي (Hyaline Cartilage). هذا الغضروف يلعب دوراً حيوياً ومزدوجاً؛ فهو يوفر سطحاً أملساً للغاية يقلل الاحتكاك بين العظام أثناء الحركة إلى أدنى حد ممكن، كما يعمل كممتص للصدمات، موزعاً الضغط بالتساوي عبر سطح المفصل ويحمي العظام الأساسية من التلف. بدون هذا الغضروف، ستتلامس العظام مباشرة، مما يسبب ألماً شديداً وتلفاً سريعاً. يحيط بالمفصل كبسولة مفصلية (Joint Capsule) قوية ومرنة، وهي عبارة عن غشاء ليفي يغلف المفصل بالكامل ويحتوي على السائل الزلالي (Synovial Fluid). هذا السائل، الذي تنتجه البطانة الداخلية للكبسولة المسماة الغشاء الزلالي (Synovial Membrane)، يعمل كمادة تشحيم طبيعية للمفصل، مما يسهل حركة الغضاريف ويغذيها، كما أنه يمتص الصدمات بشكل إضافي.
لضمان استقرار المفصل ومنع حركته في اتجاهات غير مرغوبة، توجد مجموعة من الأربطة القوية (Ligaments) التي تربط العظام ببعضها البعض. في الركبة، على سبيل المثال، لدينا الأربطة الصليبية الأمامية والخلفية والأربطة الجانبية التي تعمل معاً للحفاظ على تماسك المفصل. بالإضافة إلى ذلك، تحيط بالمفصل العضلات والأوتار (Tendons) التي توفر القوة اللازمة للحركة والدعم الديناميكي. في حالة التهاب المفاصل التنكسي، تبدأ المشكلة الأساسية في الغضروف المفصلي. يبدأ هذا الغضروف بالتلين، ثم يتشقق، ويتقشر، ويتآكل تدريجياً. مع تفاقم التآكل، يصبح الغضروف أرق وأقل فعالية في امتصاص الصدمات وتقليل الاحتكاك. في المراحل المتقدمة، قد يتآكل الغضروف بالكامل، مما يؤدي إلى احتكاك العظام مباشرة ببعضها البعض. هذا الاحتكاك يسبب ألماً شديداً، والتهاباً، وتكون نتوءات عظمية صغيرة تُعرف باسم النوابت العظمية أو الزوائد العظمية (Osteophytes) على حواف المفصل، وهي محاولة من الجسم لإصلاح التلف، لكنها غالباً ما تزيد من الألم وتحد من الحركة. كما يمكن أن تتأثر العظام تحت الغضروف (Subchondral Bone) وتصبح أكثر كثافة وتتكون فيها تكيسات صغيرة. فهم هذه التغيرات التشريحية يساعد المرضى على استيعاب سبب الأعراض التي يعانون منها وأهمية التدخل الطبي للحفاظ على بنية ووظيفة المفصل.
3. الأسباب وعوامل الخطر
التهاب المفاصل التنكسي هو مرض متعدد العوامل، مما يعني أنه لا يوجد سبب واحد ومحدد للإصابة به، بل هو نتيجة لتفاعل معقد بين مجموعة من العوامل الوراثية والبيئية والميكانيكية. يمكن تقسيم الأسباب إلى فئتين رئيسيتين: التهاب المفاصل التنكسي الأولي (Primary Osteoarthritis)، والذي يحدث دون سبب واضح ومحدد، وغالباً ما يرتبط بالشيخوخة والتآكل الطبيعي للمفاصل؛ والتهاب المفاصل التنكسي الثانوي (Secondary Osteoarthritis)، والذي ينجم عن حالة طبية أخرى أو إصابة سابقة. فهم هذه الأسباب وعوامل الخطر يُعد خطوة أساسية في الوقاية من المرض أو إدارته بفعالية.
من أبرز الأسباب وعوامل الخطر التي تساهم في تطور التهاب المفاصل التنكسي:
-
التقدم في العمر: يُعد العمر العامل الأكثر شيوعاً والأقوى في تطور التهاب المفاصل التنكسي. مع مرور السنوات، تفقد الغضاريف مرونتها وقدرتها على إصلاح نفسها بشكل طبيعي، وتتراكم التلفيات الدقيقة، مما يجعلها أكثر عرضة للتآكل. تبدأ التغيرات التنكسية في المفاصل عادةً بعد سن الأربعين وتزداد حدتها مع كل عقد من العمر.
-
السمنة وزيادة الوزن: تُشكل السمنة عبئاً هائلاً على المفاصل التي تحمل الوزن، مثل الركبتين والوركين والعمود الفقري. كل كيلوغرام إضافي من وزن الجسم يزيد الضغط على الركبتين بمقدار عدة كيلوغرامات عند المشي أو صعود الدرج. هذا الضغط الميكانيكي الزائد يسرع من تآكل الغضاريف ويزيد من خطر الإصابة بالتهاب المفاصل التنكسي وتفاقمه. بالإضافة إلى ذلك، تُفرز الخلايا الدهنية مواد كيميائية التهابية (سيتوكينات) يمكن أن تؤثر سلباً على صحة الغضاريف.
-
الإصابات المفصلية السابقة (الصدمات): أي إصابة سابقة للمفصل، مثل الكسور العظمية التي تمتد إلى سطح المفصل، أو تمزقات الأربطة (مثل الرباط الصليبي في الركبة)، أو تمزقات الغضاريف الهلالية، يمكن أن تغير من ميكانيكا المفصل وتزيد من خطر الإصابة بالتهاب المفاصل التنكسي بعد سنوات عديدة من الإصابة الأولية. حتى الإصابات التي تبدو بسيطة قد تترك آثاراً طويلة الأمد.
-
الإجهاد المتكرر على المفاصل: بعض المهن التي تتطلب حركات متكررة أو حمل أوزان ثقيلة، أو بعض الرياضات عالية التأثير، يمكن أن تضع ضغطاً مزمناً على مفاصل معينة، مما يؤدي إلى تآكل الغضاريف بمرور الوقت. على سبيل المثال، عمال البناء، والرياضيون المحترفون، والأشخاص الذين يمارسون أنشطة تتضمن القرفصاء أو الركوع المتكرر، يكونون أكثر عرضة للخطر.
-
العوامل الوراثية: تلعب الوراثة دوراً مهماً في قابلية الفرد للإصابة بالتهاب المفاصل التنكسي. إذا كان هناك تاريخ عائلي للمرض، خاصة في الوالدين أو الأشقاء، فإن خطر الإصابة يزداد. قد تؤثر الجينات على جودة الغضروف، أو شكل المفصل، أو قدرة الجسم على إصلاح التلف.
-
التشوهات الخلقية أو التنموية للمفاصل: يمكن أن تؤدي التشوهات في شكل المفصل عند الولادة أو التي تتطور خلال النمو، مثل خلل التنسج الوركي (Hip Dysplasia) أو تقوس الساقين (Bowlegs) أو تفحج الساقين (Knock-knees)، إلى توزيع غير متساوٍ للضغط على الغضاريف، مما يسرع من تآكلها وتطور التهاب المفاصل التنكسي.
-
الأمراض الأيضية والالتهابية الأخرى: بعض الحالات الطبية مثل داء السكري، وداء ترسب الأصبغة الدموية (Hemochromatosis)، وداء ويلسون (Wilson's Disease)، والنقرس (Gout)، والتهاب المفاصل الروماتويدي (Rheumatoid Arthritis) يمكن أن تزيد من خطر الإصابة بالتهاب المفاصل التنكسي الثانوي، إما عن طريق التأثير المباشر على الغضروف أو عن طريق إحداث التهاب مزمن في المفصل.
-
الجنس: النساء أكثر عرضة للإصابة بالتهاب المفاصل التنكسي من الرجال، خاصة بعد سن اليأس، مما يشير إلى دور محتمل للهرمونات في تطور المرض.
إن فهم هذه العوامل يُمكن الأفراد من اتخاذ خطوات استباقية للحد من المخاطر، مثل الحفاظ على وزن صحي، وتجنب الإصابات، وممارسة الرياضة بشكل آمن.
جدول 1: مقارنة بين عوامل الخطر القابلة للتعديل وغير القابلة للتعديل لالتهاب المفاصل التنكسي
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| السمنة وزيادة الوزن (Obesity and Overweight) | التقدم في العمر (Age) |
| الإصابات المفصلية السابقة (Previous Joint Injuries) | العوامل الوراثية والتاريخ العائلي (Genetics/Family History) |
| الإجهاد المتكرر على المفاصل (Repetitive Joint Stress) | الجنس (Gender - النساء أكثر عرضة) |
| ضعف العضلات المحيطة بالمفصل (Weak Periarticular Muscles) | التشوهات الخلقية أو التنموية للمفاصل (Congenital/Developmental Deformities) |
| بعض الأمراض الأيضية (e.g., Diabetes, Hemochromatosis) | العرق (Ethnicity - بعض المجموعات أكثر عرضة) |
| سوء التغذية ونقص الفيتامينات (Malnutrition/Vitamin Deficiencies) |
4. الأعراض والعلامات التحذيرية
تتطور أعراض التهاب المفاصل التنكسي عادةً ببطء وتتفاقم بمرور الوقت، مما يجعلها في البداية قد تكون خفيفة وغير ملحوظة، ولكنها سرعان ما تبدأ في التأثير بشكل كبير على الأنشطة اليومية ونوعية حياة المريض. تختلف الأعراض في شدتها وموقعها اعتماداً على المفصل المصاب ومدى تآكل الغضروف. من المهم جداً الانتباه إلى هذه العلامات التحذيرية المبكرة لطلب المشورة الطبية في الوقت المناسب، خاصة مع خبير مثل الأستاذ الدكتور محمد هطيف في صنعاء، الذي يمكنه تقديم التشخيص الدقيق والعلاج الفعال.
من أبرز الأعراض والعلامات التحذيرية لالتهاب المفاصل التنكسي:
-
الألم المفصلي: يُعد الألم هو العرض الأكثر شيوعاً والمحرك الرئيسي لطلب المساعدة الطبية. في البداية، قد يكون الألم خفيفاً ويظهر فقط بعد النشاط البدني أو بعد فترات طويلة من الوقوف أو المشي. على سبيل المثال، قد يشعر المريض بألم في الركبة بعد صعود الدرج أو بعد نزهة طويلة. مع تقدم المرض، يصبح الألم أكثر شدة وتكراراً، وقد يظهر حتى أثناء الراحة أو أثناء النوم، مما يؤثر على جودة النوم ويسبب الأرق. يتفاقم الألم عادةً مع الحركة أو حمل الوزن ويتحسن مع الراحة، على عكس الألم الالتهابي الذي قد يتحسن مع الحركة.
-
التصلب المفصلي: يعاني المرضى غالباً من تصلب في المفصل المصاب، خاصة بعد فترات من عدم النشاط، مثل الاستيقاظ في الصباح أو بعد الجلوس لفترة طويلة. يُعرف هذا التصلب بـ "ظاهرة التصلب الهلامي" (Gelling Phenomenon)، حيث يشعر المفصل وكأنه "متجمد" أو "متصلب" ويحتاج إلى بعض الوقت والحركة الخفيفة ليصبح أكثر مرونة. عادةً ما يستمر هذا التصلب لمدة تقل عن 30 دقيقة في التهاب المفاصل التنكسي، على عكس التهاب المفاصل الالتهابي الذي قد يستمر لساعات.
-
فقدان المرونة أو نطاق الحركة: مع تآكل الغضروف وتكون النتوءات العظمية (Osteophytes)، يصبح من الصعب تحريك المفصل المصاب بكامل نطاق حركته الطبيعي. قد يجد المريض صعوبة في ثني الركبة بالكامل، أو مد الذراع فوق الرأس، أو تدوير الرقبة. هذا القيد في الحركة يؤثر بشكل مباشر على القدرة على أداء المهام اليومية، مثل ارتداء الملابس، أو الوصول إلى الأشياء، أو القيادة.
-
صوت الطقطقة أو الاحتكاك (الفرقعة): قد يسمع المريض أو يشعر بصوت طقطقة، أو فرقعة، أو احتكاك (Crepitus) عند تحريك المفصل المصاب. هذا الصوت ينتج عن احتكاك الأسطح العظمية الخشنة ببعضها البعض نتيجة لتآكل الغضروف، أو بسبب حركة النتوءات العظمية. قد يكون هذا الصوت مصحوباً بالألم أو لا يكون.
-
التورم: في بعض الحالات، قد يحدث تورم حول المفصل المصاب، والذي قد يكون ناتجاً عن تراكم السوائل داخل المفصل (Effusion) بسبب التهاب الغشاء الزلالي الثانوي، أو بسبب تكون نتوءات عظمية كبيرة. قد يكون التورم خفيفاً أو ملحوظاً، وقد يكون مصحوباً بحرارة في المفصل.
-
الضعف أو عدم الاستقرار: قد يشعر المريض بضعف في العضلات المحيطة بالمفصل المصاب، أو بعدم استقرار المفصل، مما يزيد من خطر السقوط. على سبيل المثال، قد يشعر المريض بأن ركبته "تتخلى عنه" أو "تنهار" فجأة أثناء المشي.
-
النتوءات العظمية (العقد): في مفاصل اليدين، قد تظهر نتوءات عظمية صلبة على المفاصل الصغيرة للأصابع، مثل عقد هيبردن (Heberden's nodes) في المفاصل البعيدة للأصابع وعقد بوشار (Bouchard's nodes) في المفاصل القريبة. هذه العقد قد تكون مؤلمة في البداية ثم تصبح غير مؤلمة مع مرور الوقت، ولكنها قد تسبب تشوهاً في شكل الأصابع.
-
تغير في شكل المفصل: في المراحل المتقدمة من المرض، قد يتغير شكل المفصل بشكل ملحوظ بسبب تآكل الغضروف وتكون النتوءات العظمية، مما يؤدي إلى تشوهات واضحة، مثل تقوس الساقين في حالة إصابة الركبتين.
تتطلب هذه الأعراض اهتماماً طبياً، وكلما تم تشخيصها والتعامل معها مبكراً، كانت النتائج أفضل في إدارة الألم والحفاظ على وظيفة المفصل.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لالتهاب المفاصل التنكسي على مزيج من التقييم السريري الشامل والفحوصات التصويرية، وأحياناً بعض الفحوصات المخبرية لاستبعاد حالات أخرى. يمتلك الأستاذ الدكتور محمد هطيف في صنعاء الخبرة والمعرفة اللازمة لتوجيه المرضى خلال هذه العملية التشخيصية المعقدة، لضمان الحصول على صورة واضحة وشاملة لحالة المفصل المصاب وتحديد أفضل مسار علاجي.
تتضمن طرق التشخيص الدقيقة ما يلي:
-
التاريخ المرضي الشامل (Patient History):
يبدأ التشخيص دائماً بأخذ تاريخ مرضي مفصل من المريض. سيستفسر الأستاذ الدكتور محمد هطيف عن طبيعة الألم (متى بدأ، ما الذي يزيده أو يخففه، هل هو مستمر أم متقطع)، وموقع الألم، ووجود أي تصلب صباحي أو بعد الراحة، ومدى تأثير الأعراض على الأنشطة اليومية. كما سيسأل عن أي إصابات سابقة للمفصل، أو تاريخ عائلي لالتهاب المفاصل، أو وجود أمراض مزمنة أخرى (مثل السكري أو النقرس)، وأي أدوية يتناولها المريض. هذه المعلومات حيوية لتكوين فهم أولي للحالة. -
الفحص البدني (Physical Examination):
يُعد الفحص البدني جزءاً لا يتجزأ من عملية التشخيص. سيقوم الدكتور هطيف بتقييم المفصل المصاب بعناية، وذلك من خلال:- الجس (Palpation): للتحقق من وجود أي ألم عند لمس المفصل، أو تورم، أو حرارة.
- تقييم نطاق الحركة (Range of Motion): سيطلب من المريض تحريك المفصل في اتجاهات مختلفة لتقييم مدى المرونة وتحديد أي قيود في الحركة، سواء كانت نشطة (يؤديها المريض بنفسه) أو سلبية (يساعد الطبيب المريض في أدائها).
- اختبارات الاستقرار (Stability Tests): لتقييم قوة الأربطة المحيطة بالمفصل.
- ملاحظة المشية (Gait Analysis): في حالة إصابة مفاصل الأطراف السفلية، سيلاحظ الطبيب طريقة مشي المريض للبحث عن أي عرج أو أنماط مشي غير طبيعية تشير إلى الألم أو ضعف المفصل.
- تقييم قوة العضلات (Muscle Strength): لتقييم أي ضعف في العضلات المحيطة بالمفصل.
- البحث عن الفرقعة (Crepitus): قد يشعر الطبيب أو يسمع صوت احتكاك أو طقطقة عند تحريك المفصل.
-
الفحوصات التصويرية (Imaging Tests):
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص وتقييم مدى تلف المفصل.-
الأشعة السينية (X-rays):
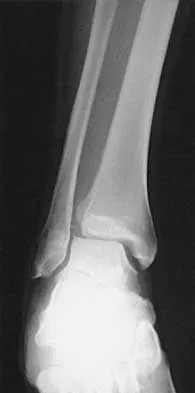
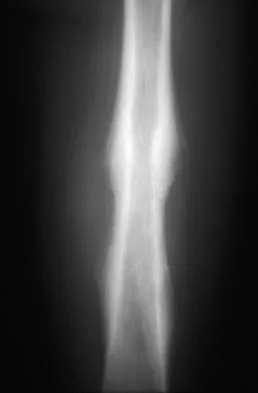
هي الفحص التصويري الأكثر شيوعاً والأولى التي تُطلب. يمكن للأشعة السينية أن تظهر علامات مميزة لالتهاب المفاصل التنكسي، مثل:
- تضيق المسافة المفصلية (Joint Space Narrowing): وهو مؤشر على تآكل الغضروف.
- تكون النتوءات العظمية (Osteophytes): وهي زوائد عظمية تتكون على حواف المفصل.
- تصلب العظم تحت الغضروفي (Subchondral Sclerosis): زيادة كثافة العظم تحت الغضروف المتآكل.
- تكيسات تحت الغضروف (Subchondral Cysts): جيوب صغيرة مملوءة بالسوائل تتكون في العظم.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم التصوير بالرنين المغناطيسي لتقديم صور أكثر تفصيلاً للأنسجة الرخوة، مثل الغضاريف والأربطة والأوتار، بالإضافة إلى العظام. يمكن أن يكشف عن تلف الغضروف في مراحله المبكرة، وتورم نخاع العظم، والتهاب الغشاء الزلالي، وتمزقات الأربطة أو الغضاريف الهلالية التي قد تكون سبباً ثانوياً لالتهاب المفاصل التنكسي. يُعد الرنين المغناطيسي مفيداً بشكل خاص عندما تكون الأشعة السينية غير حاسمة أو عندما يشتبه الطبيب في وجود مشاكل أخرى داخل المفصل.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم التصوير المقطعي المحوسب في حالات معينة لتقييم التشوهات العظمية المعقدة أو لتخطيط الجراحة، حيث يوفر صوراً ثلاثية الأبعاد للعظام.
-
الأشعة السينية (X-rays):
هي الفحص التصويري الأكثر شيوعاً والأولى التي تُطلب. يمكن للأشعة السينية أن تظهر علامات مميزة لالتهاب المفاصل التنكسي، مثل:
-
الفحوصات المخبرية (Laboratory Tests):
لا توجد فحوصات دم محددة لتشخيص التهاب المفاصل التنكسي. ومع ذلك، قد يطلب الدكتور
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك