اكتشف كسر مونتيجيا: دليلك الشامل للتشخيص والعلاج والتعافي
الخلاصة الطبية
دليلك الشامل حول اكتشف كسر مونتيجيا: دليلك الشامل للتشخيص والعلاج والتعافي يبدأ من هنا، اكتشف: كسر مونتيجيا.. دليل النجاة لامتحان FRCS! كسور مونتيجيا إصابة معقدة في الساعد تتميز بكسر في عظم الزند قرب المرفق، يصاحبه خلع رأس عظم الكعبرة بنفس المفصل. تتطلب تشخيصًا وعلاجًا دقيقًا وفوريًا، غالبًا جراحيًا، لتجنب المضاعفات واستعادة وظيفة الذراع بالكامل، وهي أكثر شيوعًا في الأطفال.
كسور مونتيجيا: دليلك الشامل للتشخيص والعلاج والتعافي تحت إشراف الأستاذ الدكتور محمد هطيف
كسور مونتيجيا هي واحدة من أكثر إصابات الساعد تعقيدًا وتحديًا، وتتطلب فهمًا عميقًا للتشريح الدقيق لمفصل المرفق والساعد وخبرة جراحية فائقة للتعامل معها بنجاح. إنها ليست مجرد كسر بسيط، بل هي مزيج معقد من كسر في عظم الزند (Ulna) يترافق مع خلع في رأس عظم الكعبرة (Radius) عند مفصل المرفق. هذا التزامن في الإصابتين يجعلها حالة فريدة تستدعي اهتمامًا خاصًا وتشخيصًا دقيقًا وعلاجًا فوريًا لتجنب المضاعفات الخطيرة التي قد تؤثر على وظيفة الذراع مدى الحياة.
سواء كنت والدًا لطفل تعرض لسقوط، أو رياضيًا يعاني من إصابة مباشرة، أو حتى مريضًا يبحث عن إجابات حول هذه الحالة النادرة، فإن هذا الدليل الشامل سيوفر لك كل المعلومات الضرورية. سنغوص عميقًا في تفاصيل هذه الكسور، بدءًا من آليات الإصابة وتشريح المنطقة المتأثرة، وصولًا إلى أحدث طرق التشخيص وأكثر خيارات العلاج فعالية، بالإضافة إلى خطة شاملة لإعادة التأهيل.
يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري والمفاصل والكتف في جامعة صنعاء، رائدًا في مجال علاج هذه الإصابات المعقدة. بخبرة تتجاوز العشرين عامًا، ومعتمداً على أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery)، والمناظير ثلاثية ورباعية الأبعاد (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty)، يُقدم الدكتور هطيف رعاية طبية لا مثيل لها في صنعاء واليمن بأكمله. التزامه بالصدق الطبي والدقة في التشخيص والتخطيط العلاجي يجعله الخيار الأول للمرضى الذين يبحثون عن استعادة كاملة لوظيفة ذراعهم. دعنا نبدأ رحلتنا في فهم كسور مونتيجيا والتعافي منها.
تشريح مفصل المرفق والساعد: أساس فهم كسور مونتيجيا
لفهم كسور مونتيجيا حق الفهم، لا بد لنا من إلقاء نظرة مفصلة على التركيب التشريحي لمفصل المرفق والساعد، فالتفاعل الدقيق بين عظامه وأربطته هو ما يتأثر بهذه الإصابة.
يتكون الساعد من عظمتين رئيسيتين:
1.
عظم الزند (Ulna):
هو العظم الأطول والأكثر ثباتًا في الساعد، ويشكل الجزء الأكبر من مفصل المرفق، تحديدًا مع عظم العضد (Humerus) في مفصل المفصل البكري (Humeroulnar joint). يلعب الزند دورًا حاسمًا في استقرار المرفق وحركاته، وخاصة حركات الثني والمد.
2.
عظم الكعبرة (Radius):
هو العظم الآخر في الساعد، وأقصر من الزند. يتميز رأسه المستدير عند الجزء العلوي، والذي يتمفصل مع عظم العضد (في مفصل العضدي الكعبري Humeroradial joint) ومع الزند (في المفصل الكعبري الزندي القريب Proximal Radioulnar joint). يسمح هذا المفصل الأخير لحركة دوران الساعد (Pronation و Supination).
مفصل المرفق (Elbow Joint):
هو مفصل معقد يتكون من ثلاثة مفاصل فرعية:
*
المفصل العضدي الزندي (Humeroulnar Joint):
بين البكرة العضدية (Trochlea of Humerus) والشق البكري للزند (Trochlear Notch of Ulna)، مسؤول بشكل أساسي عن حركات الثني والمد.
*
المفصل العضدي الكعبري (Humeroradial Joint):
بين رؤيس العضد (Capitellum of Humerus) ورأس الكعبرة (Radial Head)، يساهم في الثني والمد والدوران.
*
المفصل الكعبري الزندي القريب (Proximal Radioulnar Joint):
بين رأس الكعبرة والشق الكعبري للزند (Radial Notch of Ulna). يُعد هذا المفصل حيويًا لحركات دوران الساعد (الكَبّ والاستلقاء).
الأربطة: تدعم هذه العظام وتوفر استقرار المفصل مجموعة قوية من الأربطة، أبرزها الرباط الجانبي الإنسي (Medial Collateral Ligament) والرباط الجانبي الوحشي (Lateral Collateral Ligament)، بالإضافة إلى الرباط الحلقي (Annular Ligament) الذي يحيط برأس الكعبرة ويثبته في الشق الكعبري للزند، وهو رباط بالغ الأهمية في سياق كسور مونتيجيا.
عندما يحدث كسر مونتيجيا، فإن الكسر في الزند غالبًا ما يؤدي إلى اختلال في المحاذاة الطبيعية بين الزند والكعبرة، مما يضغط على الرباط الحلقي ويسبب تمزقه أو إجهاده، وبالتالي يخلع رأس الكعبرة من مكانه. إن فهم هذه الشبكة المعقدة من العظام والأربطة هو حجر الزاوية في تشخيص وعلاج هذه الإصابة بشكل فعال، وهو ما يميز دقة الأستاذ الدكتور محمد هطيف في التعامل مع هذه الحالات.
أنواع كسور مونتيجيا وتصنيفاتها: تصنيف بادو والمزيد
تصنف كسور مونتيجيا بشكل رئيسي بناءً على اتجاه خلع رأس الكعبرة وموقع وخصائص كسر الزند. يُعد تصنيف بادو (Bado Classification) هو الأكثر شيوعًا وشمولية ويُستخدم لتوجيه التشخيص والعلاج. يتميز الأستاذ الدكتور محمد هطيف بخبرته العميقة في فهم هذه التصنيفات وتطبيقها لتقديم العلاج الأمثل.
| نوع كسر مونتيجيا (تصنيف بادو) | وصف الكسر | اتجاه خلع رأس الكعبرة | آلية الإصابة الشائعة | ملاحظات هامة |
|---|---|---|---|---|
| النوع الأول (I) | كسر في ثلث الزند العلوي أو الأوسط، يكون الكسر عادةً مائلًا أو عرضيًا، مع انحناء أو انزياح قمته للأمام (Anterior Angulation). | أمامي (Anterior) | السقوط على يد ممدودة مع تدوير الساعد (Pronation) والمرفق في حالة بسط جزئي. غالبًا ما ينجم عن قوة فرط البسط (Hyperextension) أو انحراف الساعد. | الأكثر شيوعًا (حوالي 60%) ، خاصة في الأطفال. يتطلب تثبيتًا دقيقًا لكسر الزند واستقرارًا لرأس الكعبرة بعد الرد. |
| النوع الثاني (II) | كسر في ثلث الزند العلوي أو الأوسط، يكون الكسر عادةً مائلاً، مع انحناء أو انزياح قمته للخلف (Posterior Angulation). | خلفي (Posterior) | السقوط على المرفق المثني أو إصابة مباشرة على الجزء الخلفي من المرفق. غالبًا ما يرتبط بقوة فرط الثني (Hyperflexion) أو قوة مباشرة على الجزء الخلفي من الزند. | ثاني أكثر الأنواع شيوعًا (حوالي 15%) . قد يترافق مع إصابات في الرباط الجانبي الإنسي. |
| النوع الثالث (III) | كسر في مشاش الزند القريب (Metaphyseal Fracture of Ulna)، غالبًا ما يكون الكسر تحت المفصل مباشرة، أو بالقرب من نتوء الزند الأولي (Olecranon) أو نتوء إكليلي (Coronoid Process). | جانبي (Lateral) | إصابة مباشرة على الجزء الوحشي من المرفق أو الساعد، أو قوة إجهاد دوران قوية مع انحراف في المرفق. | الأقل شيوعًا في البالغين (حوالي 5%)، ولكن أكثر شيوعًا نسبيًا في الأطفال الأصغر سنًا. قد يكون رد رأس الكعبرة أكثر صعوبة بسبب تمزق واسع في الرباط الحلقي. |
| النوع الرابع (IV) | كسر في الزند (عادةً في الثلث العلوي أو الأوسط) وكسر مصاحب في عظم الكعبرة (في نفس الساعد)، مع خلع أمامي لرأس الكعبرة. | أمامي (Anterior) | قوة عالية التأثير تؤثر على الساعد بالكامل، مما يسبب كسرًا في كلتا العظمتين بالإضافة إلى خلع رأس الكعبرة. غالبًا ما يكون السقوط على يد ممدودة مع قوة محورية كبيرة. | الأكثر ندرة (أقل من 5%) والأكثر تعقيدًا. يتطلب معالجة شاملة لكلا الكسرين والخلع. غالبًا ما يكون رد خلع الكعبرة مستقرًا بعد تثبيت كسري الزند والكعبرة. |
آليات الإصابة العامة:
تحدث كسور مونتيجيا عادةً نتيجة قوة خارجية تؤثر على الساعد أو المرفق. في الأطفال، غالبًا ما يكون السبب هو السقوط على يد ممدودة (FOOSH - Fall On Outstretched Hand)، حيث تنتقل قوة الصدمة عبر الساعد إلى المرفق، مما يؤدي إلى كسر الزند وخلع رأس الكعبرة. في البالغين، قد تكون هذه الإصابات ناتجة عن حوادث أكثر شدة مثل حوادث السيارات، الإصابات الرياضية عالية السرعة، أو السقوط من ارتفاعات. يمكن أن تؤدي قوى الدوران القوية أو الانحراف (Varus/Valgus stress) أيضًا إلى هذه الكسور المعقدة.
يُعد الفهم الدقيق للنوع المحدد من كسر مونتيجيا وآلية الإصابة أمرًا بالغ الأهمية لتحديد النهج العلاجي الأنسب، وهو ما يتقنه الأستاذ الدكتور محمد هطيف بفضل خبرته الواسعة واستخدامه لأحدث تقنيات التشخيص والتخطيط الجراحي.
الأعراض والعلامات السريرية لكسور مونتيجيا: متى يجب استشارة الطبيب؟
تتطلب كسور مونتيجيا تشخيصًا فوريًا، وتحديد الأعراض والعلامات السريرية يمكن أن يكون حاسمًا. إذا كنت تشك في وجود هذه الإصابة، فمن الضروري استشارة جراح عظام متخصص على الفور. الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أهمية الكشف المبكر والدقيق لتجنب المضاعفات.
| العرض / العلامة | الوصف التفصيلي | أهمية التشخيص |
| :-------------- | :------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------| ألم حاد ومُحدد عند منطقة الكسر، يزداد سوءًا بالحركة أو بالضغط على الساعد. | من العلامات الأولية والأكثر وضوحًا. |
|
تورم وكدمات
| تظهر المنطقة المتأثرة متورمة بسبب تجمع السوائل والدم، وقد تظهر كدمات زرقاء أو بنفسجية بعد فترة وجيزة من الإصابة. | يشير إلى وجود إصابة للأنسجة الرخوة والأوعية الدموية. |
|
تشوه واضح في الساعد/المرفق
| قد يظهر الساعد أو المرفق بشكل غير طبيعي، مثل انحناء غير طبيعي في العظم أو بروز غير طبيعي لرأس الكعبرة في غير مكانه الطبيعي (مثل بروز كتلة تحت الجلد). | علامة قوية على وجود خلع وكسر. |
|
صعوبة في تحريك المرفق أو الساعد
| عدم القدرة على ثني أو مد المرفق بالكامل، أو صعوبة شديدة في تدوير الساعد (الكَبّ والاستلقاء). | تشير إلى اختلال في التركيب الميكانيكي للمفصل والساعد. |
|
ألم عند محاولة دوران الساعد
| يزداد الألم بشكل كبير عند محاولة تحريك اليد لأسفل (الكَبّ) أو لأعلى (الاستلقاء). | يؤكد على تأثر المفصل الكعبري الزندي القريب وخلع رأس الكعبرة. |
|
ألم عند لمس رأس الكعبرة
| الألم في الجزء العلوي من الساعد، تحديدًا عند رأس الكعبرة في الجانب الوحشي للمرفق، قد يشير إلى خلع. | علامة مهمة تساعد في تحديد الخلع. |
|
ضعف أو تنميل في اليد/الأصابع
| في بعض الحالات، قد يحدث ضغط أو إصابة للعصب الكعبري الخلفي (Posterior Interosseous Nerve)، مما يؤدي إلى ضعف في حركة الأصابع أو تنميل. | يتطلب تقييمًا عصبيًا عاجلاً لتجنب الضرر الدائم. |
|
علامات وعائية (نادرة)
| تغير في لون الجلد (شحوب)، برودة في اليد، أو ضعف في النبض في الرسغ. | تدل على إصابة الأوعية الدموية وتتطلب تدخلًا طارئًا. |
|
سماع صوت "طقطقة" لحظة الإصابة
| بعض المرضى يصفون سماع صوت مميز لحظة وقوع الإصابة. | يمكن أن يكون مؤشرًا على حدوث كسر أو خلع. |
|
حساسية باللمس في المنطقة
| ألم شديد عند أي لمس للمنطقة المصابة. | تدل على وجود التهاب وتلف في الأنسجة. |
ملاحظات هامة:
*
لا تحاول تعديل أو تحريك الساعد المصاب بنفسك أبدًا.
هذا قد يزيد من الضرر ويسبب مضاعفات إضافية.
*
في الأطفال، قد تكون الأعراض أقل وضوحًا.
قد يرفض الطفل استخدام ذراعه أو يشتكي من ألم مبهم. أي علامة على عدم استخدام الذراع أو التشنج فيها بعد إصابة تستدعي التقييم الطبي.
*
التشخيص المتأخر يزيد من صعوبة العلاج.
كلما تم تشخيص كسر مونتيجيا وعلاجه مبكرًا، كانت فرص الشفاء الكامل أفضل.
يؤكد الأستاذ الدكتور محمد هطيف على أن أيًا من هذه الأعراض، خاصة التشوه أو الألم الشديد مع صعوبة الحركة، يجب أن يدفعك لطلب المشورة الطبية فورًا. فالتشخيص الدقيق والسريع هو الخطوة الأولى نحو التعافي الكامل والآمن.
تشخيص كسور مونتيجيا: الدقة هي المفتاح لنتائج مثالية
يُعد التشخيص الدقيق لكسور مونتيجيا حجر الزاوية في تحديد أفضل مسار علاجي. بسبب طبيعتها المعقدة كإصابة مشتركة بين كسر وخلع، فإن التشخيص الخاطئ أو المتأخر يمكن أن يؤدي إلى نتائج كارثية مثل عدم التئام الكسر، أو عدم استقرار المفصل، أو فقدان دائم لوظيفة الذراع. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول صارم للتشخيص يضمن أعلى مستويات الدقة، مستفيدًا من خبرته الطويلة وأحدث التقنيات.
1. التاريخ المرضي والفحص السريري:
*
التاريخ المرضي:
يبدأ الأستاذ الدكتور هطيف بسؤال المريض أو ذويه عن كيفية حدوث الإصابة (آلية الإصابة)، شدة الألم، الأعراض المرافقة، والتاريخ الطبي السابق. هذه المعلومات الأولية حاسمة في توجيه الفحص.
*
الفحص السريري:
يقوم الدكتور هطيف بفحص دقيق للذراع المصابة، يشمل:
*
الملاحظة البصرية:
البحث عن أي تشوهات واضحة، تورم، كدمات، أو جروح.
*
الجس:
تحديد مناطق الألم والحساسية عند اللمس، وفحص استقرار المفاصل. يولي الدكتور هطيف اهتمامًا خاصًا لجس رأس الكعبرة بحثًا عن أي خلع أو عدم استقرار.
*
تقييم الحركة:
محاولة تقييم نطاق حركة المرفق والساعد، مع الأخذ في الاعتبار الألم.
*
التقييم العصبي الوعائي:
هذا جزء حيوي من الفحص. يتم فحص النبض في الرسغ (الشريان الكعبري والزندّي) للتأكد من سلامة الدورة الدموية، ويتم اختبار وظيفة الأعصاب الرئيسية في اليد والساعد (العصب الكعبري، الزندي، المتوسط) للكشف عن أي إصابات عصبية مرافقة، وخاصة العصب الكعبري الخلفي الذي يمر بالقرب من رأس الكعبرة وقد يتأثر بالخلع.
2. التصوير التشخيصي:
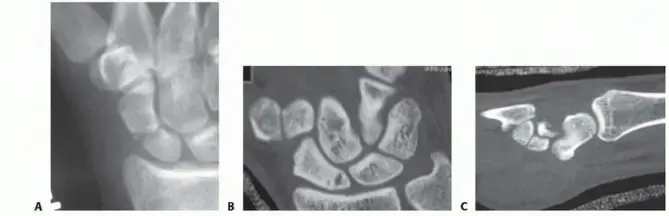
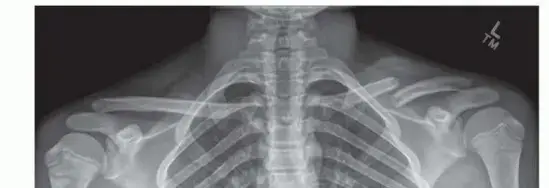
*
الأشعة السينية (X-rays):
هي الفحص التصويري الأول والأساسي لتشخيص كسور مونتيجيا. يطلب الأستاذ الدكتور هطيف عادةً صورًا متعددة للساعد والمرفق:
*
المنظر الأمامي الخلفي (AP View):
لتقييم محاذاة العظام.
*
المنظر الجانبي (Lateral View):
وهو الأهم لتشخيص خلع رأس الكعبرة. في المنظر الجانبي الطبيعي، يجب أن يمر خط يمتد عبر محور رأس الكعبرة (Radiocapitellar Line) عبر مركز رؤيس العضد (Capitellum). في حالة خلع رأس الكعبرة، ينحرف هذا الخط عن رؤيس العضد.
*
صور مائلة (Oblique Views):
قد تكون مفيدة لتقييم الكسور المعقدة أو المشاش.
*
ملاحظة هامة:
في بعض الحالات، قد يتم تشخيص كسر الزند فقط ويتم إغفال خلع رأس الكعبرة، مما يؤدي إلى مضاعفات. يشدد الأستاذ الدكتور هطيف على ضرورة تصوير مفصل المرفق بالكامل، بما في ذلك رأس الكعبرة، لتجنب هذا الخطأ الشائع.
*
الأشعة المقطعية (CT Scan):
في الحالات الأكثر تعقيدًا، أو عند وجود كسور متعددة، أو لتقييم مدى تضرر السطح المفصلي، قد يطلب الدكتور هطيف أشعة مقطعية. توفر الأشعة المقطعية صورًا ثلاثية الأبعاد للعظام، مما يساعد في التخطيط الجراحي الدقيق، خاصة في حالات الكسور التي تمتد إلى المفصل.
*
الرنين المغناطيسي (MRI):
نادرًا ما يكون ضروريًا بشكل روتيني لكسور مونتيجيا الحادة، ولكنه قد يستخدم لتقييم إصابات الأنسجة الرخوة المرافقة، مثل تمزقات الأربطة (خاصة الرباط الحلقي) أو الأضرار الغضروفية، أو في حالات التشخيص المتأخر التي تترافق مع مضاعفات.
إن خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من عقدين، بالإضافة إلى استخدامه لأحدث تقنيات التصوير، تمكنه من تقديم تشخيص دقيق وشامل، مما يضمن وضع خطة علاجية فعالة ومخصصة لكل مريض، لتحقيق أفضل النتائج الممكنة.
خيارات العلاج لكسور مونتيجيا: من التحفظي إلى الجراحي
يعتمد اختيار طريقة العلاج لكسور مونتيجيا على عدة عوامل، بما في ذلك عمر المريض، نوع الكسر (وفقًا لتصنيف بادو)، وجود إصابات أخرى، ودرجة استقرار الكسر والخلع بعد المحاولة الأولية للرد. يتميز الأستاذ الدكتور محمد هطيف بقدرته على تقييم كل حالة بدقة واختيار النهج العلاجي الأمثل، مع الأخذ في الاعتبار أفضل فرص الشفاء والعودة الكاملة للوظيفة.
1. العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي خيارًا رئيسيًا في حالات معينة، خاصة في الأطفال الصغار ذوي القدرة العالية على إعادة التشكيل العظمي والاستجابة لرد الكسر يدويًا.
-
مؤشرات العلاج التحفظي:
- الأطفال الصغار (أقل من 10-12 سنة) الذين يعانون من كسور مونتيجيا المستقرة بعد الرد اليدوي.
- كسور مونتيجيا من النوع الأول التي يمكن ردها يدويًا وتظل مستقرة.
-
الخطوات:
- الرد اليدوي المغلق (Closed Reduction): يتم تحت التخدير (العام أو الموضعي) يقوم الطبيب المتخصص بمناورات محددة لرد كسر الزند وخلع رأس الكعبرة إلى موضعهما التشريحي الطبيعي. تعتمد هذه المناورات على نوع كسر مونتيجيا. على سبيل المثال، في النوع الأول (الأكثر شيوعًا)، قد يتطلب الأمر تمديد الذراع وتطبيق ضغط مباشر على رأس الكعبرة المخلوع مع تدوير الساعد.
- التثبيت بالجبس (Casting): بعد التأكد من نجاح الرد عبر الأشعة السينية، يتم تطبيق جبيرة فوق المرفق (Above-Elbow Cast) لتثبيت الساعد والمرفق في وضع معين يضمن استقرار رأس الكعبرة وعدم تخلعه مرة أخرى. يختلف وضع التثبيت حسب نوع الكسر، فمثلاً في النوع الأول، غالبًا ما يتم تثبيت المرفق في وضع ثني كامل مع تدوير الساعد للأعلى (Supination).
- المراقبة الدورية: يتم إجراء أشعة سينية دورية (عادةً بعد أسبوع وأسبوعين) للتأكد من أن الكسر والخلع ظلا في مكانهما.
- مدة التثبيت: تتراوح عادةً من 4 إلى 8 أسابيع، حسب عمر الطفل ونوع الكسر.
2. العلاج الجراحي (التدخل الجراحي):
يُعد التدخل الجراحي هو الخيار المفضل، بل والضروري، في معظم حالات كسور مونتيجيا، خاصة في البالغين والأطفال الأكبر سنًا، أو عندما يفشل العلاج التحفظي، أو عندما يكون الكسر غير مستقر. الأستاذ الدكتور محمد هطيف هو رائد في استخدام أحدث التقنيات الجراحية لضمان أفضل النتائج.
-
مؤشرات العلاج الجراحي:
- البالغون والمراهقون: بسبب ضعف قدرة العظام على إعادة التشكيل وعدم استقرار الكسور.
- فشل الرد المغلق: عندما لا يمكن رد الكسر والخلع يدويًا.
- عدم استقرار الرد: عندما يعود الخلع بعد الرد المغلق.
- الكسور المفتوحة: حيث يكون هناك اختراق للجلد.
- إصابات الأعصاب أو الأوعية الدموية المرافقة: والتي تتطلب تدخلًا جراحيًا مباشرًا.
- كسور مونتيجيا من النوع الثاني، الثالث، والرابع: غالبًا ما تتطلب التدخل الجراحي.
- الكسور المتأخرة أو غير الملتحمة: حالات تم تشخيصها متأخرًا أو لم يتم علاجها بشكل صحيح.
-
التقنيات الجراحية الرئيسية:
-
الرد المفتوح والتثبيت الداخلي (Open Reduction Internal Fixation - ORIF):
- يتضمن هذا الإجراء عمل شق جراحي للوصول المباشر إلى كسر الزند والخلع في رأس الكعبرة.
- يتم رد كسر الزند بدقة وتثبيته باستخدام شرائح معدنية ومسامير (Plates and Screws). يختار الأستاذ الدكتور هطيف الشرائح المصممة خصيصًا لتوفير أقصى درجات الثبات.
- بعد تثبيت الزند، يتم رد رأس الكعبرة إلى مكانه. في العديد من الحالات، يؤدي تثبيت الزند المستقر إلى استقرار رأس الكعبرة تلقائيًا.
- في بعض الحالات، قد يكون الرباط الحلقي ممزقًا بشكل كبير، وقد يتطلب الأمر إصلاحه أو إعادة بنائه لتحقيق استقرار دائم لرأس الكعبرة.
- قد تُستخدم أسلاك كيرشنر (K-wires) مؤقتًا لتثبيت رأس الكعبرة بعد رده، خاصة في الأطفال، وتُزال هذه الأسلاك بعد أسابيع قليلة.
-
تقنيات متقدمة يستخدمها الأستاذ الدكتور محمد هطيف:
- الجراحة المجهرية (Microsurgery): تُستخدم عند التعامل مع إصابات الأعصاب الدقيقة أو الأوعية الدموية المرافقة.
- المناظير ثلاثية ورباعية الأبعاد (Arthroscopy 4K): في حالات معينة، يمكن استخدام التنظير لتقييم مفصل المرفق وإصلاح بعض الأضرار المفصلية الدقيقة المرافقة، مما يوفر رؤية عالية الدقة ويقلل من التدخل الجراحي.
- جراحات استبدال المفاصل (Arthroplasty): في حالات نادرة جدًا من كسور مونتيجيا المتأخرة التي أدت إلى تآكل مفصلي شديد أو عدم التئام مزمن، قد يكون استبدال مفصل المرفق خيارًا، وهو ما يتقنه الدكتور هطيف.
-
الرد المفتوح والتثبيت الداخلي (Open Reduction Internal Fixation - ORIF):
يضمن الأستاذ الدكتور محمد هطيف، من خلال خبرته الطويلة ومعرفته العميقة بأحدث الأساليب الجراحية، أن يتلقى كل مريض العلاج الأكثر فعالية والمصمم خصيصًا لحالته، مما يؤدي إلى نتائج ممتازة واستعادة شاملة لوظيفة الذراع. إن الدقة والمهارة التي يتمتع بها في غرف العمليات هي ما يميزه كأفضل جراح في صنعاء واليمن.
العملية الجراحية لكسور مونتيجيا: خطوة بخطوة مع الأستاذ الدكتور محمد هطيف
عندما تكون الجراحة هي الخيار الأنسب لعلاج كسر مونتيجيا، يضمن الأستاذ الدكتور محمد هطيف أن يتم الإجراء بأقصى درجات الدقة والمهارة، مستفيدًا من خبرته الطويلة وأحدث التقنيات الجراحية. إليك نظرة مفصلة على الخطوات النموذجية للعملية الجراحية:
1. التخطيط قبل الجراحة:
*
تقييم شامل:
يقوم الدكتور هطيف بمراجعة دقيقة للأشعة السينية، الأشعة المقطعية (إذا كانت متاحة)، والنتائج السريرية لتحديد نوع الكسر بالضبط، مدى الخلع، وأي إصابات مرافقة.
*
مناقشة المريض:
يشرح الدكتور هطيف للمريض (أو لذويه) تفاصيل العملية، بما في ذلك الفوائد والمخاطر المحتملة، وأهداف العلاج، وخطة إعادة التأهيل المتوقعة. يُعرف الدكتور هطيف بصدقه الطبي وشرحه الوافي الذي يطمئن المرضى.
*
التحضير:
يتم إجراء الفحوصات الروتينية قبل الجراحة، والتأكد من استعداد المريض للتخدير العام.
2. التخدير:
* يتم إجراء العملية عادةً تحت التخدير العام لضمان راحة المريض وثباته التام. قد يضاف تخدير موضعي للأعصاب (كتلة عصبية) للمساعدة في التحكم بالألم بعد الجراحة.
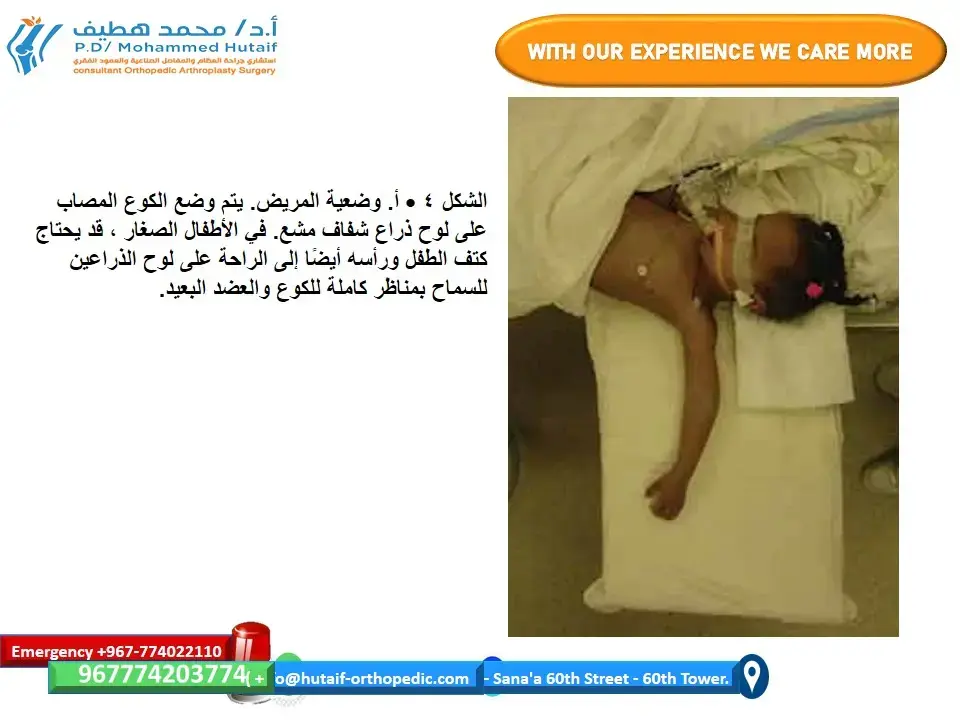
3. الوضع الجراحي والتعقيم:
* يتم وضع المريض على طاولة العمليات في وضع يتيح الوصول الأمثل للمرفق والساعد، غالبًا ما يكون الذراع معلقًا على حامل جانبي.
* يتم تعقيم المنطقة الجراحية بالكامل وتغطيتها بالستائر الجراحية المعقمة لتقليل خطر العدوى.
4. الوصول الجراحي (الشق الجراحي):
* يقوم الدكتور هطيف بعمل شق جراحي على طول الساعد، عادةً في الجانب الخلفي أو الخلفي الوحشي، ليتناسب مع موقع كسر الزند وخلع رأس الكعبرة. يتم اختيار الشق بعناية لتجنب الهياكل الحيوية قدر الإمكان ولتوفير وصول جيد للكسر.
* يتم فصل العضلات والأنسجة الرخوة بلطف للوصول إلى العظمين المصابين.
5. رد كسر الزند (Ulna Fracture Reduction):
* باستخدام أدوات جراحية دقيقة، يقوم الدكتور هطيف برد قطع عظم الزند المكسور إلى محاذاتها التشريحية الصحيحة. يتم التأكد من استعادة الطول والدوران والمحاذاة الزاوية.
* يتم تثبيت الكسر مؤقتًا باستخدام ملاقط خاصة أو أسلاك K.
6. التثبيت الداخلي لكسر الزند (Internal Fixation of Ulna Fracture):
* يستخدم الدكتور هطيف شرائح معدنية حديثة (Plates) ومسامير (Screws) مصممة خصيصًا لعظم الزند. هذه الشرائح مصنوعة عادةً من التيتانيوم أو الفولاذ المقاوم للصدأ وتوفر ثباتًا قويًا للكسر.
* يتم وضع الشريحة بعناية على سطح الزند، وتثبيتها بعدد كافٍ من المسامير فوق وتحت خط الكسر، لضمان استقرار طويل الأمد. تُعرف تقنيات الدكتور هطيف الجراحية بالدقة المتناهية التي تضمن أفضل التئام.
7. رد خلع رأس الكعبرة (Radial Head Reduction):
* بمجرد تثبيت كسر الزند واستعادة طوله ومحاذاة، غالبًا ما يعود رأس الكعبرة تلقائيًا إلى مكانه الطبيعي في المفصل الكعبري الزندي القريب.
* يقوم الدكتور هطيف بفحص استقرار رأس الكعبرة يدويًا. إذا لم يعد رأس الكعبرة بشكل تلقائي أو كان غير مستقر، فإنه يقوم بمناورات لرد الخلع.
* في بعض الحالات، قد يتطلب الأمر إصلاح الرباط الحلقي الممزق، أو إزالة أي أنسجة رخوة (مثل جزء من كبسولة المفصل) قد تكون محصورة داخل المفصل وتعيق الرد.
* في حالات نادرة، خاصة في الأطفال، قد يتم استخدام سلك K رفيع لتثبيت رأس الكعبرة مؤقتًا في مكانه بعد الرد، ويتم إزالة هذا السلك في عيادة الدكتور هطيف بعد بضعة أسابيع.
8. تقييم الاستقرار ووظيفة المفصل:
* بعد التثبيت والرد، يقوم الدكتور هطيف بتحريك المرفق والساعد بلطف للتأكد من استقرار الكسر وخلع رأس الكعبرة، والتحقق من نطاق الحركة.
* قد يتم إجراء أشعة سينية في غرفة العمليات (باستخدام جهاز فلوروسكوبي) للتأكد من المحاذاة الدقيقة للعظام واستقرار التثبيت.
9. إغلاق الجرح:
* بعد التأكد من استقرار جميع المكونات، يتم غسل الجرح بمحلول ملحي معقم.
* يتم إصلاح الأنسجة الرخوة والعضلات والطبقات تحت الجلد، ثم يتم إغلاق الجلد باستخدام خيوط جراحية أو دبابيس طبية.
* يتم وضع ضمادة معقمة وربما جبيرة لدعم الذراع وحمايته في الأيام الأولى بعد الجراحة.
يُعد الأستاذ الدكتور محمد هطيف من أبرز جراحي العظام الذين يطبقون هذه الإجراءات بأقصى درجات الكفاءة والاحترافية. خبرته في استخدام أدوات حديثة مثل المناظير 4K والجراحة المجهرية تضمن نتائج جراحية ممتازة وتقلل من المضاعفات، مما يجعله وجهة المرضى في صنعاء واليمن الذين يبحثون عن الأفضل في علاج كسور الساعد المعقدة.
المضاعفات المحتملة لكسور مونتيجيا وكيفية تجنبها
على الرغم من التقدم في تقنيات التشخيص والعلاج، يمكن أن تترافق كسور مونتيجيا، بسبب طبيعتها المعقدة، مع مجموعة من المضاعفات إذا لم يتم التعامل معها بشكل صحيح وسريع. يُشدد الأستاذ الدكتور محمد هطيف على أهمية التشخيص الدقيق والعلاج الفوري والفعال لتجنب هذه المضاعفات، مستخدمًا خبرته الواسعة للتقليل من مخاطرها.
1. المضاعفات المبكرة (بعد الإصابة مباشرة أو بعد الجراحة بفترة قصيرة):
*
إصابة الأعصاب:
العصب الكعبري الخلفي (Posterior Interosseous Nerve - PIN) يمر بالقرب من رأس الكعبرة وهو الأكثر عرضة للإصابة أثناء الخلع أو الرد. قد تؤدي إصابته إلى ضعف في بسط الأصابع والرسغ (Drop Wrist). يحرص الدكتور هطيف على التقييم العصبي الدقيق قبل وبعد العلاج.
*
إصابة الأوعية الدموية:
نادرة، ولكنها ممكنة، وقد تؤدي إلى نقص التروية في الساعد واليد إذا لم يتم اكتشافها وعلاجها فورًا.
*
متلازمة الحيز (Compartment Syndrome):
زيادة الضغط داخل المساحات العضلية المغلقة في الساعد، مما يهدد بتلف العضلات والأعصاب. تتطلب تدخلًا جراحيًا طارئًا (بضع اللفافة Fasciotomy).
*
العدوى:
أي عملية جراحية تحمل خطر العدوى. يتبع الدكتور هطيف بروتوكولات تعقيم صارمة ويصف المضادات الحيوية الوقائية لتقليل هذا الخطر.
*
الرد غير المستقر أو المتكرر للخلع:
بعد الرد اليدوي أو الجراحي، قد يعود رأس الكعبرة للخلع إذا لم يكن التثبيت كافيًا أو إذا كانت هناك أنسجة رخوة عالقة.
2. المضاعفات المتأخرة (بعد أسابيع أو شهور من العلاج):
*
عدم التئام الكسر (Non-union) أو التئام خاطئ (Malunion):
*
عدم التئام:
فشل عظم الزند في الالتئام بشكل كامل. قد يتطلب جراحة إضافية (مثل ترقيع العظام).
*
التئام خاطئ:
التئام عظم الزند في وضع غير صحيح، مما يؤدي إلى تشوه في الساعد وفقدان وظيفة الدوران.
*
خلع رأس الكعبرة المزمن أو المتكرر:
إذا لم يتم استعادة استقرار مفصل المرفق بشكل كامل، قد يبقى رأس الكعبرة في حالة خلع دائم أو يتخلع بشكل متكرر، مما يؤدي إلى ألم وتشوه وفقدان دائم لوظيفة الساعد (خاصة حركات الدوران).
*
تيبس المرفق/الساعد:
بعد فترة التثبيت أو الجراحة، قد يصاب المرفق والساعد بالتيبس، مما يقلل من نطاق الحركة. العلاج الطبيعي المكثف ضروري لتجنب هذه المضاعفة.
*
التهاب المفاصل التنكسي (Osteoarthritis):
على المدى الطويل، يمكن أن يؤدي الخلع المزمن لرأس الكعبرة أو التئام الكسر بشكل خاطئ إلى تآكل غضروف المفصل، مما يسبب الألم وتيبسًا.
*
التعظم المغاير (Heterotopic Ossification):
تكوّن عظم جديد في الأنسجة الرخوة حول المفصل، مما يحد من الحركة ويسبب الألم.
*
إزالة الأجهزة الجراحية (Hardware Removal):
في بعض الحالات، قد يحتاج المريض إلى جراحة ثانية لإزالة الشرائح والمسامير بعد التئام الكسر، خاصة إذا كانت تسبب ألمًا أو تهيجًا.
كيفية تجنب المضاعفات (دور الأستاذ الدكتور محمد هطيف):
*
التشخيص الدقيق والفوري:
يعتمد الدكتور هطيف على خبرته المتميزة واستخدام أحدث تقنيات التصوير لتحديد نوع الكسر والخلع بدقة وتحديد أي إصابات مرافقة.
*
اختيار الخيار العلاجي الأمثل:
بناءً على تقييم شامل، يقرر الدكتور هطيف ما إذا كان العلاج التحفظي مناسبًا أم أن التدخل الجراحي ضروري، ويوصي بالتقنية الجراحية الأكثر فعالية.
*
المهارة الجراحية الفائقة:
بصفته أستاذًا في جراحة العظام بخبرة 20 عامًا، يجري الدكتور هطيف العمليات بدقة متناهية، مستخدمًا أحدث الأدوات والتقنيات (مثل الجراحة المجهرية والمناظير 4K) لتقليل مخاطر إصابة الأنسجة الرخوة والأعصاب والأوعية الدموية.
*
التثبيت المستقر:
يضمن استخدام الشرائح والمسامير الحديثة تثبيتًا قويًا للكسر، مما يعزز فرص الالتئام الصحيح ويمنع عدم استقرار رأس الكعبرة.
*
المتابعة الدقيقة:
يلتزم الدكتور هطيف ببروتوكول متابعة صارم بعد العلاج، يتضمن فحوصات سريرية وأشعة سينية دورية لمراقبة عملية الشفاء واكتشاف أي علامات مبكرة للمضاعفات.
*
برنامج إعادة التأهيل الشامل:
يوفر الدكتور هطيف توجيهات مفصلة لبرنامج العلاج الطبيعي الذي يبدأ مبكرًا ويستمر لفترة كافية لاستعادة كامل نطاق الحركة والقوة، وبالتالي تقليل خطر التيبس والتعظم المغاير.
من خلال هذه الرعاية الشاملة والدقيقة، يضمن الأستاذ الدكتور محمد هطيف أفضل النتائج الممكنة لمرضى كسور مونتيجيا، ويساهم في تجنب المضاعفات التي قد تؤثر على جودة حياتهم.
برنامج إعادة التأهيل بعد كسور مونتيجيا: استعادة الوظيفة الكاملة
يُعد برنامج إعادة التأهيل جزءًا لا يتجزأ من العلاج الناجح لكسور مونتيجيا، سواء بعد العلاج التحفظي أو الجراحي. الهدف الأساسي هو استعادة كامل نطاق حركة المرفق والساعد، وتقوية العضلات المحيطة، واستعادة القوة والوظيفة الكاملة للذراع المصابة. يُقدم الأستاذ الدكتور محمد هطيف توجيهات شاملة ودقيقة لبرنامج التأهيل، غالبًا بالتعاون مع أخصائيي العلاج الطبيعي، لضمان أفضل النتائج.
مراحل إعادة التأهيل:
المرحلة الأولى: مرحلة التثبيت والحماية (أسابيع 0-6 تقريبًا)
*
الهدف:
حماية الكسر والخلع أثناء الالتئام الأولي، وتقليل الألم والتورم.
*
بعد العلاج التحفظي (الجبس):
* يظل الساعد والمرفق مثبتين في الجبس.
*
التمارين:
تركز على حركة الأصابع والرسغ والكتف (الذراع غير المصابة)، بالإضافة إلى تمارين خفيفة للقبضة في اليد المصابة، للحفاظ على الدورة الدموية وتجنب التيبس في المفاصل غير المصابة.
*
إدارة الألم والتورم:
استخدام مسكنات الألم والثلج (إذا سمح الطبيب).
*
الملاحظة:
مراقبة علامات العدوى أو المضاعفات.
*
بعد الجراحة (التثبيت الداخلي):
* يتم وضع جبيرة أو دعامة لحماية الذراع.
*
التمارين:
تبدأ عادةً في غضون أيام قليلة تحت إشراف أخصائي العلاج الطبيعي.
*
حركة الكتف والرسغ والأصابع:
نشطة.
*
حركة المرفق والساعد:
قد تبدأ حركات سلبية لطيفة جدًا (يُحرك المعالج الذراع دون جهد من المريض) للمرفق والساعد (مثل ثني ومد خفيف جدًا) ضمن نطاق آمن يحدده الدكتور هطيف، لمنع التيبس المبكر.
*
العناية بالجرح:
الحفاظ على نظافة الجرح ومراقبته.
المرحلة الثانية: استعادة نطاق الحركة المبكرة (أسابيع 6-12 تقريبًا)
*
الهدف:
زيادة تدريجية في نطاق حركة المرفق والساعد.
*
بعد إزالة الجبس (للعلاج التحفظي) أو السماح بذلك (بعد الجراحة):
*
تمارين الثني والمد للمرفق:
تبدأ بتمارين لطيفة وتزداد تدريجيًا. يمكن استخدام العلاج الحراري قبل التمارين لزيادة مرونة الأنسجة.
*
تمارين الكَبّ والاستلقاء للساعد (Pronation/Supination):
هذه حركات بالغة الأهمية ويجب استعادتها بحذر. يبدأ المريض بتحريك الساعد ببطء.
*
تمارين تمديد لطيفة (Stretching):
للحفاظ على مرونة الأنسجة المحيطة بالمفصل.
*
التمارين المائية:
قد تكون مفيدة لتقليل الضغط على المفصل أثناء الحركة.
*
العلاج اليدوي:
قد يقوم أخصائي العلاج الطبيعي بتطبيق تقنيات العلاج اليدوي لتعبئة المفصل وزيادة نطاق الحركة.
*
مراقبة الألم والتورم:
تجنب الحركات التي تسبب ألمًا شديدًا.
المرحلة الثالثة: مرحلة القوة والوظيفة (أسابيع 12 فما بعدها)
*
الهدف:
استعادة كامل القوة والتحمل والوظيفة للذراع.
*
تمارين التقوية:
*
تقوية المرفق والساعد:
تمارين باستخدام أوزان خفيفة، أو أشرطة مقاومة، أو وزن الجسم (مثل الضغط على الحائط).
*
تقوية عضلات القبضة والرسغ:
تمارين باستخدام كرة الضغط أو الدمبل.
*
تمارين الكتف:
لضمان التوازن العضلي الشامل للطرف العلوي.
*
تمارين التنسيق والبراعة:
استعادة المهارات الحركية الدقيقة.
*
العودة التدريجية للأنشطة:
* العودة إلى الأنشطة اليومية العادية تدريجيًا.
* العودة إلى العمل أو الرياضة يجب أن تكون تدريجية ووفقًا لتعليمات الدكتور هطيف وأخصائي العلاج الطبيعي.
* تجنب الأنشطة ذات التأثير العالي أو رفع الأثقال الشديدة حتى يتم الحصول على موافقة طبية كاملة.
دور الأستاذ الدكتور محمد هطيف في التأهيل:
*
التوجيه المبكر:
يقدم الدكتور هطيف خطة تأهيل أولية فور انتهاء العلاج (سواء كان جبسًا أو جراحة).
*
المتابعة الدورية:
يتابع الدكتور هطيف تقدم المريض في التأهيل، ويجري الفحوصات السريرية والأشعة السينية لتقييم التئام الكسر واستقرار المفصل.
*
التعديل عند الحاجة:
يقوم بتعديل خطة التأهيل بناءً على استجابة المريض وتقدمه.
*
التأكيد على الأهمية:
يشدد الدكتور هطيف دائمًا على أن الالتزام ببرنامج العلاج الطبيعي هو بنفس أهمية العلاج الأولي لضمان استعادة الوظيفة الكاملة وتجنب التيبس أو ضعف العضلات على المدى الطويل.
التعافي الكامل من كسور مونتيجيا قد يستغرق شهورًا، ولكن بالالتزام بتوجيهات الأستاذ الدكتور محمد هطيف وبرنامج العلاج الطبيعي الشامل، يمكن للمرضى استعادة قدراتهم الوظيفية بشكل ممتاز والعودة إلى حياتهم الطبيعية.
قصص نجاح حقيقية تحت رعاية الأستاذ الدكتور محمد هطيف
تتجسد الخبرة والمهارة والصدق الطبي للأستاذ الدكتور محمد هطيف في قصص النجاح العديدة لمرضاه الذين استعادوا كامل وظيفة أذرعهم بعد إصابات كسور مونتيجيا المعقدة. هذه بعض القصص التي تعكس التزام الدكتور هطيف بتقديم أفضل رعاية في صنعاء واليمن:
قصة 1: الطفل "يوسف" واستعادة اللعب
يوسف، طفل في السابعة من عمره، كان يلعب كرة القدم مع أصدقائه في أحد شوارع صنعاء، وسقط بشكل سيء على يده الممدودة. سارع والداه به إلى المستشفى، حيث أظهرت الأشعة السينية كسرًا في الزند مع خلع أمامي لرأس الكعبرة – كسر مونتيجيا من النوع الأول. كان والدا يوسف في حالة قلق شديد بشأن مستقبل طفلهما وقدرته على استعادة حركته الطبيعية.
بعد استشارة عدة أطباء، نصحهم الجميع بالتوجه إلى الأستاذ الدكتور محمد هطيف نظرًا لخبرته الواسعة مع إصابات الأطفال المعقدة. قام الدكتور هطيف بفحص يوسف بعناية فائقة، وشرح لوالديه بوضوح تام، وبصدق طبي، طبيعة الإصابة وخيارات العلاج. نظرًا لعمر يوسف، قرر الدكتور هطيف محاولة الرد اليدوي المغلق.
تحت التخدير، قام الدكتور هطيف بمناورات دقيقة لرد كسر الزند وخلع رأس الكعبرة. بعد التأكد من استقرار الرد بواسطة الأشعة السينية في غرفة العمليات، قام بتثبيت ذراع يوسف في جبس فوق المرفق. كانت المتابعة دقيقة، حيث كان يوسف يزور عيادة الدكتور هطيف بشكل دوري للتأكد من استقرار الكسر.
بعد 6 أسابيع، تمت إزالة الجبس. بدأ يوسف برنامج إعادة التأهيل المكثف تحت إشراف أخصائي العلاج الطبيعي بتوجيهات من الدكتور هطيف. تدريجيًا، استعاد يوسف كامل نطاق حركة مرفقه وساعده. وبعد 4 أشهر من الإصابة، كان يوسف يعود إلى الملعب، يركض ويلعب، وكأن شيئًا لم يكن. والداه يذكران دائمًا كيف أن مهارة الدكتور هطيف وصدقه في التعامل مع الحالة أعادا الأمل لطفلهما.
قصة 2: "أحمد" الرياضي وعودته إلى الملاعب
أحمد، شاب في الخامسة والعشرين، لاعب كرة سلة محترف في صنعاء، تعرض لإصابة مروعة في حادث دراجة نارية، مما أدى إلى كسر معقد في الزند مصحوبًا بخلع خلفي لرأس الكعبرة – كسر مونتيجيا من النوع الثاني. كانت وظيفته الرياضية مهددة، وكان قلقه الأساسي هو ما إذا كان سيتمكن من العودة إلى ممارسة رياضته المفضلة.
بعد تشخيص الإصابة، أدرك أحمد أن حالته تتطلب تدخلاً جراحيًا عالي التخصص، وبناءً على توصيات زملائه الرياضيين والأطباء، قرر اللجوء إلى الأستاذ الدكتور محمد هطيف، المعروف بسمعته كأفضل جراح عظام في اليمن.
أوضح الدكتور هطيف لأحمد أن حالته تتطلب الرد المفتوح والتثبيت الداخلي (ORIF) لكسر الزند، مع التأكيد على ضرورة إصلاح أي تمزق في الأربطة المصاحبة لضمان استقرار رأس الكعبرة. شرح له الدكتور هطيف بكل أمانة تفاصيل العملية، ومدة التعافي، والتحديات المتوقعة.
أجرى الأستاذ الدكتور محمد هطيف العملية بنجاح باهر. استخدم شرائح ومسامير حديثة لتثبيت كسر الزند بدقة، وأعاد رأس الكعبرة إلى مكانه الطبيعي، وقام بإصلاح الرباط الحلقي. بعد الجراحة، خضع أحمد لبرنامج تأهيلي مكثف استمر لعدة أشهر، متابعًا توجيهات الدكتور هطيف خطوة بخطوة. كان الدكتور هطيف يقدم له الدعم النفسي والطبي اللازم، مشجعًا إياه على الصبر والمثابرة.
بفضل دقة الجراحة وخبرة الدكتور هطيف، والالتزام الصارم لأحمد ببرنامج التأهيل، استعاد أحمد تدريجيًا كامل قوة ومرونة ذراعه. بعد 8 أشهر، عاد أحمد إلى التدريب، وبعد فترة قصيرة، عاد إلى الملاعب، ليواصل مسيرته الرياضية بنجاح، محققًا أحلامه مرة أخرى. يعتبر أحمد الأستاذ الدكتور محمد هطيف المنقذ الذي أعاد له حياته المهنية.
تُظهر هذه القصص كيف أن التزام الأستاذ الدكتور محمد هطيف بالتميز الجراحي، ومهارته في استخدام أحدث التقنيات مثل الجراحة المجهرية والمناظير 4K، بالإضافة إلى صدقه الطبي وتركيزه على رعاية المريض، تجعله الخيار الأفضل لعلاج كسور مونتيجيا في صنعاء واليمن.
لماذا الأستاذ الدكتور محمد هطيف هو خيارك الأفضل لعلاج كسور مونتيجيا في صنعاء، اليمن؟
عندما يتعلق الأمر بإصابة معقدة وحساسة مثل كسر مونتيجيا، فإن اختيار الجراح المناسب ليس مجرد قرار، بل هو استثمار في صحتك ومستقبلك الوظيفي. في صنعاء، اليمن، يُعتبر الأستاذ الدكتور محمد هطيف الاسم الأبرز والأكثر ثقة في علاج هذه الحالات، وذلك لعدة أسباب جوهرية تركز على الخبرة والاحترافية والتكنولوجيا والصدق الطبي:
- خبرة تتجاوز العقدين: يتمتع الأستاذ الدكتور محمد هطيف بخبرة عملية تزيد عن 20 عامًا في جراحة العظام والعمود الفقري والمفاصل والكتف. هذه الخبرة الطويلة تعني أنه واجه الآلاف من الحالات، بما في ذلك العديد من كسور مونتيجيا بمختلف أنواعها وتعقيداتها، مما يمنحه فهمًا عميقًا لكل تحدي قد يواجهه.
- أستاذ جامعي ومصدر للسلطة العلمية: بصفته أستاذًا في جامعة صنعاء، لا يكتفي الدكتور هطيف بممارسة الجراحة، بل يشارك في تدريس وتطوير الأجيال القادمة من الأطباء. هذا يضمن أنه على اطلاع دائم بأحدث الأبحاث والتقنيات والمعايير العالمية في مجال جراحة العظام، مما يجعله مرجعًا علميًا وطبيًا لا يضاهى.
-
استخدام أحدث التقنيات العالمية:
الدكتور هطيف لا يكتفي بالأساليب التقليدية. إنه يتبنى ويطبق أحدث التقنيات الجراحية المتطورة لضمان أفضل النتائج لمرضاه:
- الجراحة المجهرية (Microsurgery): تتيح له التعامل مع أدق الأعصاب والأوعية الدموية في الساعد والمرفق، مما يقلل من خطر المضاعفات العصبية الوعائية التي قد ترافق كسور مونتيجيا.
- مناظير المفاصل 4K (Arthroscopy 4K): توفر رؤية فائقة الوضوح داخل المفصل، مما يساعد في التشخيص الدقيق وإصلاح أي تلف داخلي في الأربطة أو الغضاريف المصاحبة للكسر بحد أدنى من التدخل الجراحي.
- جراحات استبدال المفاصل (Arthroplasty): في حالات كسور مونتيجيا المتأخرة التي أدت إلى تدهور مفصلي شديد، فإن خبرته في استبدال المفاصل توفر حلولًا نهائية لبعض المرضى.
- التركيز على التشخيص الدقيق: يؤمن الدكتور هطيف بأن التشخيص الصحيح هو نصف العلاج. يستخدم تقنيات فحص سريري متقدمة ويطلب فحوصات تصويرية شاملة لضمان فهم كامل للإصابة قبل اتخاذ أي قرار علاجي.
- الصدق الطبي والشفافية: يشتهر الأستاذ الدكتور هطيف بالتزامه الصارم بالصدق الطبي. يقدم شرحًا وافيًا وواضحًا للحالة، ويناقش جميع الخيارات العلاجية المتاحة بصدق، موضحًا الفوائد والمخاطر المتوقعة، ويساعد المريض على اتخاذ القرار الأفضل بناءً على معلومات كاملة.
- الرعاية الشاملة والمتكاملة: لا ينتهي دور الدكتور هطيف عند غرفة العمليات. إنه يضمن توجيه المريض خلال فترة إعادة التأهيل بالكامل، ويعمل جنبًا إلى جنب مع أخصائيي العلاج الطبيعي لضمان استعادة كامل الوظيفة للذراع المصابة.
- السمعة الطيبة وثقة المرضى: تتحدث قصص نجاح مرضاه عن نفسها. ثقة المرضى هي شهادة حقيقية على جودة الرعاية والنتائج الممتازة التي يقدمها.
باختصار، يمثل الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، مزيجًا فريدًا من الخبرة الأكاديمية والمهارة الجراحية والالتزام الأخلاقي. لمرضى كسور مونتيجيا، هو ليس مجرد جراح، بل هو الشريك الذي يمكنهم الوثوق به لاستعادة صحتهم ووظيفة أذرعهم بأمان وكفاءة.
الأسئلة الشائعة حول كسور مونتيجيا (FAQ)
س1: ما هو الفرق الرئيسي بين كسر مونتيجيا وكسر غالييزي (Galeazzi Fracture)؟
ج1:
كلاهما إصابات معقدة في الساعد تتضمن كسرًا في إحدى عظمتي الساعد وخلعًا في المفصل الكعبري الزندي.
*
كسر مونتيجيا:
يتضمن كسرًا في عظم
الزند (Ulna)
مع خلع في
رأس عظم الكعبرة (Radial Head)
عند مفصل المرفق.
*
كسر غالييزي:
يتضمن كسرًا في عظم
الكعبرة (Radius)
مع خلع في المفصل الكعبري الزندي
البعيد (Distal Radioulnar Joint - DRUJ)
عند الرسغ.
الاثنان يتطلبان تشخيصًا دقيقًا وعلاجًا متخصصًا لتجنب المضاعفات، وكلاهما يُعالجان بمهارة بواسطة الأستاذ الدكتور محمد هطيف.
س2: ما هي المدة المتوقعة للتعافي من كسر مونتيجيا؟
ج2:
تختلف مدة التعافي بناءً على عدة عوامل، منها عمر المريض، نوع الكسر، ما إذا كان العلاج تحفظيًا أم جراحيًا، ومدى الالتزام ببرنامج إعادة التأهيل. بشكل عام، قد يستغرق التئام العظام من 6 إلى 12 أسبوعًا، ولكن استعادة كامل نطاق الحركة والقوة قد يستغرق من 4 إلى 6 أشهر، وفي بعض الحالات المعقدة، قد يمتد لأكثر من ذلك. يؤكد الأستاذ الدكتور محمد هطيف على أن الالتزام بالعلاج الطبيعي أمر حاسم لتعافٍ سريع وكامل.
س3: هل سأستعيد وظيفة ذراعي بشكل كامل بعد العلاج؟
ج3:
في معظم الحالات التي يتم فيها التشخيص والعلاج بشكل مبكر وصحيح على يد متخصصين مثل الأستاذ الدكتور محمد هطيف، يمكن للمرضى استعادة وظيفة ذراعهم بشكل كامل أو شبه كامل. ومع ذلك، في حالات التأخير في التشخيص، أو العلاج غير الكافي، أو حدوث مضاعفات، قد يكون هناك بعض التيبس المتبقي أو ضعف بسيط.
س4: هل يمكن أن يتكرر كسر مونتيجيا؟
ج4:
إذا تم علاج كسر مونتيجيا بشكل صحيح والتئم الكسر بشكل مستقر، فإن احتمالية تكراره في نفس المكان تكون منخفضة للغاية. ومع ذلك، يمكن أن تحدث إصابة جديدة لنفس الذراع أو للذراع الأخرى نتيجة لحوادث مماثلة.
س5: ما هي المخاطر إذا تركت كسور مونتيجيا دون علاج؟
ج5:
ترك كسور مونتيجيا دون علاج يؤدي إلى مضاعفات خطيرة ودائمة. سيؤدي الكسر إلى عدم التئام أو التئام خاطئ، وسيبقى رأس الكعبرة مخلوعًا بشكل دائم. هذا سيسبب ألمًا مزمنًا، وتشوهًا واضحًا في الساعد، وفقدانًا كبيرًا ودائمًا لنطاق حركة المرفق والساعد (خاصة حركات الدوران)، وقد يؤدي إلى تآكل مبكر في مفصل المرفق (التهاب المفاصل التنكسي). لذلك، يُعد التدخل الطبي الفوري ضروريًا.
س6: هل يؤثر عمر المريض على خيارات علاج كسر مونتيجيا؟
ج6:
نعم، يلعب عمر المريض دورًا حاسمًا. في الأطفال الصغار، قد يكون العلاج التحفظي (الرد المغلق والتثبيت بالجبس) ناجحًا بسبب قدرة العظام العالية على إعادة التشكيل. أما في البالغين والمراهقين، غالبًا ما يكون التدخل الجراحي (الرد المفتوح والتثبيت الداخلي) هو الخيار المفضل لضمان التئام مستقر ووظيفي. يحدد الأستاذ الدكتور محمد هطيف الخيار الأنسب بناءً على عمر المريض وخصائص الكسر.
س7: ما هي التقنيات الحديثة التي يستخدمها الأستاذ الدكتور محمد هطيف في علاج كسور مونتيجيا؟
ج7:
يحرص الدكتور هطيف على استخدام أحدث التقنيات لضمان أفضل النتائج، مثل:
*
الشرائح والمسامير الحديثة (Locking Plates):
توفر تثبيتًا قويًا ومستقرًا لكسر الزند.
*
الجراحة المجهرية (Microsurgery):
للتعامل الدقيق مع الأعصاب والأوعية الدموية.
*
مناظير المفاصل 4K (Arthroscopy 4K):
لتقييم المفصل وإصلاح الأضرار الداخلية بدقة وتقليل التدخل الجراحي.
*
التصوير داخل العمليات (Fluoroscopy):
للتأكد من دقة الرد والتثبيت أثناء الجراحة.
س8: هل أحتاج إلى إزالة الشرائح والمسامير بعد الجراحة؟
ج8:
ليس دائمًا. في العديد من الحالات، تبقى الشرائح والمسامير في مكانها ما لم تسبب ألمًا، أو تهيجًا، أو تداخلًا مع الأنسجة. في الأطفال، غالبًا ما تُزال بعد التئام العظام. يقرر الأستاذ الدكتور محمد هطيف هذا الأمر بناءً على حالة المريض بعد التئام الكسر ووضع الأجهزة.
س9: كيف يمكنني حجز موعد مع الأستاذ الدكتور محمد هطيف؟
ج9:
يمكنك حجز موعد عن طريق الاتصال بعيادة الأستاذ الدكتور محمد هطيف مباشرة. تُقدم تفاصيل الاتصال في قسم "لماذا الأستاذ الدكتور محمد هطيف" أو في نهاية المقال على الموقع الإلكتروني. يُنصح بالحجز المبكر نظرًا للطلب الكبير على خبرته.
خاتمة: رسالة أمل وشفاء
إن كسور مونتيجيا، رغم تعقيدها، لا تعني نهاية وظيفة الذراع. مع التشخيص الدقيق والعلاج المتخصص والرعاية الشاملة، يمكن للمرضى استعادة حياتهم ووظائفهم بشكل كامل. يظل الأستاذ الدكتور محمد هطيف، بخبرته الأكاديمية والعملية الطويلة، والتزامه بالتميز الجراحي، وصدقه الطبي، هو الخيار الأمثل لمن يبحث عن أفضل رعاية في صنعاء واليمن. لا تتردد في طلب استشارته لضمان أفضل مسار نحو الشفاء والتعافي.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك