استبدال المفاصل في اليمن: دليل شامل لعلاج خشونة المفاصل المتقدمة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
استبدال المفاصل هو إجراء جراحي حيوي يستهدف تخفيف الألم الشديد واستعادة وظيفة المفاصل المتضررة بشدة، غالبًا بسبب التهاب المفاصل التنكسي المتقدم. يتضمن استبدال الأسطح المفصلية التالفة بمكونات صناعية متطورة مصنوعة من مواد حيوية متوافقة، مما يعيد للمريض القدرة على الحركة الطبيعية ويحسن جودة حياته بشكل جذري.
الخلاصة الطبية: استبدال المفاصل هو إجراء جراحي حيوي يستهدف تخفيف الألم الشديد واستعادة وظيفة المفاصل المتضررة بشدة، غالبًا بسبب التهاب المفاصل التنكسي المتقدم. يتضمن استبدال الأسطح المفصلية التالفة بمكونات صناعية متطورة مصنوعة من مواد حيوية متوافقة، مما يعيد للمريض القدرة على الحركة الطبيعية ويحسن جودة حياته بشكل جذري.
1. مقدمة شاملة حول استبدال المفاصل وعلاج خشونة المفاصل المتقدمة
يُعد التهاب المفاصل التنكسي، المعروف بالعامية باسم "خشونة المفاصل"، أحد أكثر الأمراض المزمنة شيوعًا التي تصيب الملايين حول العالم، وتحديدًا في مجتمعاتنا العربية واليمنية، حيث يؤثر بشكل كبير على جودة حياة الأفراد وقدرتهم على ممارسة الأنشطة اليومية البسيطة. هذا المرض التقدمي يتميز بتآكل الغضروف الذي يغطي نهايات العظام في المفصل، وهو النسيج المرن الذي يسمح بحركة سلسة وغير مؤلمة. مع مرور الوقت، ومع استمرار التآكل، يصبح الغضروف رقيقًا ومتشققًا، وفي النهاية يختفي تمامًا في بعض المناطق، مما يؤدي إلى احتكاك العظام ببعضها البعض مباشرة. هذا الاحتكاك يولد ألمًا شديدًا، وتورمًا، وتيبسًا، ويحد بشكل كبير من نطاق حركة المفصل، مما يجعل حتى المهام اليومية مثل المشي، صعود الدرج، أو الوقوف لفترات طويلة أمرًا مؤلمًا ومستحيلاً في بعض الأحيان.
في المراحل المتقدمة من خشونة المفاصل، عندما تفشل جميع العلاجات التحفظية في توفير الراحة الكافية أو استعادة الوظيفة، يبرز خيار "استبدال المفصل" كحل جذري وفعال. استبدال المفصل هو إجراء جراحي دقيق يتم فيه إزالة الأجزاء التالفة من المفصل واستبدالها بمكونات صناعية (تسمى الأطراف الصناعية أو الغرسات) مصممة خصيصًا لتقليد وظيفة المفصل الطبيعي. هذه المكونات تُصنع من مواد حيوية متطورة مثل المعادن (التيتانيوم، الكوبالت-كروم)، السيراميك، والبولي إيثيلين عالي الكثافة، والتي تتميز بمتانتها العالية وتوافقها الحيوي مع جسم الإنسان، مما يضمن استمرارية عملها لسنوات طويلة. الهدف الأساسي من هذه الجراحة هو تخفيف الألم المزمن، استعادة نطاق الحركة الطبيعي قدر الإمكان، وتحسين القدرة الوظيفية للمريض، وبالتالي استعادة جودة حياته بشكل ملحوظ.
إن أهمية التشخيص المبكر والتدخل العلاجي المناسب لا يمكن المبالغة فيها. فكلما تم تشخيص خشونة المفاصل في مراحلها الأولى، زادت فرص نجاح العلاجات التحفظية في إبطاء تقدم المرض وتأجيل الحاجة إلى الجراحة. ومع ذلك، عندما يصبح الألم لا يُطاق وتتأثر الحياة اليومية بشكل كبير، فإن استبدال المفصل يقدم فرصة حقيقية لاستعادة الأمل والنشاط. في اليمن، ومع تزايد الوعي الصحي والحاجة إلى حلول طبية متقدمة، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول وخبير لا يُضاهى في مجال جراحة العظام واستبدال المفاصل في صنعاء. بفضل خبرته الواسعة، ومهاراته الجراحية المتقدمة، والتزامه بأحدث المعايير العالمية في الرعاية الصحية، يقدم الدكتور هطيف للمرضى في اليمن حلولاً علاجية مبتكرة وشاملة، مما يجعله الوجهة الأولى لكل من يبحث عن التميز والرعاية الفائقة في هذا المجال الحيوي. إن فهم هذا الإجراء المعقد، من أسبابه وتشخيصه إلى خيارات علاجه وتعافيه، هو الخطوة الأولى نحو اتخاذ قرار مستنير يعيد للمريض حركته وحياته الطبيعية.
2. التشريح المبسط لفهم المشكلة
لفهم كيفية تأثير خشونة المفاصل ولماذا يصبح استبدال المفصل ضروريًا، من المهم أن نلقي نظرة مبسطة على تشريح المفصل البشري، مع التركيز على المفاصل الكبيرة مثل الركبة والورك التي تُعد الأكثر عرضة للتآكل والحاجة إلى الاستبدال. المفصل هو نقطة التقاء عظمتين أو أكثر، وهو مصمم للسماح بالحركة مع توفير الدعم والثبات.
مفصل الركبة:
يُعد مفصل الركبة أكبر مفصل في الجسم وأكثرها تعقيدًا، حيث يربط بين ثلاث عظام رئيسية: عظم الفخذ (الفخذ)، عظم الساق (القصبة)، والرضفة (صابونة الركبة).
*
الغضروف المفصلي:
السطوح العظمية لهذه العظام مغطاة بطبقة ناعمة ومرنة من الغضروف المفصلي. هذا الغضروف يعمل كوسادة ماصة للصدمات ويقلل الاحتكاك بين العظام، مما يسمح بحركة سلسة وغير مؤلمة.
*
الغشاء الزليلي والسائل الزليلي:
يحيط بالمفصل كبسولة مفصلية مبطنة بغشاء يسمى الغشاء الزليلي، والذي ينتج سائلًا زليليًا. هذا السائل يعمل كمزلق طبيعي يغذي الغضروف ويقلل الاحتكاك بشكل أكبر، مما يضمن حركة انسيابية للمفصل.
*
الأربطة:
توجد أربطة قوية داخل وحول المفصل (مثل الرباط الصليبي الأمامي والخلفي، والأربطة الجانبية) تعمل على تثبيت العظام معًا وتوجيه حركة المفصل في الاتجاهات الصحيحة، مما يمنع الحركة المفرطة أو غير الطبيعية.
*
الأوتار والعضلات:
تحيط بالمفصل أوتار وعضلات قوية (مثل عضلات الفخذ الأمامية والخلفية) توفر القوة اللازمة للحركة والدعم الإضافي للمفصل.
مفصل الورك:
مفصل الورك هو مفصل كروي حقي يربط عظم الفخذ (الفخذ) بعظم الحوض.
*
رأس عظم الفخذ:
الجزء العلوي من عظم الفخذ يشبه الكرة.
*
الحُق:
تجويف في عظم الحوض يشبه الكأس.
*
الغضروف المفصلي:
كلا السطحين (رأس الفخذ والحُق) مغطيان بالغضروف المفصلي، الذي يؤدي نفس وظيفة الغضروف في الركبة.
*
الكبسولة والأربطة:
يحيط بالمفصل كبسولة قوية وأربطة متينة تثبت المفصل وتوفر له الثبات، مما يسمح بحركة واسعة في اتجاهات متعددة.
ماذا يحدث في خشونة المفاصل؟
في حالة خشونة المفاصل، يبدأ الغضروف المفصلي في التآكل والتلف تدريجيًا. يفقد نعومته ومرونته، ويصبح خشنًا ومتشققًا، ثم يتآكل تمامًا في بعض المناطق. عندما يختفي الغضروف، تبدأ العظام في الاحتكاك المباشر ببعضها البعض. هذا الاحتكاك يسبب الألم الشديد، الالتهاب، وتكوين نتوءات عظمية صغيرة تسمى "النتوءات العظمية" أو "المناقير العظمية" (osteophytes)، والتي تزيد من الألم وتحد من حركة المفصل. كما يتأثر السائل الزليلي، حيث يصبح أقل لزوجة وفعالية في تليين المفصل. كل هذه التغيرات تؤدي إلى تدهور وظيفة المفصل بشكل تدريجي ومؤلم، مما يجعل استبدال المفصل الخيار الوحيد لاستعادة الوظيفة وتخفيف الألم في الحالات المتقدمة.
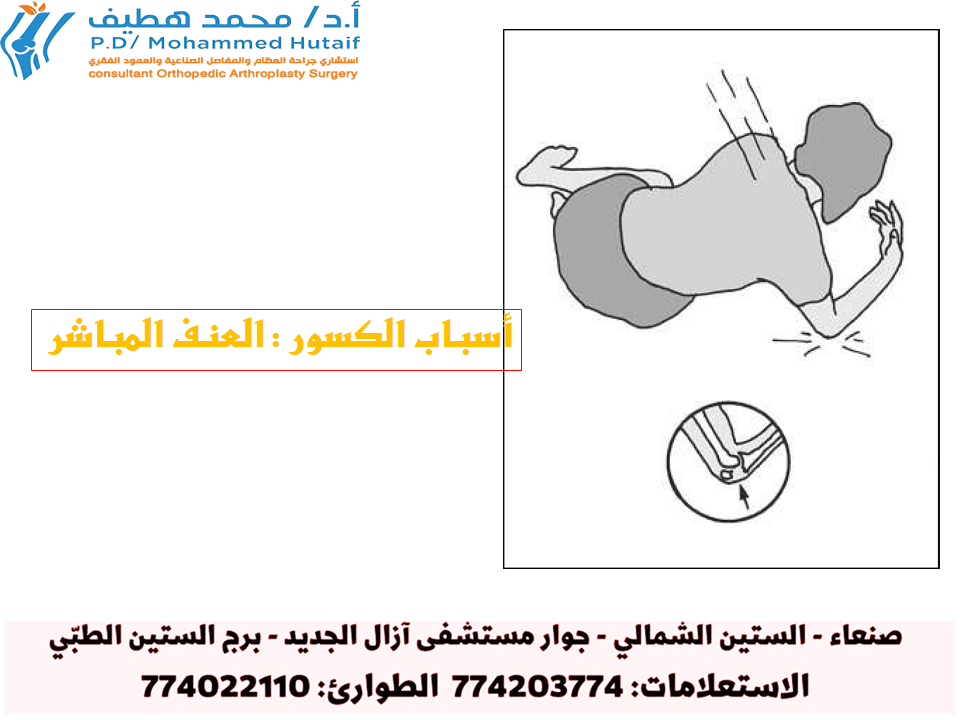
3. الأسباب وعوامل الخطر
تُعد خشونة المفاصل (التهاب المفاصل التنكسي) حالة معقدة تتطور نتيجة لتفاعل مجموعة من العوامل الوراثية والبيئية والميكانيكية. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية، والتشخيص المبكر، واختيار العلاج المناسب. لا يوجد سبب واحد ومباشر لخشونة المفاصل في معظم الحالات، بل هي نتيجة لتراكم الضغوط والتلف على المفصل على مدى سنوات طويلة.
الأسباب الرئيسية وعوامل الخطر:
- العمر المتقدم: يُعد التقدم في العمر هو عامل الخطر الأقوى والأكثر شيوعًا. مع التقدم في السن، يفقد الغضروف المفصلي قدرته على التجدد والإصلاح الذاتي، ويصبح أكثر عرضة للتآكل والتلف. تبدأ التغيرات التنكسية في المفاصل عادةً بعد سن الأربعين وتزداد حدتها مع كل عقد من الزمن.
- السمنة وزيادة الوزن: تُشكل السمنة عبئًا هائلاً على المفاصل الحاملة للوزن، مثل الركبتين والوركين والعمود الفقري. كل كيلوغرام إضافي من وزن الجسم يزيد الضغط على الركبة بمقدار 3-4 كيلوغرامات. هذا الضغط الميكانيكي المستمر يسرع من تآكل الغضروف ويزيد من خطر الإصابة بخشونة المفاصل وتفاقمها. كما أن الأنسجة الدهنية تفرز مواد كيميائية تساهم في الالتهاب وتلف الغضروف.
- الإصابات المفصلية السابقة: أي إصابة سابقة للمفصل، مثل الكسور، التمزقات الرباطية (مثل تمزق الرباط الصليبي)، أو إصابات الغضروف الهلالي، يمكن أن تغير من ميكانيكا المفصل وتزيد من خطر الإصابة بخشونة المفاصل في وقت لاحق من الحياة، حتى بعد سنوات من التعافي من الإصابة الأولية. هذه الإصابات قد تؤدي إلى تلف مباشر للغضروف أو تغيرات في محاذاة المفصل.
- الاستخدام المفرط للمفاصل والمهن الشاقة: الأنشطة التي تتطلب ثنيًا متكررًا للركبة، أو حمل أوزان ثقيلة، أو الوقوف لفترات طويلة، أو الحركات المتكررة التي تضع ضغطًا كبيرًا على المفاصل، يمكن أن تزيد من خطر تآكل الغضروف. الرياضيون الذين يمارسون رياضات عالية التأثير (مثل كرة القدم، الجري لمسافات طويلة) والعمال في المهن الشاقة هم أكثر عرضة للإصابة.
- الوراثة والتاريخ العائلي: تلعب العوامل الوراثية دورًا مهمًا في قابلية الشخص للإصابة بخشونة المفاصل. إذا كان أحد الوالدين أو الأشقاء مصابًا بالمرض، فقد يكون هناك استعداد وراثي للإصابة به، خاصة في مفاصل معينة مثل اليدين أو الركبتين أو الوركين.
- التشوهات الخلقية أو المكتسبة: التشوهات في شكل المفصل أو محاذاته منذ الولادة (مثل خلل التنسج الوركي) أو التي تتطور لاحقًا (مثل تقوس الساقين للداخل أو الخارج) يمكن أن تؤدي إلى توزيع غير متساوٍ للضغط على الغضروف، مما يسرع من تآكله.
- الأمراض الالتهابية الأخرى: بعض أنواع التهاب المفاصل الأخرى، مثل التهاب المفاصل الروماتويدي أو النقرس، يمكن أن تتلف الغضروف بشكل ثانوي، مما يزيد من خطر الإصابة بخشونة المفاصل لاحقًا.
- ضعف العضلات المحيطة بالمفصل: العضلات القوية حول المفصل توفر الدعم والثبات وتقلل من الضغط على الغضروف. ضعف هذه العضلات، خاصة عضلات الفخذ، يمكن أن يزيد من عدم استقرار المفصل ويسرع من تآكل الغضروف.
- نقص الفيتامينات والمعادن: على الرغم من أن العلاقة ليست مباشرة دائمًا، إلا أن نقص بعض الفيتامينات والمعادن الضرورية لصحة العظام والغضاريف، مثل فيتامين د والكالسيوم، قد يؤثر على جودة الأنسجة المفصلية على المدى الطويل.
إن فهم هذه العوامل يمكّن الأفراد من اتخاذ خطوات وقائية، مثل الحفاظ على وزن صحي، وممارسة الرياضة بانتظام لتقوية العضلات، وتجنب الإصابات قدر الإمكان. وفي حال ظهور الأعراض، فإن استشارة خبير مثل الأستاذ الدكتور محمد هطيف في صنعاء يمكن أن توفر التوجيه الصحيح للتعامل مع هذه الحالة بفعالية.
| عوامل الخطر القابلة للتعديل (Modifiable risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable risks) |
|---|---|
| السمنة وزيادة الوزن | العمر المتقدم |
| ضعف العضلات المحيطة بالمفصل | التاريخ العائلي والوراثة |
| الإصابات المفصلية غير المعالجة أو المتكررة | الجنس (النساء أكثر عرضة للإصابة بعد سن اليأس) |
| الاستخدام المفرط للمفاصل والمهن الشاقة | التشوهات الخلقية أو التنموية في المفصل |
| نقص النشاط البدني أو ممارسة الرياضة الخاطئة | الأمراض الالتهابية المزمنة (مثل الروماتويد) |
| سوء التغذية ونقص بعض الفيتامينات والمعادن | العرق (بعض المجموعات العرقية قد تكون أكثر عرضة) |
4. الأعراض والعلامات التحذيرية
تتطور أعراض خشونة المفاصل (التهاب المفاصل التنكسي) عادةً ببطء وتزداد سوءًا بمرور الوقت، مما يؤثر بشكل تدريجي على قدرة المريض على أداء الأنشطة اليومية. من الضروري التعرف على هذه الأعراض في مراحلها المبكرة لطلب المشورة الطبية والبدء في العلاج المناسب. يمكن أن تختلف شدة الأعراض وموقعها اعتمادًا على المفصل المصاب ومدى تآكل الغضروف.
الأعراض والعلامات التحذيرية الرئيسية:
- الألم: يُعد الألم هو العرض الأكثر شيوعًا وإزعاجًا. في البداية، قد يكون الألم خفيفًا ويظهر فقط أثناء أو بعد النشاط البدني، مثل المشي لمسافات طويلة، صعود الدرج، أو الوقوف لفترات طويلة. مع تقدم المرض، يصبح الألم أكثر شدة وتكرارًا، وقد يظهر حتى أثناء الراحة أو في الليل، مما يؤثر على جودة النوم. في مفصل الركبة، قد يشعر المريض بألم عند ثني الركبة أو مدها بالكامل. في مفصل الورك، قد ينتشر الألم إلى الفخذ، الأرداف، أو حتى الركبة.
- التيبس (الخشونة): يشعر المريض بتيبس في المفصل، خاصة بعد فترات من عدم النشاط، مثل الاستيقاظ من النوم في الصباح أو بعد الجلوس لفترة طويلة. هذا التيبس عادة ما يتحسن في غضون 30 دقيقة من بدء الحركة الخفيفة. في الحياة اليومية، قد يجد المريض صعوبة في النهوض من السرير أو الكرسي، أو قد يشعر بأن المفصل "متصلب" عند محاولة بدء الحركة.
- فقدان المرونة ونطاق الحركة: مع تآكل الغضروف وتكوين النتوءات العظمية، يصبح من الصعب تحريك المفصل بكامل نطاق حركته الطبيعي. قد يجد المريض صعوبة في ثني الركبة بالكامل، أو مدها، أو رفع الساق، أو تدوير الورك. هذا الفقدان في المرونة يؤثر على القدرة على أداء مهام بسيطة مثل ربط الحذاء، ارتداء الجوارب، أو الدخول والخروج من السيارة.
- الاحتكاك أو الطقطقة (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة، فرقعة، أو احتكاك عند تحريك المفصل المصاب. يحدث هذا الصوت عندما تحتك الأسطح العظمية الخشنة ببعضها البعض بسبب فقدان الغضروف الناعم. هذا الإحساس قد يكون مصحوبًا بالألم.
- التورم: قد يحدث تورم في المفصل المصاب، خاصة بعد النشاط البدني. هذا التورم ناتج عن تراكم السوائل داخل المفصل كرد فعل للالتهاب والتلف. قد يكون التورم خفيفًا أو ملحوظًا، وقد يرافقه شعور بالدفء في المنطقة.
- الحساسية عند اللمس: قد يكون المفصل مؤلمًا عند لمسه أو الضغط عليه، خاصة على طول خطوط المفصل.
- ضعف العضلات وضمورها: بسبب الألم وصعوبة استخدام المفصل، قد يميل المريض إلى تقليل حركة المفصل المصاب، مما يؤدي إلى ضعف وضمور في العضلات المحيطة به. هذا الضعف يزيد من عدم استقرار المفصل ويسرع من تدهوره.
- تشوه المفصل: في المراحل المتقدمة جدًا، قد يحدث تشوه مرئي في المفصل، مثل تقوس الساقين (في حالة الركبة) أو تغير في محاذاة الورك، مما يؤثر على المشية ويجعلها غير طبيعية.
- تأثير على المشي: قد يطور المريض مشية غير طبيعية (عرج) لتجنب تحميل الوزن على المفصل المؤلم، مما يؤثر على المفاصل الأخرى والعمود الفقري بمرور الوقت.
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تؤثر على أنشطتك اليومية أو تزداد سوءًا، فمن الضروري استشارة طبيب متخصص في جراحة العظام. الأستاذ الدكتور محمد هطيف في صنعاء يمكنه تقديم تقييم دقيق وتشخيص مبكر، مما يفتح الباب أمام خيارات علاجية فعالة قد تبطئ تقدم المرض أو توفر حلاً جذريًا مثل استبدال المفصل.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لخشونة المفاصل وتحديد مدى تقدمها على مزيج من التقييم السريري الشامل، والتاريخ المرضي المفصل، والفحوصات التصويرية. يهدف التشخيص إلى تأكيد وجود خشونة المفاصل، استبعاد الأسباب الأخرى للألم المفصلي، وتحديد أفضل مسار علاجي للمريض. الأستاذ الدكتور محمد هطيف، بصفته خبيرًا رائدًا في جراحة العظام في صنعاء، يتبع بروتوكولات تشخيصية دقيقة لضمان أفضل النتائج لمرضاه.
خطوات التشخيص الرئيسية:
-
التاريخ المرضي المفصل (Medical History):
- يبدأ الطبيب بسؤال المريض عن الأعراض التي يعاني منها: متى بدأت؟ ما هي شدتها؟ ما الذي يزيدها أو يخففها؟ هل هناك ألم ليلي؟ هل يؤثر الألم على النوم أو الأنشطة اليومية؟
- يتم الاستفسار عن أي إصابات سابقة للمفصل، أو عمليات جراحية، أو أمراض مزمنة أخرى (مثل السكري، أمراض القلب).
- يُسأل المريض عن الأدوية التي يتناولها، وعن تاريخه العائلي للإصابة بأمراض المفاصل.
- يتم تقييم نمط حياة المريض، بما في ذلك مستوى النشاط البدني، والمهنة، والوزن.
-
الفحص السريري (Physical Examination):
- يقوم الطبيب بفحص المفصل المصاب والمفاصل المحيطة به.
- الجس: يتحسس الطبيب المفصل للبحث عن أي تورم، دفء، أو مناطق مؤلمة عند اللمس.
- تقييم نطاق الحركة: يقيس الطبيب مدى قدرة المريض على تحريك المفصل في جميع الاتجاهات (الثني، المد، الدوران) ويلاحظ أي قيود أو ألم أثناء الحركة.
- تقييم الثبات: يتحقق الطبيب من ثبات المفصل والأربطة المحيطة به.
- تقييم القوة العضلية: يختبر الطبيب قوة العضلات المحيطة بالمفصل.
- ملاحظة المشية: يراقب الطبيب كيفية مشي المريض للبحث عن أي عرج أو أنماط مشي غير طبيعية.
- البحث عن الطقطقة: قد يطلب الطبيب من المريض تحريك المفصل للاستماع أو الشعور بأي أصوات احتكاك أو طقطقة.
-
الفحوصات التصويرية (Imaging Tests):
-
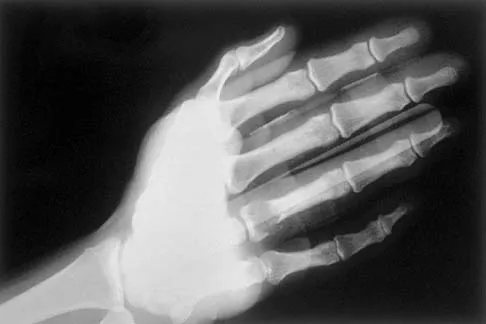
الأشعة السينية (X-rays):
تُعد الأشعة السينية هي الفحص التصويري الأول والأكثر أهمية لتشخيص خشونة المفاصل. على الرغم من أنها لا تظهر الغضروف نفسه، إلا أنها تكشف عن العلامات غير المباشرة لتآكله، مثل:
- تضيق المسافة المفصلية: وهي المسافة بين العظام في المفصل، والتي تشير إلى فقدان الغضروف.
- النتوءات العظمية (Osteophytes): وهي نمو عظمي جديد على حواف المفصل.
- تصلب العظم تحت الغضروفي (Subchondral Sclerosis): زيادة كثافة العظم تحت الغضروف المتآكل.
- التكيسات تحت الغضروفية (Subchondral Cysts): جيوب صغيرة مملوءة بالسوائل تتكون في العظم تحت الغضروف.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم التصوير بالرنين المغناطيسي بشكل أقل شيوعًا للتشخيص الروتيني لخشونة المفاصل، ولكنه مفيد جدًا في تقييم الأنسجة الرخوة حول المفصل، مثل الغضاريف، الأربطة، الأوتار، والعضلات. يمكن أن يوفر صورًا مفصلة للغضروف نفسه، ويكشف عن تمزقات الغضروف الهلالي، أو تلف الأربطة، أو وجود التهاب في الأنسجة الرخوة، مما يساعد في التخطيط الجراحي إذا لزم الأمر.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم في بعض الحالات لتقييم بنية العظام بشكل أكثر تفصيلاً، خاصة قبل الجراحة لتحديد محاذاة العظام وتخطيط وضع الغرسات.
-
الأشعة السينية (X-rays):
تُعد الأشعة السينية هي الفحص التصويري الأول والأكثر أهمية لتشخيص خشونة المفاصل. على الرغم من أنها لا تظهر الغضروف نفسه، إلا أنها تكشف عن العلامات غير المباشرة لتآكله، مثل:
-
الفحوصات المخبرية (Laboratory Tests):
- لا توجد فحوصات دم محددة لتشخيص خشونة المفاصل. ومع ذلك، قد يطلب الطبيب بعض تحاليل الدم (مثل سرعة الترسيب ESR، البروتين المتفاعل C-reactive protein CRP) لاستبعاد أنواع أخرى من التهاب المفاصل الالتهابي، مثل التهاب المفاصل الروماتويدي، والتي قد تتطلب علاجًا مختلفًا.
- في بعض الحالات، قد يتم سحب عينة من السائل المفصلي (بزل المفصل) لتحليلها واستبعاد العدوى أو النقرس.
من خلال هذا النهج الشامل، يمكن للأستاذ الدكتور محمد هطيف تحديد مدى تضرر المفصل بدقة ووضع خطة علاجية مخصصة لكل مريض، سواء كانت تحفظية أو جراحية، لضمان أفضل فرصة للتعافي وتحسين جودة الحياة.
6. خيارات العلاج الشاملة
تتنوع خيارات علاج خشونة المفاصل (التهاب المفاصل التنكسي) بشكل كبير، وتعتمد على عدة عوامل مثل شدة الأعراض، المفصل المصاب، عمر المريض، حالته الصحية العامة، ومدى تأثير المرض على جودة حياته. الهدف من العلاج هو تخفيف الألم، تحسين وظيفة المفصل، وإبطاء تقدم المرض. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة متكاملة من الخيارات العلاجية، بدءًا من التدابير التحفظية وصولاً إلى التدخلات الجراحية المتقدمة.
أ. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول في معظم حالات خشونة المفاصل، ويهدف إلى إدارة الأعراض وتحسين جودة الحياة دون الحاجة إلى جراحة.
-
تعديل نمط الحياة:
- إنقاص الوزن: يُعد فقدان الوزن الزائد من أهم التدابير، حيث يقلل بشكل كبير من الضغط على المفاصل الحاملة للوزن مثل الركبتين وال
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك