كسور عظم الفخذ السفلية كل ما تحتاج معرفته عن الأسباب والعلاج والتعافي
الخلاصة الطبية
كسور عظم الفخذ السفلية هي كسور تحدث بالقرب من مفصل الركبة، وتتطلب غالبًا تدخلًا جراحيًا دقيقًا لاستعادة وظيفة الركبة ومنع المضاعفات. يشمل العلاج التثبيت الجراحي وإعادة التأهيل الشاملة لاستعادة الحركة والقوة.
الخلاصة الطبية السريعة: كسور عظم الفخذ السفلية هي كسور تحدث بالقرب من مفصل الركبة، وتتطلب غالبًا تدخلًا جراحيًا دقيقًا لاستعادة وظيفة الركبة ومنع المضاعفات. يشمل العلاج التثبيت الجراحي وإعادة التأهيل الشاملة لاستعادة الحركة والقوة.
مقدمة عن كسور عظم الفخذ السفلية وأهميتها
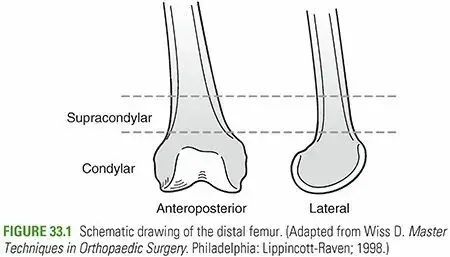
تُعد كسور عظم الفخذ السفلية (Distal Femoral Fractures) من الإصابات المعقدة التي تُصيب الجزء السفلي من عظم الفخذ، وتحديداً في منطقة تبعد حوالي 9 سنتيمترات عن خط مفصل الركبة. تُعرف هذه المنطقة باسم المنطقة فوق اللقمية أو داخل اللقمية، وهي حيوية لحركة الركبة واستقرارها. هذه الكسور ليست مجرد كسر بسيط في العظم؛ بل هي تحدٍ كبير لجراحي العظام والمرضى على حد سواء، نظراً لقربها من مفصل الركبة الحساس وأهمية هذا المفصل في الحركة اليومية.
تُظهر هذه الإصابات توزيعاً ثنائي النمط، مما يعني أنها تُصيب فئتين عمريتين رئيسيتين:
1.
الشباب والبالغون النشطون:
غالباً ما تكون نتيجة لصدمات عالية الطاقة، مثل حوادث السيارات الخطيرة، السقوط من ارتفاعات كبيرة، أو الإصابات الرياضية الشديدة. في هذه الحالات، تكون قوة الصدمة هائلة، مما قد يؤدي إلى كسور معقدة وتلف كبير في الأنسجة الرخوة المحيطة.
2.
كبار السن:
عادةً ما تحدث نتيجة لسقوط بسيط من مستوى الوقوف، خاصةً بين الأفراد الذين يُعانون من هشاشة العظام. مع تزايد متوسط العمر المتوقع وانتشار هشاشة العظام عالمياً، تشهد هذه الفئة العمرية زيادة ملحوظة في معدل الإصابة بهذه الكسور.
إن أهمية هذه الكسور تكمن في قربها من مفصل الركبة، مما يجعل استعادة الشكل التشريحي الدقيق للمفصل أمراً حاسماً. أي عدم تطابق في سطح المفصل بعد الكسر قد يؤدي إلى مضاعفات طويلة الأمد مثل التهاب المفاصل ما بعد الصدمة (خشونة الركبة) وتيبس المفصل، مما يُعيق قدرة المريض على المشي وأداء الأنشطة اليومية.
دور الأستاذ الدكتور محمد هطيف في علاج كسور عظم الفخذ السفلية:
يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في علاج كسور عظم الفخذ السفلية في صنعاء واليمن. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات الجراحية والتشخيصية، يقدم الدكتور هطيف رعاية متكاملة وشاملة للمرضى، بدءاً من التقييم الأولي الدقيق وصولاً إلى التخطيط الجراحي المُحكم وبرامج إعادة التأهيل المخصصة، بهدف تحقيق أفضل النتائج الممكنة للمرضى واستعادة وظائفهم الحركية.
يتطلب التعامل مع هذه الكسور تقييماً دقيقاً وفورياً، يتبعه تدخل جراحي مناسب في معظم الحالات. يجب أن يلتزم الإدارة الأولية بمبادئ دعم الحياة المتقدمة للإصابات (ATLS)، بما في ذلك التثبيت المؤقت للطرف المصاب باستخدام جبيرة أو شد، وتقييم شامل للأوعية الدموية والأعصاب، والتحكم في الألم. في حالات الكسور المفتوحة، يكون التنظيف الجراحي الفوري (التنضير) والوقاية بالمضادات الحيوية ضرورياً لمنع العدوى.
يُستخدم نظام تصنيف AO/OTA بشكل أساسي لتصنيف كسور عظم الفخذ السفلية، وهو يُساعد الجراحين على فهم طبيعة الكسر وتحديد خطة العلاج المناسبة:
*
النوع A:
كسر خارج المفصل (فوق اللقمة).
*
النوع B:
كسر جزئي داخل المفصل (يُصيب لقمة واحدة).
*
النوع C:
كسر كامل داخل المفصل (يُصيب كلتا اللقمتين والجزء القريب من المفصل).
يُشير هذا التصنيف إلى مدى تعقيد الكسر والحاجة إلى دقة أكبر في الاستعادة التشريحية كلما زاد التورط المفصلي.
التشريح والوظيفة الحيوية لعظم الفخذ السفلية
لفهم كسور عظم الفخذ السفلية وعلاجها، من الضروري معرفة تشريح هذه المنطقة وكيفية تفاعل القوى الميكانيكية الحيوية فيها.
تشريح عظم الفخذ السفلي
يُشكل الجزء السفلي من عظم الفخذ منطقة معقدة تنتقل من جسم العظم الأسطواني في الأعلى إلى جزء عريض ومسطح في الأسفل، والذي يُشكل لقمتي الفخذ:
*
اللقمة الإنسية (الداخلية):
أكبر وأبرز، وتمتد أكثر نحو الأسفل من اللقمة الوحشية (الخارجية). تحمل جزءاً أكبر من وزن الجسم أثناء الوقوف.
*
اللقمة الوحشية (الخارجية):
تُوفر الاستقرار والتمفصل مع عظم الساق (الظنبوب).
*
الشق بين اللقمتين:
يُوجد بين اللقمتين، ويضم الأربطة الصليبية الأمامية والخلفية.
*
المنطقة فوق اللقمية:
هي المنطقة التي يتسع فيها العظم قبل اللقمتين، وتُصبح القشرة العظمية أرق هنا، مما يجعلها موقعاً شائعاً للكسور.
*
الإمداد الدموي:
يعتمد بشكل أساسي على الشريان الركبي النازل (فرع من الشريان الفخذي السطحي)، والشرايين الركبية العلوية (الداخلية والخارجية، فروع من الشريان المأبضي)، والشبكة الوعائية حول السمحاق. يمكن أن يُعرض التشريح الجراحي الواسع هذا الإمداد الدموي الدقيق للخطر، خاصةً في الجزء المكسور البعيد.
تأثير الأربطة والعضلات
تُؤثر العضلات والأربطة المحيطة بالركبة بشكل كبير على نمط الكسر واستقراره:
*
الأربطة الصليبية (الأمامي والخلفي):
تتصل داخل الشق بين اللقمتين. يمكن أن تُؤدي كسور المفصل إلى تمزق في نقاط اتصالها.
*
الأربطة الجانبية (الداخلية والخارجية):
تُوفر الاستقرار لمفصل الركبة. يجب تقييم سلامتها، خاصةً مع كسور اللقمة.
*
عضلة الساق (Gastrocnemius):
تنشأ من الجزء الخلفي من لقمتي الفخذ. يمكن أن يؤدي شدها القوي إلى ميلان الجزء المكسور السفلي للخلف وتقصيره، مما يجعل عملية التثبيت صعبة.
*
العضلة رباعية الرؤوس الفخذية:
تُؤثر على وضع الجزء البعيد المكسور أثناء حركة الركبة.
*
العضلات المقربة وأوتار الركبة:
تُساهم في تشوهات الدوران والانزلاق.
التشريح العصبي الوعائي
يمر الشريان والوريد المأبضي عبر الحفرة المأبضية، خلف الجزء السفلي من عظم الفخذ مباشرةً. كما يقع العصب الظنبوبي والعصب الشظوي المشترك على مقربة شديدة. تُشكل كسور عظم الفخذ السفلية عالية الطاقة، خاصةً تلك التي تُصاحبها إزاحة كبيرة أو ميلان خلفي، خطراً كبيراً لإصابة الأوعية الدموية والأعصاب (مثل تمزق الشريان المأبضي أو العصب الشظوي المشترك). لذا، فإن التقييم العصبي الوعائي الشامل قبل وأثناء الجراحة إلزامي.
الوظيفة الحيوية لأنماط الكسور
يُحدد تفاعل مورفولوجيا العظم والقوى العضلية أنماط الكسور الشائعة:
*
الكسور فوق اللقمية (النوع A):
غالباً ما تكون مستعرضة أو مائلة. يتسبب شد عضلة الساق في ميلان الجزء البعيد للخلف.
*
الكسور بين اللقمتين (النوع C):
تُصيب السطح المفصلي، وغالباً ما تكون على شكل حرف T أو Y. تُساهم قوى القص والارتطام والصدمة المباشرة في تفتت الكسر.
*
كسور اللقمة (النوع B):
تُؤدي الأحمال المحورية المباشرة أو أحمال التقوس/التحدب إلى كسور لقمة واحدة.
*
جودة العظم:
في المرضى المسنين الذين يُعانون من هشاشة العظام، غالباً ما تُؤدي جودة العظم الضعيفة إلى كسور شديدة التفتت وغير مستقرة، مما يُشكل تحدياً للتثبيت المستقر. تُعد المتطلبات الميكانيكية الحيوية لزرع التثبيت كبيرة، حيث يُنقل عظم الفخذ السفلي أحمالاً محورية ودورانية كبيرة أثناء تحمل الوزن. تُعد استعادة تطابق المفصل والمحور الميكانيكي أمراً حاسماً لتوزيع هذه الأحمال بالتساوي عبر مفصل الركبة ومنع خشونة المفاصل ما بعد الصدمة.
الأسباب وعوامل الخطر لكسور عظم الفخذ السفلية
تُعد كسور عظم الفخذ السفلية نتيجة لتفاعل بين قوة الصدمة وجودة العظم. فهم الأسباب وعوامل الخطر يُساعد في الوقاية والتعامل مع هذه الإصابات بفعالية.
الأسباب الرئيسية
-
الصدمات عالية الطاقة:
- حوادث السيارات والدراجات النارية: تُعد السبب الأكثر شيوعاً لكسور عظم الفخذ السفلية لدى الشباب والبالغين النشطين. القوى الهائلة الناتجة عن الاصطدامات تُحدث كسوراً معقدة، غالباً ما تُصاحبها إصابات أخرى في الأنسجة الرخوة والأوعية الدموية والأعصاب.
- السقوط من ارتفاعات عالية: مثل السقوط من السلالم، الأسقف، أو أثناء ممارسة الرياضات الخطرة.
- الإصابات الرياضية الشديدة: خاصة في الرياضات التي تتضمن احتكاكاً عالياً أو قفزات وسقوطاً قوياً.
-
الصدمات منخفضة الطاقة:
- السقوط البسيط: هو السبب الرئيسي لكسور عظم الفخذ السفلية لدى كبار السن. يمكن أن يُؤدي مجرد تعثر بسيط أو فقدان التوازن إلى كسر في عظم الفخذ السفلي الهش.
عوامل الخطر
- هشاشة العظام: تُعد هشاشة العظام العامل الأهم لزيادة خطر الإصابة بكسور عظم الفخذ السفلية لدى كبار السن. تُصبح العظام ضعيفة وهشة، مما يجعلها أكثر عرضة للكسر حتى مع صدمة بسيطة.
- العمر المتقدم: مع التقدم في العمر، تتدهور جودة العظام وتزداد احتمالية السقوط، مما يُضاعف خطر الإصابة بالكسور.
- الأمراض المزمنة: بعض الحالات الطبية مثل السكري، أمراض الكلى المزمنة، اضطرابات الغدة الدرقية، والتهاب المفاصل الروماتويدي، يمكن أن تُؤثر على صحة العظام وتزيد من خطر الكسور.
- الأدوية: بعض الأدوية، مثل الكورتيكوستيرويدات طويلة الأمد، ومضادات الاختلاج، ومدرات البول، يمكن أن تُضعف العظام أو تزيد من خطر السقوط.
- نقص النشاط البدني: ضعف العضلات وقلة التوازن يزيدان من خطر السقوط، وبالتالي خطر الكسور.
- التغذية غير الكافية: نقص الكالسيوم وفيتامين D يُؤثر سلباً على كثافة العظام وقوتها.
- التدخين واستهلاك الكحول: يُمكن أن يُؤثر التدخين واستهلاك الكحول على صحة العظام ويزيد من خطر الكسور.
- الظروف البيئية: عدم وجود إضاءة كافية، الأرضيات الزلقة، أو العوائق في المنزل تُزيد من خطر السقوط لدى كبار السن.
- الأورام: في بعض الحالات النادرة، قد تُؤدي الأورام (خاصة النقائل) إلى إضعاف العظم وتُسبب كسوراً مرضية (Pathologic Fractures) حتى مع صدمة بسيطة.
يُسهم فهم هذه الأسباب وعوامل الخطر في وضع استراتيجيات وقائية فعالة، خاصةً لكبار السن، مثل تحسين البيئة المنزلية، ممارسة التمارين الرياضية لتقوية العضلات وتحسين التوازن، ومعالجة هشاشة العظام.
الأعراض والعلامات لكسور عظم الفخذ السفلية
تُظهر كسور عظم الفخذ السفلية مجموعة من الأعراض والعلامات الواضحة التي تُشير إلى وجود إصابة خطيرة في الطرف السفلي. من المهم التعرف عليها لطلب العناية الطبية الفورية.
الأعراض الشائعة
- ألم شديد ومفاجئ: هو العرض الأكثر شيوعاً والأكثر إزعاجاً. يكون الألم حاداً ومحدداً في منطقة الركبة أو فوقها مباشرةً، ويزداد سوءاً مع أي محاولة لتحريك الساق أو تحمل الوزن.
- عدم القدرة على تحمل الوزن: يُصبح من المستحيل أو المؤلم جداً الوقوف أو المشي على الساق المصابة.
- تورم وانتفاخ: يحدث تورم سريع في منطقة الركبة والفخذ السفلي نتيجة للنزيف الداخلي وتجمع السوائل.
- كدمات وتغير لون الجلد: قد تظهر كدمات زرقاء أو بنفسجية حول منطقة الكسر بعد ساعات أو أيام من الإصابة، نتيجة لتسرب الدم من الأوعية الدموية المتضررة.
- تشوه واضح في الساق: في حالات الكسور الشديدة أو المزاحة، قد تُلاحظ تشوهات مرئية في شكل الساق، مثل تقصير الساق، أو انحرافها بزاوية غير طبيعية، أو دورانها.
- ألم عند لمس المنطقة المصابة: تكون المنطقة حول الكسر حساسة جداً للمس.
العلامات السريرية التي يُلاحظها الطبيب
عند الفحص السريري، قد يُلاحظ الطبيب العلامات التالية:
1.
ألم شديد عند تحريك الركبة:
حتى الحركات البسيطة للركبة تُسبب ألماً مبرحاً.
2.
احتكاك أو طقطقة (Crepitus):
قد يشعر الطبيب أو يسمع صوت احتكاك العظام عند محاولة تحريك الطرف المصاب، وهذا يُشير إلى وجود كسر.
3.
تغير في طول الطرف:
قد تبدو الساق المصابة أقصر من الساق السليمة.
4.
إصابة الأنسجة الرخوة:
قد يُلاحظ الطبيب جروحاً مفتوحة (في حالات الكسور المفتوحة)، أو فقاعات جلدية (Blisters)، أو علامات تلف الأنسجة الرخوة.
5.
ضعف أو فقدان النبض:
في حالات الإصابات عالية الطاقة، قد يُؤدي الكسر إلى إصابة الشريان المأبضي، مما يُسبب ضعفاً أو غياباً للنبض في القدم. هذه حالة طارئة تتطلب تدخلاً فورياً.
6.
تنميل أو خدر أو ضعف في القدم:
قد تُشير هذه الأعراض إلى إصابة الأعصاب المحيطة، مثل العصب الشظوي المشترك أو العصب الظنبوبي، والتي تُعد مضاعفة خطيرة.
7.
صعوبة في تحريك أصابع القدم:
قد يكون مؤشراً على إصابة عصبية.
متى يجب طلب المساعدة الطبية؟
إذا تعرضت لصدمة في منطقة الركبة أو الفخذ السفلي وظهرت عليك أي من الأعراض المذكورة أعلاه، فمن الضروري طلب العناية الطبية الفورية. التأخير في التشخيص والعلاج يمكن أن يُؤدي إلى تفاقم الإصابة وزيادة خطر المضاعفات. سيقوم الأستاذ الدكتور محمد هطيف وفريقه بتقييم حالتك بدقة وسرعة لتحديد أفضل مسار للعلاج.
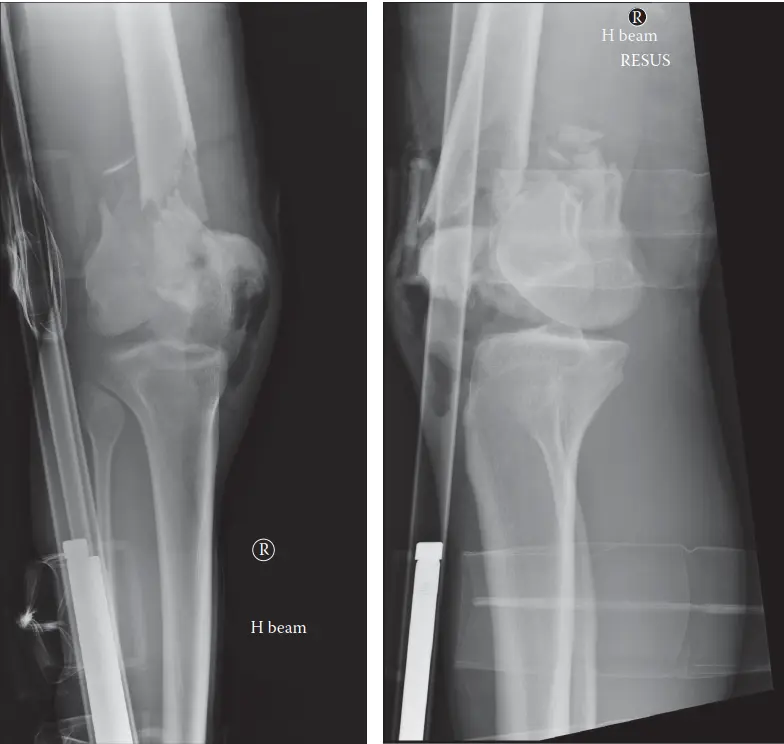
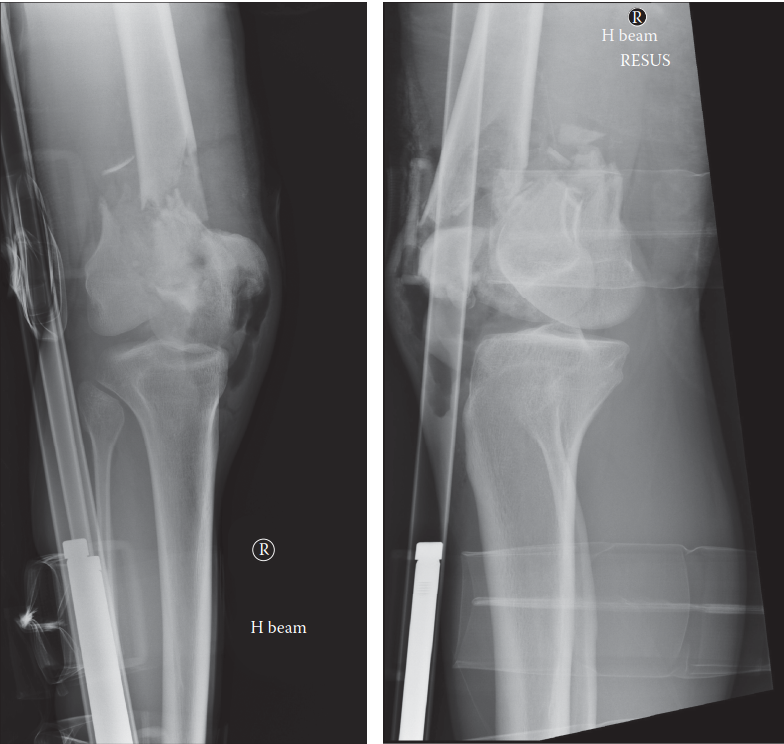
التشخيص الدقيق لكسور عظم الفخذ السفلية
يُعد التشخيص الدقيق والمتكامل لكسور عظم الفخذ السفلية حجر الزاوية في وضع خطة علاج ناجحة. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الفحوصات السريرية والتصويرية لتقييم الكسر بشكل شامل.
التقييم السريري الأولي
- التاريخ المرضي: يبدأ الطبيب بسؤال المريض عن كيفية حدوث الإصابة (آلية الصدمة)، والأمراض المزمنة التي يُعاني منها، والأدوية التي يتناولها، والتاريخ الجراحي السابق. هذه المعلومات حيوية لتحديد عوامل الخطر وتقييم الحالة الصحية العامة للمريض.
-
الفحص البدني:
- تقييم الألم والتورم والتشوه: يُلاحظ الطبيب مدى الألم، حجم التورم، ووجود أي تشوهات مرئية في الساق.
- تقييم الأنسجة الرخوة: يُفحص الجلد بحثاً عن جروح مفتوحة، كدمات، أو فقاعات جلدية.
- التقييم العصبي الوعائي: هذا الجزء حاسم. يُفحص الطبيب النبض في القدم (الشريان الظنبوبي الخلفي والشريان الظهري للقدم) للتأكد من سلامة الدورة الدموية. كما يُقيّم الإحساس وحركة أصابع القدم والكاحل للتأكد من عدم وجود إصابة في الأعصاب المحيطة. أي ضعف في النبض أو علامات إصابة عصبية تتطلب تدخلاً عاجلاً.
وسائل التصوير التشخيصي
-
الأشعة السينية (X-rays):
- هي الفحص الأول والأساسي لتشخيص كسور عظم الفخذ السفلية.
- يتم أخذ صور من الأمام والخلف (AP) ومن الجانب (Lateral) للركبة وعظم الفخذ بالكامل (بما في ذلك مفصل الورك والكاحل) لتقييم المحور الميكانيكي للطرف.
- يمكن أن تُظهر الأشعة السينية وجود الكسر، نوعه (فوق اللقمة، داخل اللقمة)، مدى الإزاحة، ودرجة التفتت.
- قد تُستخدم أشعة الشد (Traction radiographs) لتقييم قابلية الكسر للرد.
-
التصوير المقطعي المحوسب (CT Scan):
- يُعد ضرورياً لجميع كسور المفصل (النوع B و C حسب تصنيف AO/OTA) والكسور خارج المفصل شديدة التفتت.
- يُوفر صوراً ثلاثية الأبعاد (3D reconstructions) تُظهر تفاصيل دقيقة عن حجم الشظايا، مدى الإزاحة، أي تدرج في السطح المفصلي، وأي انحشار عظمي.
- هذه المعلومات حاسمة للأستاذ الدكتور محمد هطيف لوضع خطة جراحية دقيقة، خاصةً لكسور المفصل التي تتطلب استعادة تشريحية مثالية.
-
التصوير بالرنين المغناطيسي (MRI):
- نادراً ما يُشار إليه في حالات كسور عظم الفخذ السفلية الحادة.
- قد يكون مفيداً لتقييم الإصابات المرتبطة بالأربطة (مثل تمزق الرباط الصليبي الأمامي أو الخلفي) أو إصابات الغضاريف المخفية إذا كان هناك اشتباه سريري بعد التثبيت الجراحي.
-
تصوير الأوعية الدموية (Arteriography):
- يُشار إليه إذا كان هناك اشتباه سريري في إصابة الأوعية الدموية (مثل ضعف النبض، ورم دموي متزايد، اضطرابات في تدفق الدم بالدوبلر، أو آلية إصابة عالية الطاقة مع إزاحة كبيرة). يُساعد هذا الفحص في تحديد موقع وشدة الإصابة الوعائية.
من خلال هذه الفحوصات، يتمكن الأستاذ الدكتور محمد هطيف من الحصول على صورة كاملة وشاملة للكسر، مما يُمكنه من اتخاذ القرارات العلاجية الأنسب لكل مريض لضمان أفضل فرصة للتعافي الكامل.
خيارات العلاج لكسور عظم الفخذ السفلية
يعتمد قرار العلاج لكسور عظم الفخذ السفلية، سواء كان جراحياً أو غير جراحي، على عدة عوامل حاسمة، بما في ذلك خصائص الكسر، الحالة الصحية العامة للمريض، متطلباته الوظيفية، وحالة الأنسجة الرخوة المحيطة. يُعد الأستاذ الدكتور محمد هطيف خبيراً في تقييم هذه العوامل وتقديم الخطة العلاجية الأكثر ملاءمة.
العلاج الجراحي (التدخل الجراحي)
يُعد التدخل الجراحي المعيار الذهبي لمعظم كسور عظم الفخذ السفلية المزاحة. الأهداف الرئيسية هي:
* استعادة الشكل التشريحي الدقيق للمفصل (خاصةً السطح المفصلي).
* تثبيت داخلي مستقر للكسر.
* استعادة محاذاة الطرف، طوله، ودورانه.
* تمكين إعادة التأهيل المبكرة والوظيفية.
دواعي العلاج الجراحي:
1.
الكسور المفصلية المزاحة (النوع B أو C حسب تصنيف AO/OTA):
أي إزاحة أو عدم تطابق في السطح المفصلي يتطلب تدخلاً جراحياً لاستعادة تشريح المفصل وتقليل خطر الإصابة بالتهاب المفاصل ما بعد الصدمة.
2.
الكسور خارج المفصل المزاحة (النوع A حسب تصنيف AO/OTA):
أي انحراف كبير (>5-10 درجات)، تقصير (>1 سم)، أو تشوه دوراني يستدعي تصحيحاً جراحياً لاستعادة المحور الميكانيكي وطول الطرف الوظيفي.
3.
الكسور المفتوحة:
تتطلب تنظيفاً جراحياً عاجلاً، غسلاً، وتثبيتاً لمنع العدوى وتسهيل إدارة الأنسجة الرخوة.
4.
الكسور المصحوبة بإصابة وعائية عصبية:
تتطلب استكشافاً جراحياً فورياً، رد الكسر، وإصلاح أي هياكل وعائية عصبية مصابة.
5.
مرضى الصدمات المتعددة (Polytrauma):
يُسهل التثبيت المبكر والمستقر حركتهم، ويُقلل من المضاعفات (مثل تجلط الأوردة العميقة/الانسداد الرئوي، متلازمة الضائقة التنفسية الحادة).
6.
كسر الظنبوب في نفس الطرف ("الركبة العائمة"):
عادةً ما يتطلب كلا الكسرين تثبيتاً مستقراً لإعادة التأهيل الأمثل.
7.
فشل العلاج غير الجراحي:
إذا حدث إزاحة تدريجية للكسر أو عدم التحام أثناء العلاج التحفظي.
8.
الكسور المرضية:
غالباً ما تتطلب تثبيتاً جراحياً لتخفيف الألم وتحسين القدرة على تحمل الوزن.
العلاج غير الجراحي (التحفظي)
يُخصص العلاج غير الجراحي لمجموعة مختارة من المرضى وأنماط الكسور.
دواعي العلاج غير الجراحي:
1.
الكسور خارج المفصل المستقرة ذات الإزاحة البسيطة:
في المرضى غير القادرين على المشي أو ذوي المت
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك