علاج كسور عظمة الفخذ السفلية دليلك الشامل للشفاء
الخلاصة الطبية
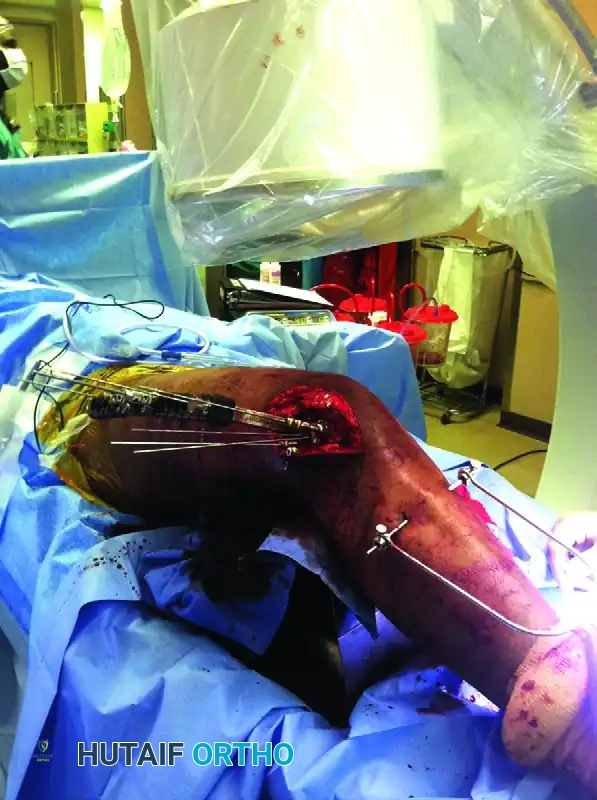
كسور عظمة الفخذ السفلية هي إصابات خطيرة تحدث في الجزء السفلي من الفخذ فوق مفصل الركبة مباشرة. يتطلب علاجها تدخلاً جراحياً دقيقاً باستخدام الشرائح والمسامير أو المسامير النخاعية لإعادة العظام إلى وضعها الطبيعي، بهدف استعادة حركة الركبة، تخفيف الألم، وضمان الشفاء التام.
الخلاصة الطبية السريعة: كسور عظمة الفخذ السفلية هي إصابات خطيرة تحدث في الجزء السفلي من الفخذ فوق مفصل الركبة مباشرة. يتطلب علاجها تدخلاً جراحياً دقيقاً باستخدام الشرائح والمسامير أو المسامير النخاعية لإعادة العظام إلى وضعها الطبيعي، بهدف استعادة حركة الركبة، تخفيف الألم، وضمان الشفاء التام.
مقدمة شاملة حول كسور الفخذ السفلية
تعتبر كسور عظمة الفخذ السفلية من التحديات الطبية الكبيرة في جراحة العظام والكسور. تحدث هذه الإصابات في المنطقة التي تسبق مفصل الركبة مباشرة، وهي منطقة حيوية تتحمل وزن الجسم وتلعب دورا أساسيا في القدرة على المشي والحركة. تاريخيا، كانت هذه الكسور تمثل معضلة طبية بسبب طبيعتها غير المستقرة وقابليتها للتفتت، بالإضافة إلى قربها الشديد من مفصل الركبة مما يجعل استعادة الحركة الطبيعية أمرا بالغ الأهمية.
تحدث هذه الكسور عادة في مجموعتين مختلفتين تماما من المرضى. المجموعة الأولى تشمل كبار السن، وخاصة النساء اللواتي تزيد أعمارهن عن 75 عاما، حيث تكون العظام ضعيفة بسبب هشاشة العظام، وتحدث الإصابة غالبا نتيجة سقوط بسيط في المنزل. أما المجموعة الثانية فتشمل الشباب والبالغين، خاصة الذكور بين 15 و 24 عاما، وتحدث الإصابة لديهم نتيجة حوادث عالية الطاقة مثل حوادث السيارات أو الدراجات النارية.
نظرا لقرب الكسر من المفصل، فإن الهدف الأساسي من العلاج ليس فقط جبر العظم، بل استعادة التوافق التشريحي لسطح المفصل لضمان عودة الركبة إلى وظيفتها الطبيعية بدون ألم أو تيبس. في الوقت الحاضر، يوصى بالتدخل الجراحي لجميع حالات كسور عظمة الفخذ السفلية تقريبا، باستثناء حالات نادرة جدا للمرضى غير القادرين على المشي أصلا أو الذين يعانون من حالات طبية تمنع التخدير.
التشريح الحيوي لمنطقة أسفل الفخذ
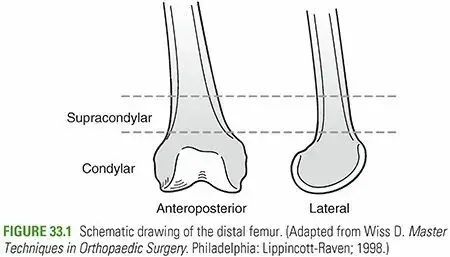
لفهم طبيعة هذه الكسور وكيفية علاجها، من الضروري التعرف على التشريح الفريد للجزء السفلي من عظمة الفخذ. تتغير بنية العظمة في هذا الجزء من شكل أنبوبي أسطواني صلب في المنتصف، إلى شكل هرمي عريض في الأسفل، لينتهي بما يسمى اللقمتين الفخذيتين الداخلية والخارجية اللتين تشكلان الجزء العلوي من مفصل الركبة.

تلعب العضلات المحيطة بالفخذ دورا حاسما في تحديد شكل الكسر واتجاه تحرك العظام بعد الإصابة. بمجرد حدوث الكسر، تفقد العظمة تماسكها، وتقوم العضلات القوية بشد أجزاء العظم المكسور في اتجاهات مختلفة، مما يسبب تشوها واضحا:
- عضلة السمانة: ترتبط هذه العضلة بالجزء الخلفي من أسفل الفخذ. عند حدوث الكسر، تقوم بشد الجزء السفلي من العظمة إلى الخلف بقوة، مما يؤدي إلى انحناء الكسر إلى الخلف.
- العضلة المقربة الكبيرة: تقوم بشد الجزء السفلي من الكسر نحو الداخل، مما يؤدي إلى تقوس الساق.
- عضلات الفخذ الأمامية والخلفية: تقوم هذه العضلات القوية جدا بشد الجزء السفلي من الساق إلى الأعلى، مما يؤدي إلى تداخل العظام وقصر طول الساق المصابة بشكل ملحوظ.
يجب على الجراح الماهر أن يفهم هذه القوى العضلية لكي يتمكن من التغلب عليها أثناء العملية الجراحية وإعادة العظام إلى استقامتها الطبيعية.
الأسباب وعوامل الخطر
تتنوع الأسباب التي تؤدي إلى كسور عظمة الفخذ السفلية بناء على الفئة العمرية والحالة الصحية للمريض. يمكن تقسيم الأسباب الرئيسية إلى فئتين:
- الإصابات عالية الطاقة: وهي شائعة بين الشباب وتشمل حوادث السير المروعة، السقوط من ارتفاعات شاهقة، والإصابات الرياضية العنيفة. غالبا ما تكون هذه الكسور مفتتة بشدة وقد تترافق مع إصابات أخرى في الجسم.
- الإصابات منخفضة الطاقة: تحدث غالبا عند كبار السن، حيث يكون السقوط البسيط من مستوى الوقوف كافيا لكسر العظمة بسبب ضعفها الناتج عن هشاشة العظام.
بالإضافة إلى ذلك، هناك زيادة ملحوظة في ما يسمى بالكسور حول المفاصل الصناعية. مع تزايد أعداد كبار السن الذين يخضعون لعمليات تغيير مفصل الركبة، أصبح من الشائع حدوث كسور في عظمة الفخذ فوق المفصل الصناعي مباشرة، مما يتطلب استراتيجيات جراحية معقدة للغاية للتعامل مع العظم المكسور والمفصل الصناعي في آن واحد.
الأعراض والعلامات التحذيرية
عند التعرض لكسر في عظمة الفخذ السفلية، تظهر مجموعة من الأعراض الفورية والشديدة التي تستدعي تدخلا طبيا طارئا. تشمل هذه الأعراض:
- ألم مبرح وحاد في منطقة الفخذ السفلي والركبة يزداد مع أي محاولة للحركة.
- تورم سريع وملحوظ في الركبة وأسفل الفخذ نتيجة النزيف الداخلي من العظم المكسور.
- عدم القدرة المطلقة على الوقوف أو تحميل الوزن على الساق المصابة.
- تشوه مرئي في شكل الساق، حيث قد تبدو أقصر من الساق السليمة أو ملتوية بزاوية غير طبيعية.
- في حالات الكسور المفتوحة، قد يبرز العظم المكسور من خلال الجلد، وهي حالة طبية طارئة تتطلب جراحة فورية لمنع التلوث والعدوى.
أنواع وتصنيفات كسور الفخذ السفلية
يستخدم الأطباء وجراحو العظام أنظمة تصنيف عالمية لتحديد نوع الكسر بدقة، مما يساعد في اختيار الطريقة الجراحية الأنسب ونوع الشرائح أو المسامير المطلوبة. التصنيف الأشهر هو تصنيف الجمعية العالمية لتثبيت الكسور والذي يقسمها إلى ثلاثة أنواع رئيسية بناء على مدى امتداد الكسر إلى مفصل الركبة:
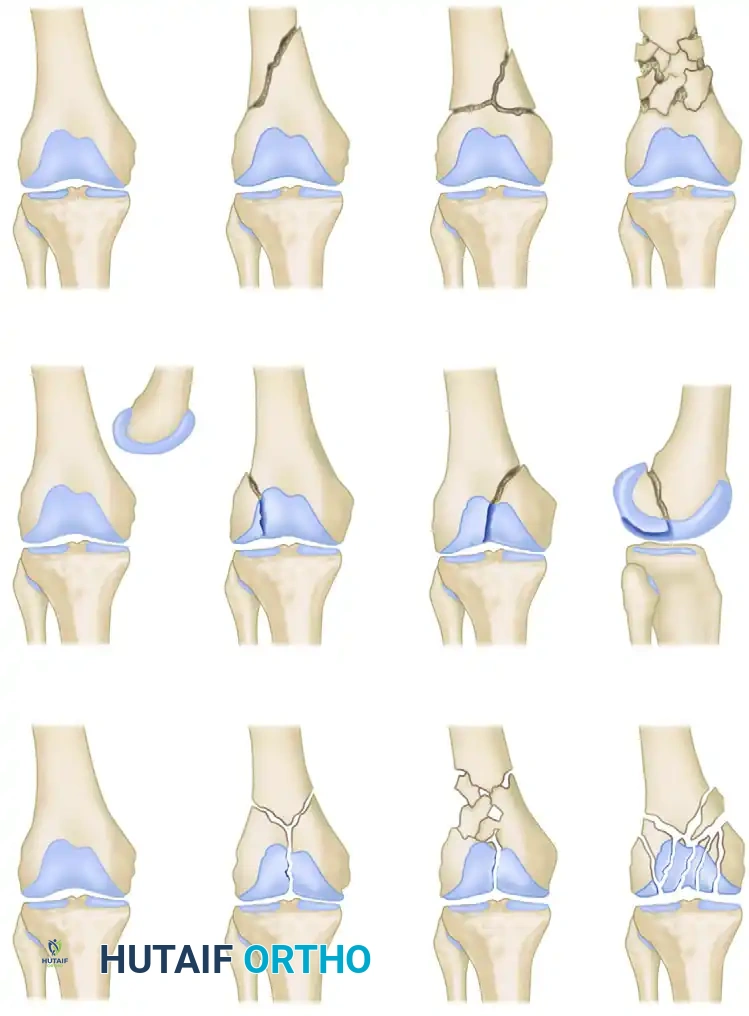
- النوع الأول الكسور خارج المفصل: في هذا النوع، يحدث الكسر في الجزء السفلي من الفخذ ولكنه لا يمتد ليصل إلى الغضروف المبطن لمفصل الركبة. يمكن أن يكون الكسر بسيطا أو مفتتة لعدة قطع.
- النوع الثاني الكسور المفصلية الجزئية: هنا، ينفصل جزء من سطح المفصل عن بقية العظمة. يتطلب هذا النوع دقة بالغة في إعادة الجزء المكسور إلى مكانه للحفاظ على نعومة حركة الركبة.
- النوع الثالث الكسور المفصلية الكاملة: وهو النوع الأشد تعقيدا، حيث ينفصل سطح المفصل بالكامل عن عظمة الفخذ الرئيسية، وغالبا ما يتفتت المفصل نفسه إلى عدة قطع. يتطلب هذا النوع مهارة جراحية عالية جدا لإعادة بناء المفصل وتثبيته بالشرائح.
التشخيص والتحضير الطبي
يبدأ التشخيص الدقيق بمجرد وصول المريض إلى قسم الطوارئ. يقوم الطبيب بفحص الساق المصابة للتأكد من سلامة الأوعية الدموية والأعصاب، حيث أن حواف العظم المكسور الحادة قد تسبب ضررا للشرايين أو الأعصاب المجاورة.
التصوير الطبي هو حجر الأساس في خطة العلاج:
* الأشعة السينية العادية: توفر نظرة عامة سريعة على الكسر وموقعه ومدى انزياح العظام.
* الأشعة المقطعية: أصبحت الأشعة المقطعية ثلاثية الأبعاد إجراء أساسيا لا غنى عنه، خاصة إذا كان الكسر يمتد إلى داخل مفصل الركبة. تتيح هذه الأشعة للجراح رؤية كل قطعة عظمية صغيرة وتحديد مسار الكسر بدقة متناهية، مما يساعده في وضع خطة مفصلة للعملية الجراحية قبل دخول غرفة العمليات.
قبل الجراحة، يتم إجراء فحوصات دم شاملة وتقييم لحالة القلب والرئتين، خاصة لكبار السن، لضمان قدرتهم على تحمل التخدير والعملية الجراحية بأمان.
الخيارات الجراحية وطرق العلاج
العلاج الجراحي هو المعيار الذهبي الموصى به عالميا لجميع كسور عظمة الفخذ السفلية. تهدف الجراحة إلى إعادة العظام إلى وضعها التشريحي الصحيح، تثبيتها بقوة، والسماح للمريض بتحريك ركبته في أسرع وقت ممكن لمنع التيبس. يتم إجراء الجراحة والمريض مستلق على ظهره، وغالبا ما يتم وضع دعامة تحت الركبة لثنيها قليلا، مما يساعد في إرخاء العضلات وتسهيل إعادة العظام إلى مكانها.
تتعدد التقنيات والأدوات الجراحية المستخدمة بناء على نوع الكسر وجودة عظام المريض.
الشرائح والمسامير التقليدية
تاريخيا، كانت الشريحة ذات الزاوية 95 درجة من أوائل الأدوات التي حققت نجاحا في تثبيت هذه الكسور.
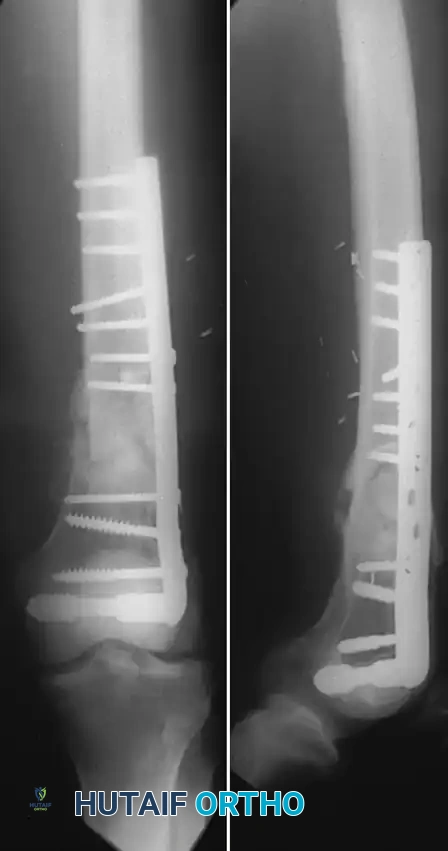
توفر هذه الشريحة تثبيتا قويا، لكن تركيبها يتطلب مهارة جراحية استثنائية، حيث يجب إدخالها بزوايا محددة جدا في ثلاثة اتجاهات مختلفة في نفس الوقت.
بديل آخر تقليدي هو المسمار اللقمي الديناميكي.
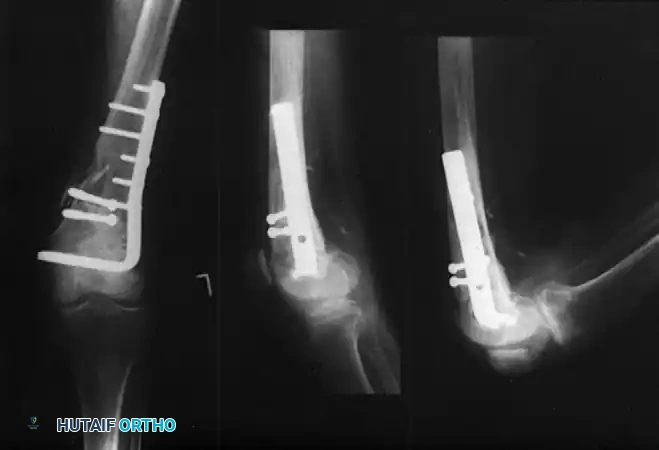
يعتبر هذا النظام أسهل نسبيا في التركيب من الشريحة ذات الزاوية، ويسمح بضغط قطع العظم معا لتسريع الالتئام. ومع ذلك، يتطلب هذا النظام إزالة جزء كبير من العظم لإدخال المسمار الرئيسي، ولا ينصح باستخدامه في حالات هشاشة العظام الشديدة أو التفتت الكبير في المفصل.
الشرائح ذاتية الغلق الحديثة
أحدثت تقنية الشرائح ذاتية الغلق ثورة حقيقية في جراحة العظام، خاصة لكبار السن الذين يعانون من ضعف وهشاشة العظام، ولحالات الكسور شديدة التفتت. في هذه التقنية، يتم ربط رأس المسمار بالشريحة المعدنية نفسها بدلا من الاعتماد فقط على تثبيت المسمار في العظم.
هذا يخلق هيكلا معدنيا داخليا شديد الصلابة لا يعتمد على جودة العظم المحيط به. تمنع هذه التقنية انهيار الكسر أو تقوس الساق بعد العملية. بالإضافة إلى ذلك، يمكن تركيب هذه الشرائح الحديثة من خلال فتحات جراحية صغيرة جدا في الجلد باستخدام تقنيات التدخل المحدود، مما يحافظ على الدورة الدموية الطبيعية المغذية للعظم ويسرع من عملية الالتئام البيولوجي.
التثبيت بالمسامير النخاعية
المسمار النخاعي هو قضيب معدني قوي يتم إدخاله داخل التجويف الأنبوبي لعظمة الفخذ. يعتبر هذا الخيار ممتازا للكسور التي لا تمتد بشكل كبير داخل المفصل.
يمكن إدخال المسمار من أعلى الفخذ إلى أسفله، أو من خلال الركبة إلى الأعلى. يتميز المسمار النخاعي بأنه يتحمل جزءا كبيرا من وزن الجسم، مما يسمح للمريض بالبدء في المشي وتحميل الوزن في وقت أبكر مقارنة بالشرائح. كما أن الجراحة تتطلب جروحا أصغر بكثير، مما يقلل من فقدان الدم وخطر العدوى. ومع ذلك، لا يمكن استخدام هذه التقنية إذا كان الكسر داخل المفصل مفتتة بشدة.
التعافي وإعادة التأهيل
نجاح العملية الجراحية هو مجرد البداية؛ فالالتزام ببرنامج إعادة التأهيل هو ما يضمن عودة الوظيفة الطبيعية للساق. ينقسم التعافي إلى عدة مراحل:
المرحلة الأولى بعد الجراحة مباشرة:
الهدف الأساسي في الأسبوعين الأولين هو السيطرة على الألم، تقليل التورم، والبدء الفوري في تحريك الركبة لمنع التصاق الأنسجة وتيبس المفصل. قد يستخدم المريض جهازا للحركة السلبية المستمرة الذي يقوم بثني الركبة وفردها ببطء. يتم ارتداء دعامة مفصلية لحماية الركبة.
المرحلة الثانية حماية الوزن:
بناء على نوع الجراحة وجودة العظام، سيحدد الجراح متى يمكن للمريض البدء في المشي على الساق المصابة. في حالات تثبيت الشرائح، قد يمنع المريض من تحميل أي وزن على الساق لمدة تتراوح بين 8 إلى 12 أسبوعا، ويستخدم العكازات أو المشاية للتنقل. أما في حالات المسامير النخاعية، قد يسمح الطبيب بتحميل وزن جزئي ومبكر.
المرحلة الثالثة التقوية والعودة للحياة الطبيعية:
بمجرد ظهور علامات التئام العظم في الأشعة السينية، يبدأ المريض في برنامج علاج طبيعي مكثف لتقوية عضلات الفخذ الأمامية والخلفية. قد يستغرق التعافي الكامل والعودة إلى الأنشطة الرياضية أو العمل الشاق من 6 إلى 12 شهرا. يجب على المرضى أن يدركوا أن فقدان درجة بسيطة من القدرة على ثني الركبة بالكامل أمر شائع الحدوث بعد هذه الإصابات المعقدة.
المضاعفات المحتملة وكيفية الوقاية منها
رغم التطور الكبير في تقنيات الجراحة، تظل هناك احتمالية لحدوث بعض المضاعفات التي يعمل الفريق الطبي جاهدا لتجنبها:
- عدم التئام العظم: يحدث في نسبة قليلة من الحالات، خاصة لدى المدخنين أو مرضى السكري غير المنتظم. قد يتطلب الأمر تدخلا جراحيا إضافيا لوضع طعوم عظمية لتحفيز الالتئام.
- الالتئام الخاطئ: قد يلتئم العظم بزاوية غير صحيحة مما يؤدي إلى تقوس الساق. استخدام الأشعة المقطعية والشرائح الحديثة يقلل من هذا الخطر بشكل كبير.
- العدوى والالتهابات: للوقاية من تلوث الجرح، يتم إعطاء المريض مضادات حيوية قبل وبعد العملية، وتتم الجراحة في بيئة شديدة التعقيم. إذا حدثت العدوى، فقد تتطلب غسيلا جراحيا ومضادات حيوية وريدية.
- تيبس الركبة: هو المضاعفة الأكثر شيوعا. العلاج الطبيعي المبكر والمستمر هو الحل الأمثل للوقاية من تيبس المفصل.
الأسئلة الشائعة
هل يمكن علاج كسر الفخذ بدون جراحة
في العصر الحديث، لا ينصح بعلاج كسور أسفل الفخذ بدون جراحة إلا في حالات نادرة جدا للمرضى الذين يعانون من أمراض تمنع التخدير تماما. العلاج التحفظي بالجبس يؤدي غالبا إلى تيبس دائم في الركبة، تقرحات الفراش، وعدم التئام العظم بشكل صحيح بسبب قوة العضلات التي تشد العظم المكسور.
كم يستغرق التئام كسر عظمة الفخذ السفلية
يستغرق الالتئام العظمي الأولي الذي يسمح بالمشي بدون عكازات عادة من 3 إلى 4 أشهر. ومع ذلك، فإن الالتئام الكامل للعظم واستعادة القوة العضلية الكاملة قد يستغرق من 6 أشهر إلى عام كامل حسب عمر المريض وحالته الصحية.
متى يمكنني المشي بعد عملية كسر الفخذ
يعتمد ذلك على نوع التثبيت الجراحي. في معظم حالات استخدام الشرائح والمسامير، ستحتاج إلى استخدام العكازات أو المشاية دون تحميل الوزن على الساق المصابة لمدة 8 إلى 12 أسبوعا. سيقوم طبيبك بتوجيهك بناء على صور الأشعة الدورية.
هل سأحتاج إلى إزالة الشرائح والمسامير لاحقا
بشكل عام، لا يتم إزالة الشرائح والمسامير أو المسامير النخاعية إلا إذا سببت ألما، تهيجا في الأنسجة المحيطة، أو في حالة حدوث عدوى. بالنسبة لمعظم المرضى، تبقى هذه الأدوات المعدنية في الجسم مدى الحياة دون مشاكل.
ما هو دور العلاج الطبيعي بعد الجراحة
العلاج الطبيعي هو النصف الآخر من العلاج. الجراحة تصلح العظم، لكن العلاج الطبيعي يعيد الحركة. يساعد في منع تيبس الركبة، تقوية العضلات التي ضمرت بسبب قلة الحركة، وتدريب المريض على المشي والتوازن بشكل صحيح لتجنب السقوط مستقبلا.
هل تؤثر هشاشة العظام على نجاح العملية
نعم، تجعل هشاشة العظام العملية أكثر تحديا لأن العظم يكون هشا ولا يمسك المسامير بقوة. لكن بفضل التقنيات الحديثة مثل الشرائح ذاتية الغلق، أصبح بإمكان الجراحين تثبيت هذه الكسور بنجاح وأمان حتى لدى مرضى هشاشة العظام الشديدة.
ما هي نسبة نجاح عمليات كسور الفخذ السفلية
تعتبر نسبة النجاح عالية جدا وتتجاوز 85 بالمائة في استعادة القدرة على المشي والحركة الوظيفية الجيدة، خاصة عند إجراء الجراحة بواسطة جراح عظام متخصص والالتزام التام ببرنامج العلاج الطبيعي.
كيف يمكنني تخفيف الألم بعد العملية
سيصف لك الطبيب مسكنات قوية للألم في الأيام الأولى بعد الجراحة. بالإضافة إلى ذلك، فإن رفع الساق فوق مستوى القلب، وضع كمادات الثلج حول الركبة، وتجنب الحركات المفاجئة يساعد بشكل كبير في تقليل الألم والتورم.
هل يمكن أن يؤدي الكسر إلى خشونة الركبة
إذا امتد الكسر إلى داخل سطح المفصل وتضرر الغضروف، فهناك احتمال متزايد للإصابة بخشونة الركبة المبكرة في المستقبل. الدقة الجراحية في إعادة سطح المفصل إلى نعومته الطبيعية تقلل من هذا الخطر بشكل كبير.
متى يجب علي الاتصال بالطبيب بشكل طارئ
يجب عليك التوجه للطوارئ أو الاتصال بطبيبك فورا إذا لاحظت ارتفاعا في درجة الحرارة، احمرارا شديدا أو خروج إفرازات من الجرح، ألما مفاجئا لا يستجيب للمسكنات، أو تورما مفاجئا في بطة الساق مع ألم عند لمسها، حيث قد تكون هذه علامات على وجود جلطة دموية أو عدوى.
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك