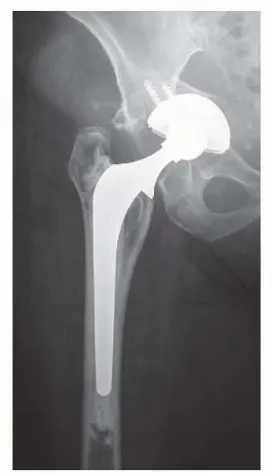
وحدة إكستر للورك: إتقان تطعيم العظام بالضغط لمعالجة فقدان عظم الفخذ في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تطعيم العظام بالضغط هو إجراء جراحي حيوي لإعادة بناء عظم الفخذ المفقود في جراحات مراجعة مفصل الورك، مما يعيد الاستقرار ويؤسس لقاعدة صلبة للمفصل الجديد. الأستاذ الدكتور محمد هطيف في صنعاء هو الخبير الرائد في هذه التقنية المعقدة، ويقدم حلولاً متقدمة للمرضى الذين يعانون من تحديات فقدان العظام.
الخلاصة الطبية السريعة: تطعيم العظام بالضغط هو إجراء جراحي حيوي لإعادة بناء عظم الفخذ المفقود في جراحات مراجعة مفصل الورك، مما يعيد الاستقرار ويؤسس لقاعدة صلبة للمفصل الجديد. الأستاذ الدكتور محمد هطيف في صنعاء هو الخبير الرائد في هذه التقنية المعقدة، ويقدم حلولاً متقدمة للمرضى الذين يعانون من تحديات فقدان العظام.
مقدمة
يُعد فقدان العظم في منطقة الفخذ تحديًا كبيرًا يواجهه المرضى الذين يحتاجون إلى جراحة مراجعة لمفصل الورك. هذه الحالة، التي قد تنجم عن تآكل المفصل السابق أو عوامل أخرى، تتطلب نهجًا علاجيًا متخصصًا لاستعادة قوة واستقرار عظم الفخذ. هنا يأتي دور تقنية "تطعيم العظام بالضغط" (Impaction Allografting)، وهي طريقة جراحية متقدمة تهدف إلى إعادة بناء العظم المفقود وتوفير أساس متين للمفصل الصناعي الجديد.
في صنعاء، يعتبر الأستاذ الدكتور محمد هطيف الرائد بلا منازع في مجال جراحة العظام، وخاصة في تطبيق هذه التقنيات المعقدة. بفضل خبرته الواسعة وسجله الحافل بالنجاحات، يقدم الدكتور هطيف للمرضى أحدث العلاجات وأكثرها فعالية، مما يضمن أفضل النتائج الممكنة واستعادة جودة الحياة.
فهم فقدان عظم الفخذ وتقنية تطعيم العظام بالضغط
تُعرف جراحة مراجعة مفصل الورك بأنها واحدة من أصعب التحديات في جراحة العظام، خاصة عند وجود نقص في مخزون العظم القريب من الفخذ. استعادة السلامة الهيكلية للجزء القريب من عظم الفخذ أمر بالغ الأهمية لنجاح أي جراحة مراجعة.
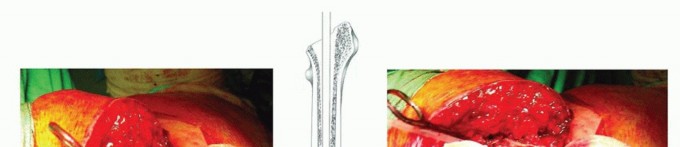
تُستخدم تقنية تطعيم العظام بالضغط بنجاح لإصلاح فقدان العظم في الجزء القريب من الفخذ. يتضمن هذا الإجراء ملء القناة الفخذية بشكل رجعي بقطع عظمية صغيرة يتم ضغطها، مما يخلق قناة نخاعية جديدة (neomedullary canal) يمكن تثبيت ساق مفصل الفخذ الإسمنتي فيها. هذه التقنية لا توفر الاستقرار الفوري فحسب، بل تتيح أيضًا إمكانية استعادة مخزون العظم على المدى الطويل، وهو أمر جذاب بشكل خاص للمرضى الأصغر سنًا، ويفيد في أي عمليات إعادة بناء مستقبلية قد تكون مطلوبة.

التشريح الهام لعظم الفخذ
لفهم عملية تطعيم العظام بالضغط، من المهم معرفة التشريح الأساسي لعظم الفخذ. يشمل هذا العظم الطويل والقوي عدة أجزاء حيوية:
- الجزء القريب من الفخذ (Proximal Femur): يضم المدور الكبير والمدور الصغير، وهما نتوءات عظمية مهمة لتثبيت العضلات. كما توجد حافة العضلة الواسعة (vastus ridge)، والتي قد تكون نقطة ضعف نسبيًا في العظم خلال جراحات المراجعة بسبب تآكل العظم (osteolysis) أو عمليات قطع المدور السابقة أو أي جراحات سابقة في هذه المنطقة.
- عظم الفخذ الديابيزي (Femoral Diaphysis): هو الجزء الأوسط من عظم الفخذ، ويحتوي على أماكن ارتباط العضلات الواسعة عند حافة العضلة الواسعة وفي الخلف عند الخط الخشن (linea aspera).
تعتبر هذه الهياكل العظمية مهمة جدًا للجراح لتقييم مدى فقدان مخزون العظم القريب من الفخذ وتحديد أفضل طريقة للوصول إلى العظم أثناء الجراحة. يمكن الوصول إلى عظم الفخذ من خلال عدة طرق جراحية، مثل المدخل الأمامي، الخلفي، عبر المدور، أو المدخل الجانبي المستقيم (Hardinge approach). يحدد الجراح المدخل الأنسب بناءً على حالة المريض ومدى فقدان العظم.
الأسباب وعوامل الخطر لفقدان عظم الفخذ
في عمليات استبدال مفصل الورك الكلي بالمراجعة، هناك عدة أسباب شائعة لنقص العظم، والتي تتطلب تدخلًا جراحيًا مثل تطعيم العظام بالضغط. فهم هذه الأسباب يساعد في التخطيط للعلاج المناسب.
الأسباب الرئيسية لنقص العظم الفخذي
- التخلخل اللاجرثومي (Aseptic Loosening): هذا هو السبب الأكثر شيوعًا. يحدث عندما يفقد المفصل الصناعي تثبيته بالعظم دون وجود عدوى بكتيرية. غالبًا ما يكون مصحوبًا بـ "تخلخل العظم حول المفصل" (periprosthetic osteolysis)، وهو تآكل للعظم المحيط بالمفصل الصناعي نتيجة لرد فعل الجسم تجاه جزيئات التآكل الدقيقة الناتجة عن المفصل.
- هجرة الزرعة (Implant Migration): عندما يتحرك المفصل الصناعي من مكانه الأصلي داخل العظم، مما يؤدي إلى عدم الاستقرار وتلف العظم المحيط.
- العدوى (Infection): يمكن أن تسبب العدوى حول المفصل الصناعي تدميرًا كبيرًا للعظم وتتطلب إزالة المفصل المصاب وإعادة بناء العظم قبل وضع مفصل جديد.
- فقدان العظم الناتج عن التدخل الجراحي (Iatrogenic Bone Loss): يحدث هذا أثناء عملية استخراج المفصل الصناعي القديم، حيث قد يتلف جزء من العظم المحيط.
عوامل الخطر الإضافية
يزداد خطر حدوث اختراق للقشرة العظمية (cortical penetration) أو تكوين ممر خاطئ في وجود "قاعدة" (pedestal) أو "عظم قشر البيض" (egg-shell bone) لدى كبار السن. هذه المصطلحات تصف حالات يكون فيها العظم رقيقًا وهشًا للغاية، مما يزيد من صعوبة الجراحة. تقنيات تطعيم العظام بالضغط تكون مفيدة بشكل خاص عند مواجهة عظم الفخذ الميتافيزي أو الديابيزي المتوسع أو الكبير.
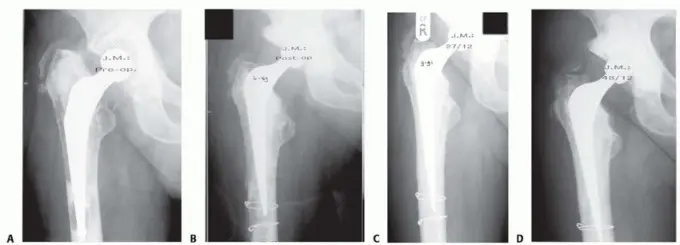
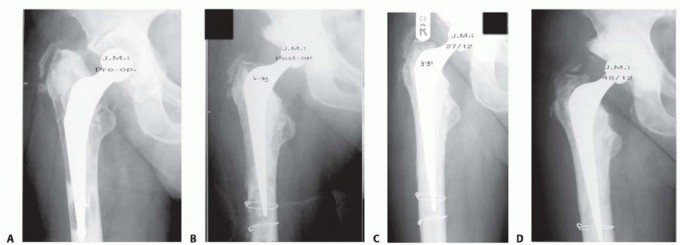
الصورة أعلاه (FIG 1) توضح جذعًا رخوًا مع تخلخل داخلي للعظم في (A)، ثم الحالة بعد الجراحة مباشرة (B)، وبعد 27 شهرًا (C) مع ملاحظة شفاء القشرة العظمية، وبعد 48 شهرًا (D) مع الحفاظ على جودة العظم الجيدة. هذه الصور توضح كيف يمكن لتقنية تطعيم العظام بالضغط أن تعيد ترميم العظم بفعالية.

الأعراض والفحص السريري
عندما يواجه المريض مشكلة في مفصل الورك الصناعي، تظهر مجموعة من الأعراض التي تستدعي اهتمامًا طبيًا. يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل لكل مريض لتحديد طبيعة المشكلة ومدى فقدان العظم.
تاريخ المريض المفصل (Patient History)
يسعى الدكتور هطيف للحصول على تاريخ مفصل لأعراض تدهور المفصل الصناعي، بما في ذلك:
- طبيعة الألم ونوعه: هل هو ألم حاد أم مزمن؟ هل يزداد مع الحركة؟
- عدم الاستقرار: هل يشعر المريض بأن الورك غير ثابت أو "يخرج من مكانه"؟
- نقص الحركة: هل يواجه صعوبة في المشي أو أداء الأنشطة اليومية؟
- تأثير ذلك على جودة الحياة: كيف أثرت هذه المشاكل على حياة المريض اليومية؟
بالإضافة إلى ذلك، يتم أخذ تاريخ مفصل للجراحة الأولية لمفصل الورك، ومسار ما بعد الجراحة، وأي مضاعفات سلبية مثل تأخر التئام الجروح أو العدوى. كما يتم جمع معلومات حول أي أمراض مصاحبة مهمة، والأدوية التي يتناولها المريض، والحساسية.
الفحص البدني (Physical Examination)
يشمل الفحص البدني تقييمًا دقيقًا لعدة جوانب:
- المشي (Gait): ملاحظة طريقة مشي المريض لتحديد أي عرج أو عدم توازن.
- طول الساقين (Leg Lengths): قياس طول الساقين لتحديد ما إذا كان هناك فرق في الطول.
- الجلد والندوب فوق الورك: فحص الجلد والندوب من العمليات الجراحية السابقة.
- قوة العضلات: تقييم قوة عضلات الورك والطرف السفلي، مع التركيز بشكل خاص على سلامة العضلات المبعدة (abductor muscles).
- الفحص العصبي الوعائي البعيد (Distal Neurovascular Examination): التأكد من سلامة الأعصاب والأوعية الدموية في الأطراف السفلية.
هذا التقييم الشامل يساعد الدكتور هطيف على فهم الصورة الكاملة لحالة المريض وتحديد أفضل خطة علاجية.

التشخيص والفحوصات التصويرية
للتأكد من وجود مشكلة في مفصل الورك الصناعي وتحديد مدى فقدان العظم، يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الفحوصات التصويرية والتشخيصية المتطورة. الهدف هو تأكيد وجود مفصل صناعي فاشل، واستبعاد أي عدوى، وتحديد كمية مخزون العظم المتاح لإعادة البناء.
الفحوصات التصويرية
- الأشعة السينية (Biplanar Radiographs): يتم الحصول على صور بالأشعة السينية ثنائية المستوى للمفصل الصناعي بالكامل والمفصل فوق وتحت الطرف الصناعي. هذه الأشعة تساعد في تقييم وضع المفصل الصناعي الحالي ومراقبة أي علامات للتخلخل أو فقدان العظم.
- التصوير المقطعي المحوسب (CT Scan) مع إعادة بناء ثلاثي الأبعاد (3-D Reconstruction): يوفر التصوير المقطعي صورًا مفصلة للعظم والأنسجة الرخوة، ويمكن استخدامه لإعادة بناء ثلاثية الأبعاد تظهر بدقة مدى فقدان العظم وتحديد حجم وموقع العيوب.
- التصوير الومضاني (Scintigraphy) أو مسح العظام (Bone Scans): يساعد في تحديد مناطق النشاط الأيضي غير الطبيعي في العظم، مما قد يشير إلى التهاب أو عدوى أو تخلخل في المفصل.
الفحوصات المخبرية لاستبعاد العدوى
تأكيد عدم وجود عدوى في المفصل الصناعي أمر حيوي قبل أي جراحة مراجعة. يتم ذلك بشكل أفضل عن طريق التقييم المخبري الذي يشمل:
- معدل ترسيب كرات الدم الحمراء (ESR - Erythrocyte Sedimentation Rate): مؤشر عام للالتهاب في الجسم.
- البروتين التفاعلي C (CRP - C-reactive Protein): مؤشر آخر للالتهاب.
مزيج من قيم ESR و CRP الطبيعية يشير إلى احتمال منخفض جدًا (أقل من 1%) لوجود عدوى في المفصل الصناعي. إذا كانت هذه القيم مرتفعة، فإنه يوصى بإجراء سحب سائل من مفصل الورك تحت توجيه الأشعة، مع فحص عدد الخلايا وتحديد النوع وزراعة السائل للكشف عن أي بكتيريا.
تصنيف عيوب عظم الفخذ (Endo-Klinik Classification)
يمكن تقييم نقص مخزون العظم القريب من الفخذ باستخدام تصنيف Endo-Klinik لعيوب عظم الفخذ. هذا التصنيف يساعد الجراحين على فهم مدى الضرر وتخطيط الجراحة.

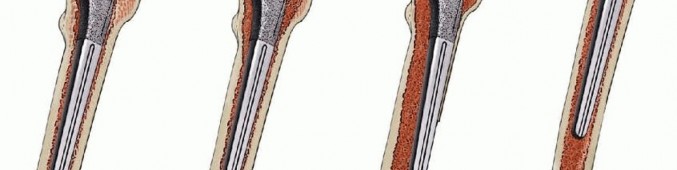

FIG 2 • تصنيف Endo-Klinik لعيوب عظم الفخذ:
- الدرجة 1: منطقة شفافة للأشعة محصورة في النصف العلوي من غلاف الأسمنت مع علامات سريرية للتخلخل.
- الدرجة 2: منطقة شفافة للأشعة حول غلاف الأسمنت وتآكل داخلي للعظم في الجزء العلوي من الفخذ يؤدي إلى توسع القناة النخاعية.
- الدرجة 3: توسع القناة النخاعية بتمدد الجزء العلوي من الفخذ مع فقدان العظم القريب وانثقاب.
- الدرجة 4: تدمير كبير للثلثين العلوي والأوسط من الفخذ مع تلف الثلث البعيد وفقدان الدعم، مما يمنع إدخال حتى مفصل صناعي ذو ساق طويلة.
التشخيص التفريقي
من المهم استبعاد الحالات الأخرى التي قد تسبب أعراضًا مشابهة:
- التخلخل اللاجرثومي: كما ذكرنا، هو تخلخل المفصل دون عدوى.
- التخلخل الإنتاني: تخلخل المفصل بسبب عدوى بكتيرية.
- فقدان العظم الناتج عن التدخل الجراحي: تلف العظم أثناء إزالة المفصل القديم.

العلاج: إدارة فقدان عظم الفخذ
تعتمد إدارة فقدان عظم الفخذ بشكل كبير على حالة المريض ومدى الضرر. يقدم الأستاذ الدكتور محمد هطيف خيارات علاجية تتراوح بين الإدارة غير الجراحية والجراحة المتقدمة.
الإدارة غير الجراحية
تُحفظ الإدارة غير الجراحية لمفصل الورك الصناعي الفاشل مع فقدان كبير في عظم الفخذ القريب للمرضى الذين يعانون من أمراض مصاحبة كبيرة، حيث تشكل عملية المراجعة المعقدة خطرًا شديدًا على الطرف أو الحياة.
تشمل الإجراءات غير الجراحية تحسين مسكنات الألم وتحميل الوزن المحمي باستخدام أجهزة مساعدة على المشي أو كرسي متحرك، حسب تحمل المريض.
الإدارة الجراحية: تطعيم العظام بالضغط
لقد أصبحت عملية تطعيم العظام بالضغط في الفخذ شائعة بفضل رواد مثل Gie et al و Slooff et al. الهدف الأساسي للجراح عند استخدام الطعوم العظمية المضغوطة والأسمنت هو تحقيق استقرار الزرعة مع الحفاظ على مخزون العظم أو استعادته.
مبادئ استقرار الزرعة
يعتمد استقرار الزرعة في تطعيم العظام بالضغط على ثلاثة عوامل رئيسية:
-
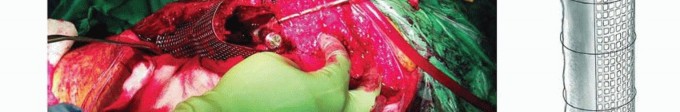
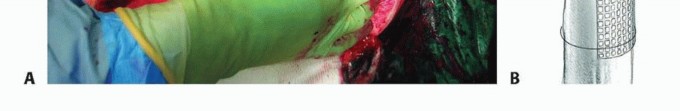
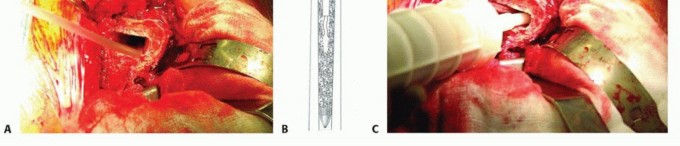
احتواء الطعم (Constraint for the Graft): عادة ما يتم توفير الاحتواء بواسطة العظم المحيط. ولكن في حالة وجود عيوب، يجب على الجراح إنشاء شكل من أشكال الاحتواء الاصطناعي قبل إجراء الضغط. الطريقة الأكثر فعالية لإنشاء هذا الاحتواء هي استخدام شبكة مثقبة، مثبتة بشكل مناسب على العظم لإغلاق العيب أو النقص العظمي. في الحالات البسيطة، قد تكون الأسلاك المحيطة (cerclage wires) كافية.
الهدف الرئيسي للشبكة هو توفير الاحتواء للطعم. تأثير الشبكة محدود في تقوية عظم الفخذ الديابيزي، وإذا استخدمت وحدها لتعويض النقص المحيطي في عظم الفخذ الديابيزي، فمن المرجح أن يحدث فشل ميكانيكي.
عند الحاجة إلى استبدال أو تقوية عظم الفخذ الديابيزي، يجب استكمال الشبكة باستخدام طعوم دعامية (strut grafts) أو صفيحة أو مزيج منهما. يجب أن تمتد الدعامات والصفيحة مسافة كافية فوق وتحت العيب لتكون فعالة ميكانيكيًا.
إذا كانت العيوب الفخذية تقع بالقرب من طرف ساق المفصل القياسي، فقد تحتاج الشبكة، والطعم الدعامي، و/أو الصفيحة إلى التعزيز باستخدام ساق أطول.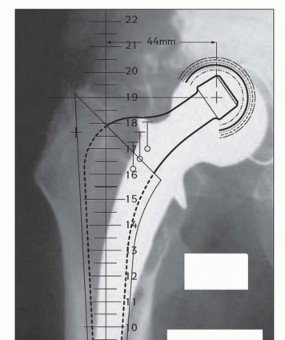
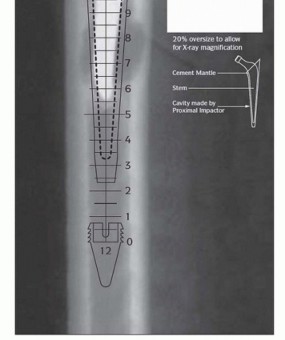
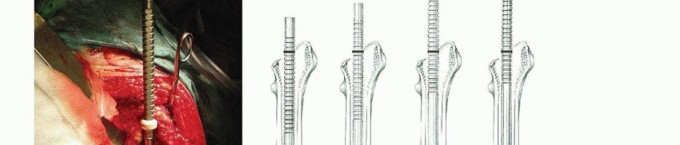
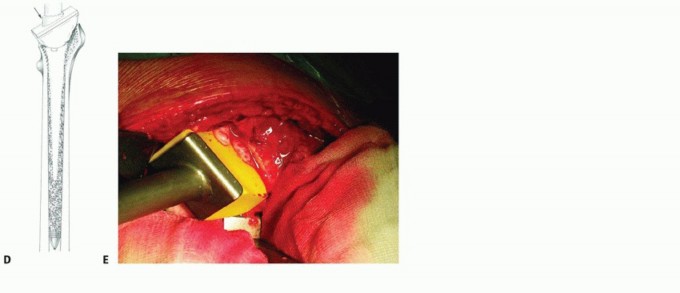
FIG 3 • التخطيط (Templating). -
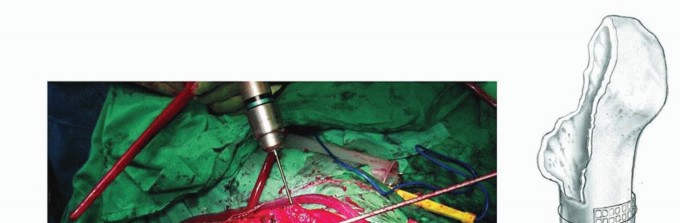
ضغط الطعم (Impaction of the Graft): يتم ضغط قطع العظم بعناية داخل القناة الفخذية.
- حقن الأسمنت (Injection of Cement): يتم حقن الأسمنت في سطح الطعم لتعزيز التثبيت.
التخطيط قبل الجراحة (Preoperative Planning)
يُعد التخطيط الدقيق قبل الجراحة أمرًا بالغ الأهمية لنجاح عملية تطعيم العظام بالضغط.
- القضاء على العدوى: غالبًا ما يكون القضاء على العدوى صعبًا قبل الجراحة، ولكن يجب بذل كل جهد ممكن لتحقيق ذلك.
- تحليل نقص العظم: يجب توضيح مواقع فقدان مخزون العظم الرئيسي في الفخذ من الأشعة السينية قدر الإمكان قبل بدء الجراحة. سيحدد هذا مدى التعرض اللازم لمعالجة هذه النواقص.
-
التخطيط (Templating):
يجب أن تشمل صور الأشعة السينية الأمامية والخلفية والجانبية المكون الفخذي بالكامل وأن تمتد إلى الأسفل حتى عظم الفخذ الديابيزي الطبيعي بعد المكون الفخذي. من هذه الصور، يتم تحديد ما يلي:
- موضع وحجم السدادة البعيدة: يجب أن تكون على بعد قطرين قشريين على الأقل بعد المنطقة الأكثر تخلخلًا في الفخذ.
- مسافة السدادة أسفل القناة الفخذية: مقابل معلم تشريحي مناسب، على سبيل المثال، طرف المدور الكبير. يمكن قياس المسافة باستخدام قوالب السدادة وتُستخدم مع أداة إدخال السدادة والسلك المرشد لتحديد موضع السدادة على العمق المناسب.
- تقدير حجم الساق المراد استخدامها: يمكن القيام بذلك عن طريق وضع قالب الساق فوق قالب السدادة مع الساق في الموضع المناسب. يفضل تأجيل تحديد الحجم النهائي للساق حتى يتضح الوضع أثناء الجراحة.
وضع المريض (Positioning)
تكون تقنية تطعيم العظام بالضغط أكثر فعالية بشكل عام إذا أمكن الحفاظ على المدور الكبير. فالحفاظ على المدور يحسن الاستقرار القريب للطعم والمكون الفخذي.
عادة ما يكون وضع المريض في الوضع الجانبي مناسبًا. سيسمح ذلك بالوصول إلى الجوانب الخلفية والجانبية والأمامية للورك عن طريق تعديلات وامتدادات مناسبة للمدخل الخلفي أو الجانبي المباشر المعتاد.
يمكن استخدام جهاز تثبيت لوحي أو إطار مونتريال مع دعامة إبطية لتوفير الحماية للضفيرة العضدية أثناء الجراحة.
المدخل الجراحي (Approach)
يجب أن يتم الشق الجراحي من خلال ندبة موجودة مسبقًا كلما أمكن ذلك، على الرغم من أنه من المهم للغاية ألا تسمح الندبة بتحديد المدخل الجراحي.
- المدخل الجانبي المباشر: يمكن إجراؤه في وضع الاستلقاء أو الوضع الجانبي وهو قابل للتوسيع في الاتجاهين القريب والبعيد إذا لزم الأمر تعريض إضافي. يتضمن شقًا في النصف الأمامي من عضلات الألوية الوسطى والصغرى.
- المدخل الخلفي: يفضل إجراء شق طويل يمتد على الجانب الجانبي من الفخذ ويمتد خلفيًا من طرف المدور الكبير.
- شق اللفافة: في البداية، يجب أن يتم ذلك من خلال منطقة من اللفافة العريضة لم تشارك في التعرضات السابقة للورك. قد يكون هذا بعيدًا جدًا ولكنه يسمح بتطوير مستوى تحت اللفافة الذي يكون مهمًا لاحقًا في إصلاح اللفافة. قد يتعين تقسيم الجزء الوتري من العضلة الألوية الكبرى عند ارتباطها بالفخذ.
- تحديد العصب الوركي وحمايته: الخطوة المهمة التالية هي تحديد العصب الوركي وحمايته. يجب أن يبدأ التحديد بعيدًا نسبيًا، حيث يكون العصب عادة خاليًا من الأنسجة الندبية، ويتقدم باتجاه الجزء القريب. عندما لا يكون التعرض البعيد


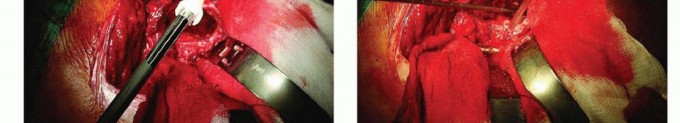
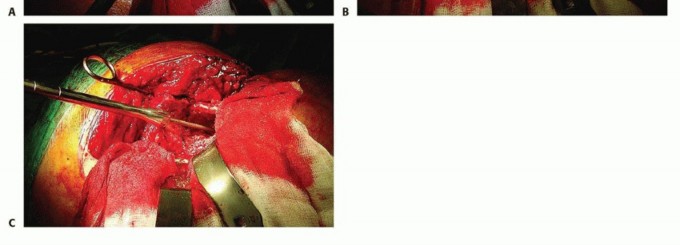
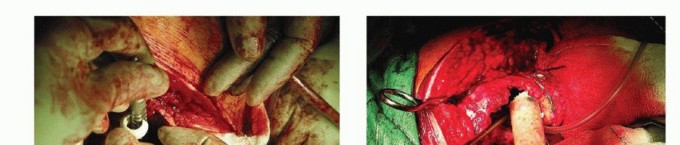
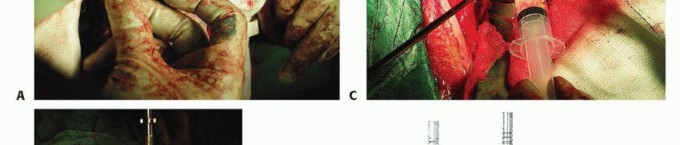




آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك