الدليل الشامل لفهم وتجنب مضاعفات عملية تغيير مفصل الحوض

الخلاصة الطبية
تعتبر مضاعفات عملية تغيير مفصل الحوض نادرة ولكنها تتطلب وعياً طبياً لتجنبها. تشمل النزيف، الجلطات الوريدية، والنمو العظمي غير الطبيعي. يعتمد العلاج والوقاية على التقييم الطبي الدقيق، استخدام مسيلات الدم، العلاج الطبيعي المبكر، والمتابعة الدورية لضمان نجاح الجراحة واستعادة الحركة بأمان.
الخلاصة الطبية السريعة: تعتبر مضاعفات عملية تغيير مفصل الحوض نادرة ولكنها تتطلب وعياً طبياً لتجنبها. تشمل النزيف، الجلطات الوريدية، والنمو العظمي غير الطبيعي. يعتمد العلاج والوقاية على التقييم الطبي الدقيق، استخدام مسيلات الدم، العلاج الطبيعي المبكر، والمتابعة الدورية لضمان نجاح الجراحة واستعادة الحركة بأمان.
مقدمة شاملة عن مضاعفات تغيير مفصل الحوض
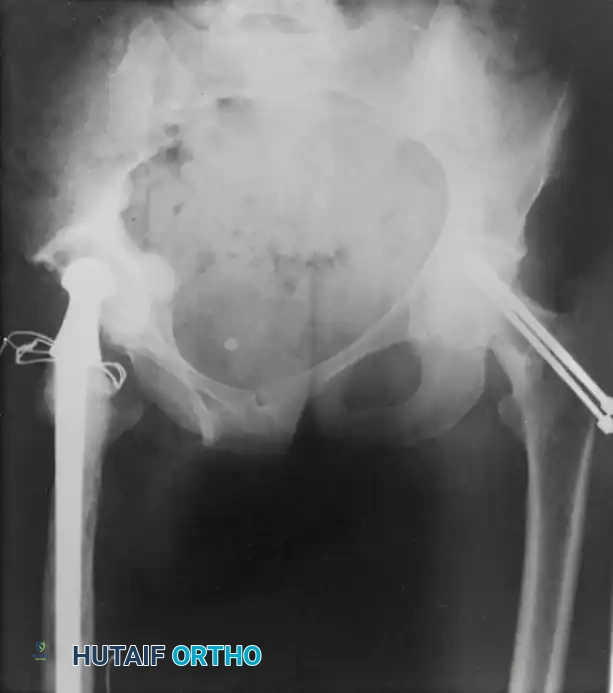
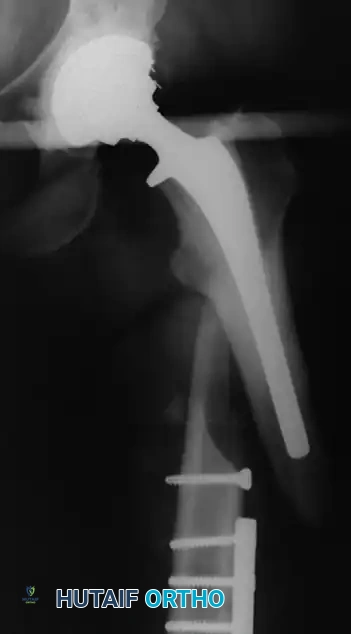
تعتبر جراحة استبدال أو تغيير مفصل الحوض (Total Hip Arthroplasty) واحدة من أنجح التدخلات الجراحية في طب العظام الحديث، حيث تساهم بشكل جذري في تخفيف الألم واستعادة القدرة على الحركة لملايين المرضى حول العالم. ومع ذلك، وكما هو الحال مع أي تدخل جراحي كبير، فإن هناك احتمالية لحدوث بعض المضاعفات.
نحن نتفهم أن التفكير في المضاعفات قد يكون مقلقاً للمريض وعائلته، ولكن الهدف من هذا الدليل الطبي الشامل هو تزويدك بالمعرفة الدقيقة والشفافة. إن الوعي بهذه المضاعفات، وكيفية عمل الفريق الطبي على الوقاية منها، يجعلك شريكاً فعالاً في رحلة علاجك. تنقسم المضاعفات بشكل عام إلى تلك المرتبطة مباشرة بالعملية الجراحية (مثل النزيف أو مشاكل الجرح) وأخرى تؤثر على أجهزة الجسم العامة (مثل الجلطات). بفضل التطور الطبي وبروتوكولات الرعاية الحديثة، أصبحت نسب حدوث هذه المضاعفات ضئيلة جداً، ويتم التعامل معها بكفاءة عالية لضمان سلامتك ورضاك عن النتيجة النهائية.

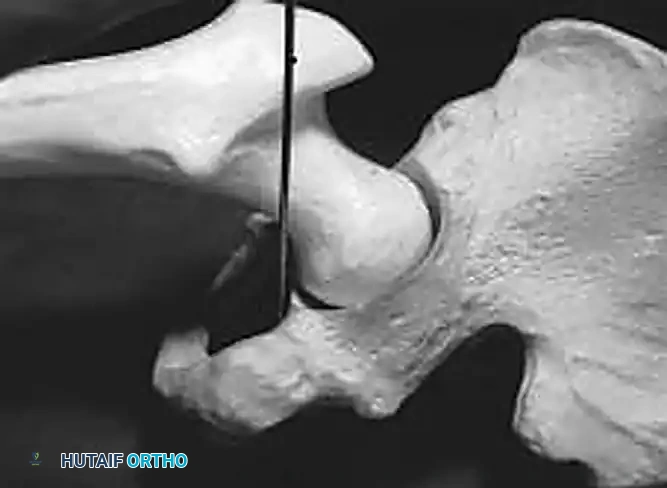
فهم تشريح مفصل الحوض والأوعية الدموية المحيطة
لفهم أسباب بعض المضاعفات مثل النزيف أو التورم، من المهم إلقاء نظرة مبسطة على تشريح منطقة الحوض. مفصل الحوض هو مفصل كروي حقي، محاط بشبكة معقدة وغنية من العضلات والأعصاب والأوعية الدموية.
أثناء الجراحة، يقوم الجراح بالوصول إلى المفصل عبر مسارات تشريحية دقيقة. تحيط بالمفصل عدة أوعية دموية هامة يجب التعامل معها بحذر شديد لتجنب النزيف، ومن أهمها:
* الأوعية السدادية التي تقع بالقرب من أربطة الحوض.
* الشريان الفخذي العميق وفروعه التي تقع تحت عضلات الأرداف.
* الأوعية الدموية الألوية التي تغذي عضلات الحوض الخلفية والجانبية.
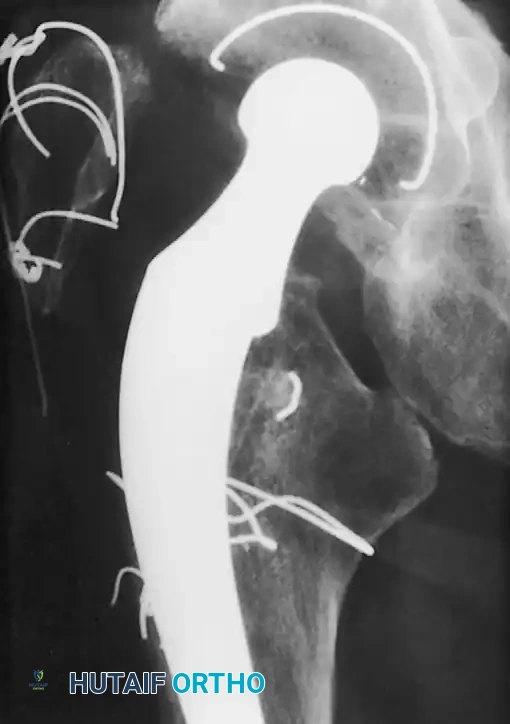
مهارة الجراح ومعرفته الدقيقة بهذا التشريح هي خط الدفاع الأول لمنع تكون التجمعات الدموية (الأورام الدموية) بعد الجراحة.
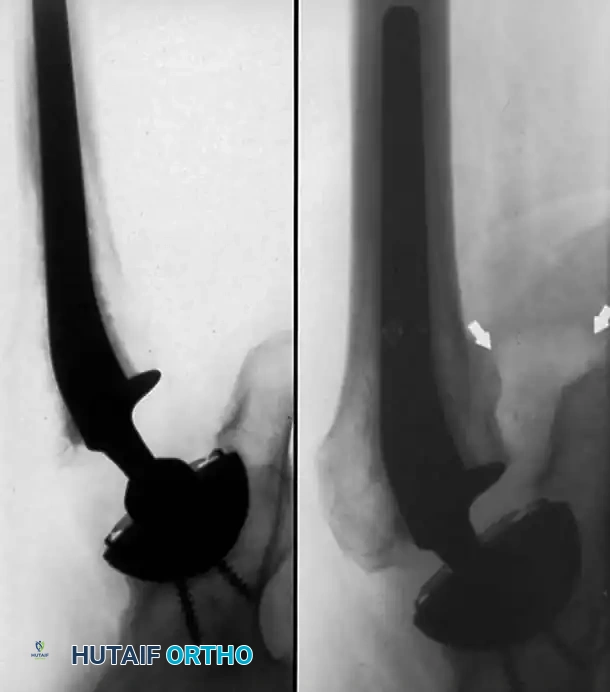
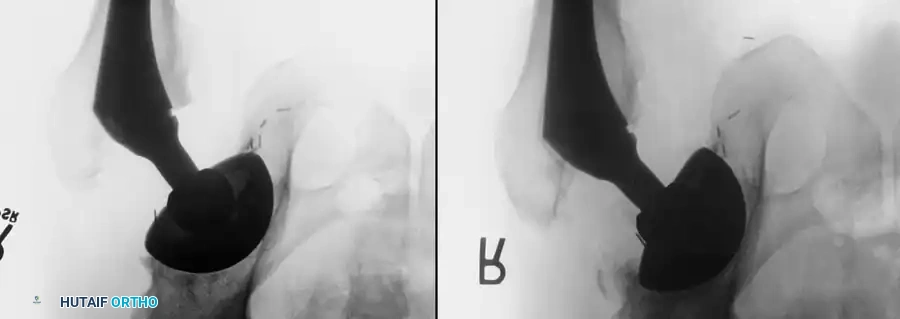
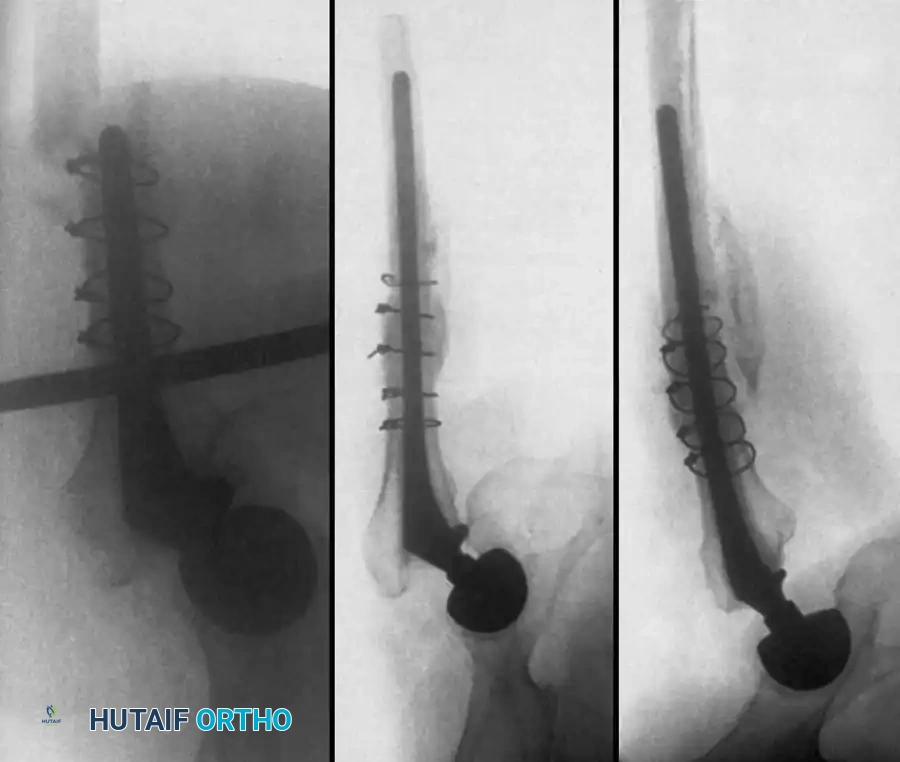
أسباب وعوامل خطر مضاعفات جراحة مفصل الحوض
تتفاوت نسب الخطر من مريض لآخر بناءً على عدة عوامل صحية وتاريخ مرضي. يقوم الفريق الطبي بإجراء تقييم شامل قبل الجراحة لتحديد هذه المخاطر والعمل على تقليلها (Risk Stratification).
عوامل الخطر العامة والمخاطر الجراحية
تزداد احتمالية حدوث مضاعفات عامة لدى فئات معينة من المرضى، ويشمل ذلك:
* المرضى المتقدمين في العمر.
* المرضى الذين يعانون من أمراض قلبية وعائية مسبقة.
* وجود مشاكل في الجهاز التنفسي أو قصور مزمن في وظائف الكلى.
* السمنة المفرطة، والتي تزيد من الضغط على المفصل وتصعب من التئام الجروح.
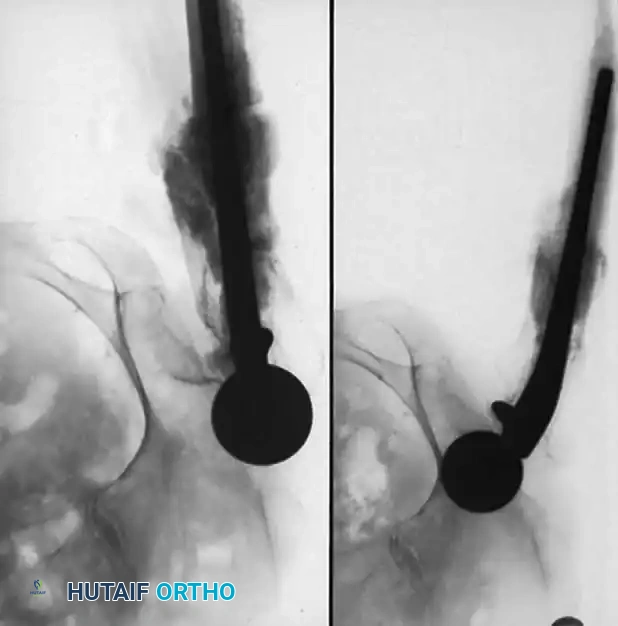
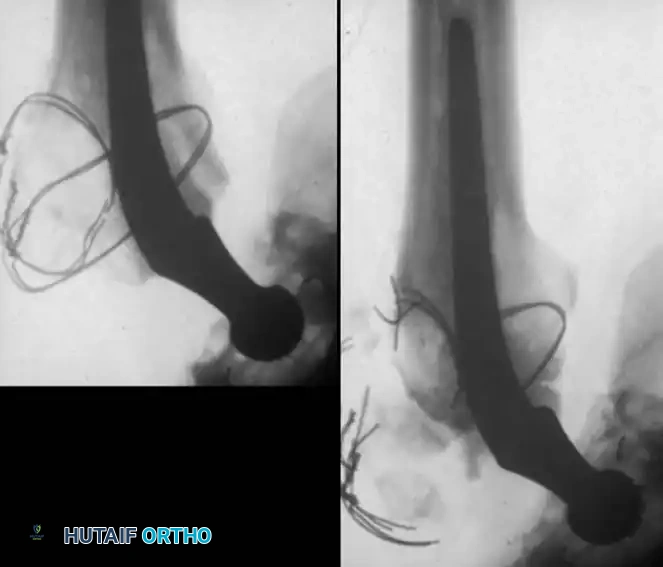
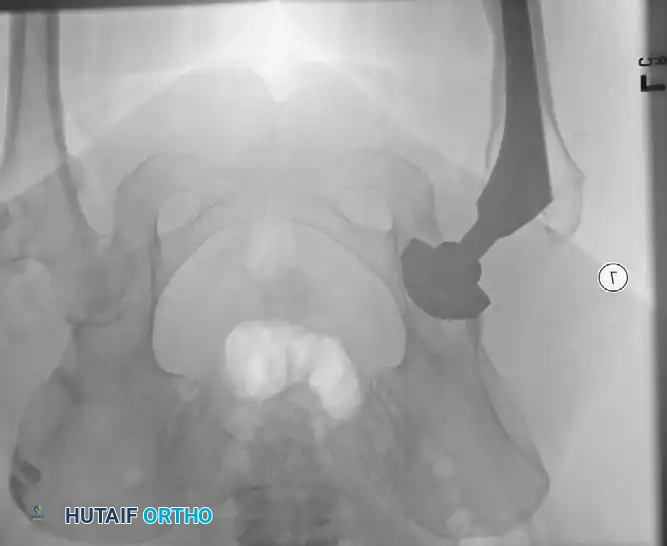
أسباب النزيف والتجمعات الدموية
النزيف المفرط وتكون الورم الدموي (Hematoma) له مسببات يجب الانتباه لها قبل الجراحة:
* الاستخدام المستمر للأدوية المسيلة للدم أو مضادات الالتهاب.
* تناول بعض المكملات العشبية التي تؤثر على تخثر الدم (مثل الثوم، الجنسنج، الجنكة بيلوبا، وفيتامين E).
* وجود أمراض وراثية غير مشخصة تؤثر على سيولة الدم.
* التاريخ العائلي للنزيف الشديد مع الجراحات السابقة أو حتى عند خلع الأسنان.
أسباب الجلطات الوريدية العميقة
تعتبر الجلطات (Venous Thromboembolism) من المضاعفات التي تحظى باهتمام طبي بالغ. تحدث الجلطات بسبب ما يعرف طبياً بـ "مثلث فيرشو" والذي يشمل: بطء تدفق الدم، إصابة جدار الوريد، وزيادة قابلية الدم للتخثر. تزيد المخاطر مع قلة الحركة بعد الجراحة، أو وجود تاريخ مرضي للجلطات.
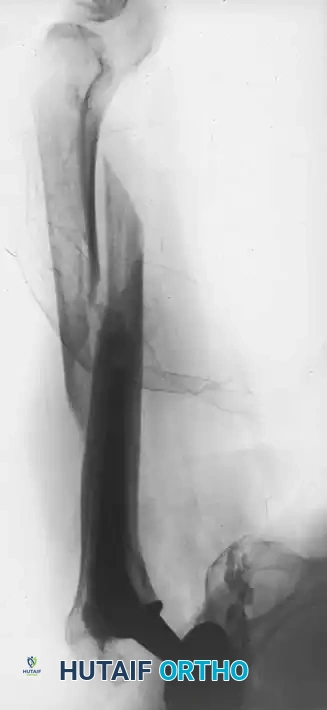
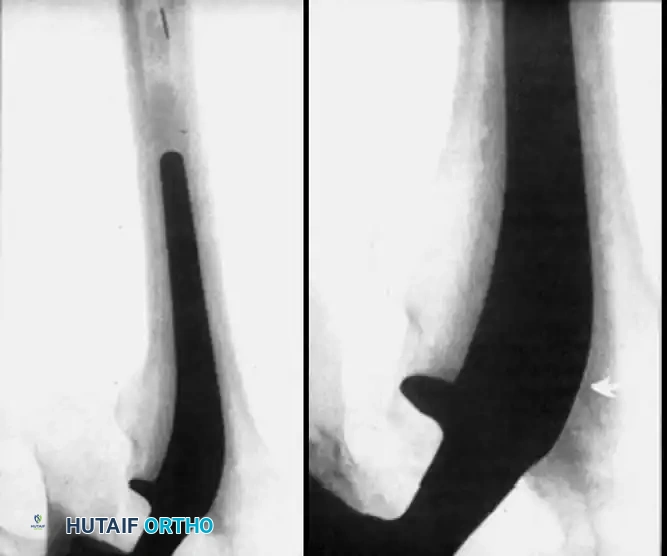
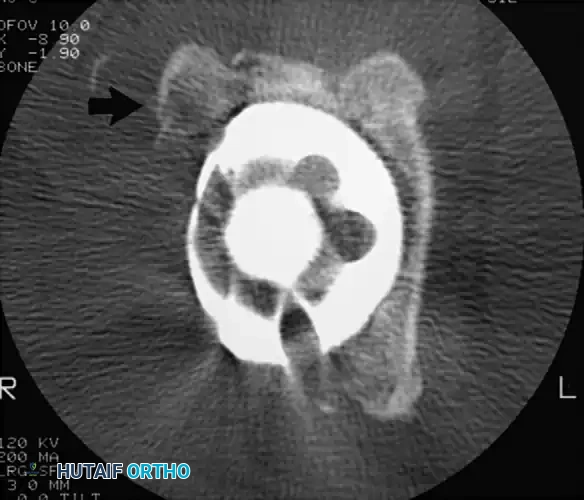
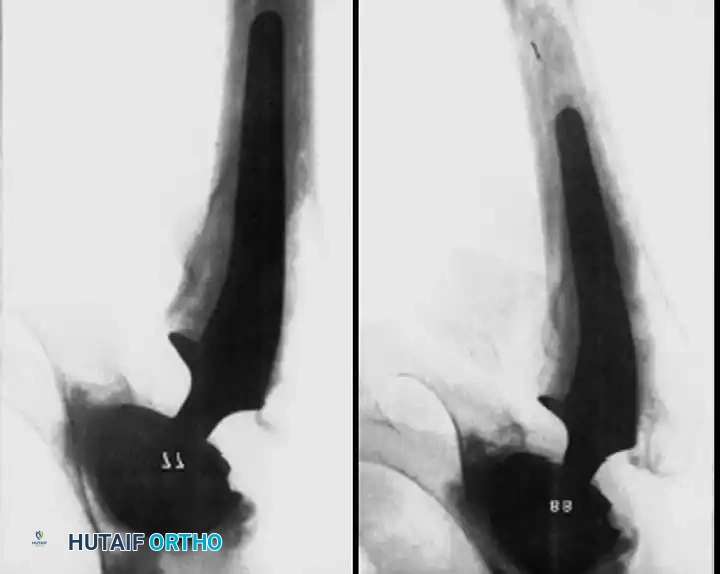
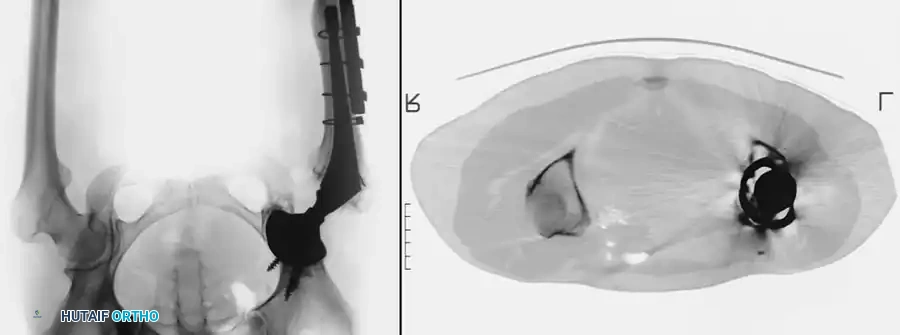
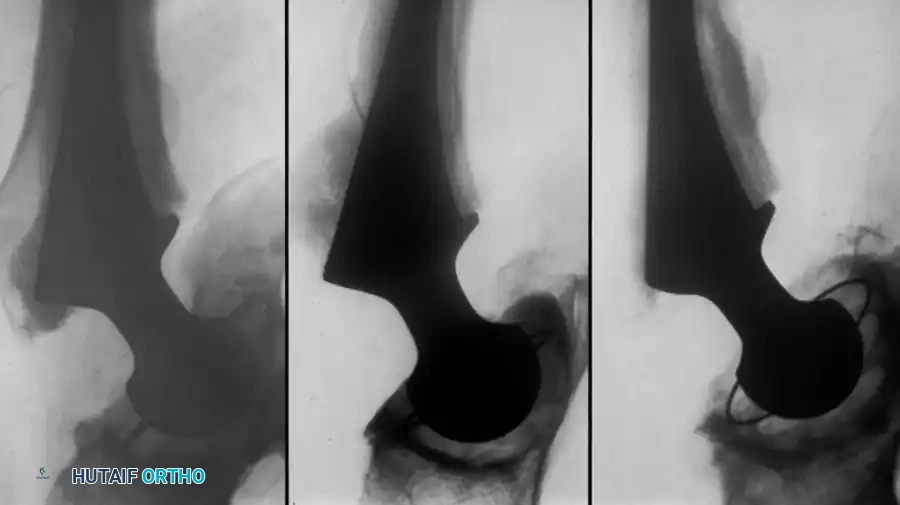
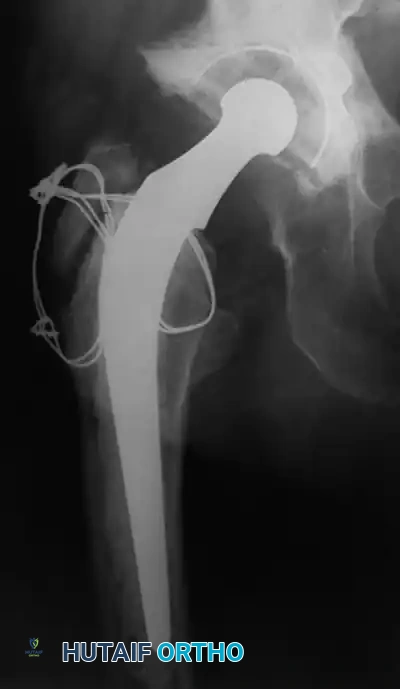
أسباب التعظم غير المتجانس
التعظم غير المتجانس (Heterotopic Ossification) هو نمو عظام جديدة في الأنسجة الرخوة والعضلات المحيطة بالمفصل الصناعي. يكون الخطر أعلى لدى:
* الرجال الذين يعانون من خشونة المفاصل التضخمية.
* المرضى الذين لديهم تاريخ سابق من هذا التعظم.
* مرضى التهاب الفقار اللاصق.
| نوع المضاعفة | الفئة الأكثر عرضة للخطر | أهم طرق الوقاية الطبية |
|---|---|---|
| الجلطات الوريدية | مرضى السمنة، قلة الحركة، تاريخ مرضي للجلطات | مسيلات الدم، الحركة المبكرة، الجوارب الضاغطة |
| النزيف المفرط | مستخدمو مسيلات الدم والمكملات العشبية | إيقاف الأدوية قبل الجراحة، الكي الجراحي الدقيق |
| التعظم غير الطبيعي | الرجال، مرضى الخشونة الشديدة، التهاب الفقار | أدوية مضادات الالتهاب، العلاج الإشعاعي الموجه |

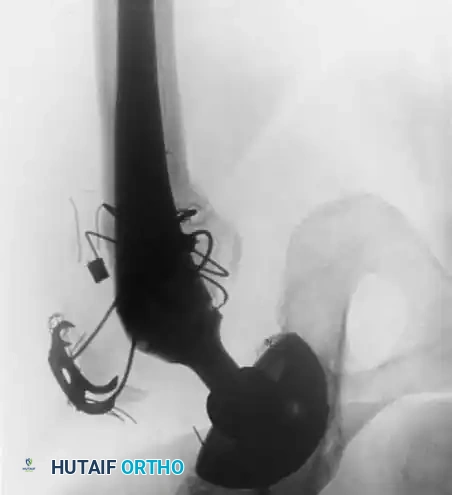
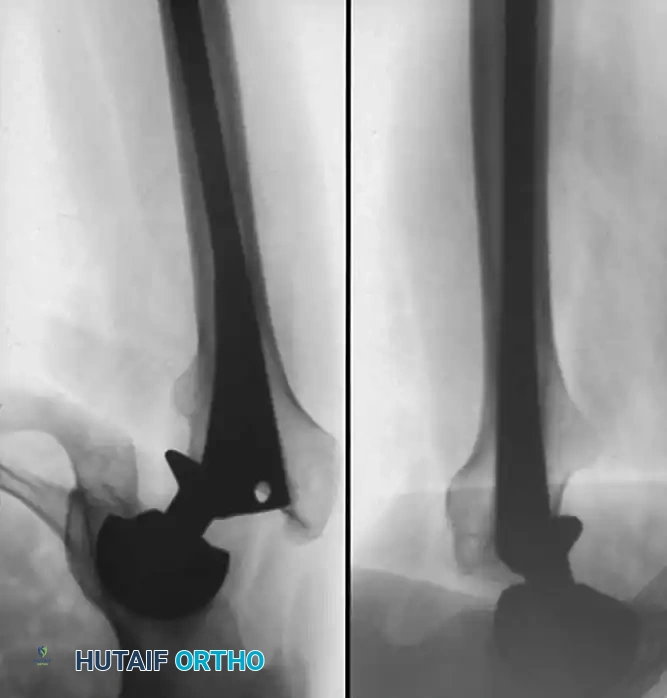
الأعراض التحذيرية بعد عملية تغيير مفصل الحوض
بعد خروجك من المستشفى، من الضروري أن تكون واعياً بالعلامات التي قد تشير إلى حدوث مضاعفات. الاكتشاف المبكر يضمن تدخلاً سريعاً وعلاجاً فعالاً.
أعراض التجمعات الدموية ومشاكل الجرح
- ألم شديد ومفاجئ في منطقة الفخذ لا يستجيب للمسكنات.
- تورم قاسي ومشدود حول منطقة الجرح.
- تسرب مستمر للدم أو السوائل من الشق الجراحي.
- احمرار شديد أو تغير في لون الجلد المحيط بالجرح.
أعراض الجلطات الوريدية والجلطات الرئوية
تشخيص الجلطات سريرياً قد يكون خادعاً، حيث لا تظهر الأعراض بوضوح في نصف الحالات تقريباً، ولكن يجب الانتباه إلى:
* تورم غير طبيعي ومفاجئ في الساق أو القدم (غالباً في الساق التي خضعت للجراحة).
* ألم أو مضض (ألم عند اللمس) في بطة الساق أو الفخذ.
* احمرار أو حرارة في الساق المصابة.
أما إذا انتقلت الجلطة إلى الرئة (الانسداد الرئوي)، فقد تظهر أعراض طارئة تستدعي تدخلاً فورياً، مثل:
* ضيق مفاجئ في التنفس.
* ألم في الصدر يزداد مع التنفس العميق.
* تسارع في ضربات القلب.
أعراض التعظم غير المتجانس
غالباً لا يسبب هذا النمو العظمي أية أعراض في البداية، ولكن في الحالات المتقدمة قد يلاحظ المريض:
* تيبس متزايد في مفصل الحوض.
* انخفاض ملحوظ في نطاق الحركة (صعوبة في الانحناء أو ارتداء الحذاء).
* ألم مزمن في العضلات المحيطة بالمفصل.
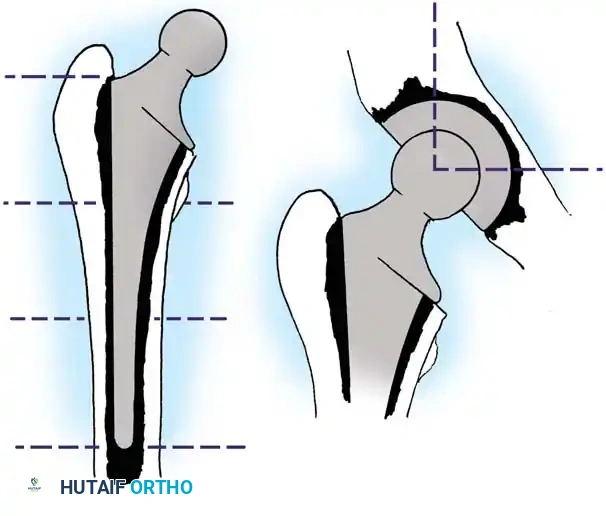
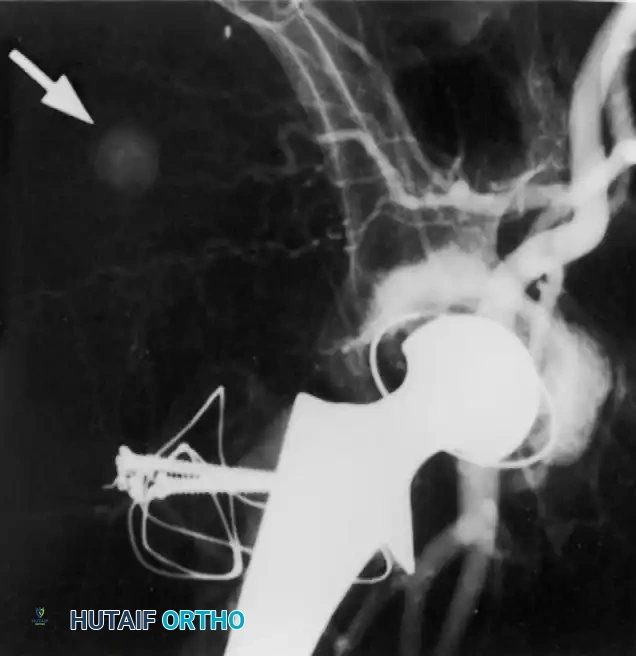
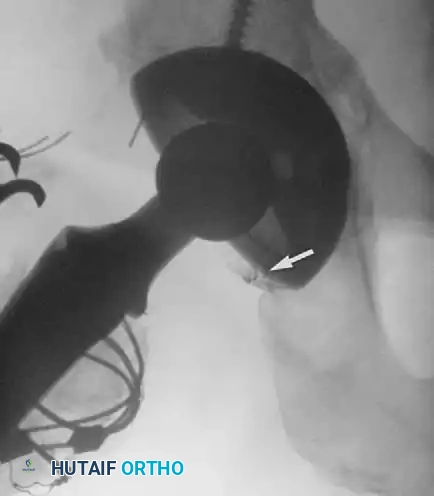
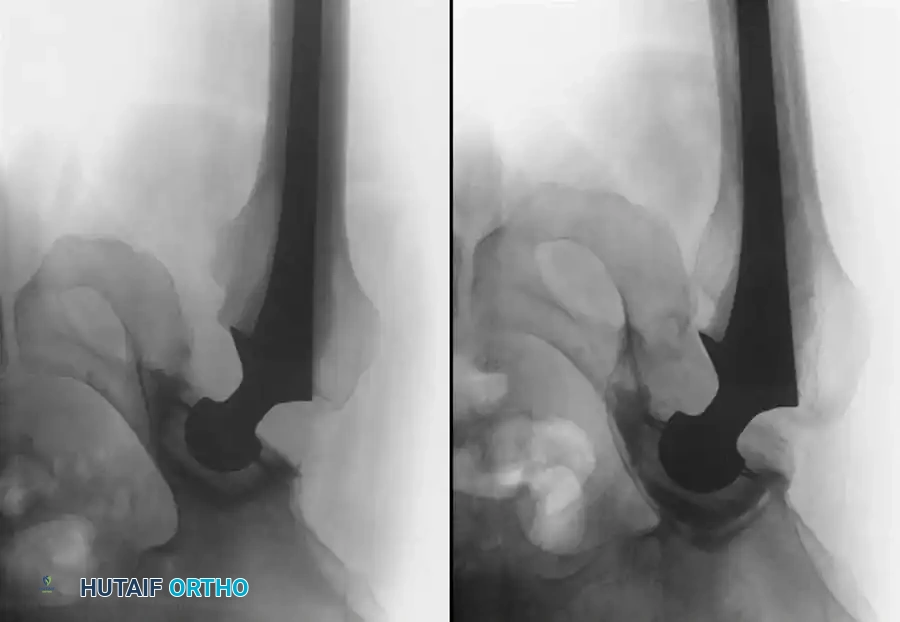
طرق تشخيص المضاعفات بعد الجراحة
يعتمد الأطباء على مجموعة من الفحوصات السريرية والتقنيات التصويرية الدقيقة لتشخيص أي مضاعفات محتملة بسرعة ودقة.
تشخيص الجلطات الوريدية العميقة
نظراً لأن الفحص السريري وحده لا يكفي لتأكيد أو نفي وجود جلطة، يعتبر التصوير بالموجات فوق الصوتية (Duplex Ultrasonography) هو المعيار الذهبي الحالي. هذا الفحص آمن تماماً، غير مؤلم، ويتميز بدقة تصل إلى 97% في اكتشاف جلطات الفخذ. في حالات نادرة جداً، قد يلجأ الطبيب إلى التصوير الوريدي بالصبغة.
تشخيص التعظم غير المتجانس
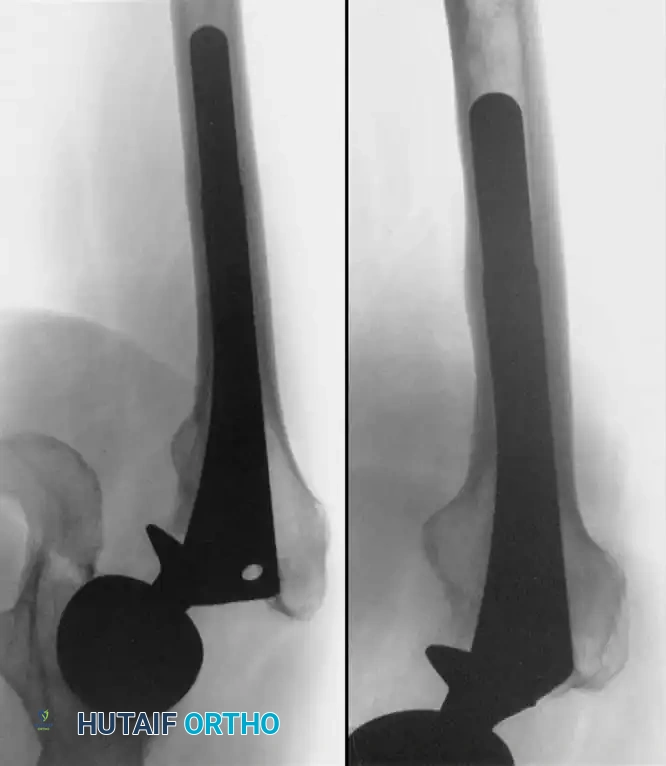
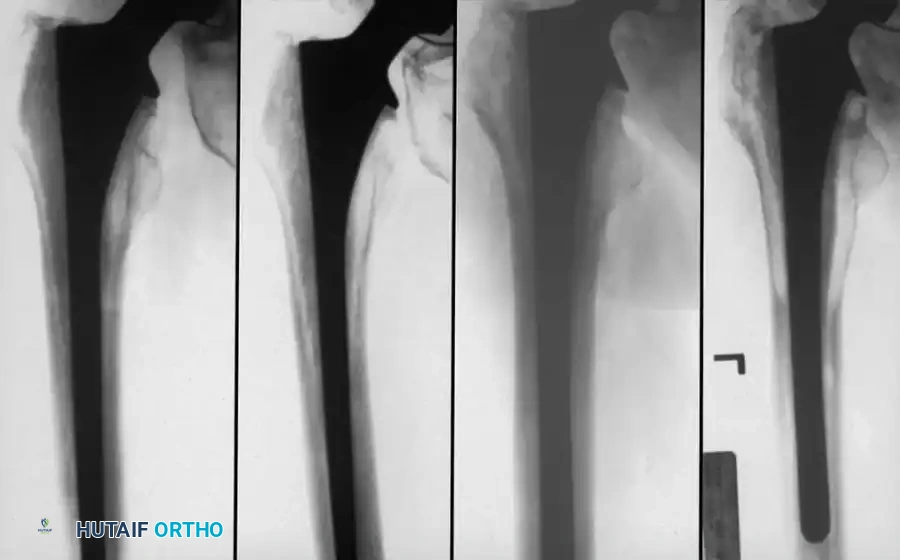
يتم تشخيص نمو العظام غير الطبيعي باستخدام الأشعة السينية (X-rays). يبدأ هذا النمو بالظهور في الأشعة خلال الأسبوع الثالث أو الرابع بعد الجراحة، ولكنه لا يكتمل نضجه إلا بعد مرور عام إلى عامين. يستخدم الأطباء نظام تصنيف عالمي يُعرف بـ (تصنيف بروكر - Brooker Classification) لتحديد شدة الحالة، والذي يقسمها إلى أربع درجات تتراوح بين جزر عظمية صغيرة في الأنسجة، وصولاً إلى التحام عظمي كامل يقيد حركة المفصل.
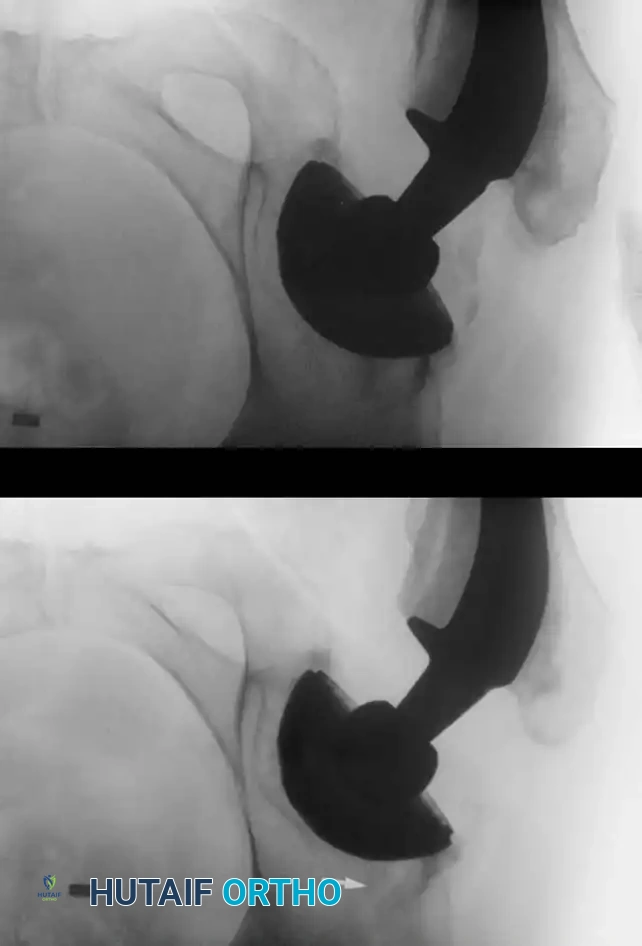
تقييم التجمعات الدموية
يتم تقييم التجمعات الدموية (الورم الدموي) عادة من خلال الفحص السريري لتوتر الجلد وحالة الجرح. إذا كان هناك شك في وجود تلوث بكتيري داخل التجمع الدموي، قد يقوم الطبيب بأخذ عينة زراعة مخبرية لتحديد نوع البكتيريا إن وجدت.
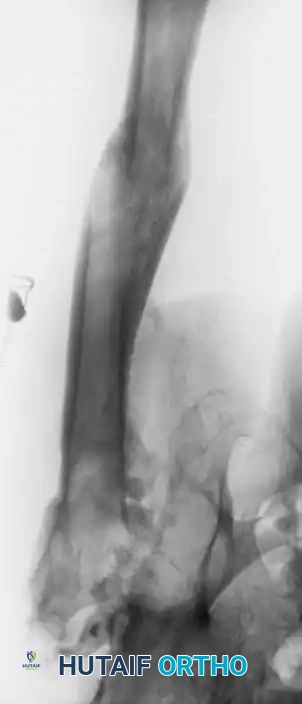
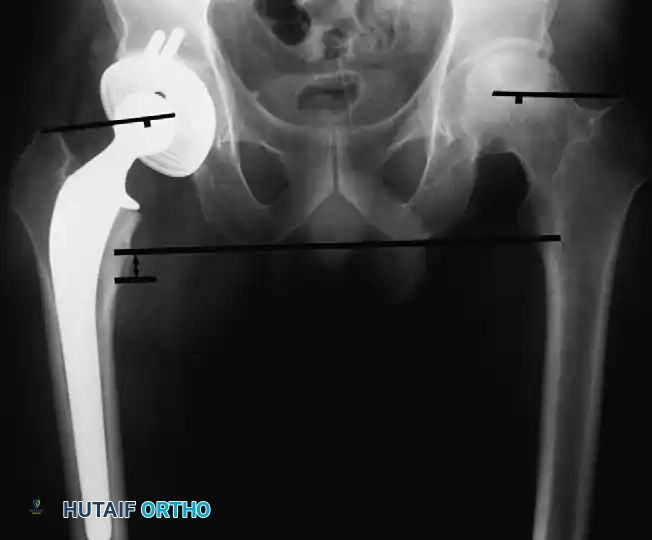
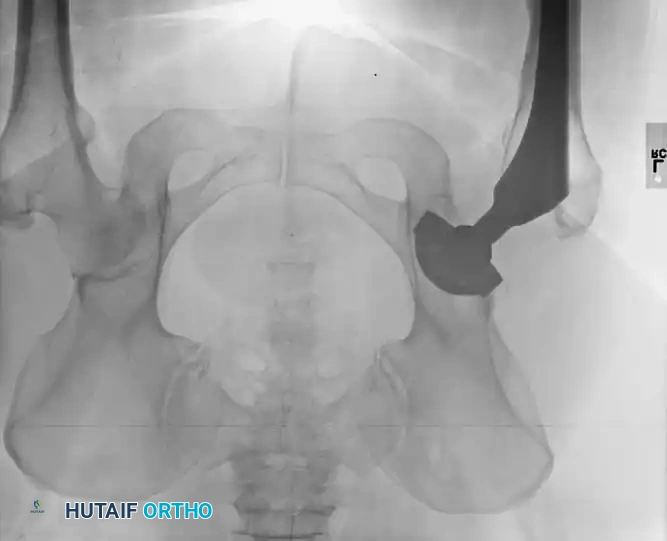
العلاج والتعامل الطبي مع مضاعفات مفصل الحوض
تعتمد خطة العلاج على نوع المضاعفة وشدتها. يمتلك جراحو العظام بروتوكولات قائمة على الأدلة الطبية للتعامل مع كل حالة لضمان سلامة المريض والحفاظ على المفصل الصناعي.
التعامل مع النزيف والتجمعات الدموية
في الغالبية العظمى من الحالات، يتم علاج التجمعات الدموية تحفظياً (بدون جراحة) من خلال:
* التغيير المستمر والمعقم على الجرح.
* الإيقاف المؤقت أو تعديل جرعات الأدوية المسيلة للدم.
* المراقبة السريرية الدقيقة لحواف الجرح.
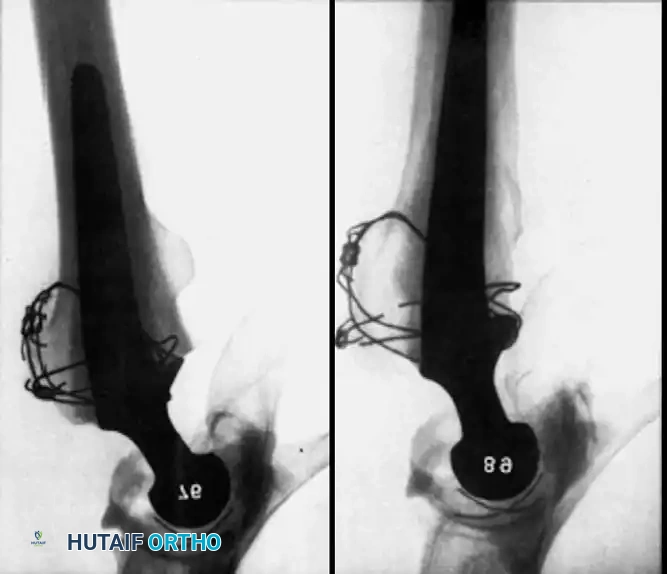
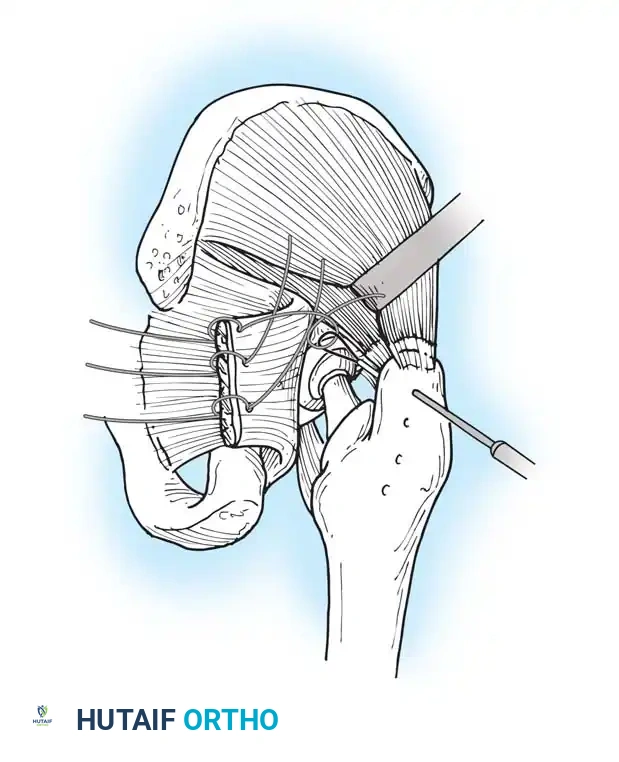
أما التدخل الجراحي لتفريغ التجمع الدموي فهو نادر، ويقتصر على حالات محددة مثل: تفتح الجرح، أو وجود ضغط شديد يهدد الأنسجة (متلازمة الحيز)، أو الاشتباه في وجود التهاب بكتيري. في هذه الحالات، يتم تنظيف الجرح في غرفة العمليات تحت تعقيم كامل.
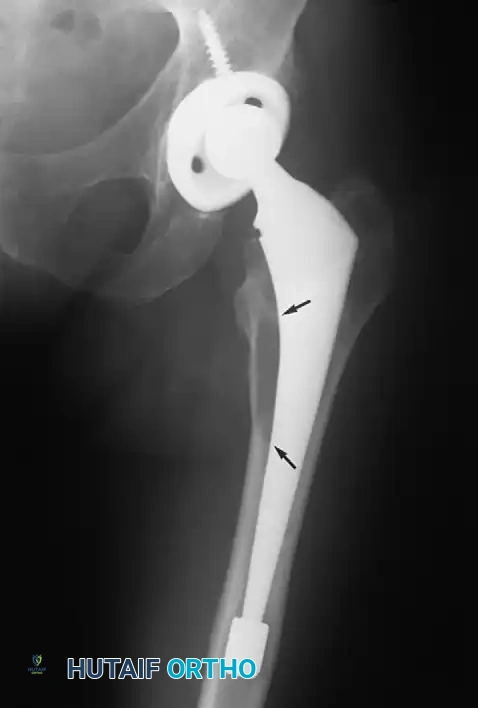
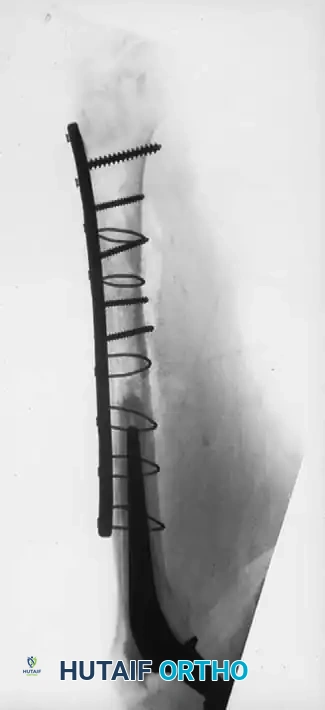
استخدام أنابيب التصريف الجراحي
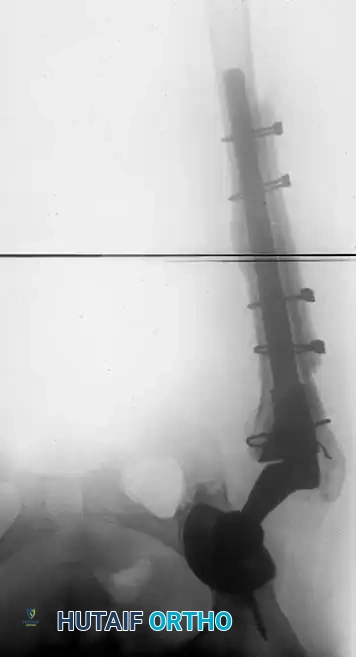
تاريخياً، كان الجراحون يستخدمون أنابيب التصريف (Drains) بشكل روتيني لسحب الدم المتجمع. أما اليوم، فقد أثبتت الدراسات أن استخدامها غير ضروري في الجراحات الأولية السلسة، بل قد يزيد من الحاجة لنقل الدم. يقتصر استخدامها حالياً على الجراحات المعقدة، الجراحات المراجعة (إعادة التغيير)، أو للمرضى الذين يعانون من سيولة الدم.
علاج الجلطات الوريدية
الوقاية هي العلاج الأهم. يعتمد الأطباء على بروتوكولات صارمة تشمل إعطاء أدوية مسيلة للدم (مثل الحقن أو الحبوب) لفترة محددة بعد الجراحة. كما أن نوع التخدير يلعب دوراً؛ حيث أثبتت الدراسات أن التخدير النصفي يقلل من احتمالية حدوث الجلطات مقارنة بالتخدير الكلي.
علاج التعظم غير المتجانس
إذا كان المريض من الفئات عالية الخطر، سيبدأ الطبيب بإجراءات وقائية فوراً، وتشمل:
1. العلاج الإشعاعي بجرعة منخفضة جداً وموجهة بدقة للأنسجة الرخوة (مع حماية المفصل الصناعي).
2. استخدام أدوية مضادات الالتهاب غير الستيرويدية (مثل الإندوميثاسين) لفترة تتراوح بين أسبوعين إلى 6 أسابيع.
التدخل الجراحي لإزالة العظام الزائدة نادر جداً ولا يُنصح به إلا إذا كان التيبس يعيق حياة المريض بشكل كامل، ويجب تأجيل الجراحة حتى تنضج العظام تماماً (بعد 12 إلى 18 شهراً من الجراحة الأولى).
التعافي والوقاية من المضاعفات بعد العودة للمنزل
نجاح عملية تغيير مفصل الحوض لا ينتهي عند خروجك من المستشفى، بل يعتمد بشكل كبير على التزامك بتعليمات الطبيب خلال فترة التعافي في المنزل.
الحركة المبكرة والعلاج الطبيعي
أهم خطوة للوقاية من الجلطات وتقوية العضلات هي الحركة المبكرة. سيطلب منك الفريق الطبي الوقوف والمشي (بمساعدة) في نفس يوم الجراحة أو في اليوم التالي. يجب الالتزام بتمارين العلاج الطبيعي الموصوفة بانتظام لضمان استعادة مرونة المفصل ومنع التيبس.
العناية بالجرح
- حافظ على نظافة وجفاف الجرح تماماً.
- لا تضع أي كريمات أو مراهم غير موصوفة طبياً على الشق الجراحي.
- راقب الجرح يومياً بحثاً عن أي علامات للاحمرار الزائد أو التسرب.
الالتزام بالأدوية
تناول مسيلات الدم والمضادات الحيوية (إن وصفت لك) بدقة متناهية وفي أوقاتها المحددة. لا توقف أي دواء من تلقاء نفسك حتى لو شعرت بتحسن.
التغذية السليمة والترطيب
شرب كميات كافية من الماء يساعد في الحفاظ على سيولة الدم الطبيعية ويقلل من خطر الجلطات. تناول طعام صحي غني بالبروتينات والحديد والفيتامينات يسرع من التئام الجروح وبناء الأنسجة.
الأسئلة الشائعة حول مضاعفات تغيير مفصل الحوض
هل عملية تغيير مفصل الحوض خطيرة وتسبب الوفاة؟
عملية تغيير مفصل الحوض تعتبر آمنة جداً وذات نسب نجاح تتجاوز 95%. نسبة الوفيات نادرة جداً (أقل من 0.5%) وتحدث غالباً لدى المرضى المتقدمين في السن الذين يعانون من أمراض قلبية أو تنفسية معقدة قبل الجراحة. التقييم الطبي الشامل قبل العملية يقلل من هذه المخاطر بشكل كبير.
متى يكون التورم بعد العملية غير طبيعي؟
التورم الخفيف إلى المتوسط حول الفخذ والركبة طبيعي في الأسابيع الأولى. لكن إذا كان التورم مفاجئاً، مصحوباً بألم شديد لا يستجيب للمسكنات، أو احمرار وحرارة في بطة الساق، فقد يكون مؤشراً على جلطة وريدية أو تجمع دموي ويجب استشارة الطبيب فوراً.
هل يجب أن أتوقف عن تناول أدويتي قبل الجراحة؟
نعم، بعض الأدوية مثل مسيلات الدم (الأسبرين، الوارفارين) ومضادات الالتهاب، وحتى بعض المكملات العشبية (مثل الجنسنج والثوم) تزيد من خطر النزيف. سيقوم طبيبك بإعطائك جدولاً زمنياً دقيقاً لإيقاف هذه الأدوية قبل الجراحة بأيام.
ما هو التعظم غير المتجانس وهل يحدث للجميع؟
هو نمو عظام جديدة في العضلات المحيطة بالمفصل الصناعي. لا يحدث للجميع، بل تبلغ نسبته حوالي 10% فقط. معظم الحالات تكون بسيطة ولا تسبب أعراضاً، ولكن في حالات نادرة قد تسبب تيبساً في المفصل. يتم إعطاء أدوية وقائية للفئات المعرضة للخطر.
كيف يتم تشخيص جلطات الساق بعد العملية؟
إذا اشتبه الطبيب في وجود جلطة، سيقوم بإجراء فحص بالموجات فوق الصوتية (الدوبلر) لأوردة الساق. هو فحص سريع، دقيق جداً، وغير مؤلم على الإطلاق.
لماذا لم يضع لي الطبيب أنبوب تصريف (درنقة) بعد الجراحة؟
الدراسات الطبية الحديثة أثبتت أن استخدام أنابيب التصريف الروتيني في الجراحات الأولية غير ضروري، بل قد يزيد من الحاجة لنقل الدم. يستخدمها الجراحون فقط في حالات خاصة إذا كان هناك نزيف زائد أثناء العملية.
متى تظهر أعراض الجلطات الوريدية عادة؟
بفضل بروتوكولات التعافي السريع، تحدث معظم الجلطات بعد خروج المريض من المستشفى. متوسط وقت تشخيص الجلطات التي تسبب أعراضاً هو حوالي 17 يوماً بعد الجراحة، لذا يجب الاستمرار في تناول مسيلات الدم الموصوفة في المنزل.
هل التخدير النصفي أفضل من التخدير الكلي لمنع المضاعفات؟
نعم، أثبتت الدراسات أن التخدير النصفي (إبرة الظهر) يقلل بشكل ملحوظ من خطر الإصابة بالجلطات الوريدية مقارنة بالتخدير الكلي، لأنه يحسن من تدفق الدم في الساقين ويقلل من قابلية الدم للتخثر.
ماذا أفعل إذا لاحظت تسرباً من الجرح بعد العودة للمنزل؟
تسرب كمية بسيطة جداً من السوائل الصافية قد يكون مقبولاً في الأيام الأولى، ولكن إذا كان التسرب دموياً مستمراً أو صديدياً، أو مصحوباً برائحة كريهة وارتفاع في الحرارة، يجب التوجه للطبيب فوراً لتقييم الجرح واستبعاد الالتهابات.
هل يمكن إزالة العظام الزائدة (التعظم) بعملية جراحية أخرى؟
التدخل الجراحي لإزالة هذه العظام نادر جداً ولا يتم إلا إذا كانت تعيق الحركة تماماً. الجراحة معقدة ويجب الانتظار لمدة 12 إلى 18 شهراً حتى تنضج العظام تماماً قبل التفكير في إزالتها، مع ضرورة أخذ علاجات وقائية لمنع عودتها.