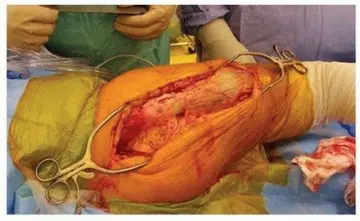
استبدال مفصل الورك بدون أسمنت: استعادة الحركة والثبات في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
استبدال مفصل الورك بدون أسمنت هو إجراء جراحي فعال لعلاج أمراض المفاصل التنكسية المتقدمة، حيث يتم تثبيت المكونات مباشرة في العظم لتعزيز النمو العظمي الطبيعي. يقدم الأستاذ الدكتور محمد هطيف في صنعاء هذه الجراحة بدقة عالية لضمان استقرار المفصل وتحسين وظائفه.
الخلاصة الطبية السريعة: استبدال مفصل الورك بدون أسمنت هو إجراء جراحي فعال لعلاج أمراض المفاصل التنكسية المتقدمة، حيث يتم تثبيت المكونات مباشرة في العظم لتعزيز النمو العظمي الطبيعي. يقدم الأستاذ الدكتور محمد هطيف في صنعاء هذه الجراحة بدقة عالية لضمان استقرار المفصل وتحسين وظائفه.
مقدمة
يعد ألم الورك المزمن وصعوبة الحركة من المشكلات الصحية الشائعة التي تؤثر بشكل كبير على جودة حياة الملايين حول العالم. عندما تفشل العلاجات غير الجراحية في تخفيف الألم واستعادة الوظيفة، يصبح استبدال مفصل الورك الكلي (Total Hip Arthroplasty - THA) حلاً فعالاً وضرورياً. من بين التقنيات المتقدمة في هذا المجال، يبرز استبدال مفصل الورك بدون أسمنت (Cementless THA) كخيار ممتاز يوفر نتائج طويلة الأمد وثباتاً قوياً للمفصل.
في صنعاء، يقدم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة ومهاراته الجراحية المتميزة، هذه التقنية المتقدمة للمرضى الذين يعانون من أمراض مفصل الورك التنكسية. يركز الدكتور هطيف بشكل خاص على تحقيق التوتر الأمثل للأنسجة الرخوة، وهو عامل حاسم لضمان استقرار المفصل الجديد ومنع المضاعفات، مما يجعله الخيار الأول للعديد من المرضى الباحثين عن أفضل رعاية ممكنة.
تهدف هذه المقالة إلى توفير دليل شامل للمرضى حول استبدال مفصل الورك بدون أسمنت، بدءاً من فهم الحالة وصولاً إلى تفاصيل الجراحة والتعافي، مع تسليط الضوء على أهمية اختيار الجراح المناسب في صنعاء.
تعريف استبدال مفصل الورك بدون أسمنت
استبدال مفصل الورك الكلي (THA) هو إجراء جراحي قياسي لعلاج أمراض المفاصل التنكسية المصحوبة بأعراض (Degenerative Joint Disease - DJD) والتي لا تستجيب للعلاج غير الجراحي. وقد أظهرت جراحة استبدال مفصل الورك بدون أسمنت نتائج ممتازة على المدى المتوسط والطويل.
في هذه التقنية، يتم تثبيت المكونات الاصطناعية للمفصل (الورك الصناعي) مباشرة في العظم دون استخدام أسمنت عظمي. يعتمد هذا التثبيت على مبدأ "التثبيت بالضغط" (press-fit)، حيث يتم تصميم المكونات لتناسب العظم بإحكام شديد، مما يسمح بنمو العظم الطبيعي داخل أو على سطح هذه المكونات بمرور الوقت. هذا الاندماج البيولوجي بين العظم والزرعة يوفر تثبيتاً قوياً ومستداماً.
يتكون مفصل الورك الصناعي من جزأين رئيسيين:
*
المكون الحقّي (Acetabular Component):
يتم تثبيته في تجويف الحُق في عظم الحوض. يحصل هذا المكون على تثبيت مبدئي عن طريق الضغط، ويتميز بسطح يسمح بنمو العظم عليه أو داخله.
*
المكون الفخذي (Femoral Component):
يتم تثبيته في عظم الفخذ. يحصل هذا المكون أيضاً على تثبيت مبدئي عن طريق الضغط، إما في منطقة المشاشية (metaphysis) أو الجذعية (diaphysis) من عظم الفخذ، ويتميز بسطح يسمح بنمو العظم عليه أو داخله. قد يكون الطرف الاصطناعي ذو التثبيت المشاشي إما على شكل وتد (wedge-shaped) أو مصمم لملء الفراغ (fit-and-fill).
التشريح
لفهم جراحة استبدال مفصل الورك، من المهم التعرف على التشريح الأساسي للمفصل. يتكون مفصل الورك من التقاء رأس عظم الفخذ (كرة) مع تجويف الحُق (مقبس) في عظم الحوض.
- الحُق (Acetabulum): هو تجويف عميق في عظم الحوض يستقبل رأس عظم الفخذ. أثناء الجراحة، يجب كشف الحُق بالكامل لرؤية الجدران الأمامية والخلفية، القبة العلوية والحافة، ومنطقة "الدمعة" (teardrop) التي تعد علامة تشريحية مهمة.
- عظم الفخذ القريب (Proximal Femur): هو الجزء العلوي من عظم الفخذ الذي ينتهي بالرأس الفخذي. يجب كشف عظم الفخذ القريب بالكامل حتى يمكن رؤية محيط قطع عنق الفخذ القريب.
يعد فهم هذه الهياكل التشريحية حاسماً للجراح لوضع المكونات الاصطناعية بدقة وضمان وظيفة المفصل المثلى.
الأسباب وعوامل الخطر
يعد مرض المفاصل التنكسي (DJD) في الورك النتيجة النهائية للعديد من اضطرابات الورك، ويؤدي إلى تدهور الغضروف المفصلي الذي يغطي أسطح العظام، مما يسبب الألم والتيبس وصعوبة الحركة. تشمل الأسباب الرئيسية وعوامل الخطر ما يلي:
- التهاب المفاصل العظمي (Osteoarthritis): هو السبب الأكثر شيوعاً لـ DJD، وينتج عن تآكل الغضروف بمرور الوقت، غالباً بسبب الشيخوخة، أو إصابات سابقة، أو الاستخدام المفرط للمفصل.
- التهاب المفاصل الالتهابي (Inflammatory Arthritis): مثل التهاب المفاصل الروماتويدي، حيث يهاجم الجهاز المناعي للمريض بطانة المفاصل، مما يؤدي إلى تدمير الغضروف والعظم.
- خلل التنسج (Dysplasia): حالة يتكون فيها مفصل الورك بشكل غير طبيعي، مما يؤدي إلى تآكل مبكر للغضروف.
- النخر العظمي (Osteonecrosis): يحدث عندما ينقطع إمداد الدم إلى رأس عظم الفخذ، مما يؤدي إلى موت الأنسجة العظمية وانهيار المفصل.
- الصدمات والإصابات (Trauma): كسور الورك أو إصابات المفصل الأخرى يمكن أن تؤدي إلى DJD على المدى الطويل.
- التهابات (Sepsis): العدوى في مفصل الورك يمكن أن تسبب تلفاً كبيراً في الغضروف والعظم.
يتطور مرض المفاصل التنكسي في الورك غالباً بشكل متغير في الأعراض. من غير المعروف لماذا يتقدم المرض بسرعة أكبر لدى بعض المرضى مقارنة بغيرهم، ولماذا يعاني بعض المرضى من أعراض أكثر حدة.
الأعراض
تتراوح أعراض مرض المفاصل التنكسي في الورك من ألم خفيف إلى شديد، وتتفاقم عادةً مع النشاط وتقل مع الراحة. تشمل الأعراض الشائعة:
- الألم: عادة ما يكون الألم في منطقة الأربية (الفخذ)، ولكنه قد ينتشر إلى الفخذ الداخلي أو الأرداف أو الركبة الداخلية. قد يكون الألم "خارجياً" (مثل عرق النسا القطني أو أمراض داخل الحوض) أو "داخلياً" من المفصل نفسه. من المهم تحديد مصدر الألم بدقة، حيث قد لا تخفف جراحة استبدال مفصل الورك الألم بشكل كامل إذا كان مصدره خارجياً، حتى في وجود تغيرات تنكسية شديدة في الورك.
- التيبس: صعوبة في تحريك الورك، خاصة بعد فترات الراحة أو في الصباح.
- فقدان نطاق الحركة (ROM): يلاحظ فقدان في نطاق حركة الورك الطبيعي. يتراوح نطاق الحركة الطبيعي للورك بين 120 إلى 140 درجة من الثني-البسط، و60 إلى 80 درجة من التبعيد-التقريب، و60 إلى 90 درجة من الدوران الخارجي-الداخلي. قد يكون فقدان الحركة بسبب الألم، أو الانكماش، أو الميكانيكا الحيوية غير الطبيعية.
- العرج: قد يؤدي الألم والتيبس إلى عرج في المشي.
- ضعف العضلات: قد يؤثر على القدرة على الوقوف أو المشي.
- اختلاف طول الساقين: قد يحدث اختلاف في طول الساقين نتيجة لتغيرات في المفصل.
التشخيص
يبدأ تشخيص مرض مفصل الورك بتقييم شامل يشمل التاريخ المرضي والفحص البدني والدراسات التصويرية.
التاريخ المرضي والفحص البدني
- التاريخ المرضي: يتم توجيه الأسئلة لتحديد ما إذا كان ألم المريض خارجياً أو داخلياً. يتم الاستفسار عن طبيعة الألم، موقعه، متى بدأ، ما الذي يزيده أو يخففه، وتأثيره على الأنشطة اليومية.
-
الفحص البدني:
- ملاحظة نطاق الحركة (ROM): يتم تقييم قدرة المريض على تحريك الورك في اتجاهات مختلفة.
- اختبار تريندلينبورغ (Trendelenburg test): يكون الاختبار إيجابياً إذا انخفض الورك المقابل للجهة المصابة إلى الأسفل، مما قد يشير إلى ضعف في عضلات الورك المبعدة.
- ثني الورك والدوران الداخلي (Hip flexion-internal rotation): يكون الاختبار إيجابياً إذا أدى إلى استعادة ألم المريض. الألم الذي لا يستعاد بهذا الفحص قد يكون من مصدر خارجي.
- قياس طول الساقين: يتم قياس وتسجيل أطوال الساقين قبل الجراحة، ويجب إبلاغ المريض بالتوقعات المعقولة بعد الجراحة.
التصوير والدراسات التشخيصية الأخرى
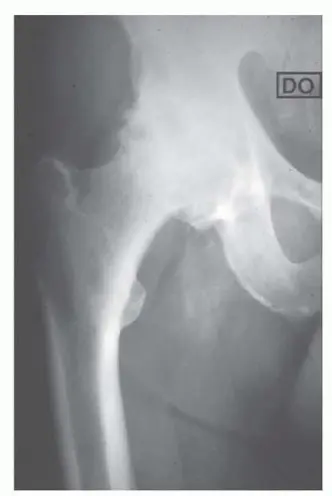
- الأشعة السينية العادية (Plain Radiographs): تعد الأشعة السينية هي الأداة التشخيصية الأساسية. يتم الحصول على صور أمامية خلفية (AP) للحوض وصور أمامية خلفية وجانبية حقيقية للورك لتقييم التشريح، وتحديد أي تشوهات، ووضع خطة جراحية مناسبة قبل العملية.
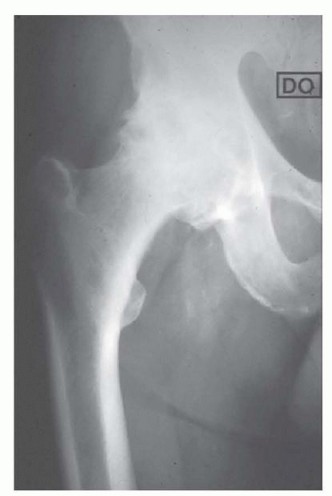
الشكل 1:
صورة بالأشعة السينية للورك تظهر تغيرات تنكسية متقدمة مثل النتوءات العظمية وانسداد مساحة المفصل.
التشخيص التفريقي
من المهم استبعاد الحالات الأخرى التي قد تسبب أعراضاً مشابهة لألم الورك. تشمل التشخيصات التفريقية:
- عرق النسا القطني (Lumbar radiculopathy)
- تضيق القناة الشوكية (Spinal stenosis)
- التهاب المفاصل التنكسي في المفصل العجزي الحرقفي (Sacroiliac DJD)
- أمراض داخل البطن (Intra-abdominal pathology)
- أمراض داخل الحوض (Intrapelvic pathology)
- اعتلال الأعصاب (Neuropathy)
- ألم الفخذ المذلي (Meralgia paresthetica)
- متلازمة الألم الإقليمي المعقدة (Complex regional pain syndrome)
- العرج الوعائي (Vascular claudication)
- أورام العظام الأولية (Primary bone tumors)
- الانبثاث (Metastasis)
- العدوى (Infection)
العلاج
قبل التفكير في الجراحة، يجب تحسين العلاج غير الجراحي.
الإدارة غير الجراحية (العلاج التحفظي)
تشمل الخيارات غير الجراحية التي قد تساعد في تخفيف الأعراض ما يلي:
- الأسيتامينوفين (Acetaminophen): مسكن للألم.
- مضادات الالتهاب غير الستيرويدية (Nonsteroidal anti-inflammatory drugs - NSAIDs): لتقليل الألم والالتهاب.
- الجلوكوزامين (Glucosamine) وكبريتات الكوندرويتين (Chondroitin sulfate): مكملات غذائية قد تساعد في دعم صحة الغضروف، على الرغم من أن فعاليتها تختلف من شخص لآخر.
- العلاج الطبيعي (Physical therapy): لتقوية العضلات المحيطة بالورك، وتحسين نطاق الحركة، وتقليل الألم.
- تعديل النشاط: تجنب الأنشطة التي تزيد الألم.
- فقدان الوزن: تقليل الضغط على مفصل الورك.
الإدارة الجراحية (استبدال مفصل الورك بدون أسمنت)
يعد المؤشر الأساسي لاستبدال مفصل الورك الكلي بدون أسمنت هو وجود مرض المفاصل التنكسي الشديد والمؤلم في الورك الذي لم يستجب لطرق العلاج غير الجراحية المناسبة.
التخطيط قبل الجراحة
التخطيط الدقيق قبل الجراحة ضروري لنجاح العملية.
- الأشعة السينية: يتم التخطيط قبل الجراحة باستخدام الأشعة السينية العادية بتكبيرات قياسية.
- قوالب المكونات: تتوفر قوالب قياسية للمكونات، والعديد منها متاح للتخطيط الرقمي.
- وضع المكون الحقّي: يتم وضع المكون الحقّي بحيث تكون الحافة السفلية الإنسية للكأس عند علامة الدمعة الشعاعية. يجب أن يكون الميل 35 إلى 45 درجة، ويجب أن يلامس الكأس الحافة العلوية الجانبية للحُق.
- وضع المكون الفخذي: يتم وضع المكون الفخذي بحيث يكون مركز الدوران عند مستوى المدور الكبير. يجب إعادة إنتاج الإزاحة الفخذية (femoral offset). ومع ذلك، يجب تدوير عظم الفخذ داخلياً من 10 إلى 15 درجة على الأشعة السينية لجلب عنق الفخذ إلى مستوى الأشعة السينية. تظهر عظام الفخذ المدورة خارجياً وكأنها في حالة "كوكس فالغا" (coxa valga).
- الأطراف الاصطناعية الفخذية: تم تصميم الأطراف الاصطناعية الفخذية ذات التثبيت القريب للحصول على تثبيت في منطقة المشاشية والجذعية. تم تصميم الأطراف الاصطناعية الفخذية ذات التثبيت الجذعي للحصول على تثبيت في الجذع.
السيقان الفخذية المعيارية (Modular Femoral Stems)
على الرغم من النتائج الجيدة مع السيقان أحادية الكتلة التي تم إدخالها في الستينيات، واجه الجراحون صعوبة في ضبط طول الساق وشد الأنسجة الرخوة أثناء جراحة استبدال مفصل الورك. كان الاهتمام الدقيق بالتخطيط قبل الجراحة، ومستويات استئصال العنق، وتقنية التثبيت، بالإضافة إلى تعديل شد الأنسجة الرخوة عن طريق إصلاح قطع المدور، يستخدم لاستعادة الميكانيكا الحيوية المناسبة للورك.
الفوائد المحتملة للسيقان المعيارية:
*
تحسين الميكانيكا الحيوية للورك:
الفائدة الأساسية للمعيارية هي السهولة النسبية التي يمكن للجراحين من خلالها تحسين الميكانيكا الحيوية للورك. وهذا هو السبب في أن الغالبية العظمى من الجراحين اليوم يستخدمون زرعات فخذية تحتوي على مفصل معياري واحد على الأقل.
*
المساعدة في الكشف أثناء المراجعة:
تساعد في الكشف أثناء جراحة المراجعة عن طريق إزالة الأجزاء المعيارية والاحتفاظ بالجزء المدمج عظمياً من الزرعة.
*
تعديلات سهلة:
يمكن تعديل الأجزاء المعيارية بسهولة عند المراجعة، خاصة في وجود عدم الاستقرار. وقد أدى ذلك إلى انخفاضات واضحة سريرياً في معدلات خلع الورك في جراحات المراجعة.
*
استبدال الأجزاء البالية:
استبدال الأجزاء البالية أو التالفة دون الحاجة إلى إزالة الجزء المدمج عظمياً من الزرعة.
أنواع المعيارية الفخذية:
*
الرأس-العنق (Head-neck):
تحتوي جميع السيقان الفخذية الحديثة تقريباً على معيارية عند هذا المفصل. تسمح بتعديل حجم الرأس وطول العنق.
*
المشاشية (Metaphyseal):
مفصل معياري بين المشاشية والجذع في عظم الفخذ، أسفل قطع عنق الفخذ. يسمح بخيارات متعددة للعنق من حيث الإزاحة، والنسخة، وزاوية العنق-الجذع، وطول العنق، بالإضافة إلى خيارات الرأس-العنق الفخذية.
*
العنق المزدوج (Dual neck):
معيارية مزدوجة للعنق مع مفصل رأس-عنق ومفصل قريب من قطع عنق الفخذ، غير مدعوم بالعظم المضيف.
تحدث معيارية السيقان الفخذية عند مفصل مخروطي الشكل (Morse style tapered junction). يضغط الجزء المخروطي في التجويف مع تمدده، مما يخلق تثبيتاً تداخلياً. وبهذه الطريقة، يوفر كلاً من الثبات المحوري والدوراني.
المزايا المحتملة للسيقان المعيارية:
*
أهداف الميكانيكا الحيوية للورك:
* استعادة مركز الورك الطبيعي.
* إعادة إنشاء التشريح العظمي.
* تحسين شد الأنسجة الرخوة.
*
تخصيص المفصل:
قد يسمح استخدام المكونات الفخذية المعيارية بالاستعادة المثلى للميكانيكا الحيوية للورك. السيقان الفخذية غير المعيارية (monolithic) تستند إلى نطاق التشكل الفخذي الطبيعي، وقد لا تسمح بالاستعادة الدقيقة للميكانيكا الحيوية الفردية.
*
التعامل مع الاختلافات التشريحية:
يمكن أن تزيد بعض المتغيرات التشريحية، مثل زيادة تدوير عنق الفخذ الأمامي (anteversion) التي تُرى في خلل التنسج النمائي للورك، والتدوير الخلفي (retroversion) في انزلاق رأس الفخذ المشاشي، وتقوس الورك (coxa vara)، والالتئام الخاطئ من الكسور السابقة، من صعوبة استعادة الميكانيكا الحيوية الصحيحة للورك.
*
شد الأنسجة الرخوة الكافي:
يتم إنشاء شد الأنسجة الرخوة الكافي من خلال الإزاحة وطول العنق. قد يؤدي شد الأنسجة الرخوة غير الكافي إلى تقليل ذراع الرافعة للعضلات المبعدة وضعف و/أو عدم استقرار. قد يؤدي شد الأنسجة الرخوة المفرط إلى إمالة الحوض، وتفاوت طول الساقين، و/أو متلازمة ألم المدور الكبير.
المخاوف المتعلقة بالسيقان المعيارية
القلق الرئيسي مع المكونات الفخذية المعيارية هو إضافة مفصل آخر. المشاكل الرئيسية المرتبطة بهذه المفاصل الإضافية هي:
*
التآكل والصدأ (Fretting/corrosion):
غالباً ما يرتبط التآكل والصدأ، وهما عمليتان تآزريتان يمكن أن تؤديا إلى نتائج سيئة لسببين:
* يمكن أن تؤدي عملية التدهور إلى انخفاض في السلامة الهيكلية للمعدن.
* قد يؤدي إطلاق منتجات التدهور إلى رد فعل بيولوجي ضار في المضيف.
*
الكسر (Fracture):
كسور السيقان الفخذية نادرة، ولكن تم الإبلاغ عن عدة حالات لكسور السيقان المعيارية القريبة.
*
الانفصال (Dissociation):
انفصال المكونات المعيارية هو مصدر قلق آخر. تحدث غالبية الحالات المبلغ عنها لانفصال الرأس-العنق الفخذي، وعادة ما تحدث بعد خلع الورك ومحاولة إعادة تقويمه اللاحقة.
*
رد الفعل السلبي لحطام المعدن (Adverse reaction to metal debris - ARMD):
من المعروف الآن أن حطام الجسيمات المعدنية يمكن أن يبدأ ARMD، وهو رد فعل فرط حساسية بوساطة الخلايا. قد يؤدي ARMD إلى آفات مدمرة.
اختيار المواد: يؤثر تكوين المواد في مفصل الرأس-العنق بشكل كبير على درجة التآكل التي تُرى في دراسات الاسترداد. هناك نسبة أعلى من التآكل في وجود مجموعات سبائك مختلطة. عندما يتلامس معدنان مختلفان في محلول إلكتروليتي، يكون هناك فرق في الجهد الكهربائي بينهما، مما يؤدي إلى تدفق الإلكترونات ويخلق تآكلاً جلفانياً. يبدو أن رؤوس السيراميك تقلل من كمية تآكل المخروط، لكنها لا تقضي عليه تماماً.
الاستنتاجات: قد يكون للمعيارية دور في جراحة استبدال مفصل الورك في حالات مختارة. قد تشمل هذه الحالات التشوه، أو التشكل الفخذي غير الطبيعي، أو عدم القدرة على تحقيق الثبات باستخدام زرعات غير معيارية. تشمل مخاطر المعيارية ARMD، وفشل المفصل المعياري، و/أو الحاجة اللاحقة لإعادة الجراحة. قد تكون المادتان المستخدمتان في المفصل المعياري مهمتين من حيث التفاعلات السلبية. لذلك، يجب استخدام المعيارية بشكل انتقائي وبعد دراسة متأنية.
تقنيات الجراحة
يقوم الأستاذ الدكتور محمد هطيف بتطبيق أحدث التقنيات الجراحية لضمان أفضل النتائج للمرضى.
وضعية المريض
يتم وضع المريض حسب تفضيل الجراح ووفقاً للمدخل الجراحي. يجب تغطية الورك للسماح بكشف جراحي واسع في حالة الحاجة إلى مدخل موسع في حال حدوث مضاعفات. يجب تثبيت الحوض بشكل آمن لتجنب إمالة الحوض، مما قد يؤثر على تصور الجراح لموضع الحُق.
المدخل الجراحي
يمكن كشف الورك لإجراء جراحة استبدال مفصل الورك الروتينية الأولية عبر مجموعة متنوعة من المداخل:
* أمامي (Anterior)
* أمامي جانبي (Anterolateral)
* جانبي مباشر (Direct lateral)
* خلفي (Posterior)
* شقان (Two-incision)
* متغيرات الشق الصغير لهذه المداخل
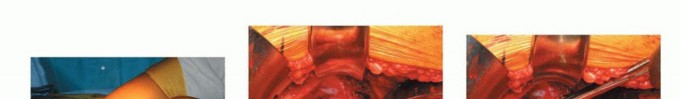
1. كشف الحُق
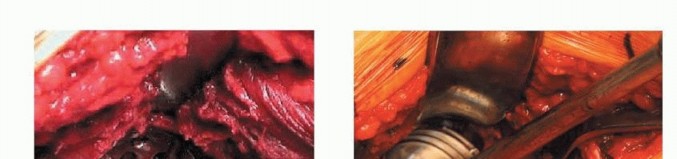
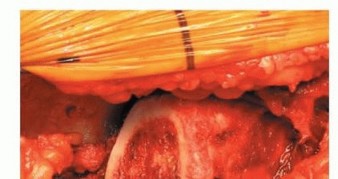
يتم اختيار المدخل إلى الورك وفقاً لتفضيل الجراح. المدخل الموضح هنا هو المدخل الجانبي المباشر (Hardinge المعدل) في وضعية الاستلقاء.



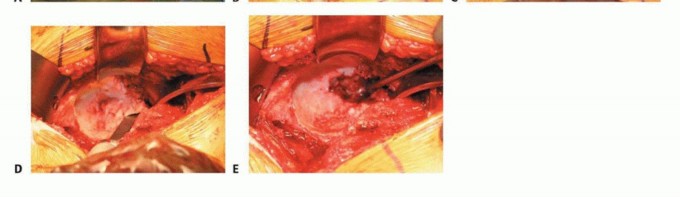
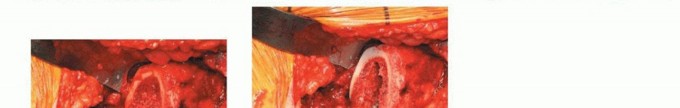
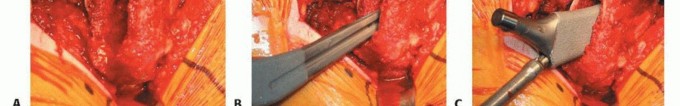
الشكل التوضيحي 1: كشف الحُق. أ. وضعية الاستلقاء للمدخل الجانبي المعدل. ب. كشف الحُق بالكامل. الجدار الإنسي والتشريح الحُقّي الأصلي مرئيان بسهولة. ج. تتم إزالة الشفة الحُقّية. د. يقوم المشرط العظمي بإزالة النتوءات العظمية من الحفرة الكوتيلويدية. هـ. تزيل المكشطة الأنسجة المتبقية لكشف علامة الدمعة.
توضع المباعدات في المواضع الأمامية، العلوية، والسفلية، مما يكشف محيط الحُق بالكامل. تتم إزالة الشفة الحُقّية. تتم إزالة الأنسجة الرخوة في الحفرة الكوتيلويدية، مما يسمح بكشف الجدار الإنسي وعلامة الدمعة.
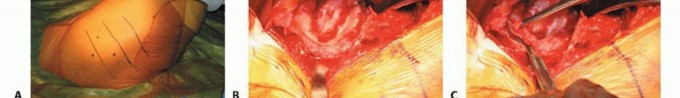
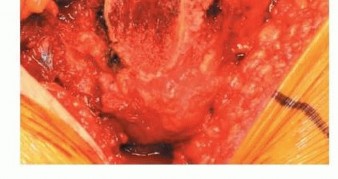
2. تحضير الحُق
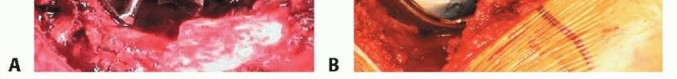
قبل التجويف (reaming)، يجب رؤية محيط الحُق بالكامل، والجدار الإنسي، وعلامة الدمعة مباشرة.


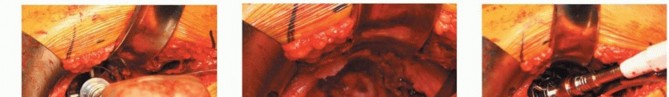
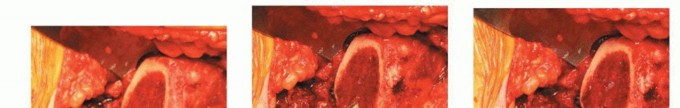
الشكل التوضيحي 2: تحضير الحُق. أ. التجويف الأولي لتوسيع الحُق بالكامل. ب. التجويف مكتمل للجدار الإنسي. ج. يستمر التجويف بشكل متسلسل بزاوية تبعيد 35 إلى 45 درجة و10 إلى 20 درجة من التدوير الأمامي.
يجب أن يتم التجويف الأولي بضغط معتدل حتى يتم تقييم جودة العظم. الهدف من التجويف الأولي هو توسيط المجوّف بالكامل. يجب إزالة الحفرة الكوتيلويدية دون اختراق الجدار الإنسي. ثم يستمر التجويف بشكل متسلسل. الهدف هو إعادة إنشاء مركز الدوران عن طريق وضع الجانب السفلي الإنسي للمقبس عند مستوى علامة الدمعة مع ميل المكون بزاوية 35 إلى 45 درجة، مع 10 إلى 20 درجة من التدوير الأمامي وتثبيت مبدئي جيد يتم الحصول عليه عن طريق التثبيت بالضغط.
يجب استخدام الحجم المحدد مسبقاً كدليل؛ أثناء الجراحة، قد يكون من المناسب زيادة أو تقليل قطر الكأس. قد يؤدي الفشل في التعرف على الحاجة إلى قطر كأس مختلف إلى كسر علاجي المنشأ أو فشل في تحقيق التثبيت الأولي. يجب أن يكون السرير العظمي نازفاً ولكن ليس خالياً من العظم المتصلب. يجب أن يظل الحوض في وضع مستقر لتجنب سوء وضع المكون الحقّي.
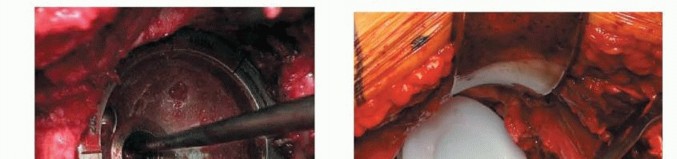
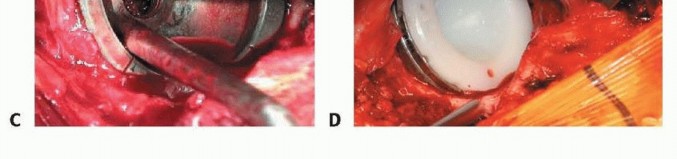
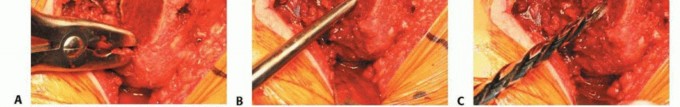
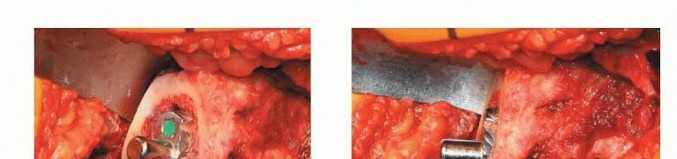
3. زرع المكون الحقّي
يتم إعادة تقييم وضع الحوض. يتم تصحيح أي إمالة. يتم استخدام المكون التجريبي أو المجوّف لتقييم تغطية العظم للمكون وموضعه. إذا لم يتم تثبيت المكون التجريبي أو المجوّف بشكل صحيح، فقد يكون هناك حاجة إلى المزيد من التجويف. إذا اعتبر ذلك مناسباً، يمكن المضي قدماً في زرع المكون الفعلي.





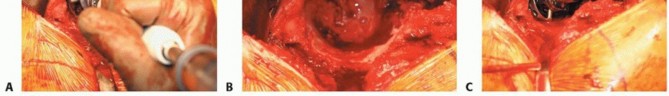
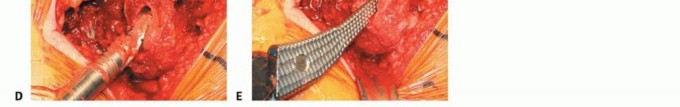
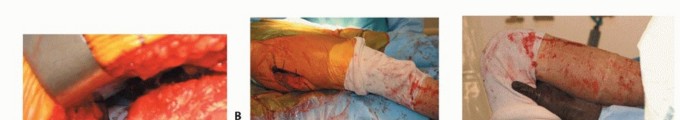
الشكل التوضيحي 3: زرع المكون الحقّي. أ. يتم استخدام المجوّف النهائي لتقييم وضع المكون، وتغطية العظم، والتثبيت. ب. يتم زرع المكون الحقّي. ج. يستخدم الثقب المركزي للتحقق من أن الكأس مثبت بالكامل. د. يتم إدخال البطانة الفعلية في الكأس.
يجب أن يكون الزرعة الفعلية أكبر بمقدار 1 إلى 2 ملم من المجوّف الأخير. يجب أن يعرف الجراح القطر الفعلي للزرعة، مع الأخذ في الاعتبار أي حافة أو طلاء. الزرعات التي تكون أكبر من حجم المجوّف الأخير بمقدار 4 ملم أو أكثر ترتبط بخطر الكسر. ثم يتم زرع المكون الحقّي، مع الحرص على توسيط الزرعة. يجب أن يكون الجانب السفلي الإنسي للكأس عند مستوى علامة الدمعة بزاوية 35 إلى 45 درجة من التبعيد و10 إلى 20 درجة من التدوير الأمامي. ثم يتم إدخال البطانة التجريبية أو البطانة الفعلية.
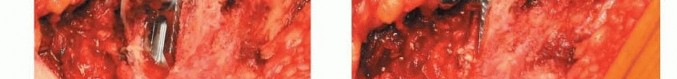
4. كشف عظم الفخذ
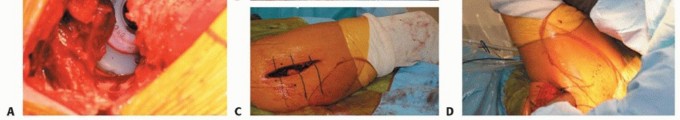
يتم كشف عظم الفخذ عن طريق رفعه من الجرح باستخدام مباعد (بينيت أو ذو قدمين مزدوجتين). يتم كشف محيط عظم الفخذ باستخدام مباعد آخر.


الشكل التوضيحي 4: كشف عظم




آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك