إنقاذ الأطراف: أحدث التطورات في استبدال الجزء العلوي من عظم الفخذ
الخلاصة الطبية
استبدال الجزء العلوي من عظم الفخذ هو إجراء جراحي رائد لإنقاذ الأطراف يجنب الحاجة للبتر، ويعالج حالات فقدان العظام الشديدة. يشمل العلاج زرع مكونات صناعية متطورة لاستعادة طول الطرف ووظيفته. يتعافى المرضى بتأهيل مكثف واستخدام المشايات، مع تحقيق تحسن كبير في جودة الحياة وتقليل الألم.
الخلاصة الطبية السريعة: استبدال الجزء العلوي من عظم الفخذ هو إجراء جراحي رائد لإنقاذ الأطراف يجنب الحاجة للبتر، ويعالج حالات فقدان العظام الشديدة. يشمل العلاج زرع مكونات صناعية متطورة لاستعادة طول الطرف ووظيفته. يتعافى المرضى بتأهيل مكثف واستخدام المشايات، مع تحقيق تحسن كبير في جودة الحياة وتقليل الألم.
مقدمة
تُعد جراحة استبدال الجزء العلوي من عظم الفخذ (Proximal Femoral Replacement) إنجازاً طبياً هاماً يمثل أملاً جديداً للمرضى الذين يعانون من فقدان شديد في عظم الفخذ، سواء لأسباب ورمية أو غير ورمية. في الماضي، كانت مثل هذه الحالات تستدعي في كثير من الأحيان إجراء عمليات بتر كبرى، مما كان يؤثر بشكل جذري على جودة حياة المريض. أما اليوم، فبفضل التطورات الهائلة في جراحة العظام، أصبح بالإمكان إجراء عمليات معقدة لإنقاذ الطرف المصاب، والحفاظ على وظيفته، وتجنب البتر.
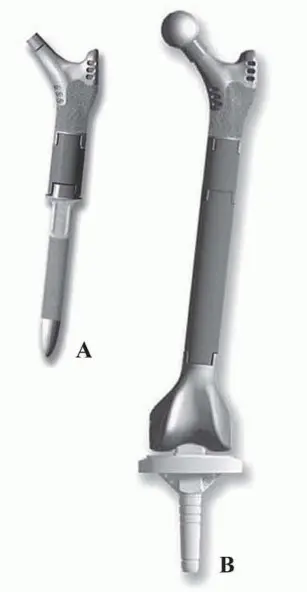
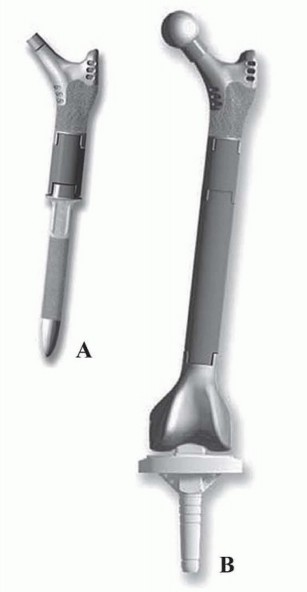
تعتمد هذه الجراحة على استبدال الجزء التالف من عظم الفخذ بمكونات صناعية متطورة، تُعرف بالمفاصل الضخمة أو الأطراف الصناعية المعيارية، والتي توفر قدرة محسّنة على استعادة طول الطرف وتحقيق شد مثالي للأنسجة الرخوة المحيطة. هذه التطورات تقلل بشكل كبير من احتمالية عدم الاستقرار التي كانت شائعة في الماضي مع الأطراف الصناعية الأقل تطوراً. كما أن الجيل الجديد من هذه الأطراف الصناعية يوفر بيئة أفضل لإعادة ربط الأنسجة الرخوة وإعادة تقريب العظم المضيف المحتفظ به إلى الطرف الصناعي.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام، خبيراً بارزاً في هذه الإجراءات المعقدة. بفضل خبرته الواسعة والتزامه بأحدث التقنيات العالمية، يقدم الدكتور هطيف للمرضى رعاية متخصصة تهدف إلى تحقيق أفضل النتائج الممكنة، مع التركيز على استعادة الوظيفة وتقليل الألم وتحسين جودة الحياة. يضمن فريقه الطبي المتخصص في صنعاء تقييماً دقيقاً وتخطيطاً شاملاً لكل حالة، مما يضع معايير عالية للتميز في جراحة إنقاذ الأطراف.
التشريح
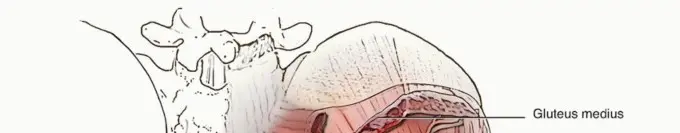
لفهم أهمية استبدال الجزء العلوي من عظم الفخذ، من الضروري فهم تشريح مفصل الورك والأنسجة المحيطة به. مفصل الورك هو مفصل كروي حُقِّي، يربط عظم الفخذ بالحوض، ويسمح بنطاق واسع من الحركة.
تُعد العضلات المبعدة (Abductors)، مثل العضلة الألوية الوسطى (gluteus medius)، والعضلة الألوية الصغرى (gluteus minimus)، والعضلة الموترة للفافة العريضة (tensor fascia lata)، والرباط الحرقفي الظنبوبي (iliotibial band)، من المثبتات الهامة لمفصل الورك. تُعصَّب هذه العضلات بشكل أساسي بواسطة العصب الألوي العلوي (superior gluteal nerve)، الذي يخرج من الحوض عبر الجزء فوق الكمثري من الثقبة الوركية، مصحوباً بالأوعية الألوية العلوية. يؤدي شلل هذا العصب إلى "عرج ترندلنبورغ" (Trendelenburg gait)، حيث يميل الحوض إلى الجانب غير المصاب أثناء المشي.
تشمل العضلات المقربة (Adductors) العضلة المقربة القصيرة (adductor brevis)، والعضلة المقربة الطويلة (adductor longus)، والعضلة الرشيقة (gracilis)، والجزء الأمامي من العضلة المقربة الكبيرة (adductor magnus). أما العضلات المدورة الخارجية (External rotators) فهي العضلة الكمثرية (piriformis)، والعضلة المربعة الفخذية (quadratus femoris)، والعضلة التوأمية العلوية (superior gemellus)، والعضلة التوأمية السفلية (inferior gemellus)، والعضلة السدادية الداخلية (obturator internus)، والعضلة السدادية الخارجية (obturator externus).
إن سلامة هذه العضلات والأعصاب المحيطة بها ضرورية للحركة الطبيعية والاستقرار في مفصل الورك. أي ضرر أو فقدان في هذه الهياكل، كما يحدث في حالات فقدان عظم الفخذ، يمكن أن يؤدي إلى ضعف شديد في الوظيفة، وهذا ما تسعى جراحة استبدال الجزء العلوي من عظم الفخذ إلى معالجته.

الأسباب وعوامل الخطر
يُعد فقدان عظم الفخذ مشكلة متزايدة التعقيد والتحدي في جراحات مراجعة استبدال المفاصل. هناك العديد من العوامل التي قد تساهم في فقدان مخزون عظم الفخذ الذي يتم مواجهته في عمليات استبدال مفصل الورك الكلي (THA) المراجعة. فهم هذه الأسباب ضروري للتشخيص الدقيق وتخطيط العلاج الفعال.
تشمل الأسباب الرئيسية لفقدان عظم الفخذ ما يلي:
- تحلل العظم الثانوي لحطام الجسيمات (Osteolysis secondary to particle debris): تتآكل الأطراف الصناعية بمرور الوقت، وتطلق جزيئات صغيرة يمكن أن تسبب استجابة التهابية في الجسم. تؤدي هذه الاستجابة إلى تحلل العظم المحيط بالطرف الصناعي، مما يضعف الثبات ويسبب فقداناً في مخزون العظام.
- الحماية من الإجهاد مع إعادة تشكيل العظم التكيفي (Stress shielding with adaptive bone remodeling): عندما يتم زرع طرف صناعي معدني صلب، فإنه يحمل جزءاً كبيراً من الحمل الميكانيكي الذي كان يحمله العظم الطبيعي. يؤدي هذا النقص في الإجهاد على العظم إلى "حماية من الإجهاد"، حيث يصبح العظم أقل كثافة وضعيفاً بمرور الوقت، في عملية تعرف بإعادة تشكيل العظم التكيفي.
- العدوى السابقة (Previous infection): يمكن أن تؤدي العدوى حول الطرف الصناعي (العدوى حول الطرف الصناعي - PJI) إلى تدمير واسع النطاق للعظام والأنسجة الرخوة. حتى بعد علاج العدوى، قد يكون العظم المتبقي ضعيفاً وغير كافٍ لدعم طرف صناعي جديد.
- عمليات الشيخوخة الطبيعية (The natural processes of aging): مع التقدم في العمر، تنخفض كثافة العظام بشكل طبيعي (هشاشة العظام)، مما يجعل العظم أكثر عرضة للكسور وفقدان الكثافة، ويصعب عليه الشفاء بعد الجراحة.
- الكسر حول الطرف الصناعي (Periprosthetic fracture): يمكن أن تحدث كسور في العظم المحيط بالطرف الصناعي، خاصة في حالات السقوط أو الصدمات. هذه الكسور غالباً ما تكون معقدة وتؤدي إلى فقدان كبير للعظام عند محاولة إصلاحها.
- إجراءات إعادة البناء المتعددة مع إدخال وإزالة الغرسات (Multiple reconstructive procedures with insertion and removal of implants): كل عملية جراحية لإدخال أو إزالة طرف صناعي أو أجهزة أخرى يمكن أن تسبب ضرراً للعظم المحيط. تكرار هذه الإجراءات يؤدي إلى تدهور تدريجي في جودة وكمية العظم، ويؤثر سلباً على سلامة ووظيفة العضلات المبعدة.
تتطلب معالجة هذه المشكلات فهماً عميقاً لآلية فقدان العظام وخبرة جراحية واسعة، وهو ما يقدمه الأستاذ الدكتور محمد هطيف في صنعاء، حيث يقوم بتقييم شامل لكل حالة لتحديد السبب الجذري ووضع خطة علاجية مخصصة.
الأعراض والعلامات
تتطور الأعراض والعلامات المرتبطة بفقدان عظم الفخذ وحالات مفصل الورك المعقدة تدريجياً، وقد تتراوح من الألم الخفيف إلى الإعاقة الشديدة. الفحص الدقيق للتاريخ المرضي والفحص السريري، إلى جانب الفحوصات المخبرية والتصويرية، يؤدي إلى التشخيص الصحيح في معظم المرضى.
التاريخ المرضي للمريض
يبدأ تقييم المريض بتقييم الشكوى الرئيسية. تحديد موقع وطبيعة الألم يمكن أن يكون مفيداً للتشخيص الصحيح:
- ألم الفخذ (Thigh pain): خاصة "ألم البدء" (start-up pain) الذي يحدث عند بدء الحركة، غالباً ما يكون مؤشراً على وجود جذع فخذي رخو (loose femoral stem).
- ألم الأربية (Groin pain): يشير عادة إلى وجود مشكلة داخل المفصل أو في الحُق.
- الألم المحول (Referred pain): قد يشعر المرضى بألم في الركبتين، ويجب تقييمهم لاحتمال وجود مشكلة في الورك.
يجب إجراء تقييم شامل للتاريخ الطبي السابق ومراجعة كاملة للأجهزة لتحديد أي عوامل محتملة قد تؤدي إلى مضاعفات حول الجراحة. يجب تحسين الحالة الغذائية للمرضى وأي حالة طبية أساسية قبل الجراحة. يشمل ذلك تحديد وعلاج مصادر العدوى المحتملة أو المتزامنة. يجب تقييم المرضى الذين لديهم تاريخ من قرحات الركود الوريدي المزمن، أو جراحة تحويل الأوعية الدموية السابقة، أو غياب النبضات البعيدة بواسطة جراح الأوعية الدموية.
الفحص السريري
يبدأ الفحص السريري بتحليل مشية المريض:
- المشية المؤلمة (Antalgic gait): تنتج عن الألم في أي مرحلة من مراحل المشي مع تحمل الوزن، وتتميز بمرحلة وقوف أقصر.
- عرج ترندلنبورغ أو مشية المبعدة (Trendelenburg gait or abductor lurch): يشير إلى شلل أو فقدان استمرارية عضلات المبعدة، ويُعرف بتحول مركز ثقل المريض فوق الطرف المصاب أثناء مرحلة الوقوف في المشي.
- الأجهزة المساعدة على المشي والتشوهات: يجب توثيق استخدام أي أجهزة مساعدة على المشي ووجود أي تشوه أو عرج.
- الشقوق الجراحية السابقة: يجب فحص الشقوق الجراحية السابقة بشكل روتيني. تخطيط الشق الجراحي مهم في تحديد النهج الجراحي المناسب لإعادة البناء.
- نطاق حركة الورك وقوة العضلات: يجب تسجيل نطاق الحركة النشط والسلبي للورك، إلى جانب قوة عضلات حزام الورك.
- اختبار ترندلنبورغ الإيجابي (Positive Trendelenburg test): يشير إلى ضعف عضلات المبعدة مع عدم قدرة المريض على تثبيت الحوض أثناء الوقوف على ساق واحدة في الجانب المصاب.
- اختبار توماس (Thomas test): يتم إجراؤه بثني الورك والركبة بشكل أقصى نحو الصدر، ويستخدم لتقييم انقباض ثني الورك المقابل.
- الاختبارات الاستفزازية (Provocative tests): تستخدم لتحديد مصدر الألم. يكون اختبار ستينشفيلد (Stinchfield test) إيجابياً عندما يتكرر ألم الأربية عند مقاومة ثني الورك في الجانب المصاب بزاوية 15 إلى 30 درجة، وهو ما يشير بقوة إلى وجود مشكلة داخل مفصل الورك. إذا تسبب رفع الساق المستقيمة السلبي في ألم جذري على طول الطرف وتحت الركبة، فيجب الاشتباه في أن مصدر الألم هو قرص قطني سفلي.
- تقييم شامل: يجب أن يشمل الفحص السريري أيضاً تقييم الهياكل العصبية الوعائية، والعمود الفقري، والبطن لاستبعاد مصادر ألم الأربية بخلاف الورك، مثل الاعتلالات العصبية، أو العرج الوعائي، أو تضيق العمود الفقري، أو أمراض البطن الداخلية.
الفحوصات المخبرية
- معدل ترسيب كريات الدم الحمراء (ESR) وتركيز بروتين سي التفاعلي (CRP): يجب تحديد مستويات هذه المؤشرات في الدم. تشير المستويات المرتفعة لهذه العلامات، بالإضافة إلى تاريخ العدوى السابقة، إلى ضرورة سحب سائل المفصل وتحليله.
- تحليل سائل المفصل وزراعة الأنسجة: لا يستبعد سحب سائل الورك السلبي العدوى تماماً؛ إذا كان هناك خطر كبير للعدوى، يجب أن يتبع سحب السائل تقييم عينات الأنسجة الطازجة المجمدة وزراعة الميكروبات من عينات الأنسجة المأخوذة أثناء الجراحة.
يُعد هذا التقييم الشامل جزءاً لا يتجزأ من النهج المتبع من قبل الأستاذ الدكتور محمد هطيف في صنعاء، لضمان تشخيص دقيق وتخطيط علاجي فعال ومناسب لكل مريض.
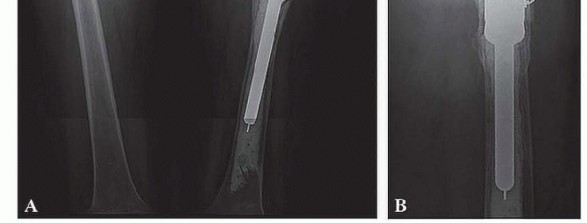
الفحوصات التصويرية والتشخيصية الأخرى
تُعد عمليات استئصال الجزء العلوي من عظم الفخذ أو عظم الفخذ بالكامل إجراءات جراحية كبرى تتطلب تقييماً مفصلاً قبل الجراحة. يمكن تجنب معظم المضاعفات من خلال توقعها قبل الجراحة وتعديل التقنية الجراحية وفقاً لذلك. يلعب الأستاذ الدكتور محمد هطيف وفريقه في صنعاء دوراً حاسماً في هذا التخطيط الدقيق.
دراسات التصوير
تساعد دراسات التصوير في تحديد مدى فقدان العظام، وأبعاد الطرف الصناعي المطلوب، وقرب الأوعية الفخذية والأعصاب الفخذية والعصب الوركي من المنطقة الجراحية، ومدى استئصال الأنسجة الرخوة، وإمكانيات إعادة البناء:
- الأشعة السينية العادية (Plain radiographs): تُستخدم الأشعة السينية لعظم الفخذ بالكامل لتقييم مدى ومستوى تدمير العظام. ومع ذلك، قد تقلل من تقدير فقدان العظام. إذا لزم الأمر، يمكن إضافة التصوير المقطعي المحوسب (CT scanning) لتحديد بنية عظم الفخذ والحُق بشكل أكبر.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم القناة النخاعية والأنسجة الرخوة حول مفصل الورك.
- مسح العظام ثلاثي الأطوار (Three-phase bone scan): ضروري لتحديد وجود أمراض العظام النقيلية (metastatic bone disease).
- تصوير الأوعية الدموية الحرقفية الفخذية (Angiography of the iliofemoral vessels): ضروري قبل استبدال الجزء العلوي من عظم الفخذ إذا كان يشتبه في تشوه التشريح بسبب العمليات الجراحية السابقة.
دراسات تشخيصية أخرى
بالإضافة إلى التصوير، قد تشمل الدراسات التشخيصية الأخرى:
- الاستشارات المتخصصة: قد تتطلب الحالات المعقدة استشارة أخصائيين آخرين مثل أخصائيي الأورام أو الأمراض المعدية أو الأوعية الدموية، لضمان نهج شامل للعلاج.
- التقييم الوظيفي: تقييم قدرة المريض على الحركة والوظيفة البدنية لتحديد الأهداف الواقعية للعلاج وتخطيط برنامج التأهيل بعد الجراحة.
يُعد التخطيط الدقيق قبل الجراحة، بما في ذلك التقييم الشامل باستخدام هذه الأدوات التشخيصية، حجر الزاوية في نجاح هذه الإجراءات. يضمن الأستاذ الدكتور محمد هطيف في صنعاء أن كل مريض يتلقى تقييماً متأنياً وشاملاً لتحديد أفضل مسار علاجي ممكن، مع التركيز على السلامة والفعالية.
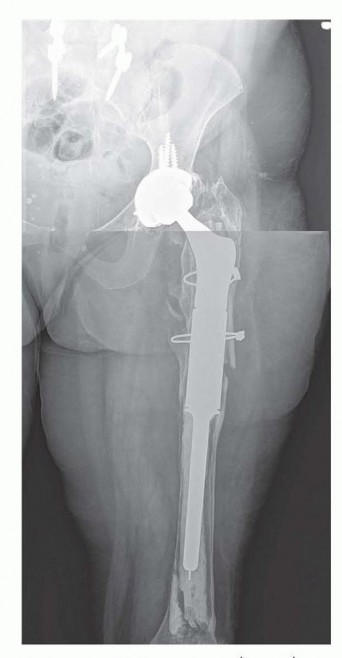
التشخيص التفريقي
عند تقييم فقدان عظم الفخذ أو مشكلات الورك المعقدة، يجب على الأطباء النظر في مجموعة واسعة من الحالات التي قد تسبب أعراضاً متشابهة. يُعرف هذا بالتشخيص التفريقي، وهو خطوة حاسمة لضمان العلاج الصحيح.
تشمل الحالات التي يجب أخذها في الاعتبار في التشخيص التفريقي ما يلي:
-
العدوى (Infection):
- التهاب العظم والنقي (Osteomyelitis): عدوى تصيب العظم نفسه.
- عدوى المفصل حول الطرف الصناعي (Periprosthetic joint infection): عدوى تحدث حول الطرف الصناعي المزروع.
-
أورام العظام الأولية (Primary bone tumors):
- الورم النقوي المتعدد (Multiple myeloma): نوع من سرطان نخاع العظم.
- الورم الغضروفي (Chondrosarcoma): سرطان يبدأ في الغضروف.
- الآفات النقيلية (Metastatic lesions): انتشار السرطان من جزء آخر من الجسم إلى العظم.
- الكسر حول الطرف الصناعي (Periprosthetic fracture): كسر يحدث في العظم المحيط بالطرف الصناعي المزروع.
- تحلل العظم (Osteolysis): تآكل العظم الناتج عن استجابة الجسم لجزيئات التآكل من الطرف الصناعي.
- تخلخل تعقيم (Aseptic loosening): فشل الطرف الصناعي في الاندماج بشكل صحيح مع العظم دون وجود عدوى.
- مرض باجيت (Paget disease): اضطراب مزمن يؤثر على عملية إعادة تشكيل العظام، مما يؤدي إلى عظام كبيرة ومشوهة وضعيفة.
- أمراض التمثيل الغذائي (Metabolic disease): مثل هشاشة العظام الشديدة أو غيرها من الاضطرابات التي تؤثر على صحة العظام.
يتطلب التمييز بين هذه الحالات خبرة سريرية واسعة واستخداماً دقيقاً للفحوصات التشخيصية. يضمن الأستاذ الدكتور محمد هطيف في صنعاء إجراء تقييم شامل ومتعمق للوصول إلى التشخيص الصحيح، مما يمهد الطريق لخطة علاجية فعالة وموجهة.
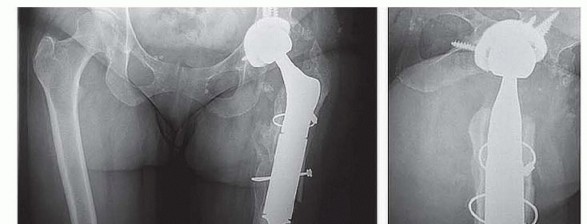
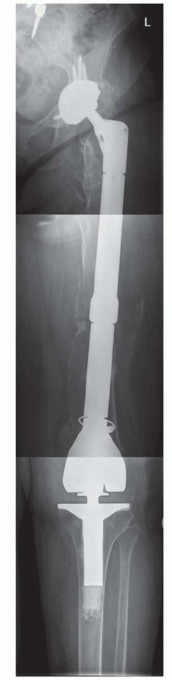
تصنيف فقدان عظم الفخذ
لتبسيط عملية التخطيط الجراحي وتحديد أفضل نهج لإعادة بناء عظم الفخذ، تم تطوير العديد من أنظمة التصنيف لفقدان عظم الفخذ في جراحة مراجعة المفاصل. من بين هذه الأنظمة، يُعد تصنيف "ويدن وبابروسكي" (Weeden and Paprosky) الأكثر استخداماً على نطاق واسع، لأنه بسيط ويوجه الجراح في كيفية إعادة بناء عظم الفخذ المتضرر.
المبدأ الأساسي لهذا التصنيف هو أنه كلما أصبح الجزء القريب من عظم الفخذ (metaphysis) ناقصاً وغير داعم، يجب النظر في الجزء الأبعد من عظم الفخذ (diaphysis) لتثبيت الساق بشكل موثوق.
نظام بابروسكي لتصنيف عيوب عظم الفخذ (Paprosky Classification System for Femoral Defects)
| النوع | الوصف |
|---|---|
| I | فقدان عظمي بسيط في الجزء القريب من عظم الفخذ (metaphyseal bone loss). |
| II | فقدان عظمي واسع النطاق في الجزء القريب من عظم الفخذ مع وجود جزء أبعد (diaphysis) سليم. |
| IIIA | فقدان عظمي واسع النطاق في الجزء القريب والبعيد من عظم الفخذ (metadiaphyseal bone loss) مع توفر ما لا يقل عن 4 سم من العظم القشري السليم عند البرزخ. |
| IIIB | فقدان عظمي واسع النطاق في الجزء القريب والبعيد من عظم الفخذ مع توفر أقل من 4 سم من العظم القشري السليم عند البرزخ. |
| IV | فقدان عظمي واسع النطاق في الجزء القريب والبعيد من عظم الفخذ مع جزء أبعد (diaphysis) غير داعم. |
يساعد هذا التصنيف الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على تقييم مدى الضرر بدقة وتحديد الخيار الجراحي الأنسب لكل مريض، مما يضمن أفضل استراتيجية لإعادة البناء.
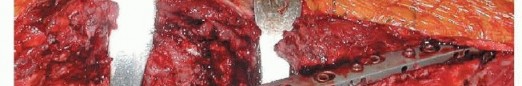
العلاج غير الجراحي
في معظم الحالات التي تتضمن فقدان عظم الفخذ أو الحاجة إلى استبدال الجزء العلوي من عظم الفخذ، يُعتبر التدخل الجراحي الخيار الأكثر منطقية وفعالية. ومع ذلك، هناك بعض الظروف التي قد تستدعي النظر في طرق علاج غير جراحية.
يمكن النظر في الخيارات غير الجراحية، مثل استخدام الدعامات أو الأجهزة التقويمية (braces)، في الحالات التي لا يمكن فيها إجراء الجراحة للمرضى الذين يعانون من مشاكل طبية أساسية خطيرة تجعلهم غير مؤهلين لتحمل مخاطر التخدير أو الجراحة الكبرى. في مثل هذه الحالات، قد يكون الهدف هو تخفيف الألم وتحسين الوظيفة قدر الإمكان دون اللجوء إلى التدخل الجراحي.
ومع ذلك، من المهم التأكيد على أن العلاج غير الجراحي غالباً ما يكون حلاً مؤقتاً أو تخفيفياً للأعراض، ولا يعالج السبب الجذري لفقدان العظام الشديد أو عدم استقرار الطرف الصناعي. في معظم السيناريوهات، خاصة عندما يكون هناك فقدان كبير للعظام يؤثر على جودة الحياة والقدرة على الحركة، فإن التدخل الجراحي هو السبيل الوحيد لاستعادة الوظيفة وتحقيق نتائج طويلة الأمد.
يقوم الأستاذ الدكتور محمد هطيف في صنعاء بتقييم دقيق لكل مريض لتحديد ما إذا كان العلاج غير الجراحي خياراً مناسباً، مع الأخذ في الاعتبار الحالة الصحية العامة للمريض، ومدى فقدان العظام، والأهداف الوظيفية. في الغالب، سيتم تقديم الجراحة كخيار أساسي نظراً لفعاليتها المثبتة في هذه الحالات المعقدة.

العلاج الجراحي
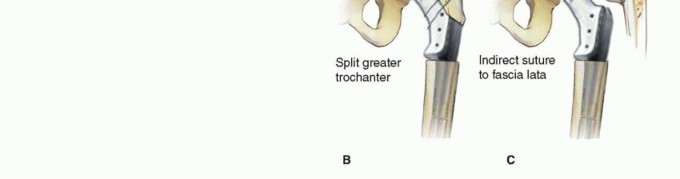
يُعد العلاج الجراحي هو الخيار الأساسي والفعال لمعالجة فقدان عظم الفخذ الشديد واستعادة وظيفة الورك. الهدف من جراحة المراجعة هو تحسين الوظيفة من خلال استعادة الورك من الناحية الميكانيكية الحيوية، مع الحفاظ على أكبر قدر ممكن من العظام والأنسجة الرخوة، وتعزيز العظام الناقصة، وإنشاء بنية مستقرة.
موانع الجراحة
هناك موانع مطلقة و relativa لإجراء هذه الجراحات المعقدة:
- موانع مطلقة: وجود عدوى نشطة سطحية أو عميقة حول الورك يُعد مانعاً مطلقاً لأي إجراء لإعادة البناء. يجب علاج العدوى بالكامل قبل التفكير في الجراحة.
-
موانع نسبية:
- المرضى غير المتعاونين الذين لديهم خطر متزايد للانخلاع.
-
القصور الوعائي الذي قد يعيق الشفاء.
*

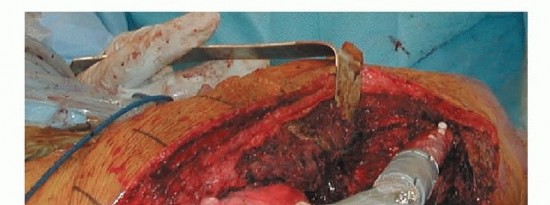
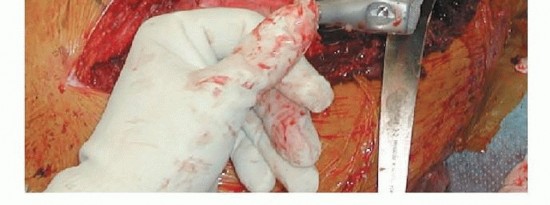

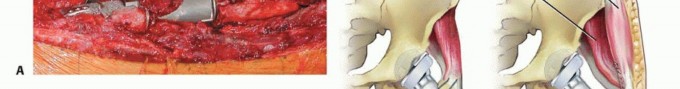
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك