إصابات العمود الفقري الصدري القطني: دليلك الشامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إصابات العمود الفقري الصدري القطني هي كسور أو رضوض تحدث في المنطقة الانتقالية بين الظهر العلوي والسفلي، مسببة الألم ومشاكل الأعصاب. تتنوع طرق علاجها بين التحفظي والجراحي، وتهدف إلى استقرار العمود الفقري وتخفيف الضغط على الأعصاب لتحقيق تعافٍ كامل.
إجابة سريعة (الخلاصة): إصابات العمود الفقري الصدري القطني هي كسور أو رضوض تحدث في المنطقة الانتقالية بين الظهر العلوي والسفلي، مسببة الألم ومشاكل الأعصاب. تتنوع طرق علاجها بين التحفظي والجراحي، وتهدف إلى استقرار العمود الفقري وتخفيف الضغط على الأعصاب لتحقيق تعافٍ كامل.
إصابات العمود الفقري الصدري القطني: طريقك نحو الشفاء الكامل
يمثل العمود الفقري محور دعم جسمك وحماية أعصابك الحيوية، وأي إصابة فيه قد تكون مصدر قلق كبير وتأثير عميق على جودة حياتك. تُعد إصابات العمود الفقري الصدري القطني من بين أكثر الإصابات خطورة وتعقيداً، حيث تحدث في المنطقة الانتقالية الحرجة بين الجزء العلوي (الصدري) والجزء السفلي (القطني) من الظهر. هذه الإصابات قد تسبب آلاماً شديدة، وتحدّ من حركتك، وفي بعض الحالات قد تؤثر على وظائف الأعصاب، مما يستدعي تدخلاً طبياً دقيقاً وخطة علاج شاملة.
نحن هنا لنقدم لك دليلاً شاملاً ومبسطاً لفهم هذه الإصابات، بدءاً من ماهيتها وأسبابها وأعراضها، وصولاً إلى خيارات التشخيص والعلاج المتطورة، وخطوات التعافي وإعادة التأهيل. هدفنا هو تزويدك بالمعلومات التي تحتاجها لتشعر بالاطمئنان، وتتخذ قرارات مستنيرة بشأن صحتك. إن وجود فريق طبي متخصص وذو خبرة عالية أمر بالغ الأهمية في هذه الرحلة. وفي هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجعية طبية رائدة في مجال جراحة العظام والعمود الفقري في صنعاء واليمن، بخبرته الواسعة وتفانيه في تقديم أفضل رعاية ممكنة لمرضاه، مستخدماً أحدث التقنيات لضمان أفضل النتائج.
دعنا نبدأ رحلتنا نحو فهم أعمق وشفاء أفضل.
فهم العمود الفقري: نظرة مبسطة على تشريح المنطقة الصدرية القطنية
قبل الخوض في تفاصيل الإصابات، من المهم أن نفهم ولو بشكل مبسط، كيف يعمل العمود الفقري وما هي المنطقة الصدرية القطنية تحديداً.
ما هو العمود الفقري؟
العمود الفقري هو عماد جسمك، يتكون من سلسلة من العظام تسمى "الفقرات" (Vertebrae)، مرتبة فوق بعضها البعض. بين كل فقرة وأخرى توجد أقراص مرنة تعمل كوسائد لامتصاص الصدمات وتسهيل الحركة. يمر داخل العمود الفقري الحبل الشوكي، وهو حزمة من الأعصاب تنقل الرسائل بين الدماغ وبقية أجزاء الجسم، مما يجعله عنصراً حيوياً للحركة والإحساس ووظائف الأعضاء الداخلية.
المنطقة الصدرية القطنية: نقطة التقاء حساسة
يتكون العمود الفقري البشري من ثلاثة أجزاء رئيسية:
1.
المنطقة العنقية (الرقبة):
7 فقرات.
2.
المنطقة الصدرية (الظهر العلوي والمتوسط):
12 فقرة (من T1 إلى T12). تتصل هذه الفقرات بالأضلاع، مما يوفر استقراراً وحماية أكبر للأعضاء الداخلية، ويجعلها أقل مرونة نسبياً.
3.
المنطقة القطنية (الظهر السفلي):
5 فقرات (من L1 إلى L5). تتميز هذه الفقرات بمرونة عالية وقدرة على تحمل الأحمال، مما يسمح بحركة واسعة في الظهر.
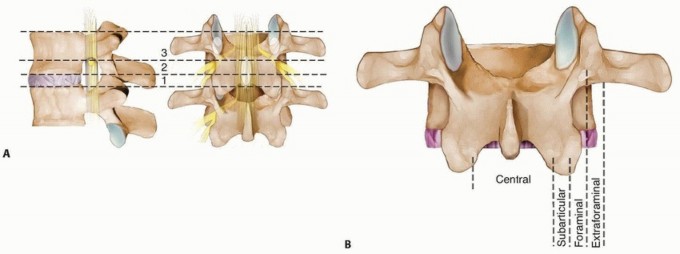
المنطقة الصدرية القطنية (Thoracolumbar Junction) هي المنطقة الانتقالية التي تجمع بين آخر فقرة صدرية (T12) وأول فقرتين قطنيتين (L1 و L2). هذه المنطقة تعتبر نقطة ضعف طبيعية في العمود الفقري، لأنها تنتقل من منطقة صدرية صلبة ومقيدة بالحوض الصدري إلى منطقة قطنية أكثر مرونة وقابلة للحركة. هذا التباين في المرونة يجعلها عرضة بشكل خاص للإصابات عند التعرض لقوى خارجية، حيث تتركز الإجهادات عليها.
مكونات مهمة في المنطقة الصدرية القطنية:
- الفقرات: العظام التي تشكل العمود الفقري.
- الأقراص الفقرية: وسائد مرنة بين الفقرات.
- الحبل الشوكي والأعصاب الشوكية: يمر الحبل الشوكي داخل القناة الفقرية، وتتفرع منه أعصاب تغذي الأطراف والجسم. أي ضغط أو تلف للحبل الشوكي أو الأعصاب يمكن أن يؤدي إلى مشاكل عصبية خطيرة.
- الأربطة والعضلات: شبكة معقدة من الأربطة والعضلات التي تدعم وتثبت العمود الفقري، وتسمح بالحركة.
بفهمنا لهذه البنية الحيوية، ندرك مدى أهمية الحفاظ على سلامة هذه المنطقة ومدى حساسية أي إصابة قد تصيبها.
أسباب إصابات العمود الفقري الصدري القطني: كيف تحدث ولماذا؟
تتنوع أسباب إصابات العمود الفقري الصدري القطني، وتتراوح بين الحوادث عالية الطاقة إلى الحالات الأقل شدة المرتبطة بهشاشة العظام. فهم هذه الأسباب يساعد في الوقاية والتعرف المبكر على عوامل الخطر.
1. الحوادث والإصابات عالية الطاقة
تمثل الحوادث الميكانيكية الشديدة السبب الرئيسي لمعظم كسور العمود الفقري الصدري القطني، وخاصة تلك التي تصاحبها إصابات عصبية.
*
حوادث المركبات (السيارات والدراجات النارية):
تشكل ما يصل إلى 65% من هذه الإصابات. قوة التصادم الكبيرة يمكن أن تسبب ضغطاً مفاجئاً أو انثناءاً أو امتداداً مفرطاً للعمود الفقري، مما يؤدي إلى كسور أو انزلاق فقاري.
*
السقوط من ارتفاعات عالية:
سواء كان ذلك من سلالم، أو أسطح مبانٍ، أو أماكن مرتفعة أخرى، يمكن أن تنتج عنه قوة هبوط هائلة تتجاوز قدرة الفقرات على التحمل، مما يسبب كسوراً خطيرة.
*
الإصابات الرياضية:
في بعض الرياضات التي تتضمن السرعة العالية أو الاحتكاك الجسدي أو السقوط (مثل الجمباز، كرة القدم، ركوب الخيل، التزلج)، قد تحدث إصابات في العمود الفقري.
*
الاعتداءات والعنف:
يمكن أن تؤدي الضربات القوية أو الإصابات الناتجة عن أعمال العنف إلى كسور في العمود الفقري.
تحدث هذه الإصابات بشكل شائع في الفئة العمرية ما بين 30 و39 عاماً، وخاصة لدى الذكور، نظراً لزيادة تعرضهم لهذه الأنواع من الحوادث.
2. هشاشة العظام (Osteoporosis)
تعتبر هشاشة العظام سبباً رئيسياً لكسور الفقرات، وخاصة في المنطقة الصدرية والقطنية، حتى مع حدوث صدمات طفيفة جداً أو حتى بدون صدمة واضحة.
*
تعريف هشاشة العظام:
هي حالة مرضية تصبح فيها العظام ضعيفة وهشة للغاية بسبب فقدان كثافتها، مما يجعلها عرضة للكسر بسهولة.
*
كسور الضغط الفقرية:
في مرضى هشاشة العظام، قد تحدث كسور في الفقرات بمجرد حركة خاطئة، أو حمل شيء خفيف، أو حتى السعال الشديد. هذه الكسور تسمى "كسور الضغط" (Compression Fractures)، وتصيب حوالي 750,000 شخص سنوياً في الولايات المتحدة وحدها، وهو عدد يفوق بكثير كسور العمود الفقري الناتجة عن الصدمات الشديدة.
*
الفئات المعرضة للخطر:
كبار السن، وخاصة النساء بعد انقطاع الطمث، هم الأكثر عرضة لهشاشة العظام وبالتالي لكسور الضغط الفقرية.
3. أسباب أخرى (أقل شيوعاً)
- الأورام: يمكن أن تضعف الأورام (سواء الأولية أو النقائل) بنية الفقرات، مما يجعلها عرضة للكسور التلقائية أو مع صدمة بسيطة.
- الالتهابات: بعض الالتهابات الحادة أو المزمنة في العظام (التهاب العظم والنقي) قد تضعف الفقرات.
- بعض الأمراض المزمنة: مثل استخدام الكورتيزون لفترات طويلة، أو أمراض الكلى، أو بعض الأمراض الروماتيزمية، قد تزيد من خطر ضعف العظام والكسور.
فهم هذه الأسباب يوضح لماذا قد يواجه الأفراد المختلفون إصابات مماثلة في العمود الفقري الصدري القطني، ويساعد الأستاذ الدكتور محمد هطيف وفريقه في تحديد خطة العلاج الأنسب لكل حالة.
أعراض إصابات العمود الفقري الصدري القطني: متى يجب أن تقلق؟
تعتمد أعراض إصابات العمود الفقري الصدري القطني على شدة الإصابة ونوعها، وما إذا كانت قد أثرت على الحبل الشوكي أو الأعصاب. من المهم جداً التعرف على هذه الأعراض لطلب المساعدة الطبية الفورية.
1. الألم (Pain)
- ألم حاد ومفاجئ: غالباً ما يكون هذا هو العرض الأول والأكثر وضوحاً بعد الإصابة مباشرة. يوصف بأنه ألم شديد في الظهر، يزداد سوءاً مع الحركة، خاصة عند محاولة الوقوف أو المشي أو الانحناء.
- ألم موضعي: يتركز الألم عادة في المنطقة المصابة من الظهر، أي في منطقة اتصال الصدر بالقطن.
- ألم ينتشر (Referred Pain): في بعض الحالات، قد ينتشر الألم إلى مناطق أخرى من الجسم مثل البطن أو الفخذين، حتى لو لم تكن هذه المناطق مصابة بشكل مباشر.
2. المشاكل العصبية (Neurologic Deficits)
تحدث هذه المشاكل عندما يتأثر الحبل الشوكي أو الأعصاب الشوكية بسبب الضغط أو التلف الناتج عن الكسر أو النزوح. تعد هذه الأعراض الأكثر خطورة وتتطلب تدخلاً عاجلاً.
*
الخدر أو التنميل (Numbness or Tingling):
فقدان الإحساس أو شعور بالوخز في الأطراف السفلية (الساقين والقدمين) أو في مناطق معينة من الجسم.
*
الضعف أو الشلل (Weakness or Paralysis):
عدم القدرة على تحريك الساقين أو القدمين، أو الشعور بضعف شديد فيهما. قد يتراوح الضعف من صعوبة بسيطة في رفع القدم إلى شلل كامل.
*
فقدان السيطرة على المثانة والأمعاء (Bowel and Bladder Dysfunction):
عدم القدرة على التحكم في التبول أو التبرز. هذه علامة حمراء خطيرة تشير إلى ضرورة التدخل الطبي الفوري لأنها قد تكون مؤشراً على متلازمة ذيل الفرس (Cauda Equina Syndrome) أو إصابة شديدة في الحبل الشوكي.
*
تغيرات في ردود الفعل (Reflex Changes):
قد يلاحظ الطبيب تغيرات في ردود الفعل العصبية عند الفحص.
ملاحظة هامة: تحدث الإصابات العصبية في حوالي 15% إلى 20% من كسور العمود الفقري الصدري القطني، وفي 20% من كسور العمود الفقري الصدري والقطني بشكل عام. هذا يعني أن جزءاً كبيراً من المرضى قد لا يعانون من إصابة عصبية فورية، لكن تقييم الوضع يظل بالغ الأهمية.
3. تغيرات في الشكل والوضعية
- تشوه مرئي: في حالات الكسور الشديدة، قد يلاحظ تشوه في منحنى العمود الفقري أو حدبة في الظهر.
- صعوبة في الوقوف أو المشي: بسبب الألم أو الضعف، قد يجد المريض صعوبة بالغة في الوقوف أو الحفاظ على توازنه أو المشي.
متى تطلب المساعدة الطبية؟
أي ألم شديد في الظهر بعد حادث، أو سقوط، أو حتى بعد صدمة خفيفة لدى كبار السن، يجب أن يؤخذ على محمل الجد. إذا رافق الألم أي من الأعراض العصبية المذكورة أعلاه (خدر، ضعف، مشاكل في المثانة/الأمعاء)، فيجب عليك التوجه فوراً إلى أقرب مستشفى أو الاتصال بخدمات الطوارئ. التشخيص والعلاج المبكر ضروريان لمنع تفاقم الإصابات وتحقيق أفضل نتائج الشفاء.
التشخيص الدقيق: خطوتك الأولى نحو الشفاء
يعد التشخيص الدقيق حجر الزاوية في خطة العلاج الفعالة. يعتمد الأستاذ الدكتور محمد هطيف وفريقه على نهج شامل لتقييم إصابات العمود الفقري الصدري القطني، يبدأ بالفحص السريري الدقيق ويتوج بأحدث تقنيات التصوير.
1. الفحص السريري والتاريخ الطبي
- التقييم الأولي: يقوم الطبيب بتقييم شامل لحالتك، بما في ذلك السؤال عن كيفية حدوث الإصابة (آلية الإصابة)، الأعراض التي تعاني منها (الألم، الخدر، الضعف)، وتاريخك الطبي (أمراض مزمنة، أدوية).
- الفحص العصبي: يركز هذا الجزء من الفحص على تقييم وظائف الأعصاب: فحص القوة العضلية في الأطراف، الإحساس (اللمس، الحرارة، الألم)، وردود الفعل العصبية، والتحكم في المثانة والأمعاء. هذا يساعد على تحديد مدى وجود إصابة عصبية ومستواها.
- فحص العمود الفقري: يتم تقييم منطقة الظهر المصابة بحثاً عن أي تشوهات، ألم عند اللمس، أو قيود في الحركة.
2. تقنيات التصوير المتقدمة
تُعد الأشعة التصويرية ضرورية لتأكيد التشخيص وتحديد نوع وشدة الكسر، ومدى تأثيره على الحبل الشوكي والأعصاب.
*
الأشعة السينية (X-rays):
هي الخطوة الأولى غالباً، وتوفر صوراً للفقرات، وتساعد في الكشف عن الكسور الكبيرة أو التشوهات الواضحة.
*
الأشعة المقطعية (CT Scan):
توفر صوراً تفصيلية ثلاثية الأبعاد للعظام، وتعتبر الأفضل لتقييم طبيعة الكسر، ومدى تفتته، وتأثيره على القناة الشوكية. لا غنى عنها في حالات إصابات الصدمات.
*
الرنين المغناطيسي (MRI Scan):
يعتبر الأداة الذهبية لتقييم الأنسجة الرخوة مثل الحبل الشوكي، الأربطة، والأقراص الفقرية. يظهر بوضوح أي ضغط على الحبل الشوكي أو الأعصاب، أو وجود كدمات أو تورم، أو تمزق في الأربطة.
*
المسح العظمي (Bone Scan):
في بعض الحالات، خاصة لتقييم كسور الضغط المرتبطة بهشاشة العظام أو الأورام، قد يوصى بالمسح العظمي لتحديد مدى نشاط عملية الكسر.
باستخدام هذه الأدوات التشخيصية المتقدمة، يتمكن الأستاذ الدكتور محمد هطيف من وضع خطة علاجية مخصصة ودقيقة لكل مريض، بما يضمن أفضل فرصة للتعافي.
خيارات العلاج: رحلة الشفاء تبدأ هنا
بعد التشخيص الدقيق، يضع الأستاذ الدكتور محمد هطيف خطة علاج مخصصة تناسب حالتك، مع الأخذ في الاعتبار نوع الإصابة، شدتها، وجود أي إصابات عصبية، وعمرك وصحتك العامة. تتنوع خيارات العلاج بين التحفظي (غير الجراحي) والجراحي.
أولاً: العلاج التحفظي (غير الجراحي)
يهدف العلاج التحفظي إلى تخفيف الألم، تثبيت العمود الفقري، والسماح للكسر بالالتئام بشكل طبيعي دون الحاجة للتدخل الجراحي. هذا الخيار مناسب للكسور المستقرة التي لا تسبب ضغطاً كبيراً على الحبل الشوكي أو الأعصاب.
- الراحة والحد من النشاط: يُنصح بالراحة في السرير لفترة قصيرة، وتجنب الأنشطة التي تزيد الألم أو قد تسبب تفاقماً للكسر.
-
إدارة الألم:
- الأدوية: المسكنات (مثل مضادات الالتهاب غير الستيرويدية NSAIDs) ومرخيات العضلات للمساعدة في تخفيف الألم والتقلصات العضلية. قد توصف مسكنات أقوى في البداية للتحكم في الألم الشديد.
- حقن الكورتيزون الموضعية: في بعض الحالات، قد تساعد حقن الكورتيزون حول الأعصاب أو في المفاصل الفقرية في تخفيف الالتهاب والألم.
-
الدعامات والجبائر (Bracing):
- استخدام دعامة أو جبيرة للظهر (مثل المشد الصدري القطني العجزي TLSO) يساعد في تثبيت العمود الفقري ومنع الحركة الزائدة التي قد تضر بالكسر.
- تساعد الدعامات على تقليل الألم وتوفير الدعم بينما يلتئم الكسر. يحدد الطبيب مدة ومدة ارتداء الدعامة.
-
العلاج الطبيعي (Physical Therapy):
يبدأ بعد فترة من الراحة وتثبيت الكسر، ويهدف إلى:
- تقوية عضلات الظهر والجذع.
- تحسين المرونة ونطاق الحركة.
- تعليم الوضعيات الصحيحة لتجنب إجهاد العمود الفقري.
- زيادة التحمل البدني تدريجياً.
متى يكون العلاج التحفظي هو الخيار الأمثل؟
- كسور مستقرة لا يوجد فيها نزوح كبير للفقرات.
- عدم وجود إصابة عصبية أو ضغط على الحبل الشوكي.
- المرضى الذين لا يعتبرون مرشحين جيدين للجراحة بسبب حالات صحية أخرى.
- كسور الضغط البسيطة الناتجة عن هشاشة العظام.
ثانياً: العلاج الجراحي
يُعد التدخل الجراحي ضرورياً عندما يكون الكسر غير مستقر، أو يسبب ضغطاً على الحبل الشوكي أو الأعصاب، أو لا يستجيب للعلاج التحفظي. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في أحدث التقنيات الجراحية للعمود الفقري، لضمان أفضل النتائج لمرضاه.
أهداف الجراحة الرئيسية:
*
إزالة الضغط عن الحبل الشوكي والأعصاب (Decompression):
إزالة أي أجزاء من العظام المكسورة أو الأقراص التي تضغط على الأعصاب.
*
تثبيت العمود الفقري (Stabilization):
استعادة استقرار العمود الفقري لمنع المزيد من التلف أو التشوه.
*
استعادة محاذاة العمود الفقري:
تصحيح أي تشوه في العمود الفقري.
أنواع الإجراءات الجراحية الشائعة:
-
تثبيت الفقرات بالشرائح والبراغي (Spinal Fusion with Instrumentation):
- تُستخدم هذه الجراحة لتثبيت الفقرات المكسورة باستخدام صفائح معدنية وبراغي وقضبان.
- غالباً ما يتم دمجها مع عملية دمج فقري (Fusion)، حيث يتم وضع طعوم عظمية (من جسم المريض نفسه أو من متبرع أو اصطناعية) بين الفقرات المصابة لتنمو معاً وتندمج في عظمة واحدة صلبة مع مرور الوقت، مما يوفر استقراراً دائماً.
- تعتبر هذه الجراحة فعالة جداً في استعادة استقرار العمود الفقري وتقليل الألم.
-
استئصال الصفيحة الفقرية (Laminectomy):
- يتم فيها إزالة جزء من العظم (الصفيحة الفقرية) من الفقرة لتخفيف الضغط على الحبل الشوكي أو الأعصاب.
-
بزل وتصريف الدم (Evacuation of Hematoma):
- في بعض الحالات، قد يتجمع الدم حول الحبل الشوكي ويسبب ضغطاً. تتضمن الجراحة إزالة هذا التجمع الدموي.
-
رأب الفقرات (Vertebroplasty) ورأب الحدبة (Kyphoplasty):
- تُستخدم هذه الإجراءات طفيفة التوغل بشكل أساسي لكسور الضغط الناتجة عن هشاشة العظام.
- رأب الفقرات: يتم حقن مادة أسمنتية خاصة (bone cement) في الفقرة المكسورة لتقويتها وتخفيف الألم.
- رأب الحدبة: يتم إدخال بالون صغير في الفقرة المكسورة ونفخه لاستعادة ارتفاع الفقرة جزئياً قبل حقن الأسمنت.
- هذه الإجراءات توفر تخفيفاً سريعاً للألم وتساعد في استعادة وظيفة العمود الفقري.
| نوع الكسر / الحالة | خيارات العلاج التحفظي | خيارات العلاج الجراحي |
|---|---|---|
| كسور مستقرة بدون إصابة عصبية | راحة، مسكنات، دعامات الظهر، علاج طبيعي تدريجي | (نادراً، إلا إذا استمر الألم الشديد رغم العلاج التحفظي) |
| كسور ضغط بسيطة (هشاشة العظام) | راحة، مسكنات، دعامات الظهر، علاج طبيعي، أدوية هشاشة العظام | رأب الفقرات (Vertebroplasty)، رأب الحدبة (Kyphoplasty) |
| كسور غير مستقرة أو بإصابة عصبية | (غير كافٍ، قد يسبب تفاقماً) | تثبيت الفقرات ودمجها، استئصال الصفيحة الفقرية، إزالة الضغط |
| كسور بضغط على الحبل الشوكي | (خطير جداً، يجب التدخل العاجل) | إزالة الضغط عن الحبل الشوكي، تثبيت الفقرات |
يحرص الأستاذ الدكتور محمد هطيف على مناقشة جميع الخيارات معك بوضوح، وشرح الفوائد والمخاطر المحتملة لكل إجراء، والإجابة على جميع أسئلتك لتتخذ القرار الأمثل لصح وسلامتك.
رحلة التعافي وإعادة التأهيل: نحو حياة طبيعية
لا يقتصر العلاج على الإجراء الجراحي أو التحفظي فحسب، بل يمتد ليشمل مرحلة حاسمة لا تقل أهمية، وهي مرحلة التعافي وإعادة التأهيل. هذه المرحلة هي مفتاح استعادة وظائفك الكاملة والعودة إلى حياتك الطبيعية.
1. ما بعد العلاج الأولي: المستشفى والمنزل
- إدارة الألم: بعد الجراحة، سيتم التحكم في الألم باستخدام مسكنات. سيقوم الفريق الطبي بمساعدتك في إدارة الألم بفعالية.
- الحركة المبكرة: يشجع الأستاذ الدكتور محمد هطيف على الحركة المبكرة والخفيفة قدر الإمكان بعد الجراحة (وفقاً لتعليماته)، لتقليل مخاطر المضاعفات مثل الجلطات الدموية وتحسين الدورة الدموية.
- التعليمات المنزلية: عند الخروج من المستشفى، ستتلقى تعليمات مفصلة حول كيفية العناية بالجرح (إذا كانت هناك جراحة)، الأدوية التي يجب تناولها، الأنشطة المسموح بها والممنوعة، وكيفية الجلوس، الوقوف، والمشي بأمان.
- ارتداء الدعامة: إذا أوصى الطبيب بدعامة الظهر، فمن الضروري الالتزام بارتدائها حسب التعليمات لضمان تثبيت العمود الفقري وحمايته أثناء مرحلة الشفاء.
2. العلاج الطبيعي وإعادة التأهيل (Physical Therapy and Rehabilitation)
يعد العلاج الطبيعي عنصراً أساسياً في برنامج التعافي، سواء بعد الجراحة أو كجزء من العلاج التحفظي. سيقوم أخصائي العلاج الطبيعي بتصميم برنامج تمارين مخصص لك، يهدف إلى:
- تقوية العضلات: بناء وتقوية عضلات الظهر والجذع والأطراف السفلية لدعم العمود الفقري.
- تحسين المرونة: استعادة نطاق الحركة الطبيعي للعمود الفقري.
- تحسين التوازن والتنسيق: مساعدة جسمك على استعادة التوازن والثقة في الحركة.
- تعليم الميكانيكا الصحيحة للجسم: تدريبك على كيفية أداء الأنشطة اليومية (مثل الرفع، الانحناء، الجلوس) بطريقة تحمي عمودك الفقري.
مراحل العلاج الطبيعي عادة ما تشمل:
- المرحلة الأولية (التعافي المبكر): التركيز على تخفيف الألم، تمارين التنفس، وتحريك الأطراف. قد تشمل تمارين تلطيفية للحفاظ على مرونة المفاصل غير المصابة.
- المرحلة المتوسطة (تقوية العضلات): تمارين لتقوية عضلات الجذع (البطن والظهر) والأرداف والساقين. قد تستخدم أوزان خفيفة أو أربطة مقاومة.
- المرحلة المتقدمة (استعادة الوظيفة): تمارين وظيفية تحاكي الأنشطة اليومية، تمارين التوازن، وقد تشمل تمارين رياضية خفيفة إذا كانت مناسبة.
| **مرح
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك