الدليل الشامل لعملية نقل الوتر المثني إلى الباسط لعلاج إصبع القدم المطرقي
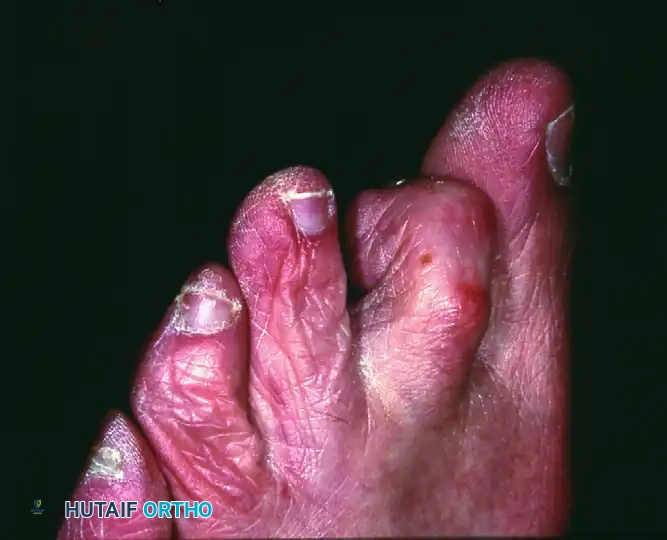
الخلاصة الطبية
عملية نقل الوتر المثني إلى الباسط هي إجراء جراحي دقيق يهدف إلى تصحيح تشوه إصبع القدم المطرقي المرن. تعتمد الجراحة على إعادة توجيه وتر العضلة المثنية ليعمل كقوة مصححة، مما يعيد التوازن الطبيعي لأصابع القدم ويخفف الألم ويحسن المظهر والوظيفة.
الخلاصة الطبية السريعة: عملية نقل الوتر المثني إلى الباسط هي إجراء جراحي دقيق يهدف إلى تصحيح تشوه إصبع القدم المطرقي المرن. تعتمد الجراحة على إعادة توجيه وتر العضلة المثنية ليعمل كقوة مصححة، مما يعيد التوازن الطبيعي لأصابع القدم ويخفف الألم ويحسن المظهر والوظيفة.
مقدمة عن عملية نقل الوتر المثني إلى الباسط
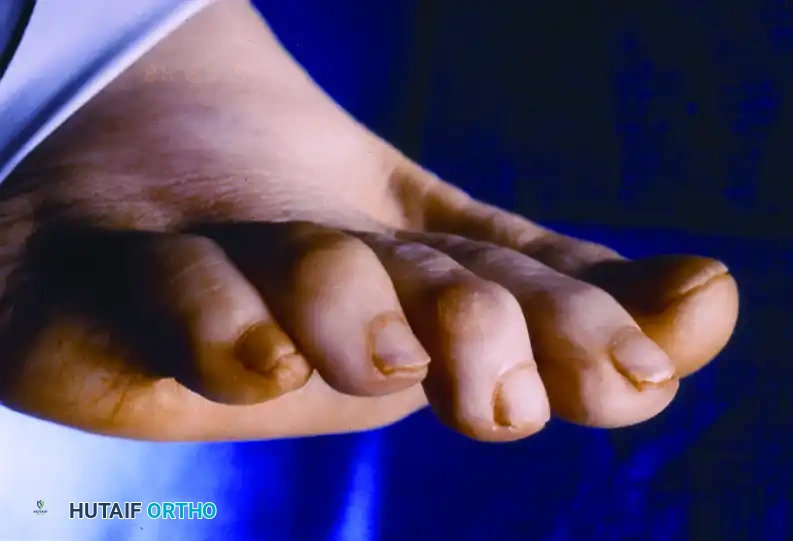
تعتبر صحة القدمين الأساس الذي نعتمد عليه في حركتنا اليومية، وأي خلل في توازنها قد يؤدي إلى آلام مزعجة تؤثر على جودة الحياة. من بين هذه المشاكل الشائعة يبرز تشوه "إصبع القدم المطرقي"، وهو انحناء غير طبيعي في مفاصل أصابع القدم الصغرى يجعلها تبدو كالمطرقة. لعلاج هذه الحالة، تعتبر عملية نقل الوتر المثني إلى الباسط واحدة من أنجح الإجراءات الجراحية وأكثرها موثوقية في عالم جراحة العظام.
تاريخيا، تعود جذور هذا الإجراء إلى تقنية جيردلستون وتايلور، ولا تزال حتى اليوم حجر الزاوية في الإدارة الجراحية لتشوهات أصابع القدم الصغرى المرنة. الفكرة الأساسية لهذه الجراحة عبقرية وبسيطة في آن واحد، فهي تهدف إلى تصحيح الخلل الميكانيكي الذي يسبب التشوه من خلال تحويل القوة العضلية التي تسبب الانحناء إلى قوة جديدة تعمل على تقويم الإصبع وتصحيحه.
من خلال إعادة توجيه الوتر المثني الطويل للأصابع من موقعه في باطن القدم إلى ظهر الإصبع، يقوم الجراح بمحاكاة وظيفة العضلات الدقيقة في القدم، مما يوفر حركة ديناميكية تعيد للأصابع شكلها الطبيعي وتوازنها. في هذا الدليل الشامل، سنأخذك في رحلة مفصلة لفهم كل جوانب هذه الجراحة، بدءا من أسباب المشكلة، مرورا بخطوات العملية الجراحية، وصولا إلى مرحلة التعافي التام.
فهم تشريح القدم وميكانيكا الأصابع
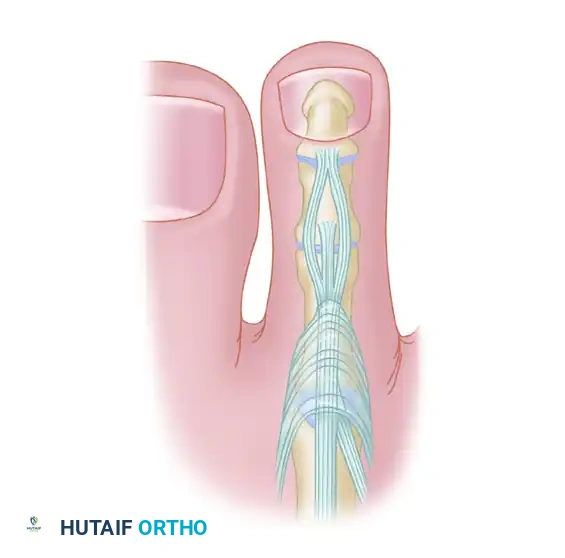
لكي ندرك أهمية عملية نقل الوتر المثني إلى الباسط، يجب أولا أن نفهم كيف تعمل أصابع القدم. تعتمد استقامة أصابع القدم الصغرى على توازن دقيق ومعقد بين مجموعتين من العضلات. تشبه هذه العملية لعبة شد الحبل، حيث يجب أن تكون القوى متساوية من كلا الجانبين للحفاظ على استقامة الإصبع.
المجموعة الأولى هي العضلات الخارجية التي تبدأ من الساق وتصل إلى القدم، وتشمل العضلات الباسطة الطويلة والعضلات المثنية الطويلة والقصيرة. أما المجموعة الثانية فهي العضلات الداخلية الدقيقة الموجودة داخل القدم نفسها. عندما يحدث خلل في هذا التوازن الدقيق، وتتغلب قوة العضلات المثنية على قوة العضلات الأخرى، يبدأ التشوه في الظهور.
يتميز تشوه إصبع القدم المطرقي بانثناء المفصل الأوسط للإصبع إلى أسفل، بينما يتجه المفصل القريب المتصل بالقدم إلى أعلى. هذا الوضع غير الطبيعي يؤدي إلى احتكاك مستمر مع الأحذية، مما يسبب مسامير اللحم، والتقرحات، والألم الشديد أثناء المشي.
أسباب تشوه إصبع القدم المطرقي
لا يحدث تشوه إصبع القدم المطرقي من فراغ، بل هو نتيجة لخلل ميكانيكي حيوي في القدم. يمكن تصنيف الأسباب الرئيسية التي تؤدي إلى هذا الخلل إلى ثلاثة أنواع ميكانيكية أساسية
أولا تثبيت المثنيات وهو السبب الأكثر شيوعا، ويظهر غالبا لدى الأشخاص الذين يعانون من القدم المسطحة المرنة. في هذه الحالة، تعمل العضلات المثنية بشكل مبكر ولفترة أطول لمحاولة تثبيت القدم غير المستقرة أثناء المشي، مما يؤدي إلى تغلبها على العضلات الدقيقة الأخرى وسحب الأصابع إلى وضع المطرقة.
ثانيا استبدال الباسطات ويحدث هذا عادة في حالات القدم الجوفاء ذات القوس العالي أو في بعض الحالات العصبية العضلية. هنا، تتغلب العضلات الباسطة الطويلة على العضلات الداخلية أثناء مرحلة تأرجح القدم في الهواء، مما يؤدي إلى رفع الأصابع بشكل مفرط.
ثالثا استبدال المثنيات وهو السبب الأقل شيوعا، ويحدث عندما تحاول عضلات الجزء الخلفي العميق من الساق التعويض عن ضعف في عضلات الساق الخلفية الرئيسية، مما يؤدي إلى شد مفرط لأوتار الأصابع.
دواعي إجراء الجراحة وموانعها
قرار الخضوع لعملية نقل الوتر المثني إلى الباسط يعتمد على تقييم طبي دقيق يجريه جراح العظام المتخصص. لا تناسب هذه الجراحة جميع حالات تشوه أصابع القدم، بل لها دلالات محددة وموانع يجب أخذها بعين الاعتبار لضمان نجاح الإجراء.
الحالات التي تستدعي الجراحة
المرشح المثالي لهذه الجراحة هو المريض الذي يعاني من تشوه إصبع القدم المطرقي المرن. التشوه المرن يعني أن الجراح يمكنه تقويم الإصبع وإعادته إلى وضعه الطبيعي يدويا أثناء الفحص السريري. كما تستخدم هذه الجراحة في المراحل المبكرة من تشوه تقاطع الأصابع، حيث تتراكب الأصابع فوق بعضها البعض، وتتطلب تثبيتا ديناميكيا للمفصل. في بعض الحالات العصبية التي تسبب مخالب الأصابع، قد يفضل الجراح هذا الإجراء التصحيحي الديناميكي بدلا من دمج المفاصل، شريطة أن تظل الأصابع مرنة.
موانع إجراء الجراحة
من ناحية أخرى، لا يمكن إجراء هذه الجراحة إذا كان التشوه صلبا أو ثابتا. إذا كانت مفاصل الإصبع متيبسة ولا يمكن تقويمها يدويا، فإن نقل الأنسجة الرخوة والأوتار لن يكون كافيا، وسيحتاج المريض إلى إجراءات جراحية في العظام مثل دمج المفاصل أو قص العظام. كما يمتنع الجراحون عن إجراء هذه العملية في حالات التشنج العضلي الشديد غير المتوقع، حيث يمكن أن يؤدي ذلك إلى تصحيح مفرط أو عودة التشوه. وتعتبر مشاكل الدورة الدموية وضعف التروية الدموية في القدم مانعا مطلقا لأي جراحة اختيارية في مقدمة القدم، لتجنب مضاعفات عدم التئام الجروح.
التحضير قبل الجراحة
التحضير الجيد هو مفتاح النجاح لأي إجراء جراحي. قبل تحديد موعد الجراحة، سيقوم طبيبك بإجراء فحص سريري شامل للقدمين، وتقييم الدورة الدموية، والأعصاب، ودرجة مرونة التشوه. قد يطلب الطبيب صورا شعاعية لتقييم حالة العظام والمفاصل.
في يوم الجراحة، يتم تجهيز المريض وتحديد نوع التخدير المناسب. يمكن إجراء عملية نقل الوتر المثني إلى الباسط تحت التخدير العام، أو التخدير الموضعي، أو التخدير النصفي، وذلك بناء على تقييم طبيب التخدير ورغبة المريض وتوصية الجراح.
يتم وضع المريض على ظهره في غرفة العمليات، ويتم استخدام عاصبة طبية حول الساق أو الفخذ. هذه العاصبة ضرورية جدا لتقليل تدفق الدم مؤقتا إلى القدم، مما يوفر حقلا جراحيا خاليا من الدم، وهو أمر بالغ الأهمية لتمكين الجراح من رؤية الأوتار والأعصاب الدقيقة بوضوح تام وتجنب إصابتها.
خطوات عملية نقل الوتر المثني إلى الباسط
تتطلب عملية نقل الوتر المثني إلى الباسط دقة متناهية وتعامل رقيق مع الأنسجة. يستخدم الجراحون عادة نظارات مكبرة خاصة لضمان رؤية أدق التفاصيل التشريحية وحماية الأوعية الدموية والأعصاب الدقيقة المحيطة بالأصابع. فيما يلي شرح مبسط للمراحل الجراحية التي يتم إجراؤها
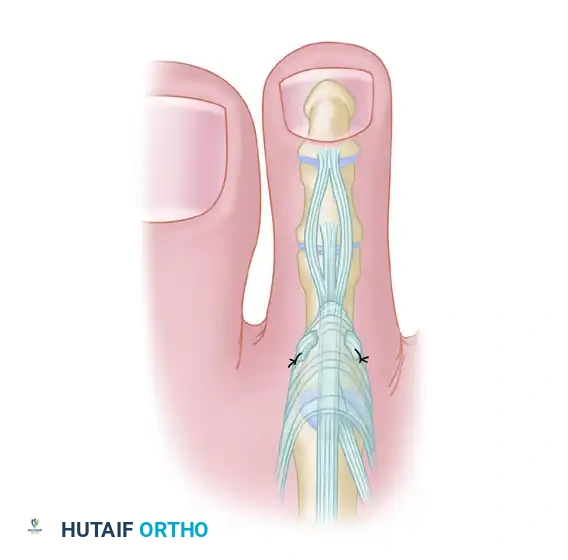
المرحلة الأولى كشف الوتر من باطن القدم
تبدأ الجراحة بعمل شق عرضي صغير في باطن القدم عند قاعدة الإصبع المصاب. يتم هذا الشق بحذر شديد للحفاظ على الشرايين والأعصاب الرقمية التي تقع في الجوار. يقوم الجراح بإبعاد الجلد والأنسجة السطحية للوصول إلى غمد الوتر المثني. يتم فتح جزء صغير من هذا الغمد لكشف الوتر المثني الطويل للأصابع الذي يمر تحته. يتأكد الجراح من هوية الوتر عن طريق تحريك المفصل البعيد للإصبع برفق.

المرحلة الثانية فصل الوتر وتجهيزه
بعد تحديد الوتر، يقوم الجراح بعمل شق عرضي ثان في باطن القدم بالقرب من المفصل الأخير للإصبع. يتم هنا فصل الوتر المثني الطويل بحذر شديد من نقطة اتصاله بالعظمة البعيدة. يتطلب هذا الإجراء دقة فائقة لتجنب إصابة غضروف المفصل.
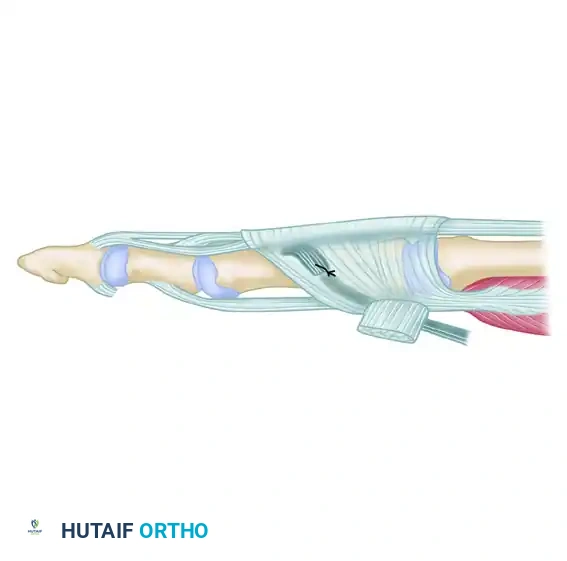
بعد فصل الوتر، يعود الجراح إلى الشق الأول ويسحب الجزء المفصول من الوتر بلطف لإخراجه من الجرح القريب. يتم فحص المنطقة للتأكد من عدم المساس بالأوتار الأخرى المجاورة.
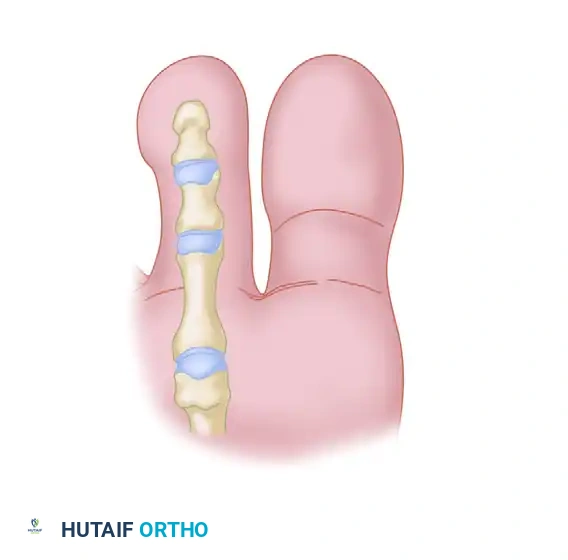
المرحلة الثالثة شق الوتر طوليا
بمجرد استخراج الوتر، يقوم الجراح بفحصه للبحث عن خط الانقسام الطبيعي الموجود فيه. باستخدام أدوات دقيقة، يتم شق الوتر طوليا على امتداد هذا الخط لمسافة محددة، مما يقسم الوتر إلى شطرين متساويين. يتم هذا الإجراء بعناية فائقة لضمان عدم قطع أي من الشطرين عن طريق الخطأ.
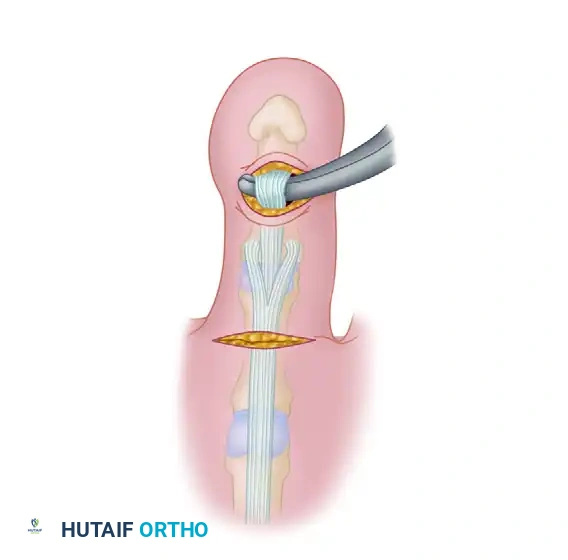
المرحلة الرابعة الوصول إلى ظهر القدم
يتم ترطيب الوتر المشقوق بمحلول ملحي لمنع جفافه. بعد ذلك، يقوم الجراح بعمل شق طولي صغير على ظهر الإصبع. يتم التعرف على آلية الوتر الباسط الموجودة في ظهر الإصبع، ويتم عمل شقوق صغيرة جدا فيها لتجهيزها لاستقبال شطري الوتر المثني الذي تم تحضيره في المراحل السابقة.
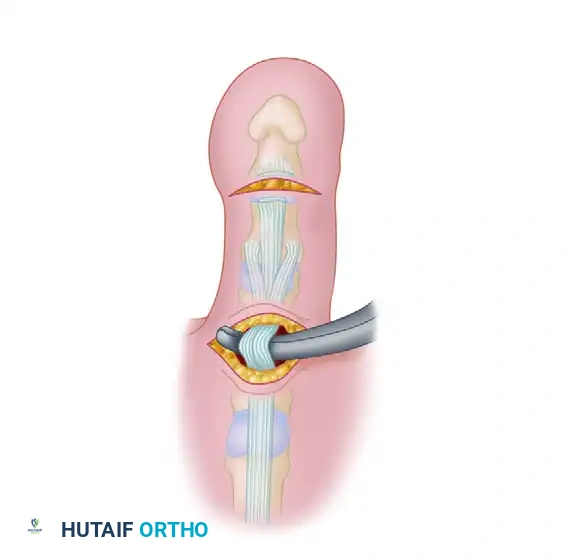
المرحلة الخامسة تمرير الوتر وتثبيته
هذه هي المرحلة الأكثر حيوية في الجراحة. يقوم الجراح بتمرير أداة دقيقة من ظهر الإصبع نحو باطن القدم، مع الحفاظ على مسار محاذ للعظم لتجنب الأعصاب والأوعية الدموية. يتم التقاط كل شطر من الوتر المثني وسحبه بعناية نحو ظهر الإصبع عبر المسار الآمن الذي تم إنشاؤه.
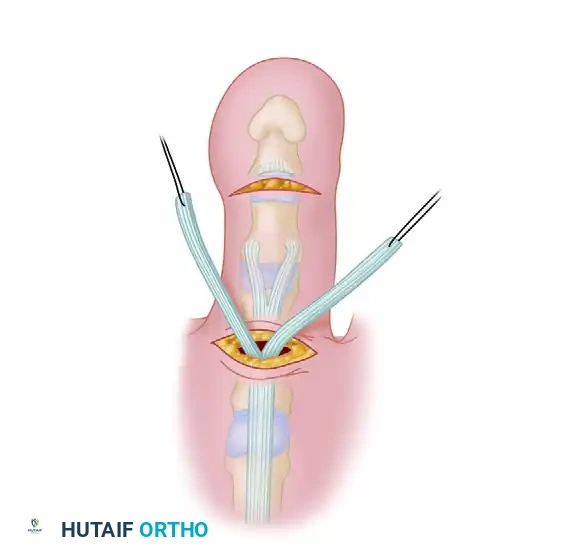
تأتي بعد ذلك خطوة الشد والتثبيت. يقوم مساعد الجراح بتثبيت مفصل الكاحل في وضع محايد، بينما يقوم الجراح بشد شطري الوتر بقوة محسوبة بدقة. يجب أن يكون الشد كافيا لإبقاء الإصبع في وضع مستقيم ومحايد. بمجرد الوصول إلى الشد المثالي، يتم خياطة شطري الوتر بقوة في آلية الباسط باستخدام خيوط جراحية قوية غير قابلة للامتصاص.
النتيجة السريرية الفورية
بمجرد الانتهاء من التثبيت، يمكن ملاحظة النتيجة الفورية للجراحة داخل غرفة العمليات. يختفي التشوه المرن، ويعود الإصبع إلى استقامته الطبيعية دون الحاجة إلى أي ضغط يدوي.
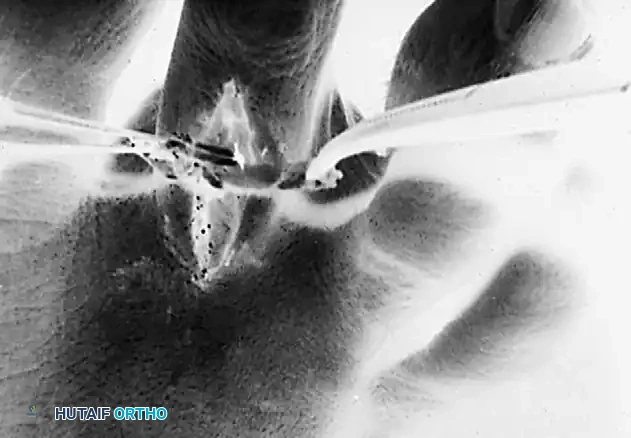
هذا التغيير الفوري يؤكد نجاح إعادة توجيه القوى العضلية، مما يبشر بنتائج وظيفية وجمالية ممتازة للمريض بعد التعافي.

برنامج التعافي وما بعد الجراحة
يعتمد نجاح عملية نقل الوتر المثني إلى الباسط بشكل كبير على التزام المريض ببرنامج التعافي الدقيق. حماية الوتر المنقول خلال فترة التئامه هي مسؤولية مشتركة بين الطبيب والمريض.
الأسابيع الأولى بعد الجراحة
تمتد هذه المرحلة من يوم الجراحة وحتى الأسبوع الثاني. يتم وضع القدم في ضمادة ضاغطة ناعمة وكبيرة لحماية الجروح وتقليل التورم. يتم تثبيت الأصابع المصححة في وضع مستقيم باستخدام جبيرة خاصة أو أشرطة طبية. يسمح للمريض بالمشي مع تحميل الوزن على الكعب أو القدم المسطحة باستخدام حذاء جراحي صلب مخصص. من الضروري جدا في هذه المرحلة رفع القدم أعلى من مستوى القلب قدر الإمكان لتقليل التورم الذي قد يعيق التئام الجروح.
المرحلة المتوسطة من التعافي
تبدأ هذه المرحلة من الأسبوع الثاني وتستمر حتى الأسبوع السادس. يتم إزالة الغرز الجراحية عادة بين اليوم الرابع عشر والحادي والعشرين، بناء على سرعة التئام الجرح. يستمر المريض في استخدام الأشرطة الطبية للحفاظ على استقامة الإصبع وحماية الوتر المنقول. في هذه المرحلة، يبدأ المريض بتمارين الحركة السلبية اللطيفة لمفاصل الأصابع لمنع التيبس المزعج الذي قد يحدث بعد الجراحة.
مرحلة التعافي النهائي
تمتد هذه المرحلة من الأسبوع السادس وحتى الأسبوع الثاني عشر. يبدأ المريض في الانتقال تدريجيا إلى ارتداء الأحذية العادية ذات المقدمة الواسعة والداعمة. تبدأ تمارين الحركة النشطة، حيث يطلب من المريض أداء تمارين مثل محاولة التقاط كرات زجاجية صغيرة بأصابع القدم أو تجعيد منشفة موضوعة على الأرض. تهدف هذه التمارين إلى إعادة تثقيف الوتر المنقول وتدريبه على أداء وظيفته الجديدة. بحلول الأسبوع العاشر إلى الثاني عشر، يسمح للمريض عادة بالعودة إلى جميع الأنشطة الطبيعية دون قيود.
| مرحلة التعافي | الإطار الزمني | التعليمات الرئيسية للمريض |
|---|---|---|
| المرحلة الأولى | 0 - 2 أسبوع | راحة تامة، رفع القدم، ارتداء حذاء جراحي صلب، عدم تبليل الضمادات. |
| المرحلة المتوسطة | 2 - 6 أسابيع | إزالة الغرز، الاستمرار في تثبيت الإصبع، بدء تمارين الحركة السلبية الخفيفة. |
| المرحلة النهائية | 6 - 12 أسبوع | ارتداء أحذية واسعة، بدء تمارين الحركة النشطة (التقاط الأشياء بالأصابع)، العودة التدريجية للنشاط. |
المخاطر والمضاعفات المحتملة
على الرغم من أن عملية نقل الوتر المثني إلى الباسط آمنة وفعالة للغاية، إلا أنها كأي تدخل جراحي تحمل بعض المخاطر التي يعمل الجراح جاهدا لتجنبها
الشد المفرط للوتر إذا تم شد الوتر بقوة زائدة، قد يؤدي ذلك إلى تشوه عكسي يعرف بتشوه عنق البجعة، حيث يرتفع المفصل القريب وينثني المفصل الأوسط. يتجنب الجراح ذلك بضبط الشد والقياس الدقيق أثناء الجراحة.
التصحيح غير الكافي في الحالات المزمنة، إذا لم يتم تحرير الأنسجة المنكمشة بشكل كاف قبل نقل الوتر، قد يظل الإصبع مرتفعا قليلا بعد الجراحة.
إصابة الأعصاب والأوعية الدموية نظرا لدقة الهياكل التشريحية في الأصابع، هناك خطر ضئيل لإصابة الأعصاب المجاورة، مما قد يسبب خدرا مؤقتا أو دائما. استخدام التكبير الجراحي يقلل من هذا الخطر بشكل كبير.
تيبس الأصابع من المتوقع حدوث درجة معينة من التيبس، وهو أمر مفيد للحفاظ على استقامة الإصبع، ولكن التيبس الشديد قد يسبب ألما. التمارين المبكرة تساعد في منع هذه المشكلة.
الأسئلة الشائعة حول عملية نقل الوتر المثني إلى الباسط
مستوى الألم المتوقع خلال وبعد الجراحة
أثناء الجراحة لن تشعر بأي ألم بفضل التخدير. بعد انتهاء مفعول التخدير، من الطبيعي الشعور بألم متوسط إلى خفيف، ويمكن السيطرة عليه بسهولة باستخدام مسكنات الألم الموصوفة من قبل طبيبك. يقل الألم بشكل ملحوظ خلال الأيام الثلاثة الأولى.
الإطار الزمني للعودة إلى المشي الطبيعي
يمكنك المشي مباشرة بعد الجراحة باستخدام حذاء جراحي خاص مع تحميل الوزن على الكعب. العودة للمشي الطبيعي بدون حذاء جراحي وبطريقة سلسة تستغرق عادة من 6 إلى 8 أسابيع بناء على تقدم التئام الأنسجة.
احتمالية عودة تشوه إصبع القدم المطرقي
نسبة نجاح هذه الجراحة عالية جدا، وفرص عودة التشوه نادرة إذا تم اتباع تعليمات ما بعد الجراحة بدقة، خاصة فيما يتعلق بارتداء الأحذية المناسبة وتجنب الأحذية الضيقة أو ذات الكعب العالي التي تضغط على الأصابع.
الفرق بين تشوه الأصابع المرن والصلب
التشوه المرن يعني أن مفاصل الإصبع لا تزال تتحرك ويمكن للطبيب تقويمها بيده، وهنا تكون عملية نقل الوتر فعالة. أما التشوه الصلب فيعني تيبس المفاصل في وضع الانحناء، ويحتاج إلى تدخل جراحي يتضمن العظام والمفاصل وليس الأوتار فقط.
خيارات التخدير المتاحة لهذه الجراحة
يمكن إجراء العملية تحت تخدير عام، أو تخدير نصفي، أو حتى تخدير موضعي حول الكاحل مع مهدئ وريدي. سيناقش طبيب التخدير الخيار الأنسب لحالتك الصحية وتفضيلاتك الشخصية.
الوقت المناسب لارتداء الأحذية المعتادة
يسمح بالانتقال إلى الأحذية الرياضية الواسعة والمريحة بعد حوالي 6 أسابيع من الجراحة. ينصح بتجنب الأحذية الضيقة أو ذات الكعب العالي لمدة لا تقل عن 3 إلى 6 أشهر لضمان التعافي الكامل.
الندبات الجراحية ومظهر القدم بعد التعافي
تتطلب الجراحة شقوقا صغيرة جدا في باطن وظهر الإصبع. تلتئم هذه الشقوق بشكل ممتاز وتترك ندبات دقيقة تكاد تكون غير مرئية بمرور الوقت، مما يضمن مظهرا جماليا طبيعيا للقدم.
مضاعفات إهمال علاج إصبع القدم المطرقي
إذا ترك التشوه المرن دون علاج، فإنه يتحول بمرور الوقت إلى تشوه صلب متيبس. هذا يؤدي إلى زيادة الألم، تكون تقرحات ومسامير لحم مزمنة، وصعوبة بالغة في إيجاد أحذية مناسبة، مما يعيق الحركة اليومية.
مدى أمان الجراحة لمرضى السكري
يمكن إجراء الجراحة لمرضى السكري بشرط أن تكون مستويات السكر في الدم منتظمة ومستقرة، وأن تكون الدورة الدموية في القدم جيدة. يتطلب مرضى السكري تقييما دقيقا للأوعية الدموية قبل اتخاذ قرار الجراحة.
موعد العودة لممارسة الأنشطة الرياضية
يمكن العودة للتمارين الخفيفة مثل السباحة أو ركوب الدراجة الثابتة بعد 6 أسابيع. أما الرياضات التي تتطلب الجري والقفز أو تغيير الاتجاه السريع، فيفضل تأجيلها حتى الأسبوع العاشر أو الثاني عشر بعد استشارة الطبيب.
مواضيع أخرى قد تهمك