الدليل الشامل لعلاج إصبع القدم المطرقية (Mallet Toe) والأسباب والأعراض
الخلاصة الطبية
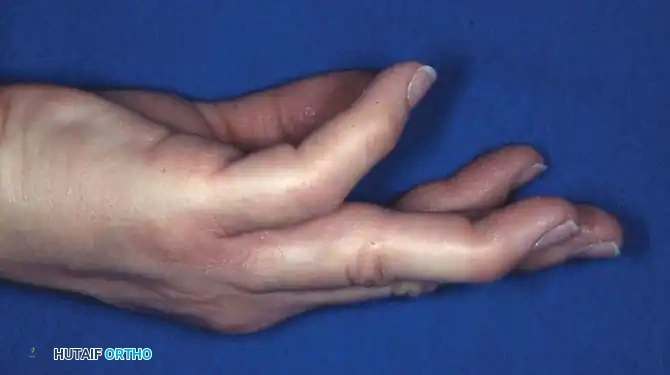
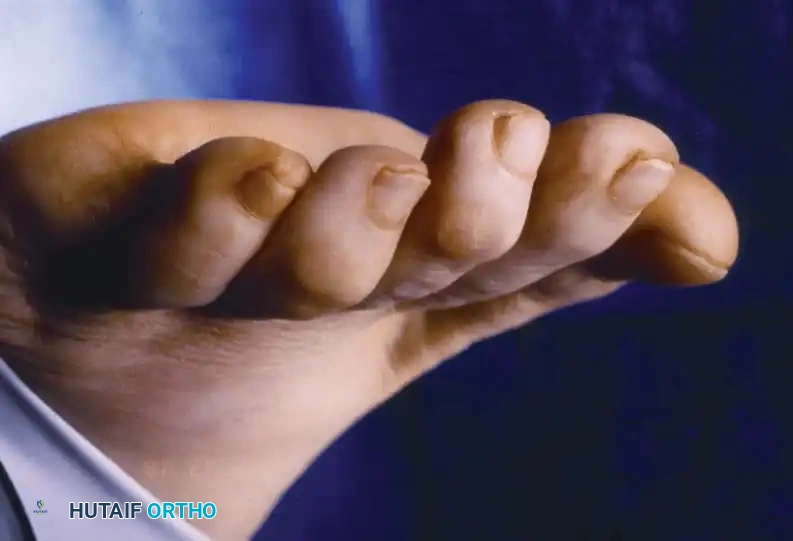
إصبع القدم المطرقية هو تشوه هيكلي يصيب المفصل الأخير للإصبع، مما يؤدي إلى انثنائه للأسفل بشكل دائم. يعتمد العلاج على مرونة التشوه، حيث تُستخدم الأحذية الواسعة والدعامات للحالات المرنة، بينما تتطلب الحالات المتصلبة أو المصاحبة لتقرحات تدخلاً جراحياً مثل قطع الوتر أو دمج المفصل لتصحيح استقامة الإصبع وتخفيف الألم.
الخلاصة الطبية السريعة: إصبع القدم المطرقية هو تشوه هيكلي يصيب المفصل الأخير للإصبع، مما يؤدي إلى انثنائه للأسفل بشكل دائم. يعتمد العلاج على مرونة التشوه، حيث تُستخدم الأحذية الواسعة والدعامات للحالات المرنة، بينما تتطلب الحالات المتصلبة أو المصاحبة لتقرحات تدخلاً جراحياً مثل قطع الوتر أو دمج المفصل لتصحيح استقامة الإصبع وتخفيف الألم.
مقدمة شاملة عن تشوه إصبع القدم المطرقية
تعتبر صحة القدمين الأساس الذي يرتكز عليه جسم الإنسان، وأي خلل في هيكل القدم قد يؤدي إلى تأثيرات سلبية كبيرة على جودة الحياة والقدرة على الحركة. من بين المشاكل الشائعة التي تصيب مقدمة القدم هو تشوه إصبع القدم المطرقية (Mallet Toe). يتميز هذا التشوه بحدوث انثناء غير طبيعي ومنعزل في المفصل الأخير للإصبع، والذي يُعرف طبياً باسم المفصل بين السلاميات القاصي (DIP).
في كثير من الأحيان، يظهر هذا التشوه كحالة فردية معزولة في إصبع واحد، ولكنه قد يترافق أيضاً مع تشوهات أخرى مثل "إصبع القدم المطرقة" (Hammer Toe) الذي يصيب المفصل الأوسط، أو قد يكون جزءاً من سلسلة من التشوهات المعقدة التي تشمل مفاصل مشط القدم. إن فهم الطبيعة التشريحية الدقيقة والميكانيكا الحيوية التي تؤدي إلى هذا التشوه يعد أمراً بالغ الأهمية لاختيار العلاج الأنسب، سواء كان علاجاً تحفظياً أو تدخلاً جراحياً.

فهم التشريح والميكانيكا الحيوية للقدم
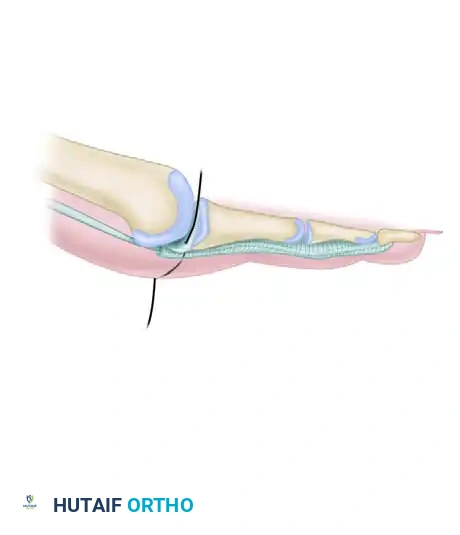
لفهم كيف يحدث تشوه إصبع القدم المطرقية، يجب أولاً إلقاء نظرة على التشريح المعقد لأصابع القدم الصغرى. تحتوي كل إصبع (باستثناء الإصبع الكبير) على ثلاثة عظام صغيرة تُسمى السلاميات، وتتصل هذه العظام ببعضها عبر مفاصل دقيقة تتحكم فيها شبكة من الأوتار والعضلات.
تركيب المفاصل والأوتار
يعتمد استقامة إصبع القدم على التوازن الدقيق بين الأوتار الباسطة (التي ترفع الإصبع لأعلى) والأوتار المثنية (التي تسحب الإصبع لأسفل). في حالة إصبع القدم المطرقية، يحدث الخلل في المفصل الأخير. عندما تتعرض مقدمة الإصبع لضغط مستمر، يضعف الوتر الباسط الطرفي بمرور الوقت ويفقد قدرته على إبقاء طرف الإصبع مستقيماً.
في غياب القوة المعاكسة من الوتر الباسط، يقوم الوتر المثني الطويل للأصابع (Flexor Digitorum Longus) بسحب السلامية الأخيرة بقوة نحو الأسفل، مما يؤدي إلى انثناء طرف الإصبع. مع مرور الوقت، يتحول هذا الخلل الديناميكي إلى انكماش في محفظة المفصل، ليتحول التشوه من حالة "مرنة" (يمكن تقويمها باليد) إلى حالة "صلبة" وثابتة.
الأسباب وعوامل الخطر
إن الأسباب المؤدية للإصابة بتشوه إصبع القدم المطرقية متعددة ومعقدة، وتشمل عوامل هيكلية، وميكانيكية، وعصبية. يُعد الإصبع الثاني هو الأكثر عرضة لهذا التشوه، وذلك لأنه غالباً ما يكون أطول أصابع القدم لدى العديد من الأشخاص (وهي حالة تشريحية تُعرف باسم إصبع مورتون أو القدم اليونانية).
تأثير الأحذية وشكل القدم
نظراً لأن الإصبع الثاني قد يكون بارزاً أكثر من الإصبع الكبير وبقية الأصابع، فإنه يصبح عرضة للصدمات الدقيقة المتكررة (Microtrauma). عندما يتم حشر القدم داخل حذاء ذي مقدمة ضيقة أو ضحلة، يتعرض طرف الإصبع لضغط محوري مستمر. هذا الضغط يجبر المفصل الأخير على الانثناء واتخاذ وضعية غير طبيعية. مع استمرار ارتداء هذه الأحذية غير المناسبة، يتفاقم الضغط على الأوتار والمفاصل، مما يسرع من حدوث التشوه الدائم.
دور الاعتلال العصبي والسكري
يُعد تشوه إصبع القدم المطرقية شائعاً بشكل غير متناسب لدى مرضى السكري الذين يعانون من الاعتلال العصبي المحيطي. على الرغم من أن الآلية الدقيقة لا تزال موضوع نقاش طبي، فمن المقبول على نطاق واسع أن ضمور العضلات الداخلية للقدم، مصحوباً بقوة السحب الزائدة من العضلات الخارجية، يؤدي إلى تفاقم تشوهات الأصابع.
بالإضافة إلى ذلك، فإن فقدان الإحساس الواقي في القدم يمنع المريض من الشعور بالألم، وبالتالي لا يقوم بتغيير طريقة مشيه أو استبدال حذائه استجابةً للصدمات المتكررة التي تبدأ التشوه، مما يؤدي إلى تفاقم الحالة بصمت.
الأعراض والمضاعفات الشائعة
غالباً ما يراجع المرضى عيادة جراحة العظام بشكوى رئيسية تتمثل في ألم حاد عند الطرف السفلي للإصبع المصاب. من الضروري خلال الفحص السريري التمييز بين التشوه المرن (الذي يمكن تصحيحه يدوياً بلطف) والتشوه الصلب (الذي يكون ثابتاً بسبب انكماش الأنسجة الرخوة وخلع المفصل الجزئي).
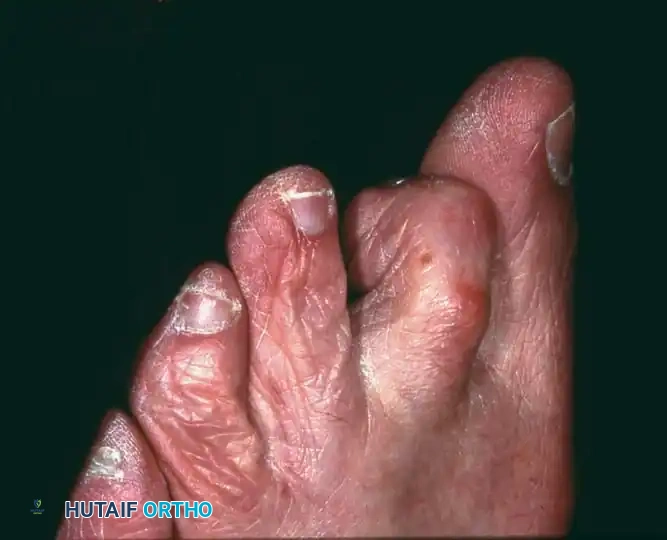
مسمار اللحم في طرف الإصبع
في الأقدام التي تتمتع بإحساس طبيعي، يُعد المضاعف الأكثر شيوعاً وإزعاجاً لإصبع القدم المطرقية هو ظهور مسمار لحم صلب ومؤلم جداً (Heloma Durum) يقع مباشرة تحت سرير الظفر أو في اللب القمي للإصبع. ينتج هذا التقرن الجلدي عن الضغط المزمن والمركز على طرف الإصبع، والذي يُدفع باستمرار وبقوة نحو نعل الحذاء أو الأرض خلال مرحلة الدفع في دورة المشي.
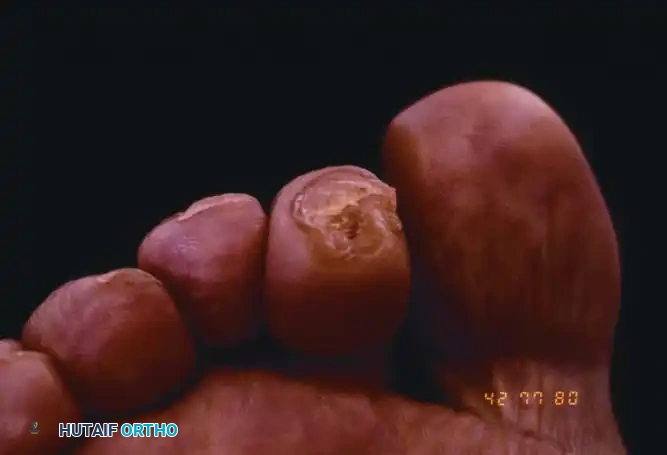
متى يصبح التشوه خطيرا
في مرضى السكري الذين يعانون من الاعتلال العصبي المحيطي، يمكن لمسمار اللحم القمي أن يتقرح بسرعة ويتطور إلى التهاب عظم ونقي عميق (Osteomyelitis) قبل أن يدرك المريض وجود المشكلة. في هذه الفئة من المرضى، غالباً ما يكون التدخل الجراحي الوقائي مبرراً لمنع حدوث التهابات كارثية قد تهدد الطرف وتؤدي إلى البتر.
تجدر الإشارة إلى أن إصبع القدم المطرقية الخلقي (الذي يولد به الطفل)، يشبه إلى حد كبير إصبع القدم المطرقة الخلقي، حيث يكون عادةً غير مصحوب بأعراض ونادراً ما يتطلب علاجاً طبياً أو جراحياً.
التشخيص والتقييم الطبي
يبدأ التشخيص السليم بزيارة طبيب جراحة العظام المتخصص في القدم والكاحل. يتضمن التقييم الطبي خطوات دقيقة لضمان اختيار الخطة العلاجية الأنسب لحالة المريض.
الفحص السريري
يقوم الطبيب بفحص القدم أثناء الوقوف والمشي والجلوس لملاحظة شكل الإصبع وتأثيره على نمط المشي. يتم فحص الجلد للبحث عن مسامير اللحم، التقرحات، أو أي علامات للالتهاب. كما يتم تقييم الدورة الدموية والإحساس العصبي في القدم، وهو أمر بالغ الأهمية خاصة لمرضى السكري.
التمييز بين التشوه المرن والصلب
يقوم الطبيب باختبار مدى حركة المفصل الأخير للإصبع. إذا كان من الممكن فرد الإصبع يدوياً إلى وضع مستقيم، يُصنف التشوه على أنه "مرن". أما إذا كان المفصل متيبساً ولا يمكن فرده، فيُصنف على أنه "صلب". هذا التمييز جوهري لأن التشوهات المرنة قد تستجيب للعلاجات التحفظية أو الجراحات البسيطة، بينما تتطلب التشوهات الصلبة تدخلات جراحية أكثر تعقيداً تشمل العظام. قد يطلب الطبيب أيضاً صوراً بالأشعة السينية لتقييم حالة العظام والمفاصل بدقة.
خيارات العلاج التحفظي غير الجراحي
يُعد العلاج التحفظي لإصبع القدم المطرقية تحدياً كبيراً وغالباً ما يكون غير مُرضٍ تماماً، خاصة بمجرد أن يصبح التشوه صلباً وثابتاً. ومع ذلك، فإنه يظل الخط الأول للعلاج للتشوهات الخفيفة والمرنة، أو للمرضى الذين لديهم موانع طبية تمنعهم من الخضوع للجراحة.
تعديل الأحذية واستخدام الدعامات
- تعديل الأحذية: إن استخدام الأحذية ذات العمق الإضافي والمقدمة الواسعة والعالية (Toe Box) هو أمر بالغ الأهمية للتخلص من الضغط الواقع على الجزء العلوي والطرفي من الإصبع. يجب تجنب الأحذية ذات الكعب العالي والأحذية المدببة تماماً.
- التقويم والدعامات: يمكن استخدام وسادة خاصة تحت الأصابع (Toe Crest Pad) لرفع السلامية الأخيرة وتخفيف الضغط عن طرف الإصبع. كما يمكن أن تقلل الأكمام المصنوعة من السيليكون من الاحتكاك فوق مسامير اللحم الظهرية.
- حدود العلاج التحفظي: بشكل عام، يُعد التجبير غير فعال للتشوهات الثابتة والصلبة، حيث لا يمكن إعادة تشكيل محفظة المفصل المنكمشة والوتر الباسط الضعيف من خلال الدعامات الخارجية وحدها.
التدخل الجراحي لعلاج إصبع القدم المطرقية
عندما تفشل التدابير التحفظية وتبرر الأعراض التدخل الجراحي، يجب على جراح العظام اختيار الإجراء المناسب بناءً على مدى صلابة التشوه، ووجود أمراض مصاحبة في المفاصل الأخرى، والحالة الوعائية والعصبية للمريض.
تشمل البدائل الجراحية الأولية ما يلي:
1. قطع الوتر المثني (Flexor Tenotomy): يُستطب للتشوهات المرنة، خاصة عند كبار السن أو مرضى السكري.
2. استئصال ودمج المفصل (Resection Dermodesis): المعيار الذهبي لإصبع القدم المطرقية الصلب، ويتضمن استئصال جزء من العظم مع إزالة جزء من الجلد الظهري.
3. عملية سايم الطرفية (Terminal Syme Procedure): إجراء إنقاذي يتضمن بتر النصف البعيد من السلامية الأخيرة، ويُستطب للتشوهات الثابتة الشديدة المصاحبة لتقرحات متكررة.
عملية قطع الوتر المثني
في المرضى كبار السن أو أولئك الذين يعانون من أمراض طبية مصاحبة كبيرة، قد يكون إجراء قطع بسيط للوتر المثني عند ثنية المفصل كافياً لتخفيف الأعراض. نستخدم هذا الإجراء بشكل متكرر في مرضى السكري نظراً لبساطته، وانخفاض خطر حدوث مضاعفات نقص التروية، وفعاليته العالية في تخفيف الضغط عن طرف الإصبع.
خطوات العملية:
* يمكن إجراء هذا التدخل عبر الجلد في العيادة الخارجية تحت تأثير التخدير الموضعي للإصبع.
* يتم عمل شق صغير جداً في خط المنتصف لثنية المفصل من الأسفل.
* يتم قطع الوتر المثني الطويل للأصابع بالكامل. يؤكد سماع صوت "فرقعة" خفيفة والإطلاق الفوري لانكماش الإصبع نجاح العملية.
* يتم الجمع بين قطع الوتر والثني اليدوي القوي لتمزيق أي انكماش متبقي في محفظة المفصل.
* يُنصح المريض بارتداء حذاء ما بعد الجراحة ذو نعل خشبي حتى تلتئم المنطقة، ثم يُنقل المريض إلى استخدام أحذية واسعة ومناسبة.
عملية استئصال ودمج المفصل
بالنسبة لتشوهات إصبع القدم المطرقية طويلة الأمد والتي تكون ثابتة في انثناء شديد، فإن تحرير الأنسجة الرخوة وحده غير كافٍ. من الضروري استئصال جزء من رأس السلامية الوسطى، بالإضافة إلى قطع الوتر المثني واستئصال الجلد الظهري، لفك الضغط عن المفصل والحفاظ على التصحيح. يُفضل هذا الإجراء بشدة لأنه يحافظ على صفيحة الظفر مع التخلص الفعال من مسمار اللحم القمي.
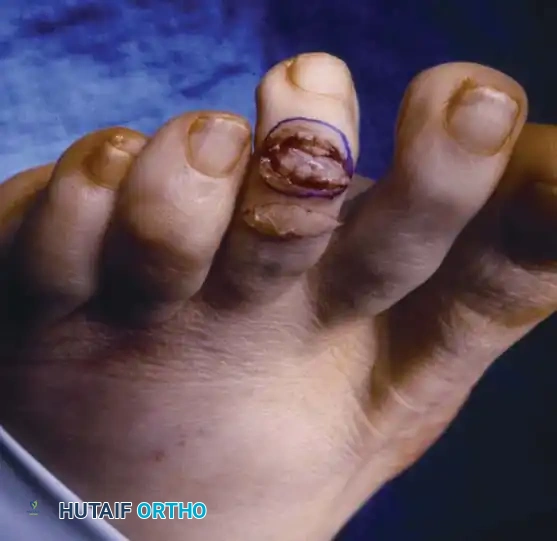
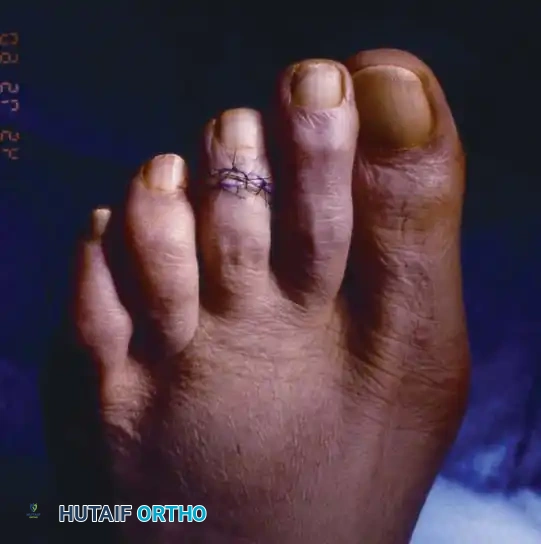
خطوات العملية:
1. قطع الوتر الأخمصي: يتم عمل شق صغير وقطع الوتر المثني من أسفل الإصبع، مما يسمح للجراح بتقدير الكمية الدقيقة من العظام التي يجب إزالتها لتحقيق الاستقامة.
2. النهج الظهري: يتم عمل شق بيضاوي عرضي فوق المفصل من الأعلى، ويتم استئصال الجلد داخل هذا الشكل البيضاوي.
3. التشريح العميق: يتم تقسيم الأربطة الجانبية، والوتر الباسط الطرفي، والمحفظة الظهرية.
4. استئصال العظم: يتم ثني السلامية الأخيرة بشدة لكشف العظام، ثم يتم إزالة رأس وعنق السلامية الوسطى باستخدام منشار دقيق.
5. التثبيت: يتم إعادة المفصل إلى وضع مستقيم ومحايد. يتم إدخال سلك معدني دقيق (سلك كيرشنر) عبر العظام لتأمين دمج المفصل وتثبيته في الوضع الصحيح.
6. الإغلاق: يتم خياطة الجرح بطريقة تسحب الجلد معاً (Dermodesis) للمساعدة في الحفاظ على استقامة الإصبع.
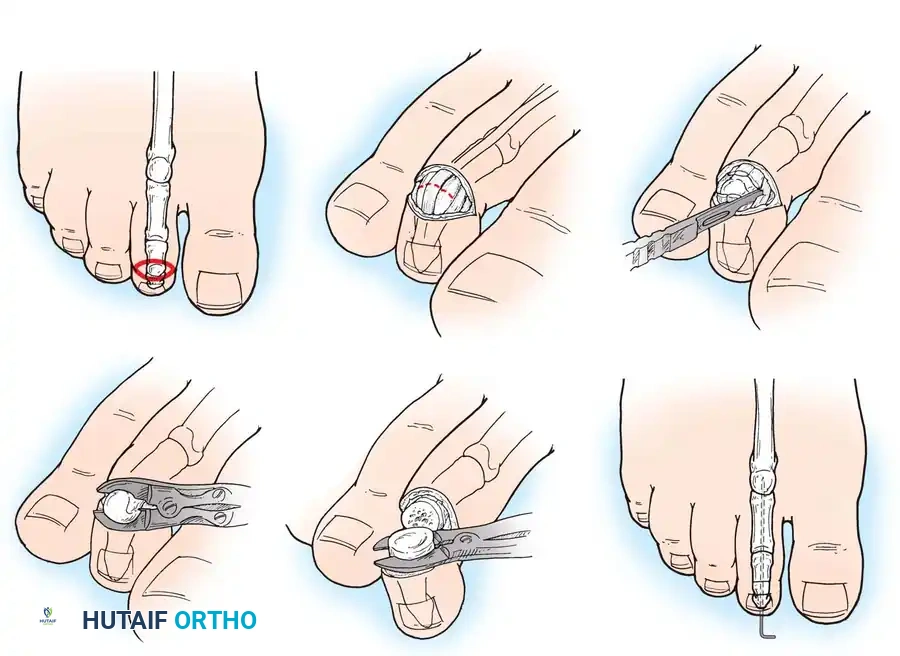
عملية سايم الطرفية للحالات المتقدمة
تُخصص عملية سايم الطرفية (Terminal Syme) للتقلصات الانثنائية الشديدة والثابتة في المفصل الأخير، خاصة عندما تكون معقدة بسبب تقرح مزمن، أو التهاب عظم ونقي في السلامية الأخيرة، أو تشوه شديد في الظفر. من خلال جلب اللب الأخمصي السليم (الجلد السفلي للإصبع) إلى الأعلى، يتم التخلص من الطرف الحامل للوزن والذي يسبب الأعراض.
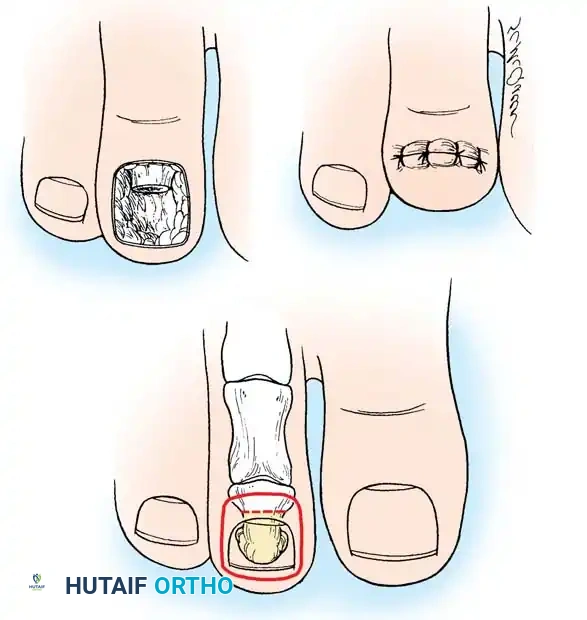
خطوات العملية:
1. يتم عمل شق بيضاوي يحيط بالكامل بظفر الإصبع المصاب، مع التأكد من الإزالة الكاملة والمطلقة لمصفوفة الظفر الجرثومية لضمان عدم نمو الظفر مرة أخرى بشكل مشوه ومؤلم.
2. يتم تحرير أنسجة اللب الأخمصي بعناية من النصف البعيد للسلامية الأخيرة.
3. باستخدام أداة قطع العظام، يتم استئصال النصف البعيد المكشوف من السلامية الأخيرة.
4. يتم جلب سديلة اللب الأخمصي القوية إلى الأعلى فوق العظم المتبقي وخياطتها بحافة الجلد العلوية.
قطع عظم وايل للتشوهات المعقدة
غالباً ما تظهر تشوهات إصبع القدم المطرقية كجزء من انهيار معقد في مقدمة القدم، وغالباً ما تكون مصحوبة بخلع جزئي أو كلي في المفصل المشطي السلامي (MTP). عندما يكون عظم المشط طويلاً جداً أو يكون المفصل مخلوعاً للأعلى، فإن معالجة المفصل الأخير للإصبع بمعزل عن غيره سيؤدي إلى نتائج دون المستوى. في مثل هذه الحالات، يُستطب إجراء قطع عظم وايل (Weil Osteotomy) لعظم المشط الأصغر لفك الضغط عن المفصل، واستعادة القوس الطبيعي لمشط القدم، والسماح برد الإصبع إلى مكانه.
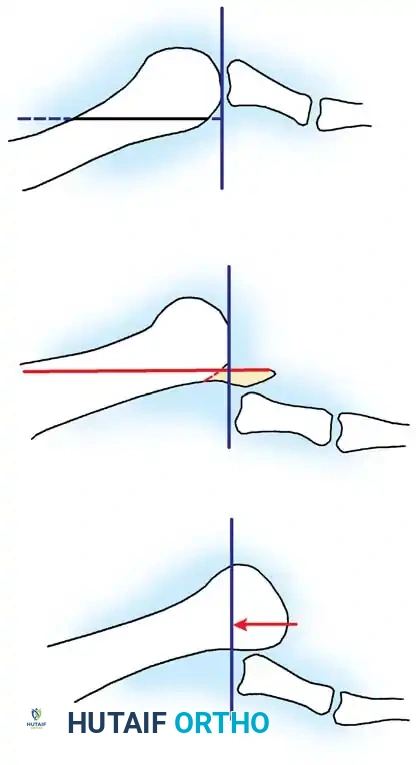
خطوات العملية:
1. يتم عمل شق طولي فوق المفصل المشطي المصاب.
2. يتم إجراء قطع عظمي داخل المفصل باستخدام منشار صغير، بحيث يكون مستوى القطع موازياً تماماً لسطح تحمل الوزن (الأرض).
3. يتم إزاحة الجزء السفلي من العظم إلى الخلف لتحقيق مقدار التقصير المطلوب (عادة من 3 إلى 8 ملم) لتخفيف التوتر عن الأربطة.
4. يتم تثبيت العظم المقطوع باستخدام مسمار قشري واحد دقيق، مع التأكد من قياس طول المسمار بدقة لتجنب تهيج الأنسجة السفلية للقدم.
مرحلة التعافي وما بعد الجراحة
تعتمد فترة التعافي على نوع الإجراء الجراحي الذي تم إجراؤه.
العناية بالجرح والعودة للمشي
- بعد قطع الوتر البسيط: يمكن للمريض المشي فوراً باستخدام حذاء طبي صلب النعل. يتم إزالة الغرز بعد أسبوعين، ويعود المريض لحياته الطبيعية بسرعة.
- بعد عملية دمج المفصل: يتم تجبير الإصبع مع الإصبع المجاور باستخدام ضمادة ناعمة. تُزال الغرز بعد أسبوعين. يتم عادةً الاحتفاظ بالسلك المعدني (K-wire) لمدة 3 إلى 4 أسابيع للسماح بالالتحام الليفي أو العظمي، وبعد ذلك يتم إزالته في العيادة بسهولة وبدون ألم يذكر. يُحفظ الإصبع ملتصقاً بشريط طبي (Buddy-taped) لأسبوع إضافي بعد إزالة الدبوس.
- خلال فترة التعافي، يجب إبقاء القدم مرفوعة قدر الإمكان لتقليل التورم، ويجب الالتزام التام بتعليمات الطبيب فيما يخص العناية بالجرح لتجنب أي التهابات.
الأسئلة الشائعة
الفرق بين إصبع القدم المطرقية وإصبع القدم المطرقة
يحدث تشوه إصبع القدم المطرقية (Mallet Toe) في المفصل الأخير للإصبع (الأقرب للظفر)، مما يجعله ينثني للأسفل. بينما إصبع القدم المطرقة (Hammer Toe) يحدث في المفصل الأوسط للإصبع، مما يعطيه شكل حرف V المقلوب. قد يتواجد كلا التشوهين في نفس الإصبع في بعض الحالات المتقدمة.
خطورة إهمال علاج تشوه إصبع القدم المطرقية
إهمال العلاج يؤدي إلى تحول التشوه من حالة مرنة إلى صلبة وثابتة، مما يزيد من حدة الألم. كما يؤدي الاحتكاك المستمر إلى تكون مسامير لحم قاسية ومؤلمة جداً. في مرضى السكري أو ضعاف الدورة الدموية، يمكن أن يتحول هذا الاحتكاك إلى تقرحات خطيرة والتهابات تصل إلى العظم، مما قد يهدد ببتر الإصبع.
إمكانية تصحيح التشوه بالطرق الطبيعية والتمارين
في المراحل المبكرة جداً عندما يكون التشوه مرناً، يمكن للتمارين التي تقوي عضلات القدم وتمدد الأوتار أن تساعد في إبطاء تقدم الحالة، جنباً إلى جنب مع ارتداء الأحذية الواسعة. ومع ذلك، بمجرد أن يصبح المفصل متيبساً والتشوه صلباً، لا يمكن للتمارين أو الجبائر تصحيح الهيكل العظمي، ويصبح التدخل الجراحي هو الحل الجذري الوحيد.
الوقت المتوقع للشفاء التام بعد العملية الجراحية
يختلف وقت الشفاء حسب نوع الجراحة. جراحة قطع الوتر البسيطة تتطلب حوالي أسبوعين للشفاء الأولي. أما جراحات دمج المفصل التي تتضمن أسلاكاً معدنية، فتستغرق من 4 إلى 6 أسابيع لالتئام العظام والأنسجة. الت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك