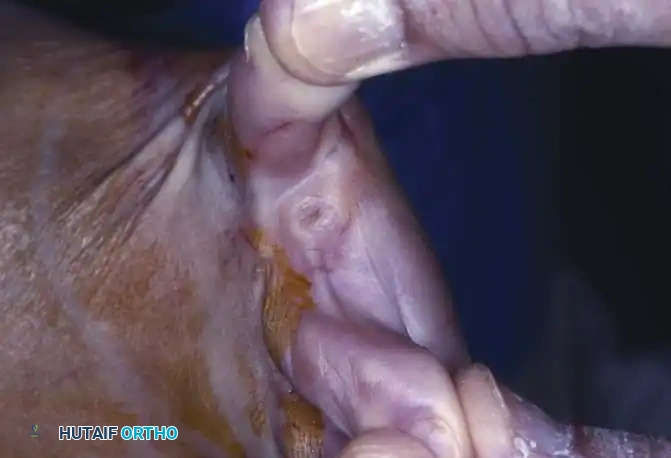
إصبع القدم المطرقي دليلك الشامل للأعراض وطرق العلاج والجراحة
الخلاصة الطبية
إصبع القدم المطرقي هو تشوه هيكلي تدريجي يصيب أصابع القدم الصغرى، وينتج عن خلل في توازن العضلات والأوتار. يبدأ العلاج بتغيير الأحذية واستخدام الوسائد الطبية، وفي الحالات المتقدمة أو المتصلبة، يتم اللجوء إلى التدخل الجراحي لتصحيح العظام والأوتار واستعادة الشكل الطبيعي وتخفيف الألم.
الخلاصة الطبية السريعة: إصبع القدم المطرقي هو تشوه هيكلي تدريجي يصيب أصابع القدم الصغرى، وينتج عن خلل في توازن العضلات والأوتار. يبدأ العلاج بتغيير الأحذية واستخدام الوسائد الطبية، وفي الحالات المتقدمة أو المتصلبة، يتم اللجوء إلى التدخل الجراحي لتصحيح العظام والأوتار واستعادة الشكل الطبيعي وتخفيف الألم.
مقدمة شاملة عن تشوه إصبع القدم المطرقي
يعد إصبع القدم المطرقي واحدا من أكثر تشوهات القدم شيوعا وإزعاجا للمرضى. هو عبارة عن تشوه هيكلي تدريجي ومعقد يصيب عادة أصابع القدم الصغرى (من الإصبع الثاني إلى الخامس)، ويتميز بشكل أساسي بانثناء غير طبيعي في المفصل الأوسط للإصبع، والذي يُعرف طبيا باسم المفصل بين السلاميات القريب.
مع تقدم هذا التشوه وتطوره، غالبا ما يصاحبه تمدد ثانوي أو خلع جزئي في المفصل المشطي السلامي (المفصل الذي يربط الإصبع بالقدم)، وأحيانا يحدث فرط تمدد تعويضي في المفصل البعيد للإصبع. هذا الشكل المتعرج يجعل الإصبع يبدو وكأنه "مطرقة"، ومن هنا جاءت التسمية. لا يقتصر تأثير هذا التشوه على المظهر الجمالي للقدم فحسب، بل يمتد ليسبب آلاما مبرحة، وصعوبة بالغة في ارتداء الأحذية المعتادة، وتأثيرا سلبيا على جودة الحياة اليومية وقدرة المريض على المشي براحة.
التشريح وفهم ميكانيكية القدم
لفهم كيفية حدوث هذا التشوه، يجب أن نلقي نظرة مبسطة على تشريح القدم. تعتمد حركة أصابع القدم على توازن دقيق ومستمر بين مجموعتين من العضلات: العضلات الخارجية (التي تأتي من الساق وتتحكم في حركة الأصابع عبر أوتار طويلة مثل الوتر الباسط الطويل والوتر المثني الطويل) والعضلات الداخلية (الموجودة داخل القدم نفسها).
تكمن جذور المشكلة في حدوث خلل ديناميكي في هذا التوازن. عندما يُجبر المفصل المشطي السلامي على البقاء في وضع التمدد لفترات طويلة بسبب عوامل خارجية أو داخلية، تفقد العضلات الداخلية ميزتها الميكانيكية وقدرتها على ثني هذا المفصل وبسط المفصل الأوسط للإصبع. ونتيجة لذلك، تتغلب قوة العضلة المثنية الطويلة للأصابع على آلية البسط في المفصل الأوسط، مما يؤدي إلى سحب الإصبع إلى الأسفل وتثبيته في وضعية إصبع القدم المطرقي الكلاسيكية.
الأسباب وعوامل الخطر
تتعدد الأسباب التي قد تؤدي إلى اختلال توازن عضلات وأوتار القدم، ومن أبرز هذه العوامل:
- الأحذية غير المناسبة: ارتداء الأحذية الضيقة من الأمام أو ذات الكعب العالي يجبر الأصابع على الانثناء والتكدس في مساحة ضيقة، مما يضعف العضلات بمرور الوقت.
- شكل قوس القدم: الأشخاص الذين يعانون من القدم الجوفاء (تقوس القدم العالي) يكونون أكثر عرضة للإصابة بسبب التوزيع غير المتساوي للضغط على مفاصل القدم.
- الاضطرابات العصبية العضلية: بعض الأمراض التي تؤثر على الأعصاب والعضلات يمكن أن تؤدي إلى ضعف عضلي يخل بتوازن القدم.
- طول الأصابع: إذا كان الإصبع الثاني أطول من إصبع القدم الكبير، فإنه يتعرض لضغط مستمر داخل الحذاء، مما يجعله عرضة للتشوه.
- التقدم في العمر: مع مرور الوقت، تفقد الأربطة والأوتار مرونتها، مما يزيد من احتمالية حدوث التشوهات.
الأعراض والعلامات السريرية
يعتمد التقييم الطبي الدقيق على الفحص السريري لتحديد مرحلة التشوه ووضع خطة العلاج المناسبة. يجب على الطبيب التفريق بين التشوه المرن، وشبه الصلب، والصلب، حيث يحدد ذلك الحاجة إلى إجراءات الأنسجة الرخوة مقابل جراحات العظام.
هناك ثلاث مناطق تشريحية متميزة تكون عرضة بشكل كبير للضغط المؤلم وتكوّن الآفات الجلدية (مسامير اللحم) في حالة وجود إصبع القدم المطرقي:
- ظهر المفصل الأوسط للإصبع: هذا هو الموقع الأكثر شيوعا لظهور الأعراض. يتكون مسمار لحم صلب نتيجة لقوى الاحتكاك والضغط المتكررة ضد الجزء العلوي من الحذاء.
- الطرف البعيد للإصبع: عندما يجبر الانثناء الشديد للمفصل الأوسط المفصل البعيد على اتخاذ وضعية تحمل الوزن على طرف الإصبع، يتكون مسمار لحم مؤلم أسفل فراش الظفر مباشرة.
- رأس عظمة المشط الأخمصية: إذا تعرضت السلامية القريبة لخلع جزئي نحو الأعلى في المفصل المشطي السلامي، يتم سحب الوسادة الدهنية الأخمصية للأمام. هذا يعرض الجزء السفلي من رأس عظمة المشط لزيادة قوى تحمل الوزن، مما يؤدي إلى تكوّن تقرن أخمصي مستعصٍ ومؤلم أو ما يعرف بألم المشط الانتقالي.
علاوة على ذلك، غالبا ما يكون الجانب الظهري الشظوي للمفصل المشطي السلامي الثاني مؤلما عند اللمس. هذا الألم هو علامة سريرية على ضعف مبكر في الصفيحة الأخمصية أو قصور في الأربطة الجانبية، وغالبا ما يسبق حدوث تشوه تداخل الأصابع المتقدم.
تحذير طبي هام للمرضى المعرضين للخطر: في المرضى الذين يعانون من ضعف الإحساس، وأبرزهم مرضى داء السكري، أو الاعتلال العصبي المحيطي، تكون مناطق الضغط البؤرية هذه عرضة بشكل كبير للتقرح. تعتبر العدوى العميقة، والتهاب العظم والنقي، والبتر اللاحق من المخاطر الشديدة التي تعقد خطة العلاج وتهدد سلامة القدم. غالبا ما يوصى بالتصحيح الجراحي الوقائي في هذه المجموعات عالية المخاطر قبل حدوث التقرحات.
التشخيص والتقييم الطبي
يبدأ التشخيص بأخذ التاريخ الطبي المفصل للمريض، وفهم طبيعة الألم وموقعه، وتأثيره على نشاطه اليومي. يقوم جراح العظام بفحص القدم أثناء الوقوف (تحمل الوزن) وأثناء الجلوس لتقييم مرونة التشوه.
يتم إجراء اختبارات يدوية لتقييم ما إذا كان بالإمكان تقويم الإصبع يدويا (تشوه مرن) أم أنه ثابت في مكانه (تشوه صلب). كما يتم طلب صور الأشعة السينية (X-rays) للقدم أثناء الوقوف لتقييم حالة العظام والمفاصل، والتأكد من وجود أي خلع جزئي أو كلي في المفاصل، وتقييم طول العظام المشطية الذي قد يساهم في المشكلة.
العلاج التحفظي وبدون جراحة
غالبا ما يكون العلاج التحفظي (غير الجراحي) لتشوهات إصبع القدم المطرقي مخيبا للآمال فيما يتعلق بتحقيق تصحيح طويل الأمد، ولكنه يظل خط الدفاع الأول للتشوهات المرنة والخفيفة، أو للمرضى الذين لديهم موانع مطلقة لإجراء الجراحة.
تشمل الطرق غير الجراحية ما يلي:
* تغيير الأحذية: استخدام أحذية ذات عمق إضافي وصندوق أصابع عريض لتوفير مساحة كافية للأصابع وتقليل الاحتكاك.
* الوسائد الطبية: استخدام وسائد السيليكون المتاحة تجاريا لحماية المفاصل البارزة وتخفيف الضغط عن مسامير اللحم.
* الجبائر والأشرطة اللاصقة: تقنيات الربط المصممة لتقليل التشوه وتخفيف الضغط عن نقاط الألم البارزة.
إذا كان التشوه حديث العهد ويفتقر إلى انكماش تمددي ثابت في المفصل المشطي السلامي، فإن المعالجة اليومية وربط الإصبع لمنع تمدد المفصل يمكن أن يصحح أحيانا تشوه انثناء المفصل الأوسط. ومع ذلك، فإن تكرار المشكلة وعودتها يكاد يكون أمرا حتميا بمجرد التوقف عن التمدد السلبي والربط. وبالتالي، فإن الغالبية العظمى من المرضى الذين يعانون من أصابع قدم مطرقية مصحوبة بأعراض تقدمية سيحتاجون في النهاية إلى تدخل جراحي.
العلاج الجراحي لتشوه إصبع القدم المطرقي
الشرط الأساسي والجوهري للتدخل الجراحي هو وجود إصبع قدم مصحوب بألم وأعراض تعيق الحياة. يعد عدم الرضا التجميلي وحده موانع مطلقة للتصحيح الجراحي بسبب المخاطر الكامنة في جراحة أصابع القدم، بما في ذلك التيبس، والإصبع العائم، وضعف التروية الدموية.
يشمل إصبع القدم المطرقي طيفا واسعا من التشوهات. يتم تحديد الإجراء الجراحي المناسب بناء على مرونة المفاصل، ووجود خلع جزئي في المفصل المشطي السلامي، وعمر المريض، وشكل قوس القدم.
خوارزمية العلاج حسب مرحلة التشوه
| مرحلة التشوه | وصف الحالة | الإجراء الجراحي الموصى به |
|---|---|---|
| تشوه مرن | لا يوجد انكماش ثابت. التشوه يزداد عند الوقوف. | غالبا علاج تحفظي. إذا لم يستجب، يتم نقل الوتر المثني إلى الباسط. |
| تشوه صلب متوسط | انثناء ثابت في المفصل الأوسط، لا يوجد تمدد ثابت في المفصل المشطي. | استئصال لقمات السلامية القريبة (رأب المفصل) مع إطالة الوتر الباسط إذا لزم الأمر. |
| تشوه صلب شديد | انثناء ثابت في المفصل الأوسط مع تمدد ثابت أو خلع جزئي في المفصل المشطي. | استئصال عظمي، إطالة الأوتار، تحرير كبسولة المفصل والأربطة الجانبية. |
| إصبع مخلبي أو خلع كامل | انثناء ثابت، مع خلع كلي للمفصل المشطي في وضع التمدد. | جميع تحريرات الأنسجة الرخوة المذكورة أعلاه، بالإضافة إلى تقصير عظمة المشط (قطع عظم وايل). |
| تشوه تداخل الأصابع | انثناء ثابت مع انحراف الإصبع للداخل أو الخارج. | استئصال عظمي، إصلاح الأربطة والكبسولة، ونقل الأوتار. |
جراحات الأنسجة الرخوة
يتم حجز استخدام إجراءات الأنسجة الرخوة بشكل منفصل دون تقصير العظام أو دمج المفاصل لسيناريوهات سريرية محددة للغاية. يتضمن الإجراء المعروف باسم نقل الوتر المثني إلى الباسط (إجراء جيردلستون-تايلور وتعديلاته) نقل الوتر المثني الطويل للأصابع إلى الغطاء الباسط الظهري.
يكون إجراء الأنسجة الرخوة أكثر موثوقية في ظل المعايير الصارمة التالية:
* قدم غير ناضجة هيكليا مع إصبع مطرقي مرن ومؤلم.
* الشباب (أقل من 30 عاما) الذين يعانون من تشوه ديناميكي مرن يتداخل مع ارتداء الأحذية.
* شكل قوس القدم الطبيعي.
* عدم وجود تشوه ثابت في المفصل المشطي السلامي أو المفصل الأوسط.
تاريخيا، كان نقل الوتر المثني يعاني من مضاعفات الإصبع العائم (وهو إصبع يفشل في ملامسة الأرض أثناء المشي). للتخفيف من ذلك، تم إدخال تعديلات فنية حاسمة تشمل استخدام شق أخمصي طولي، وتمرير الوتر المنقول عميقا تحت الغطاء الظهري لتحسين المتجه الميكانيكي، واستخدام أسلاك كيرشنر (K-wires) لتثبيت مؤقت قوي. تسفر هذه التقنية المعدلة عن معدل رضا للمرضى يبلغ 89% مع نسبة تقترب من الصفر لحدوث تشوهات الإصبع العائم.
جراحات العظام والمفاصل
بالنسبة للتشوهات الصلبة، لا تكفي موازنة الأنسجة الرخوة وحدها. يلزم تقصير العظام لتخفيف الضغط عن غلاف الأنسجة الرخوة المنكمش واستعادة المحاذاة الطبيعية. الإجراءات الأكثر استخداما تشمل رأب المفصل الاستئصالي ودمج المفصل.
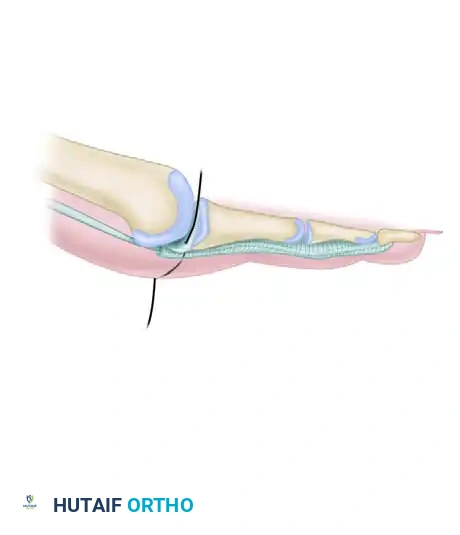
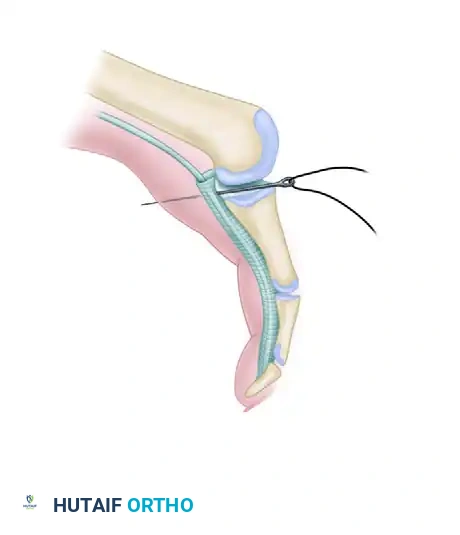
في حالات التشوه المتوسط الذي يتميز بانكماش ثابت في المفصل الأوسط ولكن مع مفصل مشطي مرن، يعتبر استئصال رأس وعنق السلامية القريبة هو المعيار الذهبي. يتم إجراء شق جلدي، وتحرير الأربطة، ثم يتم ثني المفصل بشكل حاد لكشف رأس السلامية القريبة. يتم استخدام منشار دقيق لاستئصال العظم، ثم يتم تقييم الإصبع. لضمان المحاذاة أثناء مرحلة الشفاء الأولية، يتم التثبيت المؤقت باستخدام سلك معدني (K-wire).
يجب تنبيه المرضى قبل الجراحة إلى أن الإصبع سيتشكل ليتناسب بشكل مريح بين الأصابع المجاورة. يفضل معظم المرضى الحركة المحدودة للمفصل الكاذب على المفصل المدمج والصلب تماما، والذي يمكن أن يسبب أعراضا مزعجة في الأحذية الضيقة.
عندما يكون الدمج الرسمي للمفصل مطلوبا، يلزم التثبيت داخل النخاع. أظهرت الدبابيس القابلة للامتصاص داخل النخاع مؤخرا نتائج ممتازة، حيث تتجنب التهابات مسار الدبابيس عبر الجلد ولا تتطلب إزالتها لاحقا.
بالنسبة للتشوهات الشديدة التي تتضمن خلعا في المفصل المشطي السلامي، يكون تخفيف الضغط العظمي أمرا إلزاميا. يتم إجراء قطع عظم وايل (Weil osteotomy)، وهو قطع لتقصير عظمة المشط البعيدة. يتم هذا القطع موازيا للجانب الأخمصي للقدم، مما يسمح لرأس عظمة المشط بالانزلاق للخلف، وبالتالي تخفيف الضغط عن المفصل وإرخاء العضلات الداخلية دون خفض رأس عظمة المشط.
التقنيات المتقدمة
بالنسبة لأصابع القدم المطرقية المرنة أو تشوهات المخلب المبكرة الناتجة عن قصور الصفيحة الأخمصية، فإن تثبيت الصفيحة الأخمصية بمساعدة المنظار أو الجراحة المفتوحة فعال للغاية. تستعيد هذه التقنية القيود الأخمصية للمفصل المشطي السلامي.

يتضمن الإجراء تمرير خيط خياطة قوي غير قابل للامتصاص عبر الصفيحة الأخمصية وتثبيته في قاعدة السلامية القريبة. هذا يطوي الصفيحة الأخمصية الضعيفة بشكل فعال، ويسحب السلامية القريبة من وضعية التمدد المفرط ويعيد المحاذاة الطبيعية للمفصل.
التعافي ومرحلة ما بعد الجراحة
تعتبر الرعاية الدقيقة بعد الجراحة أمرا حاسما لنجاح العملية وضمان أفضل النتائج للمريض:
- الضمادات الطبية: يعد وضع ضمادة ضاغطة للقدم الأمامية بعناية أمرا بالغ الأهمية. يجب أن تثبت الضمادة الإصبع في الوضع المصحح، وتعمل كجبيرة للأنسجة الرخوة. يتم تغيير هذه الضمادة أسبوعيا مع انحسار التورم.
- تحمل الوزن والمشي: يُسمح للمرضى عادة بتحمل الوزن على الكعب أو تحمل الوزن على القدم المسطحة في حذاء صلب مخصص لما بعد الجراحة مباشرة بعد العملية.
- إدارة الأسلاك المعدنية: إذا تم استخدام أسلاك (K-wires)، يتم تركها في مكانها لمدة 3 إلى 4 أسابيع لإجراءات الأنسجة الرخوة و4 إلى 6 أسابيع لعمليات دمج المفاصل. العناية بمسار السلك ضرورية لمنع الالتهابات السطحية.
المضاعفات المحتملة وكيفية تجنبها
كما هو الحال مع أي تدخل جراحي، هناك احتمالية لحدوث مضاعفات. يقوم الجراحون باتخاذ كافة التدابير الوقائية لتقليل هذه المخاطر، ومن أهمها:
- نقص التروية الدموية: يُعرف بـ "الإصبع الأبيض"، وهو من أخطر المضاعفات الفورية. إذا كان الإصبع يعاني من نقص تروية شديد بعد التثبيت، يجب إزالة السلك المعدني على الفور واتخاذ تدابير لتدفئة الإصبع وتحسين الدورة الدموية.
- الإصبع العائم: غالبا ما ينتج عن الإفراط في إطالة آلية البسط، أو التقصير المفرط لعظمة المشط. الوقاية من خلال التقنية الجراحية الدقيقة أمر بالغ الأهمية.
- تكرار التشوه: يحدث عادة بسبب عدم التصحيح الكافي لانكماش تمدد المفصل. يجب تأكيد التحرير التدريجي الشامل أثناء الجراحة قبل التثبيت النهائي.
- التيبس المفصلي: متوقع بعد استئصال المفصل الأوسط أو دمجه. يعد تقديم المشورة للمريض قبل الجراحة أمرا بالغ الأهمية لمواءمة التوقعات المتعلقة بحركة الإصبع بعد العملية.
الأسئلة الشائعة
ما هو إصبع القدم المطرقي
إصبع القدم المطرقي هو تشوه هيكلي يحدث في أصابع القدم الصغرى، حيث ينثني المفصل الأوسط للإصبع بشكل غير طبيعي للأسفل، مما يجعله يشبه المطرقة. ينتج هذا التشوه عن عدم توازن في العضلات والأوتار التي تتحكم في حركة الإصبع.
هل يمكن علاج إصبع القدم المطرقي بدون جراحة
نعم، يمكن إدارة الحالات الخفيفة والمرنة بدون جراحة من خلال ارتداء أحذية واسعة ومريحة، واستخدام وسائد السيليكون لحماية المفاصل البارزة، وعمل جبائر أو أشرطة لاصقة لتقويم الإصبع. ومع ذلك، هذه الطرق تخفف الأعراض ولا تعالج التشوه بشكل جذري.
متى يجب اللجوء إلى جراحة إصبع القدم المطرقي
يتم اللجوء إلى الجراحة عندما يصبح التشوه صلبا وغير قابل للتقويم اليدوي، وعندما يسبب ألما شديدا يعيق المشي وارتداء الأحذية العادية، أو عند ظهور تقرحات ومسامير لحم مؤلمة لا تستجيب للعلاجات التحفظية.
كم تستغرق عملية التعافي من جراحة إصبع القدم المطرقي
تستغرق مرحلة التعافي الأولية عادة من 4 إلى 6 أسابيع، حيث يتم خلالها ارتداء حذاء طبي خاص وتجنب الضغط المباشر على الأصابع. قد يستمر التورم الخفيف لعدة أشهر، ويستغرق التعافي التام والعودة للأنشطة الرياضية من 3 إلى 6 أشهر.
هل ارتداء الكعب العالي يسبب إصبع القدم المطرقي
نعم، ارتداء الأحذية ذات الكعب العالي أو الأحذية الضيقة من الأمام يعد من أبرز عوامل الخطر. هذه الأحذية تدفع الأصابع للأمام وتجبرها على الانثناء في مساحة ضيقة، مما يضعف العضلات ويؤدي إلى التشوه بمرور الوقت.
ما الفرق بين إصبع القدم المطرقي والمخلبي
في إصبع القدم المطرقي، يكون الانثناء في المفصل الأوسط للإصبع فقط. أما في إصبع القدم المخلبي، فينثني المفصل الأوسط والمفصل البعيد (القريب من الظفر) للأسفل، بينما يتجه المفصل المتصل بالقدم نحو الأعلى، مما يعطي الإصبع شكل المخلب.
هل يمكن أن يعود التشوه بعد الجراحة
هناك احتمال ضئيل لعودة التشوه، خاصة إذا لم يتم تصحيح السبب الأساسي (مثل الاستمرار في ارتداء أحذية غير مناسبة) أو إذا لم يتم تحرير الأنسجة المنكمشة بشكل كافٍ أثناء الجراحة. الالتزام بتعليمات الطبيب يقلل من هذا الخطر.
كيف يمكن الوقاية من تشوه أصابع القدم
تتمثل الوقاية الأساسية في اختيار أحذية مريحة ذات صندوق أصابع واسع يسمح بحركة الأصابع بحرية، وتجنب الكعب العالي لفترات طويلة. كما ينصح بإجراء تمارين إطالة وتقوية لعضلات القدم بانتظام.
هل مرض السكري يؤثر على علاج إصبع القدم المطرقي
نعم، مرضى السكري معرضون لخطر أكبر للإصابة بتقرحات القدم والتهابات العظام بسبب ضعف الإحساس (الاعتلال العصبي) وضعف الدورة الدموية. قد يوصي الطبيب بتدخل جراحي وقائي لتصحيح التشوه قبل حدوث التقرحات لتجنب المضاعفات الخطيرة كالبتر.
ما هي التمارين المفيدة لإصبع القدم المطرقي
تشمل التمارين المفيدة محاولة التقاط أشياء صغيرة (مثل الكرات الزجاجية أو منشفة) باستخدام أصابع القدم، وتمديد الأصابع يدويا بلطف، وتمارين شد ربلة الساق (السمانة). تساعد هذه التمارين في الحفاظ على مرونة المفاصل وتقوية العضلات الداخلية للقدم.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك