بضع اللفافة لعلاج متلازمة الحيز الجهدي المزمنة: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
متلازمة الحيز الجهدي المزمنة (CECS) هي حالة شائعة تسبب الألم والتنميل والضعف في الساقين أثناء النشاط البدني، وتصيب الرياضيين والعسكريين بشكل خاص. عندما تفشل العلاجات غير الجراحية، يُعد بضع اللفافة الحل الجراحي الفعال الذي يجريه الأستاذ الدكتور محمد هطيف في صنعاء لتخفيف الضغط واستعادة وظيفة الساق.
الخلاصة الطبية السريعة: متلازمة الحيز الجهدي المزمنة (CECS) هي حالة شائعة تسبب الألم والتنميل والضعف في الساقين أثناء النشاط البدني، وتصيب الرياضيين والعسكريين بشكل خاص. عندما تفشل العلاجات غير الجراحية، يُعد بضع اللفافة (Fasciotomy) الحل الجراحي الفعال والأمثل الذي يجريه الأستاذ الدكتور محمد هطيف في صنعاء لتخفيف الضغط واستعادة وظيفة الساق بالكامل والعودة إلى الملاعب والأنشطة الشاقة.

مقدمة شاملة: لماذا تتألم ساقاك عند الركض؟
أهلاً بكم في هذا الدليل الطبي المرجعي والشامل حول "متلازمة الحيز الجهدي المزمنة" (Chronic Exertional Compartment Syndrome - CECS) والعلاج الجراحي الفعال والمثبت علمياً لها، المعروف باسم عملية "بضع اللفافة". إذا كنت رياضياً محترفاً أو هاوياً، أو فرداً في السلك العسكري، أو حتى شخصاً نشيطاً يعاني من آلام مزمنة، حارقة، وضاغطة في الساق تظهر حصرياً مع المجهود البدني وتختفي تدريجياً مع الراحة، فقد تكون هذه المتلازمة هي السبب الخفي وراء معاناتك التي طال أمدها.
إنها حالة طبية غالباً ما تكون منهكة، محبطة، وتؤثر بشكل مدمر على جودة الحياة، حيث تمنع المريض من ممارسة شغفه الرياضي أو أداء واجبه المهني. الكثير من المرضى يمرون بسنوات من التشخيص الخاطئ، معتقدين أنهم يعانون من جبائر حرف الظنبوب (Shin Splints) أو تمزقات عضلية بسيطة، ليجدوا أنفسهم يدورون في حلقة مفرغة من المسكنات والعلاجات الطبيعية التي لا تجدي نفعاً.
في هذا الدليل الموسوعي، سنغوص بعمق لاستكشاف كل ما تحتاج لمعرفته حول متلازمة الحيز الجهدي المزمنة. بدءاً من فهم الفسيولوجيا المرضية المعقدة لها، والتشريح الدقيق للساق، وصولاً إلى أحدث بروتوكولات التشخيص العالمية، وخيارات العلاج المتاحة. وسنركز بشكل أساسي على عملية بضع اللفافة كحل جراحي نهائي وجذري.
سنسلط الضوء على التقنيات الجراحية المتقدمة الدقيقة التي يستخدمها الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، والاستشاري الرائد في اليمن. بفضل خبرته التي تتجاوز 20 عاماً، واستخدامه لأحدث التقنيات مثل الجراحة المجهرية (Microsurgery) ومناظير المفاصل عالية الدقة (Arthroscopy 4K)، يمثل الدكتور هطيف المرجعية الأولى والأكثر موثوقية في علاج هذه الحالات المعقدة، مع التزام تام بالأمانة الطبية والمصداقية العلمية.
هدفنا من هذا الدليل هو تزويدك بالمعلومات الطبية الوافية، الدقيقة، والمبنية على البراهين (Evidence-Based Medicine) لمساعدتك على فهم طبيعة جسدك، واتخاذ قرارات مستنيرة وحاسمة بشأن صحتك ومستقبلك الحركي.
الفهم العميق لمتلازمة الحيز الجهدي المزمنة (CECS)
لفهم هذه المتلازمة، يجب أولاً فهم كيف تعمل عضلاتنا. متلازمة الحيز الجهدي المزمنة (CECS) هي حالة مرضية تتميز بارتفاع غير طبيعي ومرضي في الضغط داخل "حيزات" العضلات (Compartments) في الساق أثناء ممارسة النشاط البدني.
هذا الارتفاع المفرط في الضغط يؤدي إلى ظاهرة تسمى "نقص التروية الموضعي" (Ischemia)، حيث يتم خنق الأوعية الدموية الدقيقة وتقليل تدفق الدم المحمل بالأكسجين إلى العضلات والأعصاب المجاورة. النتيجة المباشرة لهذا الخنق هي الشعور بالألم الشديد، التنميل، الحرقة، وفي الحالات المتقدمة، ضعف العضلات وسقوط القدم (Foot Drop).
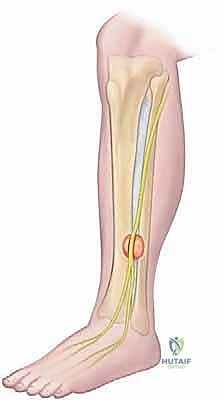
الفرق بين متلازمة الحيز الحادة والمزمنة
من الأهمية بمكان التفريق بين نوعين من متلازمة الحيز:
1. متلازمة الحيز الحادة (Acute Compartment Syndrome): حالة طوارئ طبية قصوى تحدث عادة بعد إصابة رضية شديدة (مثل كسور العظام، أو حوادث السير، أو الإصابات السحقية). الضغط يرتفع فجأة ولا ينخفض، مما يتطلب تدخلاً جراحياً فورياً (خلال ساعات) لمنع موت الأنسجة العضلية (نخر) وبتر الطرف.
2. متلازمة الحيز الجهدي المزمنة (CECS): هي حالة تتطور تدريجياً. ترتبط حصرياً بالمجهود. يرتفع الضغط مع التمرين، وبمجرد التوقف والراحة، يعود الضغط إلى طبيعته وتتلاشى الأعراض. هي حالة قابلة للعكس ولا تسبب موتاً فورياً للأنسجة، لكنها تمنع المريض من الاستمرار في النشاط.
تصيب هذه المتلازمة بشكل خاص الرياضيين النخبويين والهواة (مثل عدائي المسافات الطويلة، لاعبي كرة القدم، راكبي الدراجات، ولاعبي التنس) والأفراد العسكريين الذين يخضعون لتدريبات المشي لمسافات طويلة بأحمال ثقيلة.
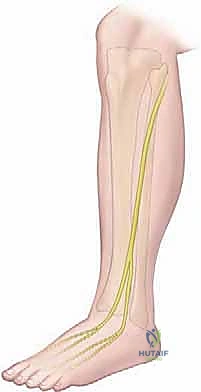
غالبًا ما يتم التقليل من تقدير مدى انتشار هذه الحالة أو تشخيصها بشكل خاطئ. تشير الدراسات الطبية الحديثة إلى أنها قد تؤثر على ما يصل إلى 14% إلى 20% من الأفراد الذين يراجعون العيادات بسبب آلام مزمنة في أسفل الساق. ومن المثير للاهتمام أنها في الغالب تكون ثنائية الجانب (تؤثر على كلتا الساقين في حوالي 70-80% من الحالات) وتنتشر بالتساوي تقريباً بين الذكور والإناث، مع ميل طفيف للشباب في العشرينيات والثلاثينيات من العمر.
الأسباب وعوامل الخطر الخفية: لماذا يحدث هذا؟
السبب الكامن وراء متلازمة الحيز الجهدي المزمنة ليس ناتجاً عن عامل واحد، بل هو تفاعل معقد (متعدد العوامل) لعدة آليات فسيولوجية وتشريحية. يعتقد أطباء جراحة العظام والطب الرياضي، وفي مقدمتهم الأستاذ الدكتور محمد هطيف، أن المشكلة تكمن في "عدم التوافق بين حجم العضلة والغلاف المحيط بها".
إليك التفصيل العلمي لما يحدث داخل ساقك:
- الغلاف اللفافي المقيد (Fascial Restriction): عضلات الساق ليست حرة، بل هي مقسمة إلى مجموعات (حيزات) ومغلفة بنسيج ضام ليفي قوي، سميك، وغير مرن يُسمى "اللفافة" (Fascia). في المرضى الذين يعانون من CECS، تكون هذه اللفافة أسمك وأقل مرونة من المعتاد (سواء لأسباب وراثية أو مكتسبة).
- تضخم العضلات الفسيولوجي أثناء الجهد: عند بدء الركض أو التمرين المكثف، يزداد تدفق الدم إلى العضلات العاملة بنسبة تصل إلى 20 ضعفاً لتلبية احتياجاتها من الأكسجين.
- احتقان السوائل (Edema): تتوسع الأوعية الدموية، ويتراكم السائل الخلالي (Interstitial fluid) بين الخلايا العضلية. هذا يؤدي إلى زيادة حجم العضلة بنسبة تصل إلى 20% أثناء ذروة التمرين.
- معضلة الضغط الخانق: لأن اللفافة المحيطة بالعضلة غير مرنة ولا تتمدد لاستيعاب هذا الحجم الزائد، يرتفع الضغط داخل هذا الحيز المغلق بشكل دراماتيكي.
- نقص التروية والألم: عندما يتجاوز الضغط داخل الحيز ضغط الدم في الأوردة والشعيرات الدموية الدقيقة، ينهار تدفق الدم. تتراكم الفضلات الأيضية (مثل حمض اللاكتيك)، وتختنق الأعصاب المارة عبر هذا الحيز، مما يطلق إشارات ألم شديدة تجبر المريض على التوقف.
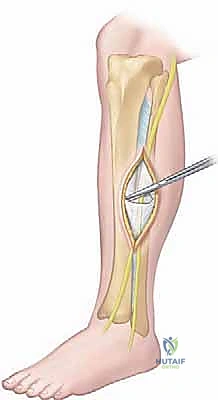
عوامل الخطر الإضافية التي تزيد من احتمالية الإصابة:
1. الإفراط في التدريب (Overtraining): الزيادة المفاجئة في شدة، أو مدة، أو تكرار التمارين الرياضية دون إعطاء الجسم وقتاً كافياً للتعافي.
2. الميكانيكا الحيوية الخاطئة (Poor Biomechanics): طريقة الركض الخاطئة، مثل الهبوط بقوة على الكعب (Heel striking) بدلاً من منتصف القدم، مما يضع ضغطاً هائلاً على الحيز الأمامي للساق.
3. الأحذية غير المناسبة: ارتداء أحذية رياضية بالية أو لا توفر الدعم الكافي لقوس القدم.
4. التضاريس الصلبة: الركض المستمر على الأسطح الخرسانية أو الإسفلتية الصلبة.
5. المكملات الغذائية: استخدام بعض المكملات التي تزيد من احتباس السوائل داخل العضلات (مثل الكرياتين) قد يفاقم الأعراض لدى الأشخاص المعرضين للإصابة.
6. الاستخدام العسكري: ارتداء الأحذية العسكرية الثقيلة (البساطير) وحمل الأوزان لمسافات طويلة يمثل بيئة مثالية لظهور المتلازمة.
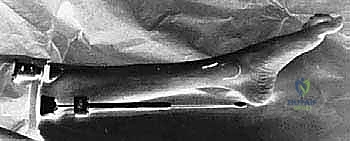
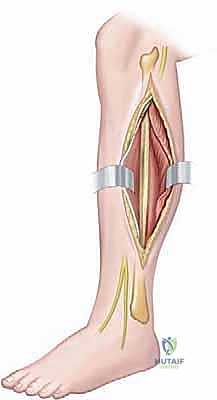
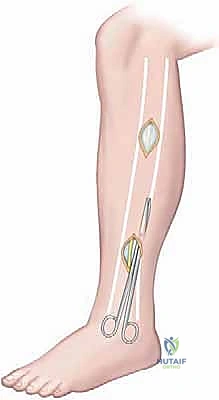
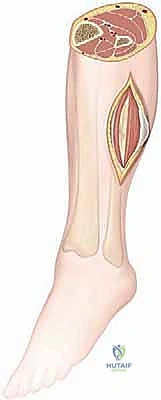
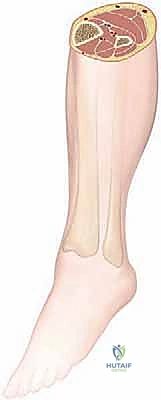
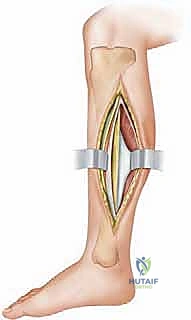
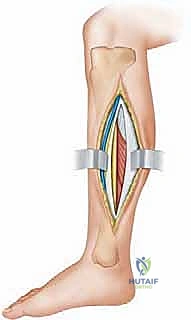
التشريح الجراحي الدقيق للساق: خريطة الجراح
لا يمكن لأي جراح أن يجري عملية بضع اللفافة بنجاح دون فهم عميق ومفصل للتشريح الطبوغرافي للساق. هذا الفهم هو ما يميز الجراح الخبير مثل الأستاذ الدكتور محمد هطيف عن غيره، حيث يضمن تحرير الضغط بالكامل مع الحفاظ التام على الأوعية الدموية والأعصاب الحيوية.
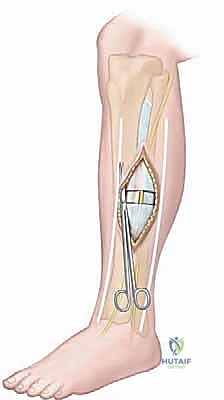
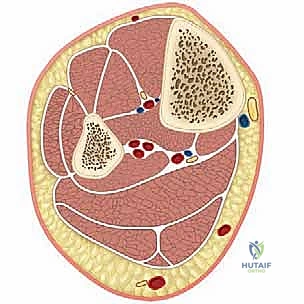
تنقسم الساق تشريحياً بواسطة عظام (الظنبوب والشظية) وأغشية ليفية (الحواجز بين العضلات) إلى أربعة حيزات رئيسية مغلقة:
1. الحيز الأمامي (Anterior Compartment)
- الأكثر إصابة: يمثل حوالي 45% إلى 60% من حالات متلازمة الحيز الجهدي المزمنة.
- العضلات: يحتوي على العضلة الظنبوبية الأمامية (Tibialis anterior)، وباسطة الأصابع الطويلة، وباسطة إبهام القدم الطويلة. وظيفتها الأساسية هي رفع القدم لأعلى (Dorsiflexion).
- الهياكل العصبية الوعائية: يحتوي على العصب الشظوي العميق (Deep peroneal nerve) والشريان الظنبوبي الأمامي.
- الأعراض عند الإصابة: ألم في مقدمة الساق، ضعف في رفع القدم، وتنميل بين الإصبع الأول والثاني للقدم.
2. الحيز الجانبي / الوحشي (Lateral Compartment)
- العضلات: العضلة الشظوية الطويلة (Peroneus longus) والقصيرة (Peroneus brevis). وظيفتها قلب القدم للخارج (Eversion).
- الهياكل العصبية الوعائية: يمر عبره العصب الشظوي السطحي (Superficial peroneal nerve)، وهو عصب حسي مهم جداً يعطي الإحساس لظهر القدم. هذا العصب معرض جداً للإصابة أثناء الجراحة إذا لم يكن الجراح متمرساً.
- الأعراض عند الإصابة: ألم في الجزء الخارجي من الساق.
3. الحيز الخلفي العميق (Deep Posterior Compartment)
- ثاني أكثر الحيزات إصابة: يمثل تحدياً كبيراً في التشخيص والجراحة لعمقه.
- العضلات: العضلة الظنبوبية الخلفية (Tibialis posterior)، وقابضة الأصابع الطويلة، وقابضة إبهام القدم الطويلة.
- الهياكل العصبية الوعائية: العصب الظنبوبي (Tibial nerve) والشريان الظنبوبي الخلفي والشريان الشظوي.
- الأعراض عند الإصابة: ألم عميق في الجزء الخلفي الداخلي من الساق، يشبه ألم جبائر الظنبوب ولكنه أعمق.
4. الحيز الخلفي السطحي (Superficial Posterior Compartment)
- العضلات: عضلة الساق (Gastrocnemius) والعضلة النعلية (Soleus) - المعروفة معاً باسم عضلات السمانة.
- الهياكل العصبية الوعائية: العصب الربلي (Sural nerve).
- الأعراض عند الإصابة: ألم في بطة الساق (السمانة)، وهو الأقل شيوعاً في متلازمة الحيز الجهدي.
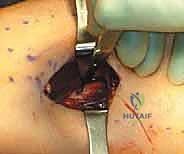
العلامات والأعراض السريرية: كيف تتعرف على المشكلة؟
تتميز متلازمة الحيز الجهدي المزمنة بنمط كلاسيكي من الأعراض التي يجب الانتباه إليها. التشخيص المبكر يبدأ من استماع الطبيب بعناية لقصة المريض (التاريخ المرضي).
- ألم مرتبط بالجهد (Exertional Pain): هذا هو العرض السمة. يصف المرضى الألم بأنه "حارق"، "تقلصي"، "موجع"، أو إحساس بـ "امتلاء وانفجار" في الساق.
- توقيت دقيق: الألم يبدأ دائماً بعد مسافة معينة من الركض، أو بعد وقت محدد من بدء التمرين (مثلاً، يبدأ الألم دائماً بعد 10 دقائق من الركض، أو بعد قطع مسافة 2 كيلومتر).
- تصاعد الألم: يزداد الألم سوءاً إذا استمر المريض في ممارسة الرياضة، لدرجة تجبره في النهاية على التوقف تماماً.
- الراحة هي العلاج المؤقت: بمجرد التوقف عن النشاط، يبدأ الألم في التلاشي تدريجياً خلال 15 إلى 30 دقيقة، وتعود الساق إلى طبيعتها تماماً أثناء فترات الراحة.
- أعراض عصبية (Neurological Symptoms): بسبب ضغط العصب داخل الحيز، يعاني حوالي 50-70% من المرضى من:
- تنميل (Numbness) أو وخز (Tingling) في القدم أو الساق.
- ضعف عضلي مؤقت.
- في الحالات الشديدة للحيز الأمامي، قد يحدث "سقوط القدم" (Foot drop) المؤقت، حيث يجد المريض صعوبة في رفع مقدمة قدمه أثناء المشي ويتعثر.
- تصلب وتورم (Tightness): قد يشعر المريض أن ساقه صلبة كالحجر ومشدودة جداً فور الانتهاء من التمرين.
- انعدام الألم في الراحة: لا يعاني المريض من أي ألم أثناء المشي العادي، أو الجلوس، أو النوم.
التشخيص الدقيق: التحدي الأكبر وكيف يتغلب عليه د. هطيف
يُعد تشخيص متلازمة الحيز الجهدي المزمنة تحدياً حقيقياً، حيث تتشابه أعراضها مع العديد من الإصابات الرياضية الأخرى. يعتمد الأستاذ الدكتور محمد هطيف على منهجية علمية صارمة للوصول إلى التشخيص اليقيني، رافعاً شعار "التشخيص الصحيح هو نصف العلاج".
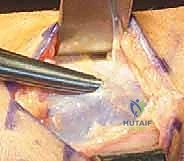
1. الفحص السريري الشامل
يبدأ الدكتور هطيف بأخذ تاريخ طبي مفصل. الفحص السريري أثناء الراحة يكون غالباً طبيعياً تماماً! لذلك، قد يطلب الدكتور من المريض ممارسة الركض (على جهاز المشي في العيادة) حتى يظهر الألم، ثم يقوم بفحصه فوراً للبحث عن:
* تصلب العضلات (Muscle tenseness).
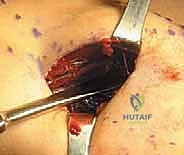
* فتق العضلات (Muscle Herniation): في حوالي 40-60% من المرضى، يمكن رؤية كتل صغيرة تبرز من الساق، وهي عبارة عن نسيج عضلي يندفع عبر تمزقات صغيرة في اللفافة الضعيفة بسبب الضغط العالي.
* تقييم النبض والأعصاب.
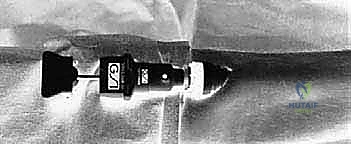
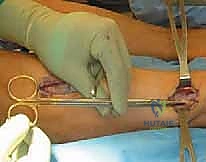
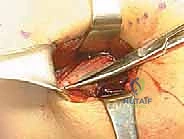
2. الاختبار المعيار الذهبي: قياس الضغط داخل الحيز (Intracompartmental Pressure Testing)
هذا هو الفحص الحاسم والمؤكد (Gold Standard) الذي لا غنى عنه قبل اتخاذ قرار الجراحة. يتم إجراؤه باستخدام جهاز خاص (مثل Stryker Intracompartmental Compartment Pressure Monitor).
كيف يتم الفحص؟
* يتم إدخال إبرة رفيعة أو قسطرة دقيقة متصلة بجهاز قياس الضغط داخل حيز الساق المشتبه به.
* تُؤخذ القراءات في ثلاث مراحل:
1. قبل التمرين (أثناء الراحة).
2. دقيقة واحدة بعد التمرين (مباشرة بعد الركض حتى ظهور الألم الشديد).
3. خمس دقائق بعد التمرين.
معايير بيدويتز (Pedowitz Criteria) للتشخيص الإيجابي:
يعتبر التشخيص إيجابياً لـ CECS إذا تحقق واحد أو أكثر من الشروط التالية:
* الضغط أثناء الراحة (قبل التمرين) ≥ 15 ملم زئبقي.
* الضغط بعد دقيقة واحدة من التمرين ≥ 30 ملم زئبقي.
* الضغط بعد 5 دقائق من التمرين ≥ 20 ملم زئبقي.
(ملاحظة: الضغط الطبيعي في الساق السليمة أثناء الراحة يتراوح بين 0 إلى 8 ملم زئبقي).
3. التصوير بالرنين المغناطيسي (MRI)
يستخدم الدكتور هطيف الرنين المغناطيسي المتقدم لاستبعاد الحالات الأخرى (مثل كسور الإجهاد أو الأورام). كما يمكن أن يظهر الرنين المغناطيسي (خاصة صور T2-weighted) وجود وذمة (سوائل) داخل العضلات المصابة بعد التمرين مباشرة، مما يعزز التشخيص.
4. استبعاد الحالات المشابهة (التشخيص التفريقي)
العديد من المرضى يراجعون عيادة الدكتور هطيف بعد سنوات من العلاج الخاطئ لحالات أخرى. الجدول التالي يوضح الفرق بين متلازمة الحيز والحالات الشائعة الأخرى:
جدول 1: التشخيص التفريقي لآلام الساق المرتبطة بالجهد
| وجه المقارنة | متلازمة الحيز الجهدي المزمنة (CECS) | جبائر حرف الظنبوب (MTSS / Shin Splints) | كسور الإجهاد (Stress Fractures) |
|---|---|---|---|
| طبيعة الألم | حارق، ضاغط، إحساس بالامتلاء، شديد جداً. | ألم كليل، وجع يمتد على طول حافة العظم. | ألم حاد، موضعي جداً في نقطة محددة من العظم. |
| توقيت الألم | يبدأ بعد مسافة/وقت محدد من التمرين. | يبدأ مع بداية التمرين، قد يقل مع الإحماء، ثم يعود. | ألم مستمر، يزداد مع أي تحمل للوزن (حتى المشي العادي). |
| تأثير الراحة | الألم يختفي تماماً وبسرعة (خلال دقائق) مع الراحة. | يقل الألم مع الراحة لكن الساق تبقى حساسة وموجعة. | الألم يستمر لفترة طويلة حتى أثناء الراحة والليل. |
| الأعراض العصبية | شائعة جداً (تنميل، خدر، ضعف في القدم). | نادرة جداً. | غائبة. |
| الفحص السريري | العضلات متصلبة بعد التمرين، فتق عضلي محتمل. | ألم عند الضغط على الحافة الداخلية لعظمة الظنبوب (مساحة واسعة). | ألم شديد عند الضغط على نقطة عظمية محددة بدقة. |
| التشخيص المؤكد | قياس الضغط داخل الحيز (مرتفع). | الفحص السريري، الرنين المغناطيسي. | الأشعة السينية (متأخراً)، فحص العظام النووي، الرنين المغناطيسي. |

الخيارات العلاجية غير الج




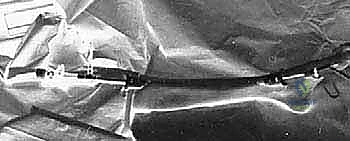

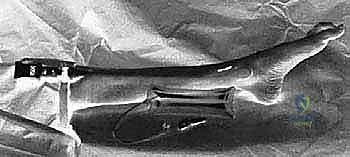
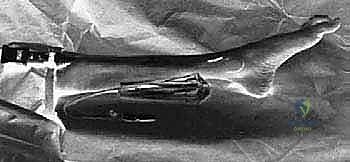
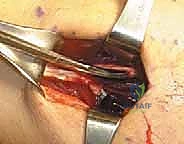
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك