الدليل الشامل لعملية بضع اللفافة عبر شقين صغيرين لعلاج متلازمة الحيز الإجهادية المزمنة
الخلاصة الطبية
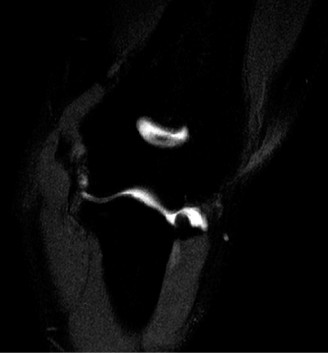
متلازمة الحيز الإجهادية المزمنة هي حالة طبية تسبب ألما شديدا في الساق أثناء ممارسة الرياضة نتيجة زيادة الضغط داخل العضلات. يعتبر الإجراء الجراحي المعروف باسم بضع اللفافة عبر شقين صغيرين العلاج النهائي والأكثر أمانا لتخفيف هذا الضغط، واستعادة التروية الدموية، وضمان عودة المريض لنشاطه الرياضي بسرعة وبدون مضاعفات.
الخلاصة الطبية السريعة: متلازمة الحيز الإجهادية المزمنة هي حالة طبية تسبب ألما شديدا في الساق أثناء ممارسة الرياضة نتيجة زيادة الضغط داخل العضلات. يعتبر الإجراء الجراحي المعروف باسم بضع اللفافة عبر شقين صغيرين العلاج النهائي والأكثر أمانا لتخفيف هذا الضغط، واستعادة التروية الدموية، وضمان عودة المريض لنشاطه الرياضي بسرعة وبدون مضاعفات.
مقدمة عن متلازمة الحيز الإجهادية المزمنة
تعتبر متلازمة الحيز الإجهادية المزمنة واحدة من الحالات الطبية المزعجة والمعيقة التي تصيب بشكل رئيسي الرياضيين، وعدائي المسافات الطويلة، والعسكريين، وكل من يمارس أنشطة بدنية تتطلب مجهودا متكررا وعالي التأثير على الأطراف السفلية. تتسم هذه الحالة بحدوث ألم عضلي وعصبي شديد ناجم عن ممارسة التمارين الرياضية، وهو ألم ينتج عن نقص مؤقت وقابل للانعكاس في التروية الدموية داخل حيز مغلق من الأنسجة الليفية والعظمية في الساق.
لفهم هذه المشكلة بشكل مبسط، يجب أن نعلم أن العضلات في جسم الإنسان مغلفة بطبقة نسيجية قوية وغير مرنة تسمى اللفافة. أثناء ممارسة الرياضة المجهدة، يزداد حجم العضلات الهيكلية بنسبة قد تصل إلى عشرين بالمائة نتيجة لزيادة تدفق الدم وتراكم السوائل الفسيولوجية. في الحالة الطبيعية، تتمدد الأنسجة المحيطة لاستيعاب هذه الزيادة. ولكن لدى مرضى متلازمة الحيز الإجهادية المزمنة، تكون هذه اللفافة غير قابلة للتمدد، مما يؤدي إلى ارتفاع مرضي في الضغط داخل الحيز العضلي.
عندما يتجاوز هذا الضغط الداخلي قدرة الشعيرات الدموية على ضخ الدم، تحدث سلسلة من التفاعلات التي تؤدي إلى نقص الأكسجين والغذاء عن العضلة، مما ينتج عنه ألم مبرح، وتشنجات عضلية، وأعراض عصبية مؤقتة مثل التنميل أو تدلي القدم.
على الرغم من أن الأطباء يبدؤون عادة بالتدابير التحفظية مثل تعديل النشاط الرياضي، واستخدام الأحذية الطبية الداعمة، وجلسات العلاج الطبيعي، إلا أن هذه الحلول قد لا تكون كافية للحالات المستعصية. هنا يبرز دور التدخل الجراحي كحل نهائي وفعال. وتعد تقنية بضع اللفافة عبر شقين صغيرين تطورا جراحيا هائلا في علاج هذه الحالة. تعتمد هذه التقنية المبتكرة على إجراء شقين جراحيين لا يتجاوز طول كل منهما سنتيمترين، مما يتيح للجراح رؤية واضحة لتحرير اللفافة بالكامل، مع تجنب الأضرار الكبيرة للأنسجة، والندبات المشوهة، وفترات التعافي الطويلة التي كانت تصاحب الجراحات المفتوحة التقليدية.
التشريح المبسط للساق وعلاقته بالمرض
لإدراك كيفية حدوث هذه المتلازمة وكيفية علاجها جراحيا، من الضروري تكوين فهم مبسط لتشريح الطرف السفلي، وتحديدا منطقة الساق.
الحيز الأمامي للساق
تنقسم الساق إلى عدة حجرات أو أحياز، ويعتبر الحيز الأمامي هو الأكثر عرضة للإصابة بمتلازمة الحيز الإجهادية المزمنة. يحد هذا الحيز من الداخل السطح الجانبي لعظمة القصبة، ومن الخارج الحاجز العضلي، ومن الخلف الغشاء بين العظام، ومن الأمام اللفافة الساقية القوية وغير المرنة.
يحتوي هذا الحيز على أربع عضلات رئيسية مسؤولة عن حركات حيوية:
* العضلة الظنبوبية الأمامية المسؤولة بشكل أساسي عن رفع القدم لأعلى.
* العضلة الباسطة الطويلة لإبهام القدم والتي تعمل على رفع الإصبع الكبير والمساعدة في رفع القدم.
* العضلة الباسطة الطويلة للأصابع والتي ترفع بقية أصابع القدم.
* العضلة الشظوية الثالثة التي تساعد في رفع القدم وتوجيهها للخارج.
إلى جانب هذه العضلات، يمر في هذا الحيز حزمة من الأعصاب والأوعية الدموية بالغة الأهمية، تشمل العصب الشظوي العميق والشريان والوريد الظنبوبي الأمامي، والتي تمتد بعمق على طول الغشاء بين العظام.
العصب الشظوي السطحي وأهميته الجراحية
يعتبر العصب الشظوي السطحي العلامة التشريحية الأكثر أهمية وحساسية أثناء إجراء هذه الجراحة. يمر هذا العصب عبر الحيز الجانبي للساق قبل أن يخترق اللفافة العميقة ليصبح قريبا من سطح الجلد. يحدث هذا الاختراق عادة على مسافة تتراوح بين عشرة إلى اثني عشر سنتيمترا فوق الكعب الخارجي، وهي المنطقة التي يتم فيها إحداث الشق الجراحي السفلي.
تكمن مهارة الجراح وخبرته في تحديد موقع هذا العصب بدقة وحمايته أثناء العملية. فأي إصابة غير مقصودة لهذا العصب أو لفروعه يمكن أن تؤدي إلى مضاعفات مزعجة مثل فقدان الإحساس الدائم في ظهر القدم أو تكون أورام عصبية مؤلمة. ولأن موقع خروج هذا العصب يختلف من شخص لآخر، فإن الجراحين المتمرسين يعتمدون على الرؤية المباشرة والتشريح الحذر لضمان سلامة المريض التامة.
الأسباب وعوامل الخطر المؤدية للإصابة
لا تحدث متلازمة الحيز الإجهادية المزمنة من فراغ، بل هي نتيجة تفاعل بين طبيعة التكوين الجسدي ونوعية الأنشطة الممارسة. السبب الجذري كما ذكرنا هو عدم قدرة غلاف العضلة على التمدد لاستيعاب زيادة حجم العضلة أثناء المجهود. ولكن هناك عوامل تزيد من احتمالية الإصابة:
- الممارسة المكثفة للرياضات التي تتطلب الجري المتكرر أو القفز، مثل كرة القدم، ألعاب القوى، وكرة السلة.
- زيادة كثافة أو مدة التدريب الرياضي بشكل مفاجئ دون التدرج المناسب.
- الجري على أسطح صلبة جدا مثل الأسفلت أو الخرسانة لفترات طويلة.
- استخدام أحذية رياضية غير مناسبة أو متهالكة لا توفر الدعم الكافي لقوس القدم.
- العوامل الوراثية التي قد تلعب دورا في سماكة اللفافة العضلية وعدم مرونتها.
الأعراض والعلامات التحذيرية للمرض
غالبا ما يصف المرضى نمطا واضحا ومتكررا من الأعراض التي تظهر وتختفي بناء على النشاط البدني. يمكن تلخيص هذه الأعراض في النقاط التالية:
- ألم شديد يوصف بأنه حارق أو ضاغط أو يشبه الشد العضلي العميق في الجزء الأمامي أو الجانبي من الساق.
- يبدأ الألم عادة بعد مسافة معينة من الجري، أو بعد مدة زمنية محددة من بدء التمرين، أو عند الوصول إلى مستوى معين من الشدة.
- يتلاشى الألم تدريجيا وبشكل ملحوظ بعد التوقف عن ممارسة النشاط المسبب له بفترة قصيرة.
- ظهور أعراض عصبية مؤقتة أثناء ذروة المجهود البدني، مثل الشعور بالتنميل أو الخدر بين الإصبع الكبير والإصبع الثاني للقدم.
- في الحالات المتقدمة، قد يلاحظ المريض صعوبة في رفع مقدمة القدم أثناء الجري، وهو ما يعرف بتدلي القدم المؤقت، مما قد يؤدي إلى التعثر.
طرق التشخيص الدقيقة والتقييم الطبي
يبدأ التشخيص السليم بالاستماع الدقيق للتاريخ الطبي للمريض وفهم طبيعة الأعراض وتوقيت ظهورها. سيقوم الطبيب المختص بإجراء فحص سريري شامل للساقين، وقد يطلب بعض الصور الشعاعية مثل الأشعة السينية أو الرنين المغناطيسي لاستبعاد أسباب أخرى لألم الساق مثل كسور الإجهاد أو التهاب الأوتار.
قياس الضغط داخل الحيز العضلي
يعتبر قياس الضغط الديناميكي داخل الحيز العضلي هو المعيار الذهبي والأكثر دقة لتأكيد تشخيص متلازمة الحيز الإجهادية المزمنة. يتم هذا الاختبار عن طريق إدخال إبرة دقيقة متصلة بجهاز قياس الضغط في عضلة الساق. يتم أخذ القراءات قبل ممارسة الرياضة، ثم يطلب من المريض الجري على جهاز المشي حتى يظهر الألم المعتاد، وبعدها يتم أخذ قراءات فورية للضغط.
تعتمد المعايير الطبية المعتمدة على القراءات التالية لتأكيد التشخيص:
| توقيت قياس الضغط | القراءة التشخيصية المؤكدة للمرض |
|---|---|
| قبل ممارسة الرياضة وقت الراحة | خمسة عشر ملليمترا زئبقيا أو أكثر |
| بعد دقيقة واحدة من التوقف عن الرياضة | ثلاثون ملليمترا زئبقيا أو أكثر |
| بعد خمس دقائق من التوقف عن الرياضة | عشرون ملليمترا زئبقيا أو أكثر |
إذا توافقت قراءات المريض مع هذه المعايير، يتم تأكيد التشخيص بشكل قاطع، ويبدأ الطبيب في مناقشة الخيارات العلاجية.
الخيارات العلاجية ودواعي التدخل الجراحي
يتم اللجوء للتدخل الجراحي في الحالات التي تستوفي شروطا معينة لضمان تحقيق أفضل النتائج للمريض. وتشمل دواعي إجراء الجراحة ما يلي:
- تأكيد التشخيص طبيا عبر اختبار قياس الضغط داخل الحيز.
- فشل العلاجات التحفظية غير الجراحية مثل الراحة، وتغيير نمط الرياضة، والعلاج الطبيعي لمدة تتراوح بين ثلاثة إلى ستة أشهر.
- رغبة المريض القوية في العودة لممارسة رياضته المفضلة أو متطلبات عمله التي تمنعه من التوقف عن الأنشطة المسببة للألم.
تفاصيل جراحة بضع اللفافة بشقين صغيرين
تمثل تقنية بضع اللفافة عبر شقين صغيرين نقلة نوعية في جراحات العظام الرياضية. تعتمد الفكرة على إنشاء نافذة متحركة تحت الجلد تسمح للجراح بتحرير اللفافة بالكامل دون الحاجة لفتح الساق بشق طويل ومزعج.
التجهيز والتخدير
يمكن إجراء هذه العملية تحت تأثير التخدير العام، أو التخدير النصفي، أو حتى التخدير الموضعي مع التخدير الوريدي للمرضى المتعاونين، وذلك بفضل طبيعة الإجراء الأقل توغلا. يتم وضع المريض على ظهره، وتجهز الساق وتعقم بالكامل.
من أهم المبادئ الطبية في هذه التقنية الحديثة هو تجنب استخدام العاصبة الدموية. هذا القرار الجراحي له فوائد عظيمة، فهو يمنع نقص التروية الدموية الناتج عن العاصبة والذي قد يزيد من آلام ما بعد الجراحة، كما يسمح للجراح باكتشاف أي نزيف دموي صغير من الأوعية الدقيقة والسيطرة عليه فورا، مما يقلل بشكل كبير من خطر تكون التجمعات الدموية التي تعيق الشفاء.
خطوات العملية الجراحية
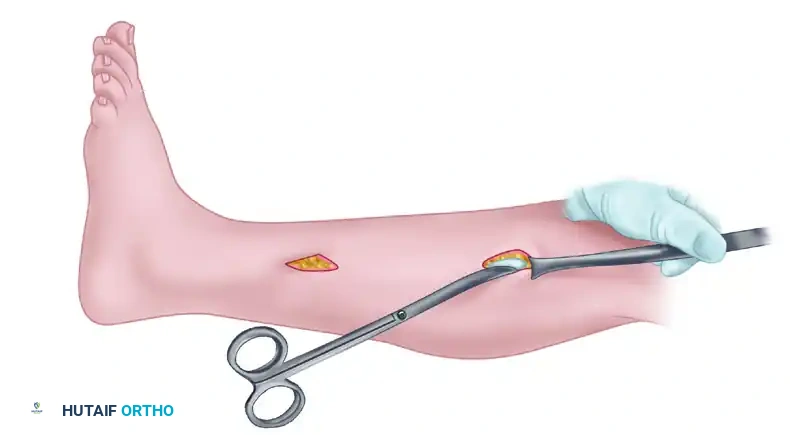
الخطوة الأولى تحديد مواقع الشقوق
يقوم الجراح بتحديد المعالم التشريحية للساق بدقة، ثم يرسم علامات لشقين عموديين يبلغ طول كل منهما حوالي سنتيمترين فقط، وتفصل بينهما مسافة تقدر بخمسة عشر سنتيمترا. الشق العلوي يكون في الثلث العلوي للساق، والشق السفلي في الثلث السفلي.

الخطوة الثانية تكوين النفق تحت الجلد
بعد إجراء الشقين الصغيرين في الجلد، يستخدم الجراح أدوات دقيقة أو إصبعه لعمل نفق تحت الجلد يفصل بين الأنسجة الدهنية واللفافة العميقة. هذه الخطوة تخلق جسرا جلديا متحركا يسمح بالوصول إلى مساحة واسعة من اللفافة عبر الفتحتين الصغيرتين.
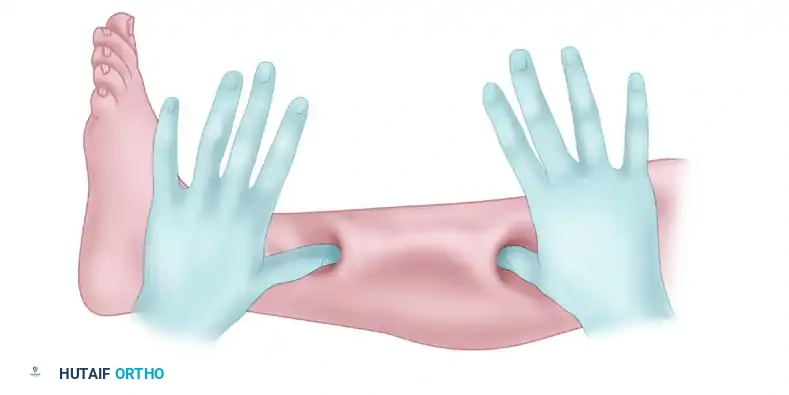
الخطوة الثالثة حماية العصب وتحرير اللفافة
يوجه الجراح انتباهه للشق السفلي أولا للبحث عن العصب الشظوي السطحي وحمايته بأدوات خاصة. بمجرد تأمين العصب، يتم إجراء قطع طولي في اللفافة. من خلال تحريك الجلد المار عبر النفق، يستطيع الجراح رؤية اللفافة بوضوح ويستخدم مقصا طبيا خاصا لقطع اللفافة بالكامل من أعلى الساق إلى أسفلها. يجب التأكد من قطع اللفافة بشكل كامل، لأن القطع الجزئي هو السبب الرئيسي لعودة المرض.
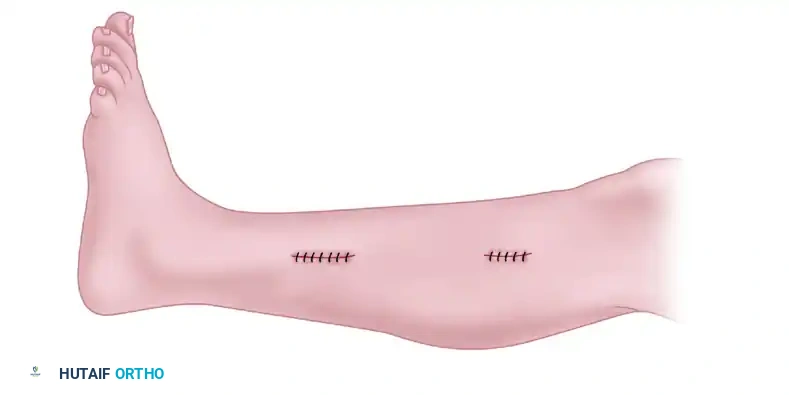
الخطوة الرابعة إيقاف النزيف وإغلاق الجرح
نظرا لعدم استخدام العاصبة الدموية، يتأكد الجراح من عدم وجود أي نزيف ويقوم بغسل النفق بمحلول ملحي معقم. تترك اللفافة العميقة مفتوحة تماما لضمان عدم ارتفاع الضغط مستقبلا. بعد ذلك، يتم إغلاق الشقين الصغيرين في الجلد بغرز تجميلية دقيقة وأشرطة لاصقة معقمة، ثم توضع ضمادة ضاغطة على الساق لمنع التورم.
مراحل التعافي وإعادة التأهيل بعد الجراحة
يعتمد نجاح العملية بشكل كبير على التزام المريض ببرنامج إعادة التأهيل المصمم بعناية لمنع تكون التجمعات الدموية، وتجنب تليف الأنسجة، واستعادة الحركة الطبيعية للعضلات.
المرحلة الأولى الأسبوع الأول بعد الجراحة
- يجب رفع الساق فوق مستوى القلب باستمرار خلال أول يومين لتقليل التورم.
- استخدام الكمادات الباردة لمدة عشرين دقيقة كل ساعتين.
- يسمح للمريض بالمشي مع تحميل الوزن تدريجيا حسب القدرة على تحمل الألم، وقد يحتاج لاستخدام العكازات لمدة أسبوع.
- البدء الفوري في تحريك مفصل الكاحل وأصابع القدم لضخ الدم ومنع التصاق اللفافة المقطوعة بالعضلات التي تحتها.
المرحلة الثانية من الأسبوع الأول إلى الثالث
- يتم إزالة الغرز الجراحية عادة بعد مرور عشرة إلى أربعة عشر يوما.
- بمجرد التئام الجروح، يبدأ المريض في عمل تدليك لطيف لمكان الندبات لمنع الالتصاقات تحت الجلد.
- البدء في تمارين تقوية عضلات الساق الأمامية باستخدام أربطة المقاومة المطاطية.
- يمكن إدخال أنشطة رياضية خفيفة لا تسبب ضغطا كبيرا، مثل ركوب الدراجة الثابتة أو الجري الخفيف في المسبح.
المرحلة الثالثة العودة للرياضة من الأسبوع الثالث إلى السادس
- يتم استئناف الأنشطة الرياضية التي تتضمن تحميل الوزن تدريجيا في الأسبوع الثالث أو الرابع، بشرط استعادة المريض لنطاق الحركة الكامل بدون ألم.
- يبدأ الرياضي ببرنامج جري متدرج، يبدأ بمسافات قصيرة على أسطح لينة مثل المضمار المطاطي أو جهاز المشي، مع زيادة المسافة والسرعة تدريجيا.
- العودة الكاملة للمنافسات الرياضية العنيفة تتحقق غالبا بين الأسبوعين الرابع والسادس بعد العملية.
المضاعفات المحتملة وكيفية الوقاية منها
رغم أن تقنية الشقين الصغيرين تقلل من المخاطر مقارنة بالجراحة المفتوحة، إلا أن أي تدخل جراحي يحمل نسبة من المخاطر التي يجب أن يكون المريض على دراية بها:
- إصابة العصب الشظوي السطحي: هي المضاعفة الأكثر إثارة للقلق، وتحدث إما بسبب القطع المباشر أو الشد الزائد أثناء العملية. الوقاية تعتمد كليا على مهارة الجراح في تحديد العصب وحمايته.
- التحرير غير المكتمل للفافة: إذا لم يتم قطع اللفافة من بدايتها لنهايتها، ستعود الأعراض للمريض.
- التجمع الدموي: تقنية عدم استخدام العاصبة تقلل من هذا الخطر، ولكن في حال حدوثه قد يؤدي لتليف الأنسجة إذا لم يعالج.
- العدوى: نادرة الحدوث وتعالج بالمضادات الحيوية والعناية الموضعية بالجرح.
- الفتق العضلي: قد تبرز العضلة قليلا من خلال الشق الذي تم إجراؤه في اللفافة. غالبا لا يسبب ألما، ولكن إذا كان مزعجا قد يتطلب تدخلا بسيطا.
الأسئلة الشائعة حول متلازمة الحيز الإجهادية المزمنة وجراحتها
مدة استمرار الألم بعد عملية بضع اللفافة
يتحسن الألم الجراحي بشكل ملحوظ خلال الأيام القليلة الأولى بعد العملية. يمكن السيطرة عليه باستخدام مسكنات الألم الموصوفة طبيا والكمادات الباردة. أما الألم الأصلي الذي كان يشعر به المريض أثناء الرياضة، فيختفي تماما بمجرد نجاح العملية وتحرير الضغط عن العضلات.
الفرق بين متلازمة الحيز المزمنة وجبائر حرف الظنبوب
جبائر حرف الظنبوب هي التهاب في السمحاق العظمي لعظمة الساق وتسبب ألما على طول الحافة الداخلية للعظمة، وعادة ما يقل الألم مع الإحماء. أما متلازمة الحيز الإجهادية فتسبب ألما في العضلات نفسها، ويزداد الألم تدريجيا مع الاستمرار في الرياضة ولا يزول إلا بالتوقف التام عن المجهود.
نسبة نجاح جراحة شق اللفافة للرياضيين
تعتبر نسبة نجاح هذه العملية مرتفعة جدا، حيث تتجاوز الثمانين إلى التسعين بالمائة في معظم الدراسات الطبية الحديثة، مما يسمح للرياضيين المحترفين والهواة بالعودة إلى مستويات نشاطهم السابقة دون الشعور بالألم الذي كان يعيقهم.
إمكانية عودة متلازمة الحيز بعد الجراحة
احتمالية عودة المرض نادرة إذا تم إجراء العملية بشكل صحيح وتم تحرير اللفافة بالكامل من الأعلى إلى الأسفل. السبب الرئيسي لعودة الأعراض هو القطع غير المكتمل للفافة أو تكون ندبات ليفية قاسية بسبب عدم الالتزام ببرنامج العلاج الطبيعي.
نوع التخدير المستخدم في هذه العملية
الخيار متروك لتقييم طبيب التخدير ورغبة المريض. يمكن إجراؤها تحت التخدير العام، أو التخدير النصفي، أو حتى التخدير الموضعي مع مهدئ وريدي، وذلك لأن العملية تعتبر من جراحات اليوم الواحد ولا تستغرق وقتا طويلا.
أهمية عدم استخدام العاصبة الدموية أثناء الجراحة
الاستغناء عن العاصبة الدموية يعتبر خطوة استراتيجية تمنع نقص الأكسجين عن أنسجة الساق أثناء الجراحة، مما يخفف من الألم بعد العملية. كما يتيح للجراح رؤية أي نزيف صغير وإيقافه فورا، مما يمنع تكون تجمعات دموية تعيق الشفاء السريع.
تأثير العملية على شكل الساق من الناحية التجميلية
بفضل تقنية الشقين الصغيرين، يكون التأثير التجميلي ممتازا. بدلا من شق طولي كبير يترك ندبة واضحة، تترك هذه العملية ندبتين صغيرتين جدا لا يتجاوز طول كل منهما سنتيمترين، وتتلاشى آثارهما بشكل كبير مع مرور الوقت والعناية الجيدة بالجلد.
بدائل الجراحة لعلاج متلازمة الحيز الإجهادية
البدائل تشمل التوقف التام عن الرياضة المسببة للألم، أو التحول لرياضات ذات تأثير منخفض على الساقين مثل السباحة أو ركوب الدراجات. كما يمكن استخدام الأحذية الطبية وجلسات العلاج الطبيعي، ولكن هذه البدائل تعتبر إدارة للأعراض وليست علاجا جذريا للمشكلة التشريحية.
كيفية العناية بالجرح في المنزل بعد الخروج من المستشفى
يجب الحفاظ على الضمادات نظيفة وجافة تماما. يمنع الاستحمام المباشر على الجرح حتى يلتئم وتزال الغرز. يجب رفع الساق عند الجلوس أو النوم لتقليل التورم، ومراقبة أي علامات للالتهاب مثل الاحمرار الشديد، الحرارة الموضعية، أو الإفرازات غير الطبيعية للتواصل مع الطبيب فورا.
الوقت المناسب للبدء بالعلاج الطبيعي
يبدأ العلاج الطبيعي البسيط فور الإفاقة من الجراحة عبر تحريك الكاحل والأصابع. أما برنامج التأهيل الشامل والمتدرج فيبدأ عادة بعد أسبوعين من العملية، بمجرد التئام الجروح وإزالة الغرز، ويركز على تقوية العضلات واستعادة المرونة وتدليك الندبات.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك