التهاب مرفق لاعب البيسبول: دليل شامل للآباء والرياضيين الشباب في اليمن
الخلاصة الطبية
التهاب مرفق لاعب البيسبول هو ألم في المرفق الداخلي لدى الرياضيين الشباب، غالبًا بسبب الإجهاد المتكرر على لوحة النمو. يشمل العلاج الراحة التامة، العلاج الطبيعي المكثف، وفي الحالات الشديدة قد يتطلب الجراحة لإصلاح الأربطة أو العظام المتضررة، لضمان عودة آمنة للرياضة.
الخلاصة الطبية السريعة: التهاب مرفق لاعب البيسبول هو ألم في المرفق الداخلي لدى الرياضيين الشباب، غالبًا بسبب الإجهاد المتكرر على لوحة النمو. يشمل العلاج الراحة التامة، العلاج الطبيعي المكثف، وفي الحالات الشديدة قد يتطلب الجراحة لإصلاح الأربطة أو العظام المتضررة، لضمان عودة آمنة للرياضة.
مقدمة عن التهاب مرفق لاعب البيسبول وانتشاره
يُعد ألم المرفق الداخلي لدى الرياضيين الشباب الذين يمارسون الرياضات التي تتطلب رمي الذراع فوق الرأس، والمعروف باسم "التهاب مرفق لاعب البيسبول" (Little League Elbow - LLE)، من المشكلات الشائعة والمتزايدة. هذه الحالة لا تقتصر على لاعبي البيسبول فقط، بل تشمل أي رياضي شاب يشارك في رياضات الرمي مثل كرة اليد، التنس، أو رمي الرمح. يمثل هذا الالتهاب طيفًا واسعًا من الأمراض التي تؤثر بشكل أساسي على صفيحة النمو (Physis) في اللقيمة الإنسية للمرفق والأنسجة الرخوة المحيطة بها.
في حين يشير مصطلح "التهاب مرفق لاعب البيسبول" غالبًا إلى التهاب صفيحة النمو في اللقيمة الإنسية (Medial Epicondyle Apophysitis)، فإنه يشمل أيضًا حالات أكثر خطورة مثل كسور قلعية في اللقيمة الإنسية وإصابات الرباط الجانبي الزندي (Ulnar Collateral Ligament - UCL)، وكلها تنتج عن الإجهاد المتكرر لقوة الفالجوس (Valgus Stress) على المرفق.
لقد أصبح انتشار إصابات الرمي ذات الصلة والتهاب مرفق لاعب البيسبول في صفوف الرياضيين الشباب مصدر قلق متزايد. يعزى هذا الارتفاع إلى عدة عوامل منها زيادة المشاركة في الألعاب الرياضية المنظمة، التخصص المبكر في رياضة واحدة، والمنافسة على مدار العام دون فترات راحة كافية. تشير الدراسات الوبائية إلى أن التهاب صفيحة النمو في اللقيمة الإنسية هو التشخيص الأكثر شيوعًا، وتختلف معدلات الإصابة به بناءً على الفئة العمرية ومعايير التشخيص المستخدمة. على سبيل المثال، تشير الاستبيانات بين لاعبي البيسبول الشباب إلى أن ما يصل إلى 20-50% منهم يعانون من ألم في المرفق الداخلي، ويعزى جزء كبير من هذه الحالات إلى التهاب مرفق لاعب البيسبول.
يؤكد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، على أهمية الوعي المبكر بهذه الإصابات وضرورة التشخيص الدقيق والعلاج الفعال. فالتدخل في الوقت المناسب يمكن أن يمنع المضاعفات طويلة الأمد التي قد تؤثر على مستقبل الرياضي الشاب وصحة مرفقه بشكل عام.
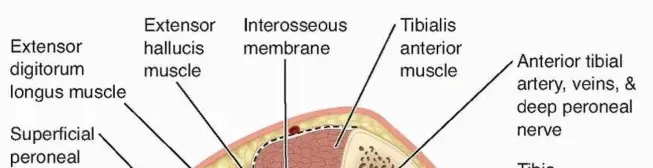
التشريح الحيوي للمرفق وآلية الرمي
لفهم أمراض مرفق لاعب البيسبول وتشخيصها وعلاجها، من الضروري أن يكون لدينا فهم شامل للتشريح المعقد للمرفق الإنسي واستجابته الميكانيكية الحيوية لحركة الرمي.
تشريح المرفق الإنسي
تُعد اللقيمة الإنسية نقطة المنشأ الرئيسية لمجموعة العضلات القابضة الباسطة (Flexor-Pronator Mass - FPM) والحزمة الأمامية للرباط الجانبي الزندي (aUCL)، وكلاهما يعتبران من المثبتات الحيوية ضد قوة الفالجوس.
- صفيحة النمو في اللقيمة الإنسية (Medial Epicondyle Physis): تُعد هذه الصفيحة الغضروفية أضعف حلقة في مجمع المرفق الإنسي لدى الرياضيين غير مكتملي النمو الهيكلي. توفر هذه الصفيحة موقع ارتباط لمجموعة العضلات القابضة الباسطة، والتي تشمل العضلة الكابة المدورة (Pronator Teres)، والعضلة القابضة الرسغية الكعبرية (Flexor Carpi Radialis)، والعضلة الراحية الطويلة (Palmaris Longus)، والعضلة القابضة السطحية للأصابع (Flexor Digitorum Superficialis)، والعضلة القابضة الرسغية الزندية (Flexor Carpi Ulnaris). كما تنشأ الحزمة الأمامية للرباط الجانبي الزندي من هذه المنطقة. إن قابليتها للإجهاد الشددي المتكرر يجعلها عرضة للالتهاب (Apophysitis)، وردود فعل الإجهاد، والكسور القلعية.
-
الرباط الجانبي الزندي (Ulnar Collateral Ligament - UCL):
هو المثبت الثابت الرئيسي للمرفق ضد قوة الفالجوس ويتكون من ثلاث حزم مميزة:
- الحزمة الأمامية (Anterior Bundle - aUCL): هي الأقوى والأكثر أهمية، وتكون مشدودة على طول نطاق الحركة الكامل، مع ألياف أمامية مشدودة في الامتداد وألياف خلفية مشدودة في الانثناء. تنشأ من الجانب الأمامي السفلي من اللقيمة الإنسية وتدخل في الحديبة الرائعة للزند (Sublime Tubercle). هذه الحزمة هي الأكثر عرضة للإصابة لدى الرياضيين الذين يرمون فوق الرأس.
- الحزمة الخلفية (Posterior Bundle): أكثر سمكًا وشكلها مروحي، تنشأ من الجانب الخلفي من اللقيمة الإنسية وتدخل في الناتئ الزندي الإنسي (Medial Olecranon). تكون مشدودة بشكل أساسي في الانثناء.
- الحزمة المستعرضة (Transverse Bundle - Cooper's ligament): تربط الناتئ الزندي بالناتئ الإكليلي، وتوفر الحد الأدنى من الثبات ضد قوة الفالجوس.
- مجموعة العضلات القابضة الباسطة (Flexor-Pronator Mass - FPM): تنشأ بشكل أساسي من اللقيمة الإنسية، وتعمل هذه العضلات على تثبيت المرفق الإنسي ديناميكيًا. يساعد انقباضها أثناء الرمي على مقاومة قوى الفالجوس.
- العصب الزندي (Ulnar Nerve): يمر العصب الزندي عبر النفق المرفقي (Cubital Tunnel)، الذي يقع خلف اللقيمة الإنسية، بين رأسي العضلة القابضة الرسغية الزندية. إنه عرضة لإصابات الشد أو الضغط أو الصدمة المباشرة، خاصة في حالات كسور اللقيمة الإنسية القلعية أو التندب بعد الجراحة. يتطلب قربه تحديدًا وحماية دقيقة أثناء أي إجراء جراحي للمرفق الإنسي.
الميكانيكا الحيوية لحركة الرمي فوق الرأس
حركة الرمي فوق الرأس هي سلسلة حركية عالية الكفاءة تفرض قوى هائلة على المرفق. المرحلة الحاسمة لإصابة المرفق الإنسي هي مرحلة التأهب المتأخرة والتسارع المبكر ، حيث يتم توليد أقصى إجهاد لقوة الفالجوس.
- إجهاد الفالجوس (Valgus Stress): عندما تتحرك الذراع من أقصى دوران خارجي في مرحلة التأهب المتأخرة إلى التسارع، يتم تطبيق عزم دوران هائل من نوع الفالجوس على المرفق. يولد هذا العزم قوى شد كبيرة عبر الجزء الإنسي من المرفق، وتحديداً على صفيحة النمو في اللقيمة الإنسية والرباط الجانبي الزندي. تحاول عضلات مجموعة العضلات القابضة الباسطة (FPM) مواجهة لحظة الفالجوس هذه ديناميكيًا.
- قوى الشد (Tensile Forces): يمكن أن يؤدي التحميل الشددي المتكرر على صفيحة النمو في اللقيمة الإنسية إلى الالتهاب (Apophysitis)، أو كسور الإجهاد، أو قلع صريح للصفيحة بسبب سحب مجموعة العضلات القابضة الباسطة والرباط الجانبي الزندي. وبالمثل، يتعرض الرباط الجانبي الزندي لقوى شد عالية، مما قد يؤدي إلى تمزقات دقيقة، أو التواءات، أو تمزق كامل.
- قوى الضغط (Compressive Forces): في الوقت نفسه، تتولد قوى ضغط على الجزء الجانبي، مما قد يؤدي إلى آفات عظمية غضروفية في الرأس الصغير للعضد (Capitellum) (مثل مرض بانر أو التهاب العظم والغضروف السالخ)، وهو تشخيص تفريقي شائع لألم المرفق لدى الرماة، على الرغم من أنه يختلف عن التهاب مرفق لاعب البيسبول بحد ذاته.
- قوى القص (Shear Forces): تحدث أيضًا قوى قص خلفية، والتي يمكن أن تهيئ لكسور إجهاد في الناتئ الزندي (Olecranon) أو التهاب صفيحة النمو.
إن الطبيعة المتكررة للرمي، بالإضافة إلى ذروة القوى التي يمكن أن تتجاوز قوة الشد للعظام النامية والهياكل الرباطية للرياضي الشاب، تخلق بيئة خصبة لتطور أمراض مرفق لاعب البيسبول.
الأسباب وعوامل الخطر لالتهاب مرفق لاعب البيسبول
تتعدد الأسباب وعوامل الخطر التي تساهم في تطور التهاب مرفق لاعب البيسبول، وهي غالبًا ما تكون مرتبطة بالإجهاد المتكرر على المرفق النامي. فهم هذه العوامل يساعد في الوقاية والتشخيص المبكر.
العوامل الرئيسية المؤدية للإصابة
- العمر وعدم اكتمال النمو الهيكلي: تُعد صفيحة النمو في اللقيمة الإنسية عرضة بشكل خاص للإصابة خلال فترات النمو السريع. ويرجع ذلك إلى تركيبها الغضروفي وضعف ارتباطها نسبيًا مقارنة بالعظام والأوتار المحيطة. عادة ما تلتحم هذه الصفيحة بين سن 14-16 عامًا. قبل هذا الالتحام، تكون أضعف نقطة في المرفق.
- الرمي المتكرر فوق الرأس: يعد الحجم الهائل وكثافة الرمي، وخاصة الرميات عالية السرعة، من المساهمين الرئيسيين في هذه الإصابات. كلما زاد عدد الرميات وزادت قوتها، زاد الإجهاد على المرفق.
- عدد الرميات والراحة: عدم الالتزام بالحدود المحددة لعدد الرميات وعدم كفاية فترات الراحة بين جلسات الرمي والمواسم الرياضية يزيد بشكل كبير من خطر الإصابة. الإرهاق يقلل من قدرة الجسم على التعافي وإصلاح الأنسجة الدقيقة.
- ميكانيكا الرمي الخاطئة: يمكن أن تؤدي الميكانيكا غير الفعالة أو الخاطئة في حركة الرمي إلى تفاقم إجهاد الفالجوس على المرفق الإنسي، مما يضع ضغطًا غير طبيعي على صفيحة النمو والأربطة.
- نوع الرمية: رمي الكرات المنحنية (Curveballs) والكرات المنزلقة (Sliders) في سن مبكرة، خاصة قبل اكتمال النمو الهيكلي، غالبًا ما يرتبط بزيادة إجهاد المرفق الإنسي، حيث تتطلب هذه الرميات حركات معينة تزيد من قوى القص والشد.
- الإرهاق: يمكن أن يؤدي الإرهاق التراكمي إلى ضعف في ميكانيكا الرمي، مما يضع إجهادًا أكبر على الهياكل الضعيفة في المرفق. الرياضي المتعب لا يستطيع الحفاظ على شكل رمي صحيح.
- ضعف القوة والمرونة في الطرف العلوي: يمكن أن يساهم ضعف عضلات حزام الكتف أو الجذع أو نقص المرونة في تغيير الميكانيكا الحيوية للرمي، مما يزيد من الضغط على المرفق.
يؤكد الأستاذ الدكتور محمد هطيف أن فهم هذا التدرج من الالتهاب البسيط في صفيحة النمو إلى كسور القلع وإصابات الرباط الجانبي الزندي أمر بالغ الأهمية للتشخيص في الوقت المناسب والإدارة المناسبة، خاصة بالنظر إلى الآثار المحتملة طويلة الأمد على مسيرة الرياضي الشاب وصحة مرفقه.
الأعراض الشائعة لالتهاب مرفق لاعب البيسبول
يُعد التعرف المبكر على أعراض التهاب مرفق لاعب البيسبول أمرًا حيويًا للتدخل السريع ومنع تفاقم الإصابة. تختلف الأعراض في شدتها ونوعها اعتمادًا على مدى الإصابة، ولكن هناك بعض العلامات التحذيرية التي يجب على الآباء والرياضيين الانتباه إليها.
علامات وأعراض يجب الانتباه إليها
-
الألم في الجانب الداخلي للمرفق:
هذا هو العرض الأكثر شيوعًا ومميزًا. يبدأ الألم عادة بشكل تدريجي ويظهر أثناء أو بعد الرمي. قد يكون خفيفًا في البداية ثم يتفاقم مع استمرار النشاط.
- ألم عند لمس اللقيمة الإنسية: يشعر الرياضي بألم عند الضغط على النتوء العظمي في الجانب الداخلي للمرفق (اللقيمة الإنسية).
- ألم عند الرمي: يتفاقم الألم بشكل خاص أثناء مراحل معينة من حركة الرمي، مثل مرحلة التأهب المتأخرة أو التسارع المبكر.
- ألم بعد الرمي: قد يستمر الألم لساعات أو أيام بعد جلسة الرمي، خاصة بعد الجلسات المكثفة.
- الضعف أو فقدان القوة في الذراع: قد يلاحظ الرياضي ضعفًا في قوة الرمي أو صعوبة في أداء الحركات اليومية التي تتطلب قوة في المرفق والساعد.
- تصلب المرفق أو فقدان نطاق الحركة: قد يجد الرياضي صعوبة في فرد المرفق بالكامل أو ثنيه بالكامل. هذا التصلب قد يكون أكثر وضوحًا في الصباح أو بعد فترات الراحة.
- تورم أو احمرار: في بعض الحالات، قد يظهر تورم خفيف أو احمرار حول اللقيمة الإنسية، خاصة في حالات الالتهاب الحاد.
- صوت "فرقعة" أو "طقطقة": في حالات نادرة، خاصة مع كسور القلع أو إصابات الرباط الجانبي الزندي الأكثر شدة، قد يسمع الرياضي أو يشعر بصوت فرقعة لحظة وقوع الإصابة.
- أعراض عصبية (تنميل أو وخز): نظرًا لقرب العصب الزندي من منطقة الإصابة، قد يعاني بعض الرياضيين من تنميل أو وخز في الأصابع الصغيرة (الخنصر والبنصر)، أو ضعف في عضلات اليد التي يغذيها العصب الزندي. هذا يشير إلى احتمال انضغاط أو تهيج العصب.
- تجنب الرمي أو تغيير الميكانيكا: قد يبدأ الرياضي تلقائيًا في تغيير طريقة رميه أو تجنب الرمي تمامًا بسبب الألم، مما قد يؤثر على أدائه.
يجب على الآباء والمدربين أخذ أي شكوى من ألم المرفق على محمل الجد لدى الرياضيين الشباب. فالتجاهل قد يؤدي إلى تفاقم الإصابة وتحولها من التهاب بسيط في صفيحة النمو إلى مشكلة أكثر خطورة تتطلب تدخلًا جراحيًا. ينصح الأستاذ الدكتور محمد هطيف بضرورة استشارة طبيب متخصص في جراحة العظام فور ظهور هذه الأعراض لتقييم الحالة بدقة ووضع خطة علاج مناسبة.
تشخيص التهاب مرفق لاعب البيسبول بدقة
يعتمد تشخيص التهاب مرفق لاعب البيسبول على تقييم شامل يشمل التاريخ المرضي، الفحص السريري، والتصوير الطبي. يهدف التشخيص إلى تحديد مدى الإصابة ونوعها لضمان اختيار العلاج الأمثل.
خطوات التشخيص في عيادة الأستاذ الدكتور محمد هطيف
-
التاريخ المرضي المفصل:
- شكوى الألم: سيقوم الأستاذ الدكتور محمد هطيف بسؤال المريض عن طبيعة الألم (حاد أم مزمن، مكانه، متى يظهر، ما الذي يزيده أو يقلله).
- الأنشطة الرياضية: معلومات حول نوع الرياضة، عدد ساعات التدريب، تكرار الرمي، نوع الرميات المستخدمة، والالتزام بقواعد الراحة.
- تاريخ الإصابات السابقة: أي إصابات سابقة في المرفق أو الكتف.
- الأعراض المصاحبة: مثل التنميل، الوخز، الضعف، أو فقدان نطاق الحركة.
-
الفحص السريري الدقيق:
- المعاينة والجس: يقوم الدكتور هطيف بمعاينة المرفق بحثًا عن أي تورم أو احمرار، ويجس المنطقة الداخلية للمرفق (اللقيمة الإنسية) لتحديد نقطة الألم بدقة.
- تقييم نطاق الحركة (ROM): يتم فحص قدرة المرفق على الانثناء والانبساط والدوران (الكف والاستلقاء) ومقارنتها بالذراع السليمة.
- اختبارات الثبات (Valgus Stress Test): يتم إجراء اختبارات خاصة لتقييم ثبات الرباط الجانبي الزندي. يتم تطبيق ضغط فالجوس على المرفق وهو في وضعيات مختلفة (مثل 30 درجة من الانثناء) لتقييم أي رخاوة أو ألم، وهو ما قد يشير إلى إصابة في الرباط الجانبي الزندي.
- تقييم العصب الزندي: يتم فحص وظيفة العصب الزندي (الإحساس والحركة في الأصابع الصغيرة) لتقييم أي انضغاط أو تهيج.
- تقييم السلسلة الحركية الكاملة: يشمل الفحص تقييم الكتف، الجذع، وحتى الأطراف السفلية، حيث أن أي ضعف أو خلل في هذه المناطق يمكن أن يؤثر على ميكانيكا الرمي ويزيد من إجهاد المرفق.
-
التصوير الطبي:
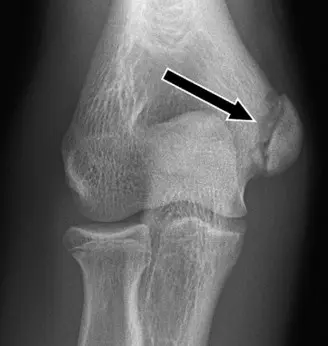
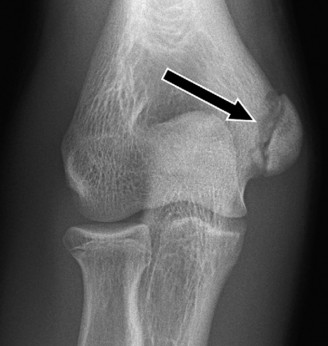
- الأشعة السينية (Plain Radiographs): هي الفحص الأولي القياسي. يتم أخذ صور أمامية خلفية، جانبية، ومائلة للمرفق. غالبًا ما يتم أخذ صور للذراعين (المصابة والسليمة) للمقارنة، مما يساعد على تقييم عرض صفيحة النمو وشكلها لدى الرياضيين غير مكتملي النمو. يمكن أن تكشف الأشعة السينية عن كسور قلعية واضحة، أو تباعد في صفيحة النمو، أو غيرها من التغيرات العظمية.
- التصوير بالرنين المغناطيسي (MRI): يُعتبر التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم الأنسجة الرخوة. يوفر صورًا مفصلة للرباط الجانبي الزندي (لتحديد التمزقات الكاملة أو الجزئية)، صفيحة النمو في اللقيمة الإنسية (للكشف عن الوذمة أو ردود فعل الإجهاد أو الكسور القلعية غير المزاحة)، وأي إصابات أخرى مصاحبة مثل التهاب العظم والغضروف السالخ في الرأس الصغير للعضد أو إجهاد عضلات مجموعة العضلات القابضة الباسطة أو أمراض العصب الزندي.
- التصوير المقطعي المحوسب (CT Scan): يُشار إليه في حالات كسور اللقيمة الإنسية القلعية المعقدة أو المفتتة لتحديد حجم الشظية بدقة أكبر، ومقدار إزاحتها، وامتدادها داخل المفصل، خاصة عند التخطيط لعملية الرد المفتوح والتثبيت الداخلي (ORIF).
- دراسات توصيل الأعصاب / تخطيط كهربية العضل (NCS/EMG): قد تُطلب في حالات الاشتباه في اعتلال العصب الزندي المزمن لتقييم وظيفة العصب وتحديد موقع الانضغاط.
يؤكد الأستاذ الدكتور محمد هطيف أن دقة التشخيص هي حجر الزاوية في خطة العلاج الناجحة. فمن خلال جمع كل هذه المعلومات، يمكن تحديد أفضل مسار علاجي لكل رياضي شاب، سواء كان تحفظيًا أو جراحيًا.
خيارات العلاج المتاحة لالتهاب مرفق لاعب البيسبول
تتراوح إدارة أمراض المرفق الإنسي لدى الرياضيين غير مكتملي النمو الهيكلي من الإجراءات التحفظية إلى التدخلات الجراحية المعقدة. تعتمد عملية اتخاذ القرار على التشخيص الدقيق، وشدة الإصابة، ومرحلة النمو الهيكلي للمريض، ومستوى النشاط، وتوقعات العودة إلى الرياضة.
العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي حجر الزاوية لمعظم حالات التهاب مرفق لاعب البيسبول، خاصة لدى الرياضيين غير مكتملي النمو الهيكلي.
-
التهاب صفيحة النمو في اللقيمة الإنسية (التهاب مرفق لاعب البيسبول الكلاسيكي):
- العلاج الأولي: تعديل النشاط، التوقف التام عن الرمي، مضادات الالتهاب غير الستيرويدية (NSAIDs)، العلاج الطبيعي الذي يركز على إدارة الألم، استعادة نطاق الحركة، تقوية عضلات الجذع والكتف، وتصحيح ميكانيكا الرمي. ثم العودة التدريجية للنشاط.
-
كسور قلعية غير مزاحة في اللقيمة الإنسية:
- كسور ذات إزاحة طفيفة (أقل من 2 مم) ولا يوجد انحصار للشظية داخل المفصل أو الأنسجة الرخوة المرتبطة بها.
- مرفق مستقر سريريًا عند اختبار إجهاد الفالجوس.
- عدم وجود علامات تدل على انضغاط العصب الزندي.
-
التواءات الرباط الجانبي الزندي (من الدرجة الأولى/الثانية):
- تمزقات جزئية في الرباط الجانبي الزندي مع مرفق مستقر عند اختبار إجهاد الفالجوس.
- الأعراض التي تختفي بالراحة والعلاج الطبيعي الموجه.
- يُعتبر مناسبًا للرياضيين الذين لا ينوون العودة إلى الرمي عالي المستوى.
-
اعتلال عصبي زندي خفيف:
- تنميل أو وخز متقطع أو خفيف في توزيع العصب الزندي دون ضعف حركي أو قيود كبيرة على النشاط.
- عدم وجود انضغاط تشريحي واضح يتطلب تحرير جراحي.
العلاج الجراحي
تُخصص الجراحة للحالات التي فشل فيها العلاج غير الجراحي أو عندما تتطلب طبيعة الإصابة نهجًا جراحيًا فوريًا لاستعادة الوظيفة ومنع المضاعفات طويلة الأمد.
-
كسور قلعية مزاحة في اللقيمة الإنسية:
- إزاحة أكبر من 2-3 مم (تشير بعض المصادر إلى 5 مم كحد، ولكن غالبًا ما يُستشهد بـ 2-3 مم للرياضيين الأصغر سنًا).
- انحصار شظية الكسر داخل المفصل (غالبًا ما يُرى كعلامة "العملة المعدنية داخل المفصل" في الأشعة السينية).
- انضغاط العصب الزندي المصاحب (مثل انحصار العصب داخل موقع الكسر أو اعتلال عصبي زندي حاد وشديد).
- الكسور المفتوحة.
- عدم الالتئام المصحوب بأعراض بعد فترة من الرعاية التحفظية، خاصة لدى المراهقين الأكبر سنًا أو الأفراد مكتملي النمو الهيكلي.
-
تمزق الرباط الجانبي الزندي (من الدرجة الثالثة) أو عدم الاستقرار المزمن:
- تمزق كامل في الرباط الجانبي الزندي، خاصة لدى الرياضيين الذين يرمون على مستوى عالٍ ويرغبون في العودة إلى اللعب التنافسي.
- التواءات مزمنة من الدرجة الثانية مصحوبة بأعراض مع عدم استقرار فالجوسي مستمر على الرغم من العلاج غير الجراحي الشامل (عادةً >3-6 أشهر).
- الرياضيون الشباب الذين يقتربون من اكتمال النمو الهيكلي مع رخاوة كبيرة في الرباط الجانبي الزندي وقيود وظيفية.
-
اعتلال عصبي زندي مستمر:
- أعراض العصب الزندي التي تكون شديدة، أو متفاقمة، أو لا تختفي مع الإجراءات غير الجراحية، خاصة إذا كانت مرتبطة بانضغاط تشريحي (مثل داخل النفق المرفقي أو بسبب شظايا الكسر).
- ضعف حركي في توزيع العصب الزندي.
موانع العلاج الجراحي
تنطبق موانع الاستطباب الطبية العامة للجراحة (مثل العدوى الحادة، الأمراض الجهازية غير المسيطر عليها). تشمل موانع الاستطباب العظمية المحددة المتعلقة بالتهاب مرفق لاعب البيسبول ما يلي:
* عدم الرغبة أو عدم القدرة على الالتزام ببروتوكول إعادة التأهيل الصارم بعد الجراحة.
* العدوى الحادة في موقع الجراحة.
* الأمراض المصاحبة الطبية الكامنة الشديدة التي تمنع التخدير الآمن والجراحة.
* بالنسبة لإعادة بناء الرباط الجانبي الزندي، يمكن إدارة المرضى الذين لا ينوون العودة إلى الرمي عالي المستوى بشكل غير جراحي، بالنظر إلى المخاطر الكامنة وإعادة التأهيل الشاملة.
يؤكد الأستاذ الدكتور محمد هطيف أن قرار التدخل الجراحي يتم اتخاذه بعناية فائقة، بعد تقييم شامل لحالة المريض ومناقشة جميع الخيارات مع العائلة، مع الأخذ في الاعتبار مستقبل الرياضي الشاب.
مقارنة بين العلاج الجراحي وغير الجراحي
| الحالة / المرضية | العلاج غير الجراحي
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك