آلام المرفق الإنسية لدى الرياضيين: تشخيص شامل وعلاج متقدم على يد الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
آلام المرفق الإنسية للرياضيين هي مجموعة من الإصابات الناتجة عن الإجهاد المتكرر، وتشمل إصابات الرباط الجانبي الزندي والأوتار. يعتمد العلاج على التشخيص الدقيق، ويتراوح بين الراحة والعلاج الطبيعي والجراحة المتقدمة، مع خطة تعافٍ مخصصة لعودة آمنة للرياضة تحت إشراف متخصص.
الخلاصة الطبية السريعة: آلام المرفق الإنسية للرياضيين هي مجموعة من الإصابات الناتجة عن الإجهاد المتكرر، وتشمل إصابات الرباط الجانبي الزندي والأوتار. يعتمد العلاج على التشخيص الدقيق، ويتراوح بين الراحة والعلاج الطبيعي والجراحة المتقدمة، مع خطة تعافٍ مخصصة لعودة آمنة للرياضة تحت إشراف متخصص.
آلام المرفق الإنسية لدى الرياضيين: تشخيص شامل وعلاج متقدم
مقدمة عن آلام المرفق الإنسية
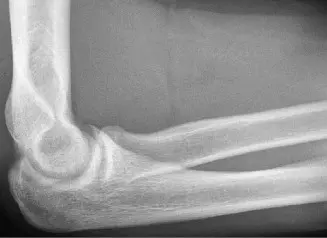
تُعد آلام المرفق الإنسية، والمعروفة أيضًا بـ "مرفق الرامي"، مشكلة شائعة ومؤلمة تواجه الرياضيين الذين يمارسون رياضات تتطلب حركات رمي علوية متكررة. هذه الحركات، التي تتسم بالسرعة والقوة، تفرض ضغطًا هائلاً على الجانب الداخلي للمرفق، مما يؤدي إلى مجموعة واسعة من الإصابات. يتأثر بهذا النوع من الألم بشكل خاص لاعبو البيسبول، ولكنها شائعة أيضًا بين رماة الرمح ولاعبي الكرة الطائرة وغيرهم من الرياضيين الذين يعتمدون على قوة الذراع والحركة العلوية.
تنتج هذه الإصابات عن إجهاد متكرر على الرباط الجانبي الزندي (UCL)، وهو المثبت الرئيسي للمرفق ضد قوى الانحراف الجانبي (valgus stress)، بالإضافة إلى إجهاد على مجموعة العضلات القابضة والباسطة للساعد التي تنشأ من الجانب الإنسي للمرفق. يزداد هذا الضغط بشكل خاص خلال مرحلتي "التأهب المتأخر" و"التسارع المبكر" في حركة الرمي، مما يجعل المرفق عرضة للإصابة.
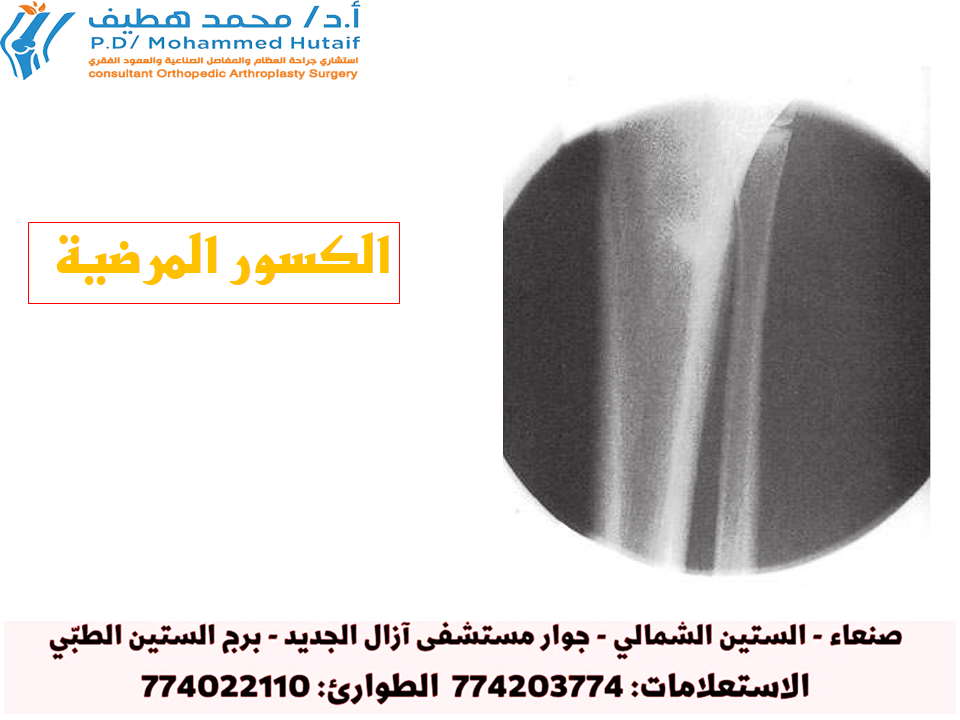
شهد العقدان الأخيران زيادة ملحوظة في معدل حدوث هذه الإصابات، خاصة إصابات الرباط الجانبي الزندي. يُعزى هذا الارتفاع إلى عدة عوامل، منها زيادة مشاركة الشباب في الرياضات المنظمة، والمنافسة على مدار العام، والتخصص المبكر في رياضة واحدة، وزيادة سرعة الرمي وعدد الرميات. يمكن أن تتراوح إصابات الرباط الجانبي الزندي من التمزقات الجزئية إلى التمزقات الكاملة، والتي غالبًا ما تتطلب تدخلًا جراحيًا لتمكين الرياضي من العودة إلى مستوى المنافسة. تشمل الأسباب الشائعة الأخرى التهاب صفيحة النمو الإنسية (في الرياضيين غير مكتملي النمو)، والتهاب أو إجهاد مجموعة العضلات القابضة والباسطة، وتهيج أو انزلاق العصب الزندي.
يُعد التشخيص الدقيق وفي الوقت المناسب أمرًا حيويًا لتوجيه العلاج المناسب، والذي قد يتراوح من برامج إعادة التأهيل غير الجراحية إلى إعادة بناء جراحي معقد. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، المرجع الأول والوجهة المثلى للرياضيين الذين يعانون من آلام المرفق الإنسية، بفضل خبرته الواسعة ومهاراته الجراحية المتقدمة في هذا المجال.
التشريح المعقد لمرفق الرامي وكيفية عمله
لفهم آلام المرفق الإنسية وعلاجها، من الضروري الإلمام بالتشريح المعقد للمرفق وكيفية عمله أثناء حركات الرمي.
الرباط الجانبي الزندي (UCL)
يُعد الرباط الجانبي الزندي المثبت الأساسي للمرفق ضد قوى الانحراف الجانبي (valgus stress)، حيث يوفر حوالي 54% من هذه المقاومة. يتكون من ثلاث حزم مميزة:
- الحزمة الأمامية (Anterior Bundle) : تنشأ من الجزء الأمامي السفلي للقمة الإنسية للعضد وتُدخل في الحديبة الرائعة للزند. هذه الحزمة هي الأقوى والأكثر أهمية، حيث توفر التثبيت الأساسي ضد قوى الانحراف الجانبي من 30 درجة إلى 120 درجة من الانثناء. تتكون من حزم أمامية وخلفية، تصبح مشدودة في درجات مختلفة من الانثناء.
- الحزمة الخلفية (Posterior Bundle) : تنشأ من الجزء الخلفي للقمة الإنسية للعضد وتُدخل في الزج الإنسي. وهي عبارة عن سماكة تشبه المروحة للمحفظة الخلفية، وتصبح مشدودة في الانثناء الشديد وتوفر ثباتًا ثانويًا ضد قوى الانحراف الجانبي.
- الحزمة المستعرضة (Transverse Bundle) أو رباط كوبر : تربط الزج بالناتئ الإكليلاني. غالبًا ما يُعتبر وظيفتها ضئيلة في تثبيت المرفق ضد قوى الانحراف الجانبي، وتعمل بشكل أساسي على تعميق الثلمة البكرية.
مجموعة العضلات القابضة والباسطة للساعد (Flexor-Pronator Mass)
تنشأ مجموعة العضلات القابضة والباسطة للساعد من القمة الإنسية للعضد وتتكون من خمس عضلات: العضلة الكابة المدورة، العضلة الكابة الكعبرية، العضلة الراحية الطويلة، العضلة المثنية السطحية للأصابع، والعضلة المثنية الزندية للرسغ. تعمل هذه العضلات كمثبتات ديناميكية للجانب الإنسي للمرفق، خاصة تحت حمل الانحراف الجانبي. تقاوم قوى الانحراف الجانبي عن طريق ضغط المفصل وتوفير قوة عضلية مضادة للشد على الرباط الجانبي الزندي. يمكن أن يؤدي الإفراط في الاستخدام إلى التهاب الأوتار أو الإجهاد أو تمزقات جزئية من القمة الإنسية للعضد.
العصب الزندي (Ulnar Nerve)
يمر العصب الزندي عبر النفق المرفقي، وهو قناة ليفية عظمية تقع في الجزء الخلفي الإنسي للمرفق. يمر خلف القمة الإنسية للعضد وتحت الرباط المقوس (رباط أوزبورن). يجعله موقعه السطحي عرضة لإصابات الشد أو الضغط أو الاحتكاك في حالات عدم استقرار المرفق، أو تكوين النتوءات العظمية، أو الصدمات الدقيقة المتكررة، مما يؤدي إلى متلازمة النفق المرفقي. يمكن أن يحدث أيضًا انزلاق للعصب فوق القمة الإنسية للعضد أثناء ثني المرفق.
ميكانيكا حركة الرمي
حركة الرمي العلوية هي سلسلة حركية معقدة تشمل الجسم بأكمله، ولكن المرفق يتحمل حملاً كبيرًا. تُقسم هذه الحركة عادةً إلى ست مراحل:
- مرحلة البدء (Wind-up) : الحد الأدنى من الإجهاد على المرفق.
- مرحلة التأهب المبكر (Early Cocking) : تبدأ عملية إبعاد الكتف والدوران الخارجي.
- مرحلة التأهب المتأخر (Late Cocking) : ذروة إجهاد الانحراف الجانبي على المرفق، مع ثني المرفق عادةً بزاوية 90 درجة وأقصى دوران خارجي للكتف. يتعرض الرباط الجانبي الزندي لأقصى حمل شد. تنشط مجموعة العضلات القابضة والباسطة بشكل لا مركزي لإبطاء الكب وبسط الرسغ، وبشكل مركزي لتوفير الثبات الديناميكي.
- مرحلة التسارع (Acceleration) : دوران داخلي انفجاري للكتف، وبسط المرفق، وكب الساعد. تكون قوى القص عالية عبر الزج ورأس الكعبرة.
- مرحلة التباطؤ (Deceleration) : قوى شد عالية عبر الجزء الخلفي للمرفق (العضلة ثلاثية الرؤوس، المحفظة الخلفية) والجزء الأمامي للكتف.
- مرحلة المتابعة (Follow-through) : تبديد الطاقة.
يمكن أن يؤدي الإجهاد المتكرر للانحراف الجانبي الذي يتجاوز القدرة الفسيولوجية، خاصة خلال مرحلتي التأهب المتأخر والتسارع، إلى إرهاق المثبتات الثابتة والديناميكية، مما يؤدي إلى الإصابة.

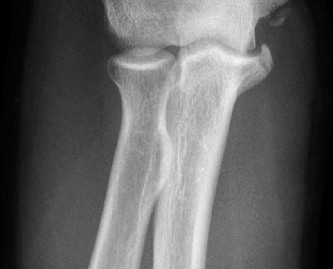
الأسباب وعوامل الخطر لآلام المرفق الإنسية
تنشأ آلام المرفق الإنسية لدى الرياضيين بشكل أساسي من الإجهاد المتكرر والضغط الزائد على هياكل المرفق الداخلية. فهم هذه الأسباب والعوامل المسببة للإصابة أمر بالغ الأهمية للوقاية والعلاج الفعال.
الإجهاد الميكانيكي المتكرر
- قوى الانحراف الجانبي المتجاوزة (Supraphysiologic Valgus Stress) : هي القوة الدافعة الرئيسية وراء معظم إصابات المرفق الإنسية. أثناء الرمي، تتعرض الأربطة والعضلات على الجانب الداخلي للمرفق لقوى شد هائلة. إذا كانت هذه القوى تتجاوز قدرة الأنسجة على تحملها، فإنها تؤدي إلى تمزقات دقيقة أو كبيرة.
- ميكانيكا الرمي غير الصحيحة : الأسلوب الخاطئ في الرمي يمكن أن يزيد بشكل كبير من الضغط على المرفق. على سبيل المثال، زيادة دوران الكتف الخارجي، أو تأخر دوران الجذع، أو عدم استخدام السلسلة الحركية الكاملة للجسم، يجبر المرفق على تحمل عبء أكبر مما هو مصمم له.
عوامل الإفراط في الاستخدام
- المشاركة المتزايدة في الرياضات المنظمة : مع ازدياد عدد الأطفال والشباب الذين يشاركون في الرياضات، يزداد عدد ساعات التدريب والمنافسة، مما يزيد من تعرضهم للإصابات.
- اللعب على مدار العام : عدم وجود فترات راحة كافية بين المواسم الرياضية لا يسمح للأنسجة بالتعافي والإصلاح بشكل كامل، مما يزيد من خطر الإرهاق والإصابة.
- التخصص المبكر في رياضة واحدة : عندما يركز الرياضيون الصغار على رياضة واحدة فقط في سن مبكرة، فإنهم يكررون نفس الحركات بشكل مستمر، مما يؤدي إلى إجهاد مزمن على مفاصل معينة مثل المرفق.
- زيادة سرعة الرمي وعدد الرميات : يؤدي السعي لتحقيق سرعات رمي أعلى ورمي عدد أكبر من الكرات إلى زيادة الضغط على المرفق، خاصة في الرياضات التي تعتمد على الرمي مثل البيسبول ورمي الرمح.
الأمراض والإصابات المحددة
- إصابات الرباط الجانبي الزندي (UCL Injuries) : تتراوح من الالتواءات الخفيفة (الدرجة الأولى والثانية) إلى التمزقات الجزئية أو الكاملة. يُعد تمزق الرباط الجانبي الزندي إصابة مدمرة تتطلب غالبًا جراحة "تومي جون" للرياضيين المحترفين.
- التهاب صفيحة النمو الإنسية (Medial Epicondylar Apophysitis) : يُعرف أيضًا بـ "مرفق ليتل ليغ" (Little League Elbow)، وهو شائع لدى الرياضيين غير مكتملي النمو. يحدث بسبب شد متكرر على صفيحة النمو (منطقة النمو العظمي) في القمة الإنسية للعضد.
- التهاب أو إجهاد مجموعة العضلات القابضة والباسطة (Flexor-Pronator Tendinopathy/Strain) : يحدث نتيجة الإفراط في استخدام هذه العضلات، مما يؤدي إلى التهاب الأوتار أو إجهادها أو حتى تمزقات صغيرة في مكان اتصالها بالقمة الإنسية للعضد.
- تهيج أو انزلاق العصب الزندي (Ulnar Nerve Irritation/Subluxation) : يمكن أن يتعرض العصب الزندي للضغط أو الشد أو الاحتكاك داخل النفق المرفقي أو على طول مساره، مما يسبب متلازمة النفق المرفقي. قد ينزلق العصب أيضًا فوق القمة الإنسية للعضد أثناء حركة المرفق.
- النتوءات العظمية والأجسام الحرة : يمكن أن تتكون نتوءات عظمية أو أجسام حرة داخل المفصل، مما يسبب احتكاكًا أو انحشارًا أو تهيجًا للعصب الزندي.
فهم هذه العوامل يساعد الرياضيين والمدربين على اتخاذ إجراءات وقائية، ويساعد الأطباء مثل الأستاذ الدكتور محمد هطيف على وضع خطة تشخيص وعلاج دقيقة ومناسبة لكل حالة.
الأعراض ومتى يجب زيارة الطبيب
تتراوح أعراض آلام المرفق الإنسية من الانزعاج الخفيف إلى الألم الشديد الذي يعيق الأداء الرياضي اليومي. من المهم التعرف على هذه الأعراض ومتى يجب طلب المشورة الطبية المتخصصة، خاصة من خبير مثل الأستاذ الدكتور محمد هطيف في صنعاء.
الأعراض الشائعة لآلام المرفق الإنسية
- الألم في الجانب الداخلي للمرفق : هذا هو العرض الأكثر شيوعًا. قد يصفه الرياضيون بأنه ألم حاد أو وجع خفيف، ويزداد سوءًا غالبًا أثناء أو بعد الأنشطة التي تتضمن الرمي أو حركات الذراع العلوية.
- الألم عند لمس القمة الإنسية للعضد : المنطقة العظمية البارزة على الجانب الداخلي للمرفق تكون مؤلمة عند الضغط عليها.
- ضعف في الرمي أو فقدان السرعة : قد يلاحظ الرياضي انخفاضًا في قوة الرمي أو سرعته، أو عدم القدرة على الرمي بنفس الكفاءة السابقة.
- صعوبة في بسط المرفق بالكامل : قد يشعر البعض بصلابة أو قيود في حركة المرفق، خاصة عند محاولة بسطه بالكامل.
- إحساس بالفرقعة أو الطقطقة : قد يسمع الرياضي أو يشعر بفرقعة أو طقطقة في المرفق أثناء حركة الرمي، مما قد يشير إلى عدم استقرار الرباط.
- التورم أو الكدمات : قد تظهر في بعض الحالات، خاصة بعد إصابة حادة أو تمزق.
-
أعراض العصب الزندي
:
- الخدر أو التنميل : في إصبع الخنصر ونصف إصبع البنصر (الجانب الزندي لليد).
- الضعف : في عضلات اليد الصغيرة، مما قد يؤثر على قوة القبضة أو المهارات الحركية الدقيقة.
- الألم : الذي قد يمتد من المرفق إلى الساعد واليد.
- الإحساس بالصدمة الكهربائية : عند لمس منطقة النفق المرفقي أو عند ثني المرفق بشدة.
متى يجب زيارة الطبيب
يجب على الرياضيين الذين يعانون من أي من الأعراض المذكورة أعلاه، خاصة إذا كانت تؤثر على أدائهم أو حياتهم اليومية، زيارة طبيب متخصص في جراحة العظام والطب الرياضي. من الضروري طلب العناية الطبية في الحالات التالية:
- الألم المستمر أو المتفاقم : إذا لم يتحسن الألم بالراحة أو العلاجات المنزلية.
- عدم القدرة على الرمي أو ممارسة الرياضة : إذا أصبح الألم شديدًا لدرجة تمنع الرياضي من المشاركة في الأنشطة الرياضية.
- ظهور أعراض عصبية : مثل الخدر، التنميل، أو الضعف في اليد أو الأصابع.
- إحساس بعدم الاستقرار في المرفق : الشعور بأن المرفق "ينفك" أو يخرج من مكانه.
- بعد إصابة حادة : مثل السقوط أو ضربة مباشرة على المرفق، خاصة إذا صاحبها تورم أو تشوه واضح.
- عند الأطفال والمراهقين : أي ألم في المرفق لدى الرياضيين الصغار يجب تقييمه على الفور، حيث قد يشير إلى إصابات في صفيحة النمو.
يُعد التشخيص المبكر والدقيق أمرًا بالغ الأهمية لتجنب تفاقم الإصابة وضمان أفضل فرص للتعافي الكامل والعودة الآمنة للرياضة. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف خبرته المتميزة في تشخيص وعلاج هذه الحالات، ويُعد الخيار الأمثل للرياضيين الباحثين عن رعاية طبية عالية الجودة.
التشخيص الدقيق لآلام المرفق الإنسية
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاج فعالة لآلام المرفق الإنسية. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين التقييم السريري المفصل والفحوصات التصويرية المتقدمة لضمان تحديد السبب الجذري للمشكلة.
التقييم السريري
يبدأ التقييم السريري بمراجعة شاملة لتاريخ المريض الطبي والرياضي:
- التاريخ المرضي : يتم الاستفسار عن كيفية حدوث الإصابة، متى بدأت الأعراض، موقع الألم بالضبط، الأنشطة التي تزيد الألم (مثل مراحل معينة من الرمي)، العلاجات السابقة، وتوقعات العودة إلى اللعب.
-
الفحص البدني
: يركز الفحص على:
- المعاينة : للبحث عن أي تورم، كدمات، أو ضمور عضلي.
- الجس : لتحديد نقاط الألم في القمة الإنسية للعضد، الحديبة الرائعة، مجموعة العضلات القابضة والباسطة، والعصب الزندي (للكشف عن الألم أو الانزلاق).
- نطاق الحركة (ROM) : تقييم قدرة المرفق على الثني والبسط، والكب والاستلقاء للساعد، وملاحظة أي قيود أو ألم أثناء الحركة.
-
اختبارات عدم استقرار المرفق (Valgus Instability Testing)
:
- اختبار إجهاد الانحراف الجانبي (Valgus Stress Test) : يُجرى والمرفق مثني بزاوية 30 درجة لعزل الحزمة الأمامية للرباط. يتم تطبيق قوة انحراف جانبي مع تثبيت العضد. يشير التباعد المفرط أو الألم إلى تراخي الرباط الجانبي الزندي.
- اختبار إجهاد الانحراف الجانبي المتحرك (Moving Valgus Stress Test) : يتم إبعاد الكتف بزاوية 90 درجة، وثني المرفق بالكامل. يتم الحفاظ على عزم دوران الانحراف الجانبي أثناء بسط المرفق بسرعة إلى حوالي 30 درجة. يشير الشعور بألم أو "طقطقة" بين 120 درجة و 70 درجة من الانثناء إلى إصابة في الرباط الجانبي الزندي.
- مناورة الحلب (Milking Maneuver) : يتم إبعاد الذراع بزاوية 90 درجة، وثني المرفق بزاوية 90 درجة، واستلقاء الساعد. يقوم الفاحص بسحب الإبهام باتجاه الأسفل، مطبقًا قوة انحراف جانبي. يشير الألم في المرفق الإنسي إلى إصابة في الرباط الجانبي الزندي.
- تقييم العصب الزندي : فحص الإحساس في إصبع الخنصر ونصف إصبع البنصر، وقوة عضلات اليد الداخلية. يُجرى اختبار "تينل" في النفق المرفقي.

الفحوصات التصويرية
- الأشعة السينية (Radiographs) : صور الأشعة السينية الأمامية والخلفية والجانبية والمائلة للمرفق ضرورية لاستبعاد الكسور الانفصالية، والأجسام الحرة، والنتوءات العظمية، وإصابات صفيحة النمو (لدى المراهقين). يمكن للأشعة السينية الإجهادية (بالجاذبية أو يدويًا) قياس تباعد الانحراف الجانبي بشكل موضوعي، ولكنها تتطلب خبرة لإجرائها وتفسيرها.
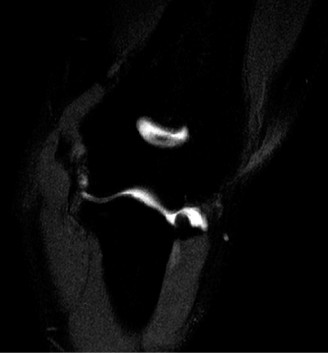
- التصوير بالرنين المغناطيسي (MRI) : يُعد التصوير بالرنين المغناطيسي، ويفضل أن يكون مع حقن صبغة داخل المفصل (MRI Arthrogram)، المعيار الذهبي لتقييم سلامة الرباط الجانبي الزندي، وأمراض مجموعة العضلات القابضة والباسطة، والإصابات المرتبطة داخل المفصل (مثل آفات الغضروف العظمي). يُظهر التمزق الكامل عدم استمرارية الرباط، بينما قد يُظهر التمزق الجزئي إشارة عالية داخل مادة الرباط. تُعد تسلسلات T2-weighted fat-saturated مفيدة بشكل خاص.
- الموجات فوق الصوتية الديناميكية (Dynamic Ultrasound) : تُستخدم بشكل متزايد للتقييم في الوقت الفعلي لتراخي الرباط الجانبي الزندي تحت إجهاد الانحراف الجانبي، ولتقييم ديناميكية العصب الزندي أثناء ثني المرفق.
من خلال هذا النهج التشخيصي الشامل، يتمكن الأستاذ الدكتور محمد هطيف من تحديد طبيعة الإصابة ومدى شدتها بدقة، مما يمهد الطريق لخطة علاج مخصصة وفعالة لعودة الرياضي إلى كامل لياقته.
خيارات العلاج المتاحة لآلام المرفق الإنسية
تتطلب إدارة آلام المرفق الإنسية الناتجة عن إجهاد الرمي نهجًا مخصصًا يعتمد على طبيعة الإصابة المحددة، وعمر المريض، ومستوى نشاطه، واستجابته للعلاج الأولي غير الجراحي. يقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من الخيارات العلاجية، بدءًا من التحفظي وحتى الجراحي المتقدم، لضمان أفضل النتائج لمرضاه في صنعاء.
العلاج غير الجراحي
يُعد العلاج غير الجراحي هو الخط الأول لمعظم أمراض المرفق الإنسية، خاصة عند الرياضيين غير مكتملي النمو أو أولئك الذين يعانون من عدم استقرار خفيف أو التهاب الأوتار.
- التهاب صفيحة النمو الإنسية : الراحة، تعديل النشاط، الأدوية المضادة للالتهاب، العلاج الطبيعي الذي يركز على التمدد والتقوية.
- التهاب/إجهاد مجموعة العضلات القابضة والباسطة : الراحة، تعديل النشاط، مضادات الالتهاب غير الستيرويدية (NSAIDs)، برامج تقوية لا مركزية، العلاجات الموضعية (مثل الموجات فوق الصوتية، الرحلان الأيوني). قد تُستخدم حقن البلازما الغنية بالصفائح الدموية (PRP) في الحالات المقاومة، على الرغم من أن الأدلة لا تزال مختلطة.
- التواء الرباط الجانبي الزندي (الدرجة الأولى/الثانية) : الراحة، استخدام دعامة للمرفق (مفصلية للحد من إجهاد الانحراف الجانبي)، العلاج الطبيعي الذي يركز على تقوية السلسلة الحركية، تثبيت الكتف، وتحليل ميكانيكا الرمي. برنامج عودة تدريجية للرمي.
- اعتلال العصب الزندي (خفيف) : تعديل النشاط، مضادات الالتهاب غير الستيرويدية، جبيرة ليلية في وضع البسط، تمارين انزلاق العصب، العلاج الطبيعي.
| فئة الإصابة | العلاج غير الجراحي |
|---|---|
| إصابة الرباط الجانبي الزندي | التواءات الدرجة الأولى/الثانية؛ تمزقات جزئية بدون عدم استقرار، تستجيب للعلاج الطبيعي، الدعامة، تعديل النشاط. الرياضيون غير مكتملي النمو المصابون بالتهاب صفيحة النمو بدون إصابة رباطية حقيقية. |
| مجموعة العضلات القابضة والباسطة | التهاب/إجهاد الأوتار: الراحة، مضادات الالتهاب غير الستيرويدية، تمارين تقوية لا مركزية، العلاج الطبيعي، PRP أحيانًا (مثير للجدل). |
| العصب الزندي | اعتلال عصبي خفيف: تعديل النشاط، مضادات الالتهاب غير الستيرويدية، جبيرة ليلية، تمارين انزلاق العصب. |
| أخرى | تكون نتوءات عظمية خفيفة بدون أعراض |
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك