دليلك الشامل لتمزقات الكفة المدورة الخلفية العضلة تحت الشوكة والمدورة الصغيرة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تمزقات الكفة المدورة الخلفية، التي تشمل العضلتين تحت الشوكة والمدورة الصغيرة، هي إصابات تؤثر على حركة الكتف واستقراره. يتضمن العلاج خيارات غير جراحية أو جراحية لإعادة ربط الأوتار الممزقة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا دقيقًا وعلاجًا متقدمًا لهذه الحالات لضمان أفضل النتائج.
الخلاصة الطبية السريعة: تمزقات الكفة المدورة الخلفية، التي تشمل العضلتين تحت الشوكة والمدورة الصغيرة، هي إصابات تؤثر على حركة الكتف واستقراره. يتضمن العلاج خيارات غير جراحية أو جراحية لإعادة ربط الأوتار الممزقة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا دقيقًا وعلاجًا متقدمًا لهذه الحالات لضمان أفضل النتائج.
مقدمة
يُعد مفصل الكتف من أكثر المفاصل تعقيدًا وحركة في جسم الإنسان، ويساهم في مجموعة واسعة من الأنشطة اليومية والرياضية. تلعب مجموعة عضلات الكفة المدورة دورًا حاسمًا في استقرار هذا المفصل وقوته، ولكنها للأسف عرضة للإصابات والتمزقات. بينما تُعد تمزقات العضلة فوق الشوكة هي الأكثر شيوعًا، فإن تمزقات العضلتين تحت الشوكة (Infraspinatus) والمدورة الصغيرة (Teres Minor) تمثل جزءًا حيويًا من أمراض الكفة المدورة الخلفية.
على الرغم من أن تمزقات هاتين العضلتين أقل شيوعًا كإصابات معزولة، إلا أنها تؤثر بشكل كبير على قدرة الكتف على الدوران الخارجي وتوفير الاستقرار الخلفي للمفصل. يمكن أن يؤدي أي خلل في هذه العضلات إلى ضعف كبير في وظيفة الكتف والطرف العلوي بشكل عام. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، المرجع الأول في تشخيص وعلاج هذه التمزقات الدقيقة والمعقدة، مستندًا إلى خبرته الأكاديمية والسريرية الواسعة لتقديم أفضل رعاية ممكنة لمرضاه.
إن فهم الفروق الدقيقة لهذه التمزقات أمر بالغ الأهمية، نظرًا لاعتباراتها التشريحية الفريدة، وتأثيراتها الميكانيكية الحيوية، ومتطلبات إعادة البناء التي غالبًا ما تكون صعبة. يهدف هذا الدليل الشامل إلى تزويد المرضى بفهم واضح وشامل لتمزقات الكفة المدورة الخلفية، بدءًا من التشريح والأسباب وصولًا إلى خيارات العلاج المتاحة وبرامج إعادة التأهيل، مع تسليط الضوء على النهج المتخصص الذي يقدمه الأستاذ الدكتور محمد هطيف في هذا المجال.
من الناحية الوبائية، فإن الغالبية العظمى من تمزقات الكفة المدورة تشمل العضلة فوق الشوكة، سواء كانت معزولة أو كجزء من تمزق متعدد الأوتار. تعد تمزقات العضلة تحت الشوكة المعزولة نادرة، وتشكل نسبة صغيرة (على سبيل المثال، 2-10%) من جميع أمراض الكفة المدورة. أما تمزقات العضلة المدورة الصغيرة فهي أقل تكرارًا ككيان معزول، وعادة ما تحدث في سياق تمزقات الكفة المدورة الخلفية العلوية الضخمة، خاصة تلك التي تشمل العضلة تحت الشوكة.
عند وجودها، غالبًا ما تكون تمزقات العضلة تحت الشوكة والعضلة المدورة الصغيرة ذات منشأ تنكسي، مرتبطة بالانحشار المزمن، أو تنكس الأوتار المرتبط بالعمر، أو الإفراط في الاستخدام. في حين أن التمزقات الرضحية (الناتجة عن إصابة) أقل شيوعًا، إلا أنها يمكن أن تحدث مع الدوران الخارجي القوي ضد المقاومة أو الصدمة الخلفية المباشرة، خاصة لدى الأفراد الأصغر سنًا والنشطين. تتطلب هذه التمزقات الرضحية تقييمًا وتدخلًا في الوقت المناسب نظرًا لاحتمال انكماش الوتر وتغلغل الدهون إذا تأخر العلاج. إن التعرف على هذه التمزقات الخلفية المحددة وفهمها أمر حيوي لتحسين دقة التشخيص والتخطيط الجراحي ونتائج ما بعد الجراحة.
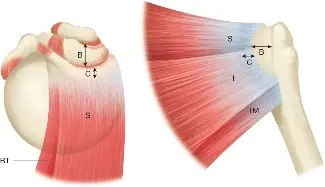
التشريح والوظيفة
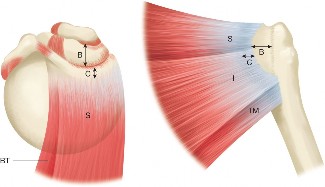
تشكل العضلتان تحت الشوكة والمدورة الصغيرة المكونات الخلفية للكفة المدورة، وتلعبان أدوارًا حاسمة في استقرار المفصل الحقاني العضدي (مفصل الكتف) والدوران الخارجي للذراع. فهم تشريح هاتين العضلتين ضروري لفهم كيفية تأثير التمزقات على وظيفة الكتف.
العضلة تحت الشوكة (Infraspinatus)
- المنشأ: تنشأ هذه العضلة من الحفرة تحت الشوكة في لوح الكتف. هذا المنشأ الواسع يمتد من قاعدة شوكة لوح الكتف سفليًا إلى الحافة الخلفية للتجويف الحقاني جانبيًا.
- الاندغام: تندغم في الوجه الأوسط للحديبة الكبرى لعظم العضد. الوتر عريض ويساهم بشكل كبير في مساحة الكفة المدورة الخلفية.
- التعصيب: تُعصّب بواسطة العصب فوق الكتفي (C5, C6)، وهو فرع من الجذع العلوي للضفيرة العضدية. يمر العصب عبر الثلمة الشوكية الحقانية لتغذية العضلة تحت الشوكة. يمكن أن تؤدي إصابة العصب فوق الكتفي، خاصة عند الثلمة الشوكية الحقانية، إلى ضمور وضعف معزول في العضلة تحت الشوكة، مما يحاكي التمزق.
- الإمداد الدموي: يأتي بشكل أساسي من الشريان فوق الكتفي والشريان المنعطف الكتفي.
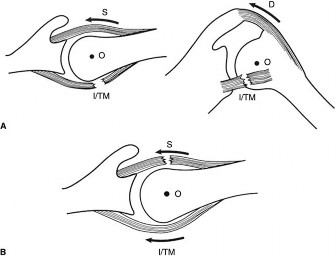
- الوظيفة: هي المحرك الأساسي للدوران الخارجي لعظم العضد، وتساعد في تثبيت رأس عظم العضد مقابل التجويف الحقاني.
العضلة المدورة الصغيرة (Teres Minor)
- المنشأ: تنشأ من الحافة الجانبية للوح الكتف، وتحديدًا الثلثين العلويين من الجانب الخلفي للحافة الجانبية.
- الاندغام: تندغم في الوجه السفلي للحديبة الكبرى لعظم العضد، مباشرة أسفل اندغام العضلة تحت الشوكة.
- التعصيب: تُعصّب بواسطة الفرع الخلفي للعصب الإبطي (C5, C6). يلتف العصب الإبطي، بعد خروجه من الفراغ الرباعي، حول عنق عظم العضد الجراحي ويزود فروعًا للعضلة المدورة الصغيرة.
- الإمداد الدموي: يأتي من الشريان المنعطف الكتفي والشريان المنعطف العضدي الخلفي.
- الوظيفة: تساعد العضلة تحت الشوكة في الدوران الخارجي، وهي مثبت رئيسي لرأس عظم العضد، خاصة في منع الانخلاع الخلفي السفلي. غالبًا ما يُشار إليها باسم "العضلة الشقيقة" للعضلة الدالية نظرًا لتعصيبها المشترك من العصب الإبطي.
إن العلاقة التشريحية بين هذه الأوتار والهياكل المحيطة بها حاسمة أثناء الإصلاح الجراحي. غالبًا ما يمتزج وتر العضلة تحت الشوكة مع المحفظة الخلفية، ويمكن أن تمتد التمزقات إلى مركب المحفظة. تقع المنطقة الحرجة لإصلاح الكفة الخلفية بالقرب من الغضروف المفصلي لرأس عظم العضد والهياكل العصبية الوعائية. يجب احترام الفاصل بين العضلة تحت الشوكة والعضلة المدورة الصغيرة، على الرغم من أنه أقل شيوعًا كفاصل للوصول، لتجنب الإصابة العرضية.
تُعد الحديبة الكبرى الخلفية هي منطقة الاندغام الأساسية لهذه الأوتار. يعد فهم الأوجه المحددة - العضلة فوق الشوكة في الوجه العلوي، والعضلة تحت الشوكة في الوجه الأوسط، والعضلة المدورة الصغيرة في الوجه السفلي - أمرًا بالغ الأهمية لإعادة الوضع التشريحي والتثبيت.
الدور الحيوي في حركة واستقرار الكتف
تُعد العضلتان تحت الشوكة والمدورة الصغيرة جزءًا لا يتجزأ من الاستقرار الديناميكي والحركة المنسقة لمفصل الكتف.
- الدوران الخارجي: معًا، هما المحركان الأساسيان للدوران الخارجي للكتف. يؤدي أي نقص في أيهما، خاصة العضلة تحت الشوكة، إلى ضعف كبير في الدوران الخارجي، مما يتجلى في علامة تأخر الدوران الخارجي أو "علامة هورنبلور" في حالة وجود إصابة كبيرة في العضلة المدورة الصغيرة.
- استقرار المفصل الحقاني العضدي: تشكل هذه العضلات، جنبًا إلى جنب مع عضلات الكفة المدورة الأخرى، زوجًا قسريًا يضغط ويركز رأس عظم العضد داخل التجويف الحقاني أثناء رفع الذراع. هذا يمنع الهجرة العلوية لرأس عظم العضد أثناء انقباض العضلة الدالية. في حالات تمزقات الكفة الخلفية، خاصة التمزقات الضخمة، يتأثر هذا التأثير المركزي، مما قد يؤدي إلى هجرة خلفية علوية لرأس عظم العضد والتهاب المفاصل الحقاني العضدي (اعتلال المفاصل الناتج عن تمزق الكفة).
- الاستقرار الخلفي: تلعب العضلة المدورة الصغيرة، نظرًا لاندغامها السفلي وتعصيبها من العصب الإبطي، دورًا فريدًا في منع الانخلاع الخلفي والسفلي لرأس عظم العضد. تعد سلامتها مهمة بشكل خاص في الحالات التي تنطوي على عدم استقرار خلفي أو نقص.
- ضمور العضلات وتغلغل الدهون: التمزقات المزمنة، خاصة تلك التي تعاني من انكماش كبير، معرضة لضمور العضلات وتغلغل الدهون (يتم تقييمها بواسطة تصنيف جوتالييه في التصوير بالرنين المغناطيسي). تؤثر هذه العملية التي لا رجعة فيها بشكل كبير على جودة العضلات، وحركة الأوتار، والنجاح طويل الأمد للإصلاحات، مما يؤدي غالبًا إلى ارتفاع معدلات إعادة التمزق ونتائج وظيفية أسوأ. يؤكد فهم هذه العواقب الميكانيكية الحيوية على أهمية التشخيص في الوقت المناسب والتدخل الجراحي المناسب للتمزقات المصحوبة بأعراض.
الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي قد تؤدي إلى تمزقات في العضلتين تحت الشوكة والمدورة الصغيرة. فهم هذه العوامل يساعد في الوقاية والتشخيص المبكر.
الأسباب الشائعة
- التنكس المرتبط بالعمر: مع التقدم في العمر، تتدهور جودة الأوتار بشكل طبيعي، مما يجعلها أكثر عرضة للتمزق حتى مع الإجهاد البسيط أو الأنشطة اليومية. هذا هو السبب الأكثر شيوعًا للتمزقات في الكفة المدورة بشكل عام.
- الانحشار المزمن (Impingement): يحدث عندما ينحشر وتر الكفة المدورة بين رأس عظم العضد والنتوء الأخرمي (جزء من لوح الكتف) أثناء حركة الذراع. يمكن أن يؤدي هذا الاحتكاك المستمر إلى تآكل الأوتار وضعفها، مما يزيد من خطر التمزق.
- الإفراط في الاستخدام (Overuse): الأنشطة المتكررة التي تتطلب رفع الذراع فوق مستوى الرأس أو الدوران الخارجي القوي، مثل رمي الكرة في الرياضات أو بعض المهن، يمكن أن تضع ضغطًا مفرطًا على هذه الأوتار وتؤدي إلى تمزقات تدريجية.
-
الإصابات الرضحية (Traumatic Tears):
على الرغم من أنها أقل شيوعًا لهذه العضلات تحديدًا، إلا أن التمزقات الحادة يمكن أن تحدث نتيجة:
- الدوران الخارجي القوي ضد مقاومة: كما يحدث عند محاولة إيقاف سقوط شيء ثقيل أو عند التعرض لضربة مفاجئة على الذراع الممدودة.
- الصدمة الخلفية المباشرة للكتف: سقوط مباشر على الكتف أو حادث رياضي.
- هذه التمزقات الرضحية غالبًا ما تحدث في الأفراد الأصغر سنًا والأكثر نشاطًا وتتطلب تدخلًا سريعًا.
عوامل الخطر
- العمر: عامل الخطر الأكبر، حيث تزداد احتمالية تمزقات الكفة المدورة بشكل ملحوظ بعد سن الأربعين.
- المهن والرياضات: الأشخاص الذين يمارسون مهنًا تتطلب رفع الذراع بشكل متكرر (مثل الرسامين، عمال البناء) أو رياضيين يشاركون في رياضات تتطلب حركات علوية قوية (مثل لاعبي التنس، البيسبول، السباحين) هم أكثر عرضة للخطر.
- التاريخ المرضي: وجود تمزقات سابقة في الكفة المدورة أو مشاكل أخرى في الكتف يزيد من خطر الإصابات المستقبلية.
- التدخين: يُعتقد أن التدخين يؤثر سلبًا على تدفق الدم إلى الأوتار، مما يضعفها ويقلل من قدرتها على الشفاء.
- بعض الحالات الطبية: مثل مرض السكري، يمكن أن تؤثر على جودة الأوتار وتزيد من خطر التمزقات.
- التشريح غير الطبيعي: مثل وجود نتوء أخرمي معقوف (Type II or III acromion) يمكن أن يزيد من الانحشار والاحتكاك على الأوتار.
يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص المبكر وفهم الأسباب الكامنة وراء تمزقات الكفة المدورة الخلفية أمر حيوي لوضع خطة علاج فعالة ومنع تفاقم الحالة، خاصة مع خطر ضمور العضلات وتغلغل الدهون في التمزقات المزمنة، وهي عملية لا رجعة فيها تؤثر سلبًا على نتائج الإصلاح الجراحي.
الأعراض والعلامات
يمكن أن تتراوح أعراض تمزقات العضلة تحت الشوكة والمدورة الصغيرة من الألم الخفيف إلى الضعف الشديد وعدم القدرة على تحريك الكتف بشكل طبيعي. من المهم التعرف على هذه الأعراض لطلب المساعدة الطبية في الوقت المناسب.
الأعراض الشائعة
-
الألم:
- الموقع: غالبًا ما يكون الألم في الجزء الخلفي والجانبي من الكتف، وقد يمتد إلى الجزء العلوي من الذراع.
- النوع: يمكن أن يكون الألم حادًا ومفاجئًا في التمزقات الرضحية، أو مزمنًا ومتقطعًا في التمزقات التنكسية.
- التفاقم: يزداد الألم سوءًا مع الأنشطة التي تتطلب الدوران الخارجي للكتف أو رفع الذراع فوق مستوى الرأس.
- ألم ليلي: كثير من المرضى يبلغون عن ألم يوقظهم من النوم، خاصة عند النوم على الكتف المصاب.
-
الضعف:
- ضعف الدوران الخارجي: يُعد الضعف في تدوير الذراع إلى الخارج هو العرض الأكثر تميزًا لتمزقات العضلة تحت الشوكة والمدورة الصغيرة. قد يجد المريض صعوبة في فتح الأبواب، أو تمشيط الشعر، أو الوصول إلى الأشياء خلف الظهر.
- ضعف عام في الكتف: قد يؤثر الضعف أيضًا على القدرة على رفع الذراع أو أداء المهام اليومية التي تتطلب قوة الكتف.
-
محدودية الحركة:
- قد يجد المريض صعوبة في تحقيق نطاق كامل من الحركة في الكتف، خاصة في الدوران الخارجي.
- يمكن أن تتسبب التمزقات المزمنة في تصلب الكتف وتقييد جميع حركات المفصل.
- صوت طقطقة أو فرقعة: قد يسمع بعض المرضى صوت طقطقة أو فرقعة عند تحريك الكتف، خاصة بعد إصابة حادة.
- ضمور العضلات: في الحالات المزمنة، خاصة مع التمزقات الكبيرة وغير المعالجة، قد يلاحظ المريض ضمورًا (نقصًا في حجم) العضلات في منطقة الحفرة تحت الشوكة، مما يشير إلى ضعف العضلة تحت الشوكة.
العلامات السريرية التي يبحث عنها الأستاذ الدكتور محمد هطيف
أثناء الفحص السريري، يبحث الأستاذ الدكتور محمد هطيف عن علامات محددة تشير إلى تمزق في الكفة المدورة الخلفية:
- علامة تأخر الدوران الخارجي (External Rotation Lag Sign): إذا لم يتمكن المريض من الحفاظ على وضع الدوران الخارجي للذراع الذي يضعه الطبيب، فهذا يشير بقوة إلى تمزق في العضلة تحت الشوكة.
- علامة هورنبلور (Hornblower's Sign): تُستخدم لتقييم العضلة المدورة الصغيرة. يطلب الطبيب من المريض رفع الذراع إلى 90 درجة في الاختطاف و 90 درجة في الدوران الخارجي، ثم يطلب منه مقاومة الدوران الداخلي. إذا لم يتمكن المريض من الحفاظ على هذا الوضع أو مقاومة الدوران الداخلي، فهذا يشير إلى ضعف في العضلة المدورة الصغيرة.
- الضعف الموضوعي: يتم قياس قوة الدوران الخارجي للكتف باستخدام اختبارات مقاومة محددة.
- الفحص البصري والجس: ملاحظة أي ضمور عضلي أو إيلام عند الجس فوق الحديبة الكبرى الخلفية.
يُعد الفحص السريري الدقيق الذي يجريه الأستاذ الدكتور محمد هطيف خطوة أولى حاسمة في تحديد مدى الإصابة وتوجيه الفحوصات التصويرية اللازمة للوصول إلى تشخيص نهائي.
التشخيص الدقيق
لضمان خطة علاج فعالة، يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل للتشخيص، يجمع بين التقييم السريري الدقيق وأحدث تقنيات التصوير. هذا النهج يضمن تحديد موقع التمزق وحجمه وخصائصه بدقة، بالإضافة إلى أي إصابات مصاحبة.
التقييم السريري
-
التاريخ المرضي المفصل:
- يبدأ الأستاذ الدكتور محمد هطيف بسؤال المريض عن تفاصيل الإصابة (إذا كانت رضحية)، ومدة الأعراض، والعلاجات السابقة، وخصائص الألم (متى يزداد سوءًا، ما الذي يخففه)، والقيود الوظيفية (صعوبة في الأنشطة اليومية، الرياضة، النوم).
- يتم التركيز بشكل خاص على ضعف الدوران الخارجي وأنشطة رفع الذراع فوق الرأس.
-
الفحص البدني الشامل:
- المعاينة: يبحث الأستاذ الدكتور محمد هطيف عن أي ضمور في منطقة الحفرة تحت الشوكة (مما يشير إلى تمزق مزمن في العضلة تحت الشوكة أو مشكلة في العصب فوق الكتفي).
- الجس: يتم جس الجزء الخلفي من الحديبة الكبرى لعظم العضد بحثًا عن أي إيلام.
- نطاق الحركة (ROM): يتم تقييم نطاق الحركة النشط والسلبي للكتف في جميع الاتجاهات (الثني الأمامي، الاختطاف، الدوران الداخلي والخارجي). يتم ملاحظة أي فقدان في الدوران الخارجي.
- اختبارات القوة: يتم تقييم قوة العضلة الدالية، والعضلة فوق الشوكة (اختبار جوب)، والعضلة تحت الشوكة (مقاومة الدوران الخارجي في الوضع المحايد و 90 درجة من الاختطاف)، والعضلة المدورة الصغيرة (علامة هورنبلور - مقاومة الدوران الخارجي في 90 درجة من الاختطاف و 90 درجة من الدوران الخارجي).
- الاختبارات الخاصة: علامة تأخر الدوران الخارجي (للعضلة تحت الشوكة) وعلامة السقوط (للعضلة المدورة الصغيرة) تعتبران اختبارات عالية التحديد للتمزقات الكاملة السماكة.
- اختبارات الانحشار والاستقرار: لتحديد أي مشاكل مصاحبة.
الفحوصات التصويرية
-
الأشعة السينية العادية (Plain Radiographs):
- تُؤخذ صور بالأشعة السينية للكتف (AP، Y-scapular، Axillary views).
- تساعد في تقييم شكل الأخرم (مثل الأخرم من النوع II أو III الذي قد يسبب الانحشار)، والتهاب مفصل الأخرمي الترقوي، والتهاب المفصل الحقاني العضدي (خاصة هجرة رأس عظم العضد العلوية)، والنتوءات العظمية.
- لا تظهر الأشعة السينية الأوتار الممزقة بشكل مباشر، لكنها تساعد في استبعاد مشاكل العظام الأخرى.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم الأنسجة الرخوة في الكتف.
-
يُقيم الأستاذ الدكتور محمد هطيف صور الرنين المغناطيسي لتحديد:
- موقع وحجم ونمط التمزق: ما إذا كان التمزق كاملاً أو جزئيًا، وشكله (هلالي، على شكل حرف L، أو على شكل حرف U).
- انكماش الوتر: يُقاس بالملليمترات من منطقة الاندغام أو بالنسبة للتجويف الحقاني (تصنيف باتي).
- جودة بطن العضلة: تغلغل الدهون في العضلة (تصنيف جوتالييه I-IV) وضمور العضلة. هذه مؤشرات حاسمة للتشخيص والإنذار.
- الأمراض المصاحبة: تمزقات الشفا، أمراض وتر العضلة ذات الرأسين، آفات الغضاريف الحقانية العضدية، وانضغاط العصب فوق الكتفي (مثل الخراجات حول الشفا في الثلمة الشوكية الحقانية).
-
تصوير المفاصل المقطعي المحوسب (CT Arthrogram):
- يُستخدم في الحالات المعقدة، خاصة عند إعادة الإصلاح، أو عندما يكون التصوير بالرنين المغناطيسي ممنوعًا.
- يوفر تفاصيل ممتازة للعظام وتصويرًا للغضروف المفصلي، بالإضافة إلى تصوير غير مباشر لتمزقات الكفة.
يؤكد الأستاذ الدكتور محمد هطيف أن التشخيص الدقيق هو حجر الزاوية في تحديد خطة العلاج الأنسب، سواء كانت تحفظية أو جراحية، ويسعى دائمًا لتقديم أحدث وأدق وسائل التشخيص لمرضاه في صنعاء.
خيارات العلاج المتاحة
يعتمد قرار المضي قدمًا في العلاج الجراحي أو غير الجراحي لتمزقات العضلة تحت الشوكة والمدورة الصغيرة على عدة عوامل، بما في ذلك حالة المريض، وخصائص التمزق، ومتطلباته الوظيفية. يقدم الأستاذ الدكتور محمد هطيف تقييمًا فرديًا لكل حالة لوضع خطة العلاج الأنسب.
العلاج غير الجراحي
يُعد العلاج غير الجراحي الخيار الأول للعديد من المرضى، خاصة في الحالات الأقل شدة.
- الراحة وتعديل النشاط: تجنب الأنشطة التي تزيد الألم أو تضغط على الكتف.
- العلاج الطبيعي: برنامج مكثف لتقوية عضلات الكت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك