الدليل الطبي الشامل لعلاج إصابات الرباط الصليبي الخلفي
الخلاصة الطبية
إصابة الرباط الصليبي الخلفي هي تمزق في أحد الأربطة الرئيسية الداعمة للركبة. يعتمد العلاج على درجة التمزق ويشمل العلاج التحفظي بالتمارين والدعامات للإصابات البسيطة، أو التدخل الجراحي للحالات الشديدة والكسور القلعية لضمان استقرار المفصل ومنع الخشونة المبكرة.
الخلاصة الطبية السريعة: إصابة الرباط الصليبي الخلفي هي تمزق في أحد الأربطة الرئيسية الداعمة للركبة. يعتمد العلاج على درجة التمزق ويشمل العلاج التحفظي بالتمارين والدعامات للإصابات البسيطة، أو التدخل الجراحي للحالات الشديدة والكسور القلعية لضمان استقرار المفصل ومنع الخشونة المبكرة.
مقدمة
تعد إصابة الرباط الصليبي الخلفي من الحالات الطبية التي تتطلب فهما دقيقا وتقييما شاملا لضمان اختيار المسار العلاجي الأمثل للمريض. على عكس إصابات الركبة الشائعة الأخرى، يعتبر علاج هذا الرباط من أكثر المواضيع التي تشهد نقاشا مستمرا في أوساط جراحة العظام الحديثة. يرجع هذا النقاش بشكل أساسي إلى أن التاريخ الطبيعي لتطور هذه الإصابة لم يكن مفهوما بالكامل في الماضي، بالإضافة إلى تباين نتائج الدراسات الطبية التي تتابع المرضى لفترات متفاوتة.
إن النسبة الحقيقية لحدوث هذه الإصابة غير معروفة بدقة، حيث تشير التقديرات الطبية إلى أنها تشكل ما بين ثلاثة إلى عشرين بالمائة من إجمالي إصابات أربطة الركبة. والسبب في هذا التفاوت هو أن العديد من الإصابات المعزولة في هذا الرباط تمر دون أن يلاحظها المريض أو لا تسبب أعراضا سريرية واضحة تدفعه لزيارة الطبيب. في هذا الدليل الطبي الشامل، سنأخذ بيدك خطوة بخطوة لفهم كل ما يتعلق بهذه الإصابة، بدءا من طبيعة وتكوين مفصل الركبة، وصولا إلى أحدث ما توصل إليه الطب في خيارات العلاج الجراحي والتحفظي، لتتمكن من اتخاذ القرار الصحيح المبني على أسس علمية صلبة.
التشريح
لفهم طبيعة الإصابة وكيفية علاجها، يجب أولا التعرف على البنية التشريحية المعقدة لمفصل الركبة. يعتبر الرباط الصليبي الخلفي أحد أهم الأربطة الأربعة الرئيسية التي تحافظ على استقرار الركبة. يقع هذا الرباط في الجزء الخلفي من المفصل، ويتقاطع مع الرباط الصليبي الأمامي ليشكل حرف إكس باللغة الإنجليزية.
الوظيفة الأساسية لهذا الرباط هي منع عظمة الزند أو قصبة الساق من الانزلاق للخلف أسفل عظمة الفخذ. عندما يتعرض هذا الرباط للتمزق، يحدث خلل في الميكانيكا الحيوية لمفصل الركبة. وقد أثبتت الدراسات الحيوية الدقيقة أن تمزق هذا الرباط يؤدي إلى خلع جزئي خلفي لعظمة الساق. وخلال الأنشطة اليومية التي تتطلب ثني الركبة بشكل كبير، مثل صعود أو نزول الدرج، تضطر صابونة الركبة والرباط الرضفي إلى تحمل عبء هائل لمقاومة هذا الانزلاق الخلفي.
هذا التغير في ميكانيكية الحركة يؤدي إلى تقصير ذراع العزم لمجموعة عضلات الفخذ الأمامية، مما يقلل من كفاءتها الميكانيكية. وقد أظهرت دراسات التصوير بالرنين المغناطيسي المفتوح أثناء تحمل الوزن أن هذا التمزق يغير من حركية الركبة بالكامل، حيث يستمر الخلع الجزئي الخلفي في الجزء الداخلي من الساق، مما يؤدي إلى زيادة الضغط بشكل كبير على الغضاريف ومفصل الصابونة.
الأسباب
تحدث إصابات الرباط الصليبي الخلفي عادة نتيجة تعرض الركبة لقوة هائلة ومفاجئة. نظرا لقوة ومتانة هذا الرباط مقارنة بالرباط الصليبي الأمامي، فإن تمزقه يتطلب طاقة حركية عالية. من أهم العوامل والمواقف التي تؤدي إلى هذه الإصابة ما يلي
أولا حوادث السير والمرور حيث تعتبر من أشهر الأسباب، وتعرف طبيا بإصابة لوحة القيادة. تحدث هذه الإصابة عندما يكون الشخص جالسا في السيارة وتصطدم ركبته المثنية بقوة بلوحة القيادة الأمامية أثناء حادث تصادم، مما يدفع عظمة الساق بقوة إلى الخلف ويؤدي إلى تمزق الرباط.
ثانيا الإصابات الرياضية العنيفة وتحدث غالبا في الرياضات التي تتطلب احتكاكا جسديا قويا مثل كرة القدم أو الرجبي. يمكن أن تحدث الإصابة عندما يقع اللاعب على ركبته وهي في وضعية الثني، وتتجه أصابع القدم نحو الأسفل، مما يسلط قوة هائلة على الجزء العلوي من عظمة الساق ويدفعها للخلف.
ثالثا السقوط من ارتفاعات عالية أو التعرض لثني مفرط وعنيف لمفصل الركبة يتجاوز المدى الحركي الطبيعي، مما يؤدي إلى استطالة ألياف الرباط ومن ثم تمزقها، وقد يصاحب ذلك في الحالات الشديدة خلع كامل لمفصل الركبة.
الأعراض
تختلف الأعراض التي يشعر بها المريض بناء على شدة الإصابة وما إذا كانت إصابة معزولة في الرباط الصليبي الخلفي فقط، أم أنها مصحوبة بتمزق في أربطة أو غضاريف أخرى. من المثير للاهتمام أن العديد من المرضى الذين يعانون من إصابات معزولة قد لا يشعرون بأعراض حادة في البداية، وقد يكون عدم الاستقرار الوظيفي في الركبة في مراحله الأولى ضئيلا جدا.
في المرحلة الحادة فور وقوع الإصابة، قد يشعر المريض بألم وتورم خفيف إلى متوسط في الركبة، مع صعوبة في ثني المفصل بالكامل أو تحميل الوزن عليه. ومع ذلك، فإن الخطر الحقيقي يكمن في التطور التدريجي للأعراض على المدى الطويل.
وقد قسم الخبراء التطور الطبيعي لتمزق الرباط الصليبي الخلفي المعزول إلى ثلاث مراحل زمنية رئيسية
* مرحلة التكيف الوظيفي وتستمر من ثلاثة إلى ثمانية عشر شهرا، حيث يحاول الجسم التأقلم مع غياب الرباط.
* مرحلة التحمل الوظيفي وتستمر من خمسة عشر إلى عشرين عاما، حيث يعيش المريض حياة شبه طبيعية مع بعض الأعراض المتقطعة.
* مرحلة التدهور وتآكل الغضاريف وتحدث عادة بعد مرور خمسة وعشرين عاما، وتتميز بظهور أعراض الخشونة المتقدمة.
بمرور الوقت، يبدأ المريض في الشعور بألم عند المشي لمسافات طويلة، أو عند الوقوف لفترات ممتدة، أو أثناء صعود الدرج والنزول منه. كما يعاني البعض من تيبس في الركبة وشعور بعدم الثبات أو خيانة الركبة أثناء الحركة، وهو ما ينتج عن القوى غير الطبيعية التي تؤثر سلبا على الأسطح الغضروفية في جميع أجزاء المفصل.
التشخيص
يعتبر التشخيص الدقيق حجر الأساس في تحديد خطة العلاج المناسبة. يبدأ الطبيب المختص بأخذ التاريخ الطبي المفصل لمعرفة كيفية حدوث الإصابة وتوقيتها، ثم ينتقل إلى الفحص السريري الدقيق.
يعتمد الفحص السريري بشكل كبير على اختبار السحب الخلفي، حيث يقوم الطبيب بثني ركبة المريض ومحاولة دفع عظمة الساق للخلف لتقييم مقدار الانزلاق. يتم تصنيف الإصابة بناء على مقدار هذا الانزلاق إلى درجات، حيث تعتبر الدرجة الأولى والثانية انزلاقا يقل عن عشرة ملليمترات. كما يقوم الطبيب بفحص الركبة لاستبعاد وجود أي ارتخاء دوراني غير طبيعي أو إصابات مصاحبة في الأربطة الجانبية.
للتأكيد التشخيصي، يعتبر التصوير بالرنين المغناطيسي الأداة الأكثر دقة. لا يقتصر دور الرنين المغناطيسي على تأكيد تمزق الرباط فحسب، بل يساعد في تحديد ما إذا كان التمزق جزئيا أم كليا، وتقييم حالة الغضاريف الهلالية والأسطح المفصلية. وقد أظهرت الدراسات أن الرنين المغناطيسي يمكنه تتبع عملية التئام التمزقات الجزئية خلال ستة أشهر من الإصابة. في بعض الحالات المعقدة، قد يتم اللجوء إلى التنظير المفصلي لتقييم الحالة المرضية داخل المفصل بدقة قبل الشروع في أي إجراء جراحي.
العلاج
يعتبر اختيار طريقة العلاج المناسبة لإصابة الرباط الصليبي الخلفي من القرارات الطبية الدقيقة التي تعتمد على فهم عميق للتاريخ الطبيعي للإصابة والنتائج طويلة المدى للخيارات المتاحة. يتم تقسيم العلاج بشكل رئيسي إلى مسارين أساسيين هما العلاج التحفظي والعلاج الجراحي.
العلاج التحفظي
تاريخيا، يوصي معظم جراحي العظام باتباع نهج العلاج التحفظي غير الجراحي لحالات التمزق المعزول في الرباط الصليبي الخلفي، خاصة في الإصابات من الدرجة الأولى والثانية. وقد أثبتت الدراسات أن هذه الدرجات تستجيب بشكل ممتاز للعلاج التحفظي على المدى القصير، حيث يمكن للتمزقات الجزئية أن تلتئم خلال ستة أشهر مع انخفاض ملحوظ في ارتخاء الركبة.
تتضمن المعايير الطبية لاختيار العلاج التحفظي ما يلي
* أن يكون الانزلاق الخلفي للساق أقل من عشرة ملليمترات.
* ألا يتجاوز الارتخاء الدوراني غير الطبيعي خمس درجات.
* عدم وجود إصابات مصاحبة ذات أهمية في الأربطة الجانبية للركبة.
يعتمد هذا العلاج على برامج التأهيل المتخصصة التي تهدف إلى تقوية العضلات المحيطة بالركبة، وخاصة العضلة الرباعية الأمامية للفخذ، لتعويض غياب الرباط وتقليل الانزلاق الخلفي للساق. تشير التقارير الطبية إلى أن حوالي خمسة وثمانين بالمائة من المرضى يتمكنون من العودة إلى أنشطتهم الرياضية بعد الخضوع لبرنامج تأهيلي متكامل، بغض النظر عن درجة الارتخاء الموضوعية في الركبة.
في بعض الحالات المزمنة التي تعاني من أعراض، قد يوصي الطبيب باستخدام دعامة مخصصة للرباط الصليبي الخلفي لفترة تجريبية. إذا أدت هذه الدعامة إلى اختفاء الأعراض أو تقليلها بشكل كبير، فقد يكون ذلك مؤشرا على أن الارتخاء هو السبب الرئيسي للألم، مما قد يفتح الباب للتفكير في الخيارات الجراحية لاحقا إذا لزم الأمر. ومع ذلك، يجب متابعة المرضى الذين يتلقون علاجا تحفظيا عن كثب لمراقبة أي علامات مبكرة لتدهور وظيفة الركبة أو ظهور تغيرات تنكسية وخشونة في المفصل.
العلاج الجراحي
يتم اللجوء إلى التدخل الجراحي في حالات محددة تتطلب استعادة الاستقرار الميكانيكي للركبة. يفضل الجراحون عادة تأخير العملية الجراحية لمدة أسبوع إلى أسبوعين بعد الإصابة، وذلك للسماح للتفاعلات الالتهابية المؤلمة داخل المفصل بالهدوء، ولإعطاء المريض فرصة لاستعادة المدى الحركي الكامل للركبة وبعض القوة العضلية.
تعتبر الجراحة الخيار الأمثل في الحالات التالية
* الرياضيون المحترفون الذين يعانون من تمزق معزول من الدرجة الثانية أو أكثر ويتطلبون أداء حركيا عاليا.
* حالات الخلع الكامل لمفصل الركبة، حيث قد ينفصل الرباط بالكامل عن منشأه في عظمة الفخذ، وفي هذه الحالات تعطي الخياطة الجراحية المباشرة نتائج جيدة.
* الإصابات المصحوبة بكسور قلعية، حيث ينفصل الرباط مع قطعة عظمية من الساق.
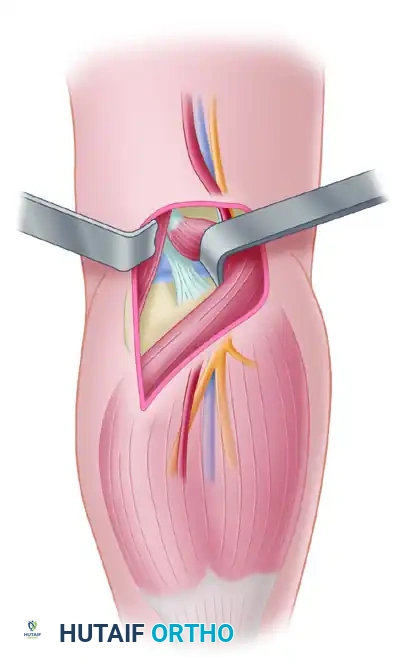
تختلف التقنيات الجراحية بناء على طبيعة الإصابة. في حالات الكسور القلعية ذات الشظية العظمية الكبيرة، يتم إجراء رد مفتوح وتثبيت داخلي للكسر. أما إذا كانت الشظية العظمية صغيرة وكان الانزلاق الخلفي كبيرا، فيتم اللجوء إلى عملية إعادة بناء الرباط بالكامل باستخدام رقعة وترية.
تتم العديد من تقنيات إعادة البناء بمساعدة المنظار الجراحي لتحديد مواقع الأنفاق العظمية وتمرير الرقعة بدقة. وعلى الرغم من التقدم الكبير في التقنيات الجراحية، إلا أن النتائج طويلة المدى لعمليات إعادة البناء قد تكون غير متوقعة تماما. فقد أظهرت الدراسات أن الجراحة تقلل من الارتخاء الخلفي بشكل كبير، لكنها قد لا تقضي عليه تماما في جميع المرضى. علاوة على ذلك، لم تثبت الدراسات الحيوية بشكل قاطع أن إعادة البناء تمنع تطور خشونة المفصل أو تقلل من الضغوط العالية على مفصل الصابونة بشكل كامل مقارنة بالركبة السليمة.
التعافي
تعتبر مرحلة التعافي وإعادة التأهيل جزءا لا يتجزأ من نجاح أي خطة علاجية لإصابة الرباط الصليبي الخلفي، سواء كان العلاج تحفظيا أو جراحيا. الهدف الأساسي من التأهيل هو استعادة المدى الحركي الطبيعي، وبناء القوة العضلية، وتحسين التوازن العصبي العضلي لحماية المفصل من الإصابات المستقبلية.
في حالات العلاج التحفظي، يركز برنامج العلاج الطبيعي بشكل مكثف على تقوية العضلة الرباعية الأمامية للفخذ. تلعب هذه العضلة دورا حاسما في سحب عظمة الساق إلى الأمام، مما يعاكس الانزلاق الخلفي الناتج عن ضعف أو غياب الرباط الصليبي الخلفي. يبدأ المريض بتمارين خفيفة لا تضع ضغطا كبيرا على المفصل، ثم يتدرج نحو تمارين المقاومة وتحمل الوزن.
أما في حالات العلاج الجراحي، فإن بروتوكول التعافي يكون أكثر صرامة وتحديدا. يتم حماية الركبة في الأسابيع الأولى باستخدام دعامة خاصة تمنع الساق من الانزلاق للخلف وتحد من زاوية الثني. يمنع المريض من القيام بتمارين العضلة الخلفية للفخذ في المراحل الأولى لأن انقباضها يسحب الساق للخلف ويشكل ضغطا خطيرا على الرقعة الجراحية الجديدة.
تستغرق عملية التأهيل الكاملة للعودة إلى الأنشطة الرياضية التنافسية عادة ما بين ستة إلى تسعة أشهر، تتطلب خلالها التزاما تاما من المريض بتعليمات الطبيب وأخصائي العلاج الطبيعي. يجب أن يدرك المريض أن التعافي رحلة تحتاج إلى صبر ومثابرة، وأن العودة المبكرة للنشاط العنيف قد تعرض الركبة لانتكاسة خطيرة.
الأسئلة الشائعة
ما هي نسبة نجاح علاج الرباط الصليبي الخلفي بدون جراحة
تعتبر نسبة نجاح العلاج التحفظي عالية جدا في الإصابات من الدرجة الأولى والثانية، حيث تشير الدراسات إلى أن حوالي خمسة وثمانين بالمائة من المرضى يعودون لممارسة أنشطتهم الرياضية وحياتهم الطبيعية بعد الالتزام ببرنامج تأهيلي لتقوية عضلات الفخذ، خاصة العضلة الرباعية التي تعوض وظيفة الرباط المصاب.
هل يمكن المشي مع قطع الرباط الصليبي الخلفي
نعم، يمكن لمعظم المرضى المشي حتى مع وجود قطع كامل في الرباط الصليبي الخلفي. في البداية قد يكون المشي مصحوبا بألم وتورم، ولكن بعد زوال المرحلة الحادة، يستطيع المريض المشي بشكل شبه طبيعي، إلا أنه قد يواجه صعوبات أو ألما عند المشي لمسافات طويلة أو صعود ونزول الدرج.
متى نلجأ لعملية الرباط الصليبي الخلفي
نلجأ للتدخل الجراحي في حالات التمزق الشديد المصحوب بعدم استقرار واضح في الركبة، أو عند وجود إصابات أخرى مرافقة في أربطة الركبة الجانبية. كما تعتبر الجراحة ضرورية للرياضيين المحترفين، وفي حالات الكسور القلعية حيث ينفصل الرباط مع جزء من العظم، أو إذا فشل العلاج التحفظي في تخفيف الأعراض.
كم تستغرق مدة الشفاء من تمزق الرباط الصليبي الخلفي
تختلف مدة الشفاء بناء على نوع العلاج. في العلاج التحفظي، قد يستغرق الأمر من ثلاثة إلى ستة أشهر من العلاج الطبيعي للعودة للرياضة. أما في حالة التدخل الجراحي لإعادة بناء الرباط، فإن فترة التأهيل والشفاء الكامل تستغرق عادة ما بين ستة إلى تسعة أشهر للعودة الآمنة للأنشطة البدنية الشاقة.
ما الفرق بين الرباط الصليبي الأمامي والخلفي
يقع الرباطان في منتصف الركبة ويتقاطعان معا. الرباط الأمامي يمنع عظمة الساق من الانزلاق للأمام، بينما الرباط الخلفي يمنعها من الانزلاق للخلف وهو أقوى وأكثر سمكا من الأمامي. إصابات الرباط الأمامي أكثر شيوعا وتتطلب تدخلا جراحيا في أغلب الأحيان، بينما إصابات الخلفي أقل شيوعا وتستجيب غالبا للعلاج التحفظي.
هل تظهر اصابة الرباط الصليبي الخلفي في الاشعة السينية
الأشعة السينية العادية لا تظهر الأربطة والأنسجة الرخوة، لذا لا يمكنها تشخيص تمزق الرباط نفسه. ومع ذلك، يطلب الطبيب الأشعة السينية للتأكد من عدم وجود كسور عظمية، خاصة الكسور القلعية حيث ينفصل الرباط مع قطعة من العظم. التشخيص الدقيق للتمزق يتطلب إجراء تصوير بالرنين المغناطيسي.
ما هي مضاعفات اهمال علاج الرباط الصليبي الخلفي
إهمال العلاج والتأهيل يؤدي إلى تغيير في الميكانيكا الحيوية للركبة، مما يزيد الضغط بشكل كبير على الغضاريف ومفصل الصابونة. مع مرور الوقت، يؤدي هذا إلى تآكل الغضاريف وظهور خشونة الركبة المبكرة، مصحوبة بألم مزمن وتيبس وصعوبة في أداء الأنشطة اليومية مثل صعود الدرج والجلوس في وضعية القرفصاء.
هل يعود الرباط الصليبي الخلفي لطبيعته بعد التمزق
في حالات التمزق الجزئي والخلالي، أثبتت صور الرنين المغناطيسي أن الرباط لديه قدرة على الالتئام الذاتي خلال فترة ستة أشهر، مع تحسن ملحوظ في استقرار الركبة. أما في حالات التمزق الكلي، فإن الرباط لا يلتئم من تلقاء نفسه ليعود كما كان، ويعتمد استقرار الركبة حينها على قوة العضلات المحيطة أو التدخل الجراحي.
ما هو دور العلاج الطبيعي في اصابات الركبة
العلاج الطبيعي هو حجر الزاوية في علاج هذه الإصابات. يهدف إلى تقليل الألم والتورم، استعادة المدى الحركي الكامل للمفصل، والأهم من ذلك تقوية العضلة الرباعية الأمامية للفخذ التي تعمل كداعم أساسي يمنع انزلاق الساق للخلف، مما يعوض الضعف الناتج عن إصابة الرباط الصليبي الخلفي.
هل يمكن ممارسة الرياضة بعد اصابة الرباط الصليبي الخلفي
بالتأكيد يمكن العودة لممارسة الرياضة، ولكن يجب أن يتم ذلك تدريجيا وبعد إكمال برنامج التأهيل الطبيعي بالكامل واجتياز اختبارات القوة والثبات التي يجريها أخصائي العلاج الطبيعي. في بعض الحالات، قد ينصح الطبيب بارتداء دعامة رياضية مخصصة للركبة خلال الأشهر الأولى من العودة للعب لتوفير حماية إضافية للمفصل.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك