الدليل الشامل لعملية إعادة بناء الرباط الصليبي الخلفي
الخلاصة الطبية
عملية الرباط الصليبي الخلفي هي إجراء جراحي يهدف إلى استعادة استقرار الركبة بعد التعرض لتمزق شديد. يتم خلالها استخدام رقع قوية مثل وتر الرضفة أو وتر أخيل لتعويض الرباط التالف، مما يمنع الاحتكاك المبكر للمفصل ويضمن عودة المريض لحياته الطبيعية.
الخلاصة الطبية السريعة: عملية الرباط الصليبي الخلفي هي إجراء جراحي يهدف إلى استعادة استقرار الركبة بعد التعرض لتمزق شديد. يتم خلالها استخدام رقع قوية مثل وتر الرضفة أو وتر أخيل لتعويض الرباط التالف، مما يمنع الاحتكاك المبكر للمفصل ويضمن عودة المريض لحياته الطبيعية.
مقدمة عن عملية الرباط الصليبي الخلفي
يعد الرباط الصليبي الخلفي أحد أهم الأربطة الداعمة في مفصل الركبة، حيث يعمل كحاجز أساسي يمنع عظمة الساق من الانزلاق للخلف أسفل عظمة الفخذ، مما يوفر استقراراً ميكانيكياً حيوياً للركبة خلال كافة حركاتها. على الرغم من أن إصابات الرباط الصليبي الخلفي أقل شيوعاً من تمزق الرباط الصليبي الأمامي، إلا أنها غالباً ما تنتج عن حوادث قوية جداً، مثل اصطدام الركبة بلوحة القيادة أثناء حوادث السيارات، أو السقوط العنيف على الركبة وهي في حالة انثناء شديد.
عندما تفشل العلاجات التحفظية (غير الجراحية) في استعادة استقرار الركبة، أو في حالات الإصابات المتعددة لأربطة الركبة، تصبح عملية الرباط الصليبي الخلفي تدخلاً جراحياً حتمياً. يهدف هذا الإجراء إلى استعادة الحركة الطبيعية للمفصل، ومنع التدهور السريع للغضاريف الذي قد يؤدي إلى خشونة الركبة المبكرة.
تعتبر تقنيات إعادة البناء باستخدام الرقع الذاتية أو المأخوذة من متبرع، مثل وتر الرضفة العظمي أو وتر أخيل، المعيار الذهبي في هذا المجال، حيث توفر تثبيتاً صلباً وقوياً يعيد للركبة وظيفتها الكاملة. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الجراحة الدقيقة، بدءاً من التشريح وصولاً إلى مرحلة الشفاء التام.
تشريح الركبة ووظيفة الرباط الصليبي الخلفي
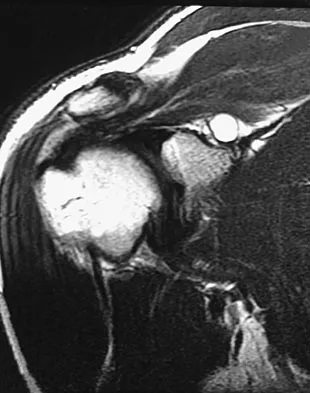
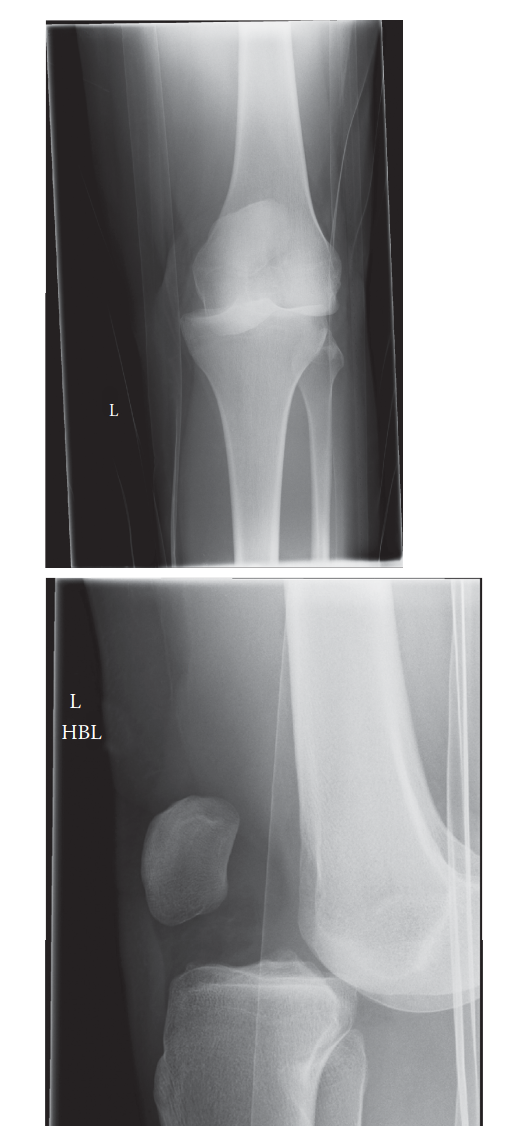
الفهم العميق لتشريح الركبة هو حجر الأساس لنجاح أي تدخل جراحي. ينشأ الرباط الصليبي الخلفي من الجزء الأمامي الجانبي للقمة الفخذية الداخلية (بروز عظمة الفخذ)، وينغرس في الجزء الخلفي من عظمة الساق، أسفل خط المفصل بحوالي 1 إلى 1.5 سنتيمتر.
يتكون هذا الرباط القوي من حزمتين وظيفيتين رئيسيتين تعملان بتناغم تام
* الحزمة الأمامية الجانبية وهي الحزمة الأكبر والأكثر صلابة، وتكون في أقصى درجات الشد عندما تكون الركبة مثنية، وتعمل كعائق رئيسي يمنع انزلاق الساق للخلف عند ثني الركبة بزاوية 90 درجة.
* الحزمة الخلفية الداخلية وهي أصغر حجماً، وتصل لأقصى درجات الشد عندما تكون الركبة مفرودة تماماً أو مثنية بشدة، وتوفر دعماً ثانوياً للمفصل.
من التحديات الجراحية الكبرى في هذه العملية هو تحديد موقع الرقعة بدقة متناهية. نظراً لأن الرباط الطبيعي يغطي مساحة واسعة، فإن تحقيق تطابق تام بنسبة مائة بالمائة أمر شبه مستحيل. ومع ذلك، يسعى الجراح الماهر لتحقيق وضعية شبه متطابقة، حيث أن موقع النفق العظمي في الفخذ يحدد مدى قوة شد الرقعة خلال حركة الركبة. انحراف الجراح ولو بمليمترات قليلة قد يؤدي إلى فشل الرقعة أو فقدان القدرة على ثني وفرد الركبة بشكل طبيعي.
أسباب تمزق الرباط الصليبي الخلفي وعوامل الخطر
تحدث إصابات الرباط الصليبي الخلفي عادة نتيجة تعرض الركبة لقوة هائلة ومفاجئة. من أبرز الأسباب التي تؤدي إلى هذه الإصابة
* حوادث السيارات وتعرف طبياً بإصابة لوحة القيادة، حيث تصطدم الركبة المثنية بقوة بلوحة القيادة في السيارة، مما يدفع عظمة الساق بقوة إلى الخلف ويؤدي لتمزق الرباط.
* الإصابات الرياضية وتحدث غالباً في الرياضات العنيفة مثل كرة القدم أو الرجبي، وذلك عند السقوط بقوة على ركبة مثنية مع توجيه القدم للأسفل.
* فرط التمدد وهو انثناء الركبة للخلف بشكل يتجاوز المدى الحركي الطبيعي، مما يضع ضغطاً هائلاً على الرباط الصليبي الخلفي ويؤدي لقطعه.
أعراض إصابة الرباط الصليبي الخلفي
تختلف الأعراض بناءً على شدة التمزق وما إذا كانت هناك أربطة أخرى مصابة في الركبة. في الغالب، يلاحظ المريض العلامات التالية
* ألم شديد في الجزء الخلفي من الركبة، يزداد سوءاً عند محاولة ثني الركبة أو صعود ونزول الدرج.
* تورم سريع يظهر عادة خلال الساعات القليلة الأولى بعد الإصابة.
* عدم استقرار الركبة وشعور المريض بأن ركبته تخونه أو تترهل للخلف، وهو ما يعرف طبياً بالترهل الخلفي.
* صعوبة في المشي وتحميل الوزن على الساق المصابة.
كيفية تشخيص تمزق الرباط الصليبي الخلفي
التشخيص الدقيق هو الخطوة الأولى نحو العلاج الفعال. يبدأ الطبيب المختص بأخذ التاريخ الطبي المفصل ومعرفة آلية حدوث الإصابة، ثم يتبع ذلك
* الفحص السريري الدقيق يقوم الطبيب بإجراء اختبارات يدوية مخصصة، مثل اختبار السحب الخلفي، حيث يقوم بدفع الساق للخلف لتقييم مدى ارتخاء الرباط. كما يتم فحص الزاوية الخلفية الجانبية للركبة لاستبعاد وجود إصابات مصاحبة.
* التصوير بالرنين المغناطيسي يعتبر المعيار الذهبي لتأكيد التشخيص. يوفر الرنين المغناطيسي عالي الدقة صوراً تفصيلية توضح بدقة مكان التمزق، وتساعد في تقييم حالة الغضاريف الهلالية والأسطح المفصلية والأربطة الأخرى.
* الأشعة السينية قد تُطلب لاستبعاد وجود كسور عظمية، خاصة الكسر القلعي حيث ينفصل جزء من العظم مع الرباط المتمزق.
خيارات العلاج المتاحة لتمزق الرباط الصليبي الخلفي
يعتمد قرار العلاج على درجة التمزق، مستوى نشاط المريض، ووجود إصابات أخرى في الركبة.
العلاج التحفظي بدون جراحة
في حالات التمزق الجزئي المعزول (الذي لا يصاحبه تمزق في أربطة أخرى)، ومع المرضى غير الرياضيين، يمكن اللجوء للعلاج الطبيعي، وارتداء دعامات مخصصة، وتقوية عضلات الفخذ الأمامية لتعويض ضعف الرباط.
التدخل الجراحي وإعادة بناء الرباط
تصبح الجراحة ضرورية في الحالات التالية
* التمزق الكامل الذي يسبب عدم استقرار مزمن يعيق الحياة اليومية.
* إصابة أربطة متعددة في الركبة في نفس الوقت.
* الرياضيون المحترفون الذين يرغبون في العودة لممارسة رياضاتهم التنافسية.
* فشل العلاج التحفظي في تخفيف الألم والترهل.
أنواع الرقع المستخدمة في جراحة الرباط الصليبي الخلفي
يعتمد نجاح عملية الرباط الصليبي الخلفي بشكل كبير على اختيار الرقعة المناسبة. يقرر الجراح نوع الرقعة بناءً على حالة المريض وتفضيلات الجراح الطبية.
رقعة وتر الرضفة العظمية
توفر هذه الرقعة (سواء كانت مأخوذة من المريض نفسه أو من متبرع) سلامة هيكلية ممتازة. يمتلك وتر الرضفة الطبيعي قوة شد هائلة تصل إلى حوالي 2900 نيوتن، مما يحاكي قوة الرباط الصليبي الخلفي الأصلي. وجود كتلتين عظميتين في طرفي الرقعة يسمح بتثبيت صلب ومحكم داخل الأنفاق العظمية باستخدام مسامير تداخلية، مما يعزز من سرعة الالتئام العظمي ويسمح ببدء برامج التأهيل بشكل أسرع.
رقعة وتر أخيل العظمية
تتميز رقع أوتار أخيل (المأخوذة من متبرع) بمقطع عرضي كولاجيني ضخم، مما يوفر قوة شد فائقة. يتم عادة استخدام الكتلة العظمية المأخوذة من كعب القدم لتثبيتها في نفق عظمة الفخذ، مما يوفر تثبيتاً صلباً في النقطة الأكثر أهمية. أما الجزء النسيجي القوي من الوتر، فيتم تمريره عبر نفق عظمة الساق، مما يسمح بملء مساحة أكبر تناسب التشريح الطبيعي الواسع لمنطقة انغراس الرباط في الساق.
التحذير من الرقع الضعيفة
اختيار الرقعة الخاطئة هو أحد الأسباب الرئيسية لفشل هذه الجراحات. الأنسجة اللينة مثل أوتار المأبض العادية أو الشريط الحرقفي الظنبوبي غالباً ما تفتقر إلى القوة الميكانيكية الكافية لمنع ترهل الساق للخلف بمرور الوقت. هذه الرقع الأكثر مرونة تكون عرضة للتمدد والاستطالة تحت تأثير الجاذبية المستمرة والقوى العضلية التي تسحب الساق للخلف.
| نوع الرقعة | المميزات الميكانيكية | التثبيت والالتئام | الاستخدام الأمثل في الرباط الخلفي |
|---|---|---|---|
| وتر الرضفة العظمي | قوة شد عالية (2900 نيوتن) | التئام عظم لعظم سريع وصلب | ممتاز، يحاكي قوة الرباط الأصلي |
| وتر أخيل (من متبرع) | حجم كولاجيني ضخم وقوة فائقة | كتلة عظمية للفخذ، ونسيج قوي للساق | مثالي لملء البصمة التشريحية الواسعة |
| أوتار المأبض (الخلفية) | مرونة عالية، قوة شد متوسطة | التئام نسيج رخو لعظم (أبطأ) | غير مفضل، عرضة للتمدد والفشل |
خطوات عملية إعادة بناء الرباط الصليبي الخلفي
تتطلب هذه الجراحة تخطيطاً دقيقاً قبل العملية، ومهارة جراحية عالية أثناء التنفيذ. التقنية المفتوحة من الخلف (كما وصفها العالمان بوركس وشافر) توفر رؤية مباشرة وممتازة لموقع الرباط، مما يقلل من مخاطر إصابة الأعصاب والأوعية الدموية مقارنة بالتقنيات التي تعتمد كلياً على المنظار الأعمى.
التجهيز والتخدير
تجرى العملية تحت التخدير العام مع استخدام أدوية ترخي العضلات تماماً، وذلك لمنع التشنجات العضلية وتسهيل تحريك الساق أثناء الجراحة. يوضع المريض على بطنه (الوضعية المنبطحة)، مع تبطين جميع البروزات العظمية لحمايتها من الضغط. يتم استخدام عاصبة هوائية أعلى الفخذ لتقليل النزيف، وتُعقم الساق بالكامل لتسمح للجراح بتحريك الركبة بحرية تامة أثناء العملية.
الفتح الجراحي الخلفي الآمن
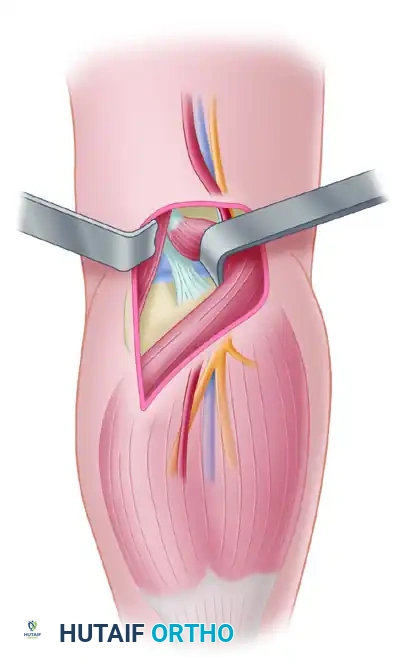
يقوم الجراح بعمل شق جراحي منحني بلطف في الجزء الخلفي من الركبة. يتم تصميم هذا الشق بحيث يمر بالقرب من ثنية الركبة لمنع حدوث انكماش في الندبة الجراحية لاحقاً، ويمتد لأسفل وإلى الخارج.

يتم فتح الجلد والأنسجة تحت الجلد وصولاً إلى اللفافة المأبضية (الغشاء المغلف للعضلات). يتوخى الجراح الحذر الشديد للتعرف على الوريد الصافن الصغير والعصب الجلدي الربلي وحمايتهما.
حماية الأعصاب والأوعية الدموية
هذه هي الخطوة الأكثر حساسية في الجراحة. يتم فتح اللفافة المأبضية، والمفتاح هنا هو الدخول عبر المسافة الفاصلة بين العضلة الساقية الداخلية وعضلة نصف غشائية. يقوم الجراح بإبعاد هذه العضلات برفق، مما يوفر حماية طبيعية للحزمة الوعائية العصبية الحرجة (الشريان والوريد المأبضي والعصب القصبوي) التي تقع مباشرة خلف كبسولة المفصل.

الشريان المأبضي يكون مثبتاً من الأعلى والأسفل، مما يجعله عرضة للإصابة إذا تم سحبه بقوة. لذلك، يحافظ الجراح على رؤية مباشرة ومستمرة للكبسولة الخلفية، ويستخدم مبعدات طبية خاصة لحماية هذه الأوعية والأعصاب الحساسة أثناء جميع خطوات الحفر والتنظيف.
تحضير الأنفاق العظمية وتثبيت الرقعة
يتم فتح كبسولة المفصل للوصول إلى الجزء الخلفي من عظمة الساق. يتم إزالة بقايا الرباط الممزق وتحديد الموقع التشريحي الدقيق للرباط الأصلي.
1. نفق الساق يتم إدخال سلك توجيهي دقيق، ثم يتم الحفر فوقه باستخدام مثقاب يتناسب مع حجم الرقعة. من الضروري جداً أن يرى الجراح طرف المثقاب باستمرار لمنع اختراقه للأنسجة الخلفية.
2. نفق الفخذ يتم تحديد موقع النفق في عظمة الفخذ بدقة بالغة (حوالي 8 إلى 10 ملم فوق حافة الغضروف)، ويتم حفر النفق ليكون جاهزاً لاستقبال الكتلة العظمية للرقعة.
3. تمرير وتثبيت الرقعة يتم إدخال الرقعة إلى المفصل. تُثبت الكتلة العظمية في نفق الفخذ أولاً باستخدام مسمار تداخلي (من التيتانيوم أو مادة قابلة للامتصاص). ثم يتم تمرير الطرف الآخر إلى نفق الساق.
4. الشد النهائي يقوم الجراح بإعادة الساق إلى وضعها التشريحي الطبيعي، ويحرك الركبة عدة مرات لإزالة أي ارتخاء في الرقعة، ثم يتم التثبيت النهائي في الساق بينما تكون الركبة مثنية بزاوية 90 درجة مع تسليط قوة دفع للأمام لضمان أقصى درجات الاستقرار.
مضاعفات جراحة الرباط الصليبي الخلفي وكيفية تجنبها
عملية الرباط الصليبي الخلفي هي إجراء جراحي متقدم ومعقد، ويحمل ملفاً فريداً من المضاعفات المحتملة التي يدركها الجراح المتمرس ويتخذ كافة التدابير لتجنبها.
تيبس الركبة وفقدان الحركة
يعد فقدان القدرة على ثني الركبة بالكامل (التليف المفصلي) من أكثر المشاكل شيوعاً بعد هذه الجراحة. يحدث هذا غالباً بسبب
* وضع الرقعة في مكان غير دقيق، خاصة في عظمة الفخذ، مما يؤدي إلى زيادة التوتر على الرقعة بشكل غير طبيعي عند ثني الركبة.
* عدم الالتزام ببرنامج العلاج الطبيعي والتأخير في بدء الحركة السلبية المبكرة.
* تثبيت الركبة لفترات طويلة جداً بعد الجراحة دون مبرر طبي.
فشل الجراحة وعودة عدم الاستقرار
إذا عاد الشعور بترهل الركبة للخلف، فهذا يعني فشل الرقعة. وتشمل أسباب ذلك
* استخدام رقع ضعيفة لا تتحمل الضغط (مثل أوتار المأبض).
* وضع الأنفاق العظمية في غير مكانها التشريحي، مما يؤدي إلى احتكاك الرقعة بالعظم وتمزقها لاحقاً.
* إهمال علاج إصابات الأربطة الأخرى المصاحبة، خاصة إصابات الزاوية الخلفية الجانبية للركبة، مما يضع ضغطاً مضاعفاً على الرقعة الجديدة ويؤدي لتمددها.
الإصابات العصبية والوعائية
وهي مضاعفات نادرة ولكنها خطيرة جداً. قد يحدث خدر مؤقت بسبب الشد على الأعصاب أثناء الجراحة. أما الإصابة المباشرة للشريان أو العصب الرئيسي خلف الركبة، فيتم تجنبها تماماً من خلال التقنية الجراحية المفتوحة التي تتيح للجراح رؤية طرف المثقاب بوضوح أثناء حفر عظمة الساق، واستخدام المبعدات الواقية.
تنخر عظم الفخذ
هي حالة نادرة يحدث فيها موت لجزء من العظم في منطقة الفخذ بسبب تأثر التروية الدموية الدقيقة أثناء الجراحة أو الحفر. تظهر أعراضها كألم مستمر بعد أشهر أو سنوات من الجراحة، ويتم علاجها بتنظيف العظم الميت ووضع طعوم عظمية جديدة.
برنامج التأهيل والتعافي بعد جراحة الرباط الصليبي الخلفي
التأهيل بعد جراحة الرباط الصليبي الخلفي يختلف تماماً عن الرباط الأمامي، ويكون أكثر تحفظاً وحذراً في البداية. السبب في ذلك هو أن الجاذبية الأرضية تسحب عظمة الساق باستمرار للخلف، مما يضع ضغطاً مباشراً على الرقعة الجديدة قبل أن تلتئم تماماً.
المرحلة الأولى الحماية القصوى
تستمر هذه المرحلة من الأسبوع الأول وحتى الأسبوع السادس. يتم تثبيت الركبة في وضع مفرود تماماً باستخدام دعامة مخصصة للرباط الصليبي الخلفي (تقوم بدفع الساق للأمام لدعم الرقعة). يمنع المريض من تحميل وزنه كاملاً على الساق، ويسمح بلمس الأرض بأصابع القدم فقط. يتم البدء بتمارين ثني الركبة السلبية ببطء شديد، مع المنع البات لأي انقباض نشط لعضلات الفخذ الخلفية (أوتار المأبض)، لأنها تسحب الساق للخلف وتدمر الرقعة.
المرحلة الثانية استعادة الحركة والتحميل
من الأسبوع السادس إلى الثاني عشر. يتم السماح تدريجياً بتحميل الوزن كاملاً على الساق، ويمكن فتح الدعامة أثناء المشي. يتم التركيز بشكل مكثف على تقوية عضلات الفخذ الأمامية (العضلة الرباعية)، لأن هذه العضلة تقوم بسحب الساق للأمام، مما يوفر حماية طبيعية ممتازة للرقعة الجديدة.
المرحلة الثالثة التقوية العضلية
من الشهر الثالث إلى السادس. يبدأ المريض في إدخال تمارين الهرولة الخفيفة، وتمارين التوازن والتوافق العضلي العصبي. في هذه المرحلة فقط، يتم البدء بحذر في تمارين تقوية عضلات الفخذ الخلفية بشكل معزول وتدريجي.
المرحلة الرابعة العودة للرياضة
من الشهر السادس وحتى التاسع أو أكثر. يتم التركيز على التمارين الخاصة بنوع الرياضة التي يمارسها المريض، وتمارين الرشاقة وتغيير الاتجاهات. لا يُسمح بالعودة للمباريات التنافسية إلا بعد اجتياز اختبارات وظيفية دقيقة تثبت أن قوة الساق المصابة تعادل 90% على الأقل من قوة الساق السليمة، مع التأكد التام من استقرار الركبة بالفحص الطبي.
الأسئلة الشائعة حول الرباط الصليبي الخلفي
ما هو الفرق بين الرباط الصليبي الأمامي والخلفي
الرباط الأمامي يمنع الساق من الانزلاق للأمام وهو الأكثر عرضة للإصابة في الرياضة. أما الرباط الخلفي فهو أقوى وأكثر سمكاً، ويمنع الساق من الانزلاق للخلف، وإصاباته تتطلب قوة هائلة مثل حوادث السيارات، وتأهيله الطبي بعد الجراحة يتطلب وقتاً وحذراً أكبر.
هل يمكن الشفاء من تمزق الرباط الصليبي الخلفي بدون جراحة
نعم، في حالات التمزق الجزئي أو التمزق المعزول لدى الأشخاص غير الرياضيين، يمكن للعلاج الطبيعي وتقوية العضلات الأمامية للفخذ أن تعوض ضعف الرباط وتوفر استقراراً كافياً للركبة لممارسة الحياة اليومية بشكل طبيعي.
متى يسمح بالمشي بعد عملية الرباط الصليبي الخلفي
في الأسابيع الستة الأولى، يُسمح فقط بالمشي باستخدام العكازات مع لمس الأرض بأصابع القدم لتجنب وضع وزن على الرقعة. بعد الأسبوع السادس، وبناءً على تقييم الطبيب، يتم التدرج في تحميل الوزن حتى الوصول للمشي الطبيعي.
كم تستغرق عملية الرباط الصليبي الخلفي
تستغرق الجراحة عادة ما بين ساعة ونصف إلى ساعتين ونصف، ويعتمد ذلك على التقنية المستخدمة، نوع الرقعة، وما إذا كانت هناك إصابات أخرى في الركبة (مثل تمزق الغضروف الهلالي) يتم علاجها في نفس الوقت.
هل عملية الرباط الصليبي الخلفي خطيرة
كأي تدخل جراحي، هناك مخاطر محتملة، ولكن عند إجرائها بواسطة جراح عظام متخصص في الإصابات الرياضية وباستخدام التقني
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك