الدليل الشامل لعلاج قطع الرباط الصليبي الخلفي: الأعراض والتشخيص والجراحة
الخلاصة الطبية
قطع الرباط الصليبي الخلفي هو تمزق في أحد أهم أربطة الركبة المسؤولة عن استقرارها. يحدث غالبا بسبب حوادث السيارات أو الإصابات الرياضية. يشمل العلاج الخيارات التحفظية مثل العلاج الطبيعي للإصابات الطفيفة، والتدخل الجراحي للحالات الشديدة لضمان استعادة وظيفة الركبة الطبيعية ومنع الخشونة المبكرة.
الخلاصة الطبية السريعة: قطع الرباط الصليبي الخلفي هو تمزق في أحد أهم أربطة الركبة المسؤولة عن استقرارها. يحدث غالبا بسبب حوادث السيارات أو الإصابات الرياضية. يشمل العلاج الخيارات التحفظية مثل العلاج الطبيعي للإصابات الطفيفة، والتدخل الجراحي للحالات الشديدة لضمان استعادة وظيفة الركبة الطبيعية ومنع الخشونة المبكرة.
مقدمة عن قطع الرباط الصليبي الخلفي
تعتبر إصابات الركبة من أكثر المشاكل الصحية شيوعا التي تواجه الأفراد، سواء كانوا رياضيين محترفين أو أشخاصا يمارسون حياتهم اليومية العادية. ومن بين هذه الإصابات، يبرز قطع الرباط الصليبي الخلفي كواحدة من الحالات الطبية المعقدة التي تتطلب فهما دقيقا وتشخيصا مبكرا. على الرغم من أن إصابات الرباط الصليبي الأمامي تحظى بالنصيب الأكبر من التغطية الإعلامية والطبية، إلا أن الرباط الصليبي الخلفي يلعب دورا محوريا وأساسيا في استقرار مفصل الركبة، وإهمال علاجه قد يؤدي إلى مضاعفات وخيمة تؤثر على جودة حياة المريض.
في هذا الدليل الطبي الشامل، والمصمم خصيصا ليكون المرجع العربي الأول والأكثر موثوقية للمرضى، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بتمزق وإصابات الرباط الصليبي الخلفي. سنستعرض معا التشريح الدقيق للركبة، الأسباب الشائعة للإصابة، الأعراض التي يجب ألا تتجاهلها، وأحدث البروتوكولات الطبية المعتمدة عالميا للتشخيص والعلاج، لنساعدك على اتخاذ القرارات الصحيحة لاستعادة صحة ركبتك والعودة إلى نشاطك الطبيعي بثقة وأمان.
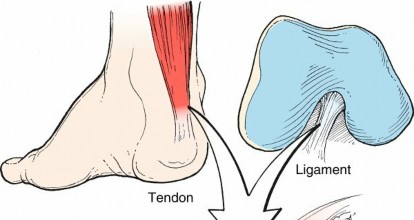
تشريح الرباط الصليبي الخلفي ووظيفته
لفهم طبيعة الإصابة، يجب أولا أن نتعرف على التصميم الهندسي البديع لمفصل الركبة. الركبة هي مفصل معقد يعتمد في استقراره على شبكة قوية من الأربطة، من أهمها الأربطة الصليبية التي تتقاطع في منتصف المفصل لتشكل حرف X.
الرباط الصليبي الخلفي هو أحد هذه الأربطة الرئيسية، ويتميز بخصائص فريدة تجعله الحارس الأول لاستقرار الركبة:
* القوة والمتانة: يمتلك الرباط الصليبي الخلفي مساحة مقطع عرضي أكبر بكثير من نظيره الأمامي، مما يجعله أقوى وأكثر سمكا، وبالتالي يتطلب قوة هائلة لتمزيقه.
* الوظيفة الأساسية: يعمل هذا الرباط كقوة كبح رئيسية، حيث يوفر حوالي 95% من القوة الإجمالية التي تمنع عظمة الساق من الانزلاق أو التحرك للخلف بشكل مفرط بالنسبة لعظمة الفخذ.
* الارتباط الهيكلي: يعمل بتناغم تام مع الهياكل الجانبية والداخلية للركبة لضمان حركة سلسة ومستقرة أثناء المشي، الجري، أو صعود السلم.
نظرا لهذه القوة الهائلة، فإن إصابة هذا الرباط غالبا ما تكون مؤشرا على تعرض الركبة لصدمة عنيفة جدا، ونادرا ما تحدث الإصابة بشكل معزول، بل تترافق غالبا مع تضرر أربطة وغضاريف أخرى في الركبة.
أسباب إصابة الرباط الصليبي الخلفي
نظرا لقوة ومتانة هذا الرباط، فإن تمزقه يتطلب آليات إصابة محددة تتضمن قوى ميكانيكية عالية. من الضروري للمريض والطبيب على حد سواء فهم آلية الإصابة، لأنها توفر الدليل الأول للتشخيص الصحيح.
حوادث السيارات واصطدام لوحة القيادة
تُعرف هذه الآلية طبيا باسم "إصابة لوحة القيادة". وتحدث غالبا في حوادث السير المروعة عندما يكون الشخص جالسا وركبته مثنية بزاوية 90 درجة. عند الاصطدام الأمامي، تندفع الركبة بقوة لتصطدم بلوحة القيادة في السيارة. هذه الصدمة المباشرة والعنيفة على الجزء الأمامي من عظمة الساق تدفعها بقوة هائلة إلى الخلف، مما يؤدي إلى تحميل كارثي على حزم الرباط الصليبي الخلفي، وينتهي بتمزقه.
السقوط على الركبة المثنية
تعتبر هذه الآلية شائعة جدا في الإصابات الرياضية، خاصة في رياضات مثل كرة القدم، الرجبي، وكرة السلة. تحدث الإصابة عندما يسقط اللاعب بكامل وزن جسمه مباشرة على ركبته وهي في حالة انثناء شديد، بينما تكون القدم موجهة للأسفل. هذا السقوط يولد قوة ضغط هائلة تدفع عظمة الساق للخلف وتؤدي إلى قطع الرباط.
فرط تمدد الركبة
يحدث فرط التمدد عندما تنحني الركبة إلى الخلف بشكل يتجاوز نطاق حركتها الطبيعي. غالبا ما ترتبط هذه الآلية بإصابات الركبة المتعددة. في حالات فرط التمدد الشديد، يتمزق الرباط الصليبي الأمامي أولا، وإذا استمرت القوة الضاغطة، فإنها تؤدي في النهاية إلى تمزق الرباط الصليبي الخلفي أيضا.
أعراض قطع الرباط الصليبي الخلفي
من التحديات الكبرى في التعامل مع هذه الإصابة هي أن أعراضها قد تكون خفية أو مضللة في البداية، خاصة مقارنة بإصابات الرباط الأمامي التي تتسم بصوت "فرقعة" مسموع وعدم استقرار فوري.
الألم في مقدمة الركبة
على عكس الاعتقاد السائد بأن الألم سيكون في الخلف، فإن المرضى الذين يعانون من ضعف أو قطع مزمن في الرباط الصليبي الخلفي غالبا ما يشتكون من ألم شديد في مقدمة الركبة (خلف صابونة الركبة). يحدث هذا لأن عظمة الساق تتراجع للخلف، مما يجبر عضلة الفخذ الأمامية على العمل بجهد مضاعف لتعويض هذا التراجع، مما يزيد من الضغط والاحتمال على المفصل الفخذي الرضفي ويسبب ألما ملحوظا، خاصة عند صعود أو نزول الدرج.
التورم والارتشاح المتكرر
في المرحلة الحادة (مباشرة بعد الإصابة)، قد يحدث تورم خفيف إلى متوسط بسبب النزيف داخل المفصل. ومع ذلك، في الحالات المزمنة التي يترك فيها الرباط دون علاج، يصبح التورم المتكرر (الارتشاح) علامة مميزة. هذا التورم ليس ناتجا عن الإصابة الأولية، بل هو رد فعل من المفصل تجاه البدايات المبكرة لتآكل الغضاريف والخشونة الناتجة عن الحركة غير الطبيعية للركبة.
عدم استقرار الركبة
بينما يصف مرضى الرباط الأمامي شعورهم بأن الركبة "تخونهم" أو تلتوي، فإن مرضى الرباط الخلفي يصفون شعورا مختلفا. قد يشعرون بعدم الثبات عند التباطؤ المفاجئ أثناء الجري، أو عند المشي على منحدرات لأسفل. في الحالات الشديدة، قد يلاحظ المريض أو الطبيب تراجعا واضحا في شكل الركبة من الأمام (تدلي عظمة الساق للخلف).
تشخيص إصابات الرباط الصليبي الخلفي
يعتبر التشخيص الدقيق حجر الزاوية في خطة العلاج. تاريخيا، كانت العديد من إصابات الرباط الصليبي الخلفي تمر دون تشخيص أو يتم تشخيصها بشكل خاطئ في أقسام الطوارئ بسبب دقة العلامات السريرية. يتطلب التشخيص طبيبا متمرسا يتبع نهجا منهجيا دقيقا.
الفحص البدني السريري
يبدأ الطبيب المتخصص بفحص شامل للركبة. التحدي الأكبر هنا هو تجنب ما يعرف طبيا بـ "فخ الرخاوة الكاذبة". عندما يستلقي المريض على ظهره وتكون ركبته مثنية، فإن الجاذبية وشد عضلات الفخذ الخلفية تسحب عظمة الساق المقطوع رباطها إلى الخلف.
إذا لم يلاحظ الطبيب هذا التراجع المبدئي، وقام بسحب الساق للأمام لإعادتها لوضعها الطبيعي، فقد يشعر بحركة زائدة للأمام، ويشخص الحالة خطأً على أنها قطع في الرباط الصليبي الأمامي. هذا الخطأ التشخيصي قد يؤدي إلى قرارات جراحية كارثية. لذلك، يقوم الطبيب الخبير أولا بتحديد نقطة البداية المحايدة للركبة قبل إجراء أي اختبار حركي.
اختبار الدرج الخلفي
يعد هذا الاختبار الأهم والأكثر دقة في الفحص السريري. يقوم الطبيب بثني ركبة المريض بزاوية 90 درجة، ثم يضغط بلطف على الجزء الأمامي من عظمة الساق لدفعها للخلف. إذا تحركت الساق للخلف بشكل أكبر من الركبة السليمة، فهذا يؤكد وجود تمزق في الرباط الصليبي الخلفي. يتم تصنيف مقدار هذا التراجع لتحديد درجة الإصابة.
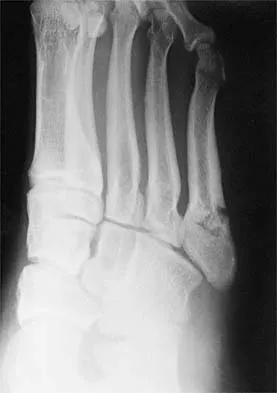
التصوير بالأشعة السينية الإجهادية
تعتبر الأشعة السينية التقليدية مهمة لاستبعاد وجود كسور، خاصة الكسور القلعية (حيث ينفصل جزء من العظم مع الرباط الممزق). ولكن التقنية الأكثر تقدما هي "الأشعة السينية الإجهادية". في هذا الفحص، يتم تطبيق قوة ضغط محسوبة على الساق للخلف أثناء التقاط صورة الأشعة. هذه التقنية توفر قياسا دقيقا وموضوعيا لمقدار التراجع الخلفي للساق بالملليمترات، مما يساعد في التفريق بين التمزق الجزئي والكلي، ومتابعة تطور الحالة بمرور الوقت.
التصوير بالرنين المغناطيسي
يمثل التصوير بالرنين المغناطيسي المعيار الذهبي غير الجراحي لتشخيص إصابات الركبة. يتميز بدقة عالية جدا في إظهار أربطة الركبة. في الحالات الحادة، يظهر الرباط الممزق غير متصل أو محاطا بالسوائل والنزيف. كما يلعب الرنين المغناطيسي دورا حاسما في الكشف عن الإصابات المصاحبة، مثل تمزق الغضروف الهلالي، كدمات العظام، أو تضرر الأربطة الجانبية، وهي معلومات حيوية جدا لوضع خطة العلاج الجراحي.
| وسيلة التشخيص | الهدف الرئيسي منها | مدى الدقة |
|---|---|---|
| الفحص السريري | تقييم ثبات الركبة وتحديد التراجع الخلفي | يعتمد على خبرة الطبيب |
| الأشعة السينية العادية | استبعاد الكسور العظمية المرافقة | عالية للكسور، لا تظهر الأربطة |
| الأشعة السينية الإجهادية | قياس مقدار ارتخاء الركبة بالملليمتر بدقة | عالية جدا وموضوعية |
| الرنين المغناطيسي | رؤية الرباط الممزق والأضرار الغضروفية المصاحبة | المعيار الذهبي (دقة فائقة) |
درجات تمزق الرباط الصليبي الخلفي
بناء على الفحص السريري والأشعة، يقوم الطبيب بتصنيف شدة الإصابة إلى ثلاث درجات رئيسية، وهو ما يحدد مسار العلاج لاحقا:
- الدرجة الأولى (تمزق جزئي طفيف): يتحرك فيه عظم الساق للخلف بمسافة تتراوح بين 0 إلى 5 ملليمترات. في هذه الدرجة، لا يزال الرباط يؤدي جزءا كبيرا من وظيفته، وتبقى عظمة الساق متقدمة قليلا عن عظمة الفخذ كما هو طبيعي.
- الدرجة الثانية (تمزق كامل معزول): يتحرك عظم الساق للخلف بمسافة تتراوح بين 6 إلى 10 ملليمترات. هنا، تصبح الحافة الأمامية لعظمة الساق على نفس مستوى عظمة الفخذ تماما.
- الدرجة الثالثة (إصابة مركبة شديدة): يتجاوز التراجع الخلفي 10 ملليمترات، وتتراجع عظمة الساق لتصبح خلف عظمة الفخذ. هذه الدرجة تعني بشكل شبه مؤكد أن الإصابة لم تقتصر على الرباط الصليبي الخلفي فحسب، بل شملت أربطة أخرى هامة في الركبة.
مضاعفات إهمال علاج الرباط الصليبي الخلفي
يعد التطور الطبيعي للركبة المصابة بقطع في الرباط الصليبي الخلفي موضوعا بالغ الأهمية. على عكس الرباط الأمامي الذي يسبب عدم استقرار واضح يدفع المريض للعلاج فورا، قد يتكيف بعض مرضى الرباط الخلفي مع الإصابة لسنوات. ولكن، هذا التكيف له ثمن باهظ على المدى الطويل إذا لم يتم التقييم الطبي الصحيح.
تآكل الغضاريف والخشونة المبكرة
بسبب التراجع المزمن لعظمة الساق للخلف، تتغير نقاط التلامس الطبيعية بين عظمة الفخذ وعظمة الساق. هذا التغير الميكانيكي يؤدي إلى زيادة الضغط والاحتمال بشكل هائل على الجزء الداخلي من مفصل الركبة (الحيز الأنسي). مع مرور الوقت، يؤدي هذا الاحتكاك غير الطبيعي إلى تآكل الغضاريف الناعمة التي تغطي العظام، مما يمهد الطريق لظهور التهاب المفاصل التنكسي (خشونة الركبة) في سن مبكرة جدا. تشير الدراسات إلى أن نسبة كبيرة من المرضى الذين يهملون العلاج لعدة سنوات ينتهي بهم الأمر بخشونة شديدة.
إجهاد المفصل الفخذي الرضفي
كما ذكرنا سابقا، تحاول عضلة الفخذ الأمامية (الرباعية) تعويض غياب الرباط الصليبي الخلفي عن طريق الانقباض المستمر لسحب الساق للأمام. هذا التوتر العضلي المزمن يولد قوى ضغط هائلة على صابونة الركبة (الرضفة) أثناء حركتها فوق عظمة الفخذ. النتيجة الحتمية هي تآكل غضروف الصابونة (تلين الغضروف الرضفي)، مما يسبب ألما مزمنا ومبرحا في مقدمة الركبة يمنع المريض من ممارسة أنشطته اليومية براحة.
علاج قطع الرباط الصليبي الخلفي
تتطلب إدارة وعلاج هذه الإصابة نهجا مخصصا لكل مريض، يأخذ في الاعتبار درجة التمزق، عمر المريض، مستوى نشاطه البدني، ووجود أي إصابات مصاحبة في الركبة. ينقسم العلاج بشكل رئيسي إلى مسارين: تحفظي وجراحي.
العلاج التحفظي غير الجراحي
يُعتبر العلاج التحفظي الخيار الأمثل للمرضى الذين يعانون من إصابات الدرجة الأولى والدرجة الثانية (التمزقات الجزئية أو الكاملة المعزولة دون إصابات أخرى). يمتلك الرباط الصليبي الخلفي قدرة كامنة على الالتئام الذاتي أفضل من الرباط الأمامي إذا تم وضعه في الظروف المناسبة.
يتضمن البروتوكول التحفظي ما يلي:
* التثبيت في وضع الاستقامة: في الأسابيع الأولى، يتم وضع الركبة في دعامة طبية تثبتها في وضع الاستقامة التامة. هذا الوضع يمنع عظمة الساق من التراجع للخلف ويسمح لألياف الرباط بالالتئام في وضعها التشريحي الصحيح.
* العلاج الطبيعي المكثف: يركز العلاج الطبيعي بشكل أساسي على تقوية العضلة الرباعية (الأمامية) للفخذ. هذه العضلة تعمل كصديق ومساعد للرباط الصليبي الخلفي، حيث تقوم بسحب الساق للأمام.
* تجنب تمارين العضلات الخلفية: في المراحل الأولى من التأهيل، يُمنع المريض تماما من إجراء تمارين تقوية لعضلات الفخذ الخلفية (أوتار الركبة)، لأن انقباضها يسحب الساق للخلف ويزيد من الضغط على الرباط المصاب، مما قد يمنع التئامه.
العلاج الجراحي وإعادة البناء
يصبح التدخل الجراحي ضرورة طبية لا مفر منها في سيناريوهات محددة لضمان إنقاذ الركبة من التلف المستقبلي. لا يتم خياطة الرباط الممزق في معظم الحالات (لأنه لا يلتئم جيدا بالخياطة المباشرة)، بل يتم "إعادة بنائه" باستخدام رقعة وترية تؤخذ من جسم المريض أو من متبرع.
تشمل دواعي التدخل الجراحي ما يلي:
* الإصابات المتعددة للأربطة: أي تمزق في الرباط الصليبي الخلفي يترافق مع قطع في الرباط الأمامي أو الأربطة الجانبية (إصابات الدرجة الثالثة) يتطلب جراحة عاجلة لاستعادة استقرار الركبة.
* الكسور القلعية: إذا انقطع الرباط ساحبا معه قطعة من العظم، يمكن في هذه الحالة الاستثنائية إجراء جراحة لتثبيت القطعة العظمية بمسامير طبية لإعادتها لمكانها.
* فشل العلاج التحفظي: المرضى الذين يعانون من تمزق معزول ولكنهم استمروا في الشعور بالألم، التورم المتكرر، أو عدم الاستقرار رغم خضوعهم لبرنامج علاج طبيعي مكثف.
* تضرر الغضاريف: إذا أظهر الرنين المغناطيسي وجود قطع في الغضروف الهلالي يحتاج إلى خياطة، يفضل الجراحون إعادة بناء الرباط الصليبي الخلفي في نفس العملية لحماية الغضروف المخيط من قوى الاحتكاك غير الطبيعية.
التعافي وإعادة التأهيل بعد الإصابة
سواء كان العلاج تحفظيا أو جراحيا، فإن مرحلة إعادة التأهيل هي ما يحدد النتيجة النهائية لنجاح العلاج. يتطلب التعافي من إصابات الرباط الصليبي الخلفي صبرا والتزاما صارما بتعليمات الطبيب وأخصائي العلاج الطبيعي.
تبدأ المرحلة الأولى بحماية الركبة وتقليل التورم واستعادة المدى الحركي تدريجيا. بعد الجراحة، قد يستغرق الأمر عدة أسابيع قبل السماح للمريض بتحميل وزنه كاملا على الساق المصابة. تنتقل المرحلة الثانية إلى تقوية العضلات المحيطة بالركبة، مع التركيز الشديد على العضلة الرباعية. أما المرحلة النهائية، فتشمل تدريبات التوازن والتوافق العضلي العصبي، والتدريبات الخاصة بنوع الرياضة التي يمارسها المريض.
بشكل عام، قد يستغرق التعافي الكامل والعودة إلى الرياضات التنافسية بعد الجراحة فترة تتراوح بين 9 إلى 12 شهرا، لضمان اندماج الرقعة الوترية الجديدة تماما واستعادة الركبة لقوتها الكاملة.
الأسئلة الشائعة حول الرباط الصليبي الخلفي
ما هو الفرق بين الرباط الصليبي الأمامي والخلفي
الرباط الأمامي يمنع عظمة الساق من الانزلاق للأمام، بينما الرباط الخلفي يمنعها من الانزلاق للخلف. الرباط الخلفي أقوى وأكثر سمكا، وإصابته أقل شيوعا من الأمامي. كما أن أعراض قطع الرباط الأمامي تتميز بعدم الاستقرار الواضح، بينما قطع الرباط الخلفي يتميز غالبا بألم في مقدمة الركبة وتورم متكرر.
هل يمكن الشفاء من قطع الرباط الصليبي الخلفي بدون جراحة
نعم، في حالات التمزق من الدرجة الأولى والثانية (التمزقات الجزئية أو الكاملة غير المصحوبة بإصابات أخرى)، يمكن للرباط أن يلتئم ذاتيا إذا تم تثبيت الركبة في وضع الاستقامة لفترة محددة، متبوعا ببرنامج علاج طبيعي مكثف لتقوية عضلات الفخذ الأمامية.
متى يسمح بالمشي بعد إصابة الرباط الصليبي الخلفي
يعتمد ذلك على شدة الإصابة ونوع العلاج. في العلاج التحفظي، قد يُسمح بالمشي باستخدام عكازات ودعامة طبية تثبت الركبة في وضع مستقيم منذ الأيام الأولى. أما بعد الجراحة، فقد يطلب الطبيب عدم تحميل الوزن على الساق لعدة أسابيع لحماية الرقعة الجديدة.
هل يظهر قطع الرباط الصليبي الخلفي في الأشعة العادية
لا، الأشعة السينية العادية (X-ray) تظهر العظام فقط ولا يمكنها إظهار الأربطة أو الغضاريف. ومع ذلك، يطلبها الطبيب لاستبعاد وجود كسور مصاحبة. لتشخيص قطع الرباط بشكل مؤكد، يجب إجراء فحص التصوير بالرنين المغناطيسي (MRI) أو الأشعة السينية الإجهادية.
كم تستغرق مدة العلاج الطبيعي للرباط الصليبي الخلفي
تختلف المدة حسب حالة المريض، ولكن بشكل عام، يستمر برنامج العلاج الطبيعي المكثف من 3 إلى 6 أشهر في الحالات التحفظية. أما بعد التدخل الجراحي، فقد يمتد برنامج التأهيل الشامل من 9 إلى 12 شهرا لضمان العودة الآمنة للأنشطة الرياضية.
هل تسبب إصابة الرباط الصليبي الخلفي خشونة الركبة
نعم، إذا تم إهمال علاج الإصابة، فإن التراجع المزمن لعظمة الساق يغير من ميكانيكية الركبة، مما يزيد الضغط والاحتكاك على الغضاريف الداخلية ومفصل الصابونة. هذا يؤدي بمرور الوقت إلى تآكل الغضاريف وظهور خشونة مبكرة في الركبة.
ما هي نسبة نجاح عملية الرباط الصليبي الخلفي
تعتبر نسبة نجاح عمليات إعادة بناء الرباط الصليبي الخلفي عالية جدا وتتجاوز 85% إلى 90% في استعادة استقرار الركبة وتخفيف الألم، شريطة أن يتم إجراء الجراحة بواسطة طبيب متخصص في الإصابات الرياضية، وأن يلتزم المريض التزاما تاما ببرنامج التأهيل ما بعد الجراحة.
متى يمكن العودة للرياضة بعد عملية الرباط الصليبي الخلفي
العودة للرياضات التنافسية أو التي تتطلب تغييرات مفاجئة في الاتجاه تستغرق عادة من 9 إلى 12 شهرا بعد الجراحة. يجب أن يجتاز المريض اختبارات حركية وعضلية محددة يقررها الطبيب وأخصائي العلاج الطبيعي قبل السماح له بالعودة للملاعب.
هل يمكن قيادة السيارة بعد إصابة الرباط الصليبي الخلفي
يُمنع قيادة السيارة في الأسابيع الأولى من الإصابة أو بعد الجراحة، خاصة إذا كانت الإصابة في الساق اليمنى المستخدمة للفرامل والبنزين. يُسمح بالقيادة فقط عندما يستعيد المريض قوة عضلاته، ويتخلص من الدعامة الطبية، ويستطيع تحريك ركبته بثقة وبدون ألم، وهو ما يحدده الطبيب المعالج.
كيف يمكن الوقاية من إصابات الرباط الصليبي الخلفي
الوقاية تعتمد على تجنب الحوادث قدر الإمكان (مثل الالتزام بحزام الأمان في السيارات). بالنسبة للرياضيين، يجب التركيز على تمارين التقوية الشاملة لعضلات الساق والفخذ، تحسين التوازن والمرونة، وتعلم تقنيات الهبوط الصحيح بعد القفز لتجنب السقوط العنيف على الركبة المثنية.