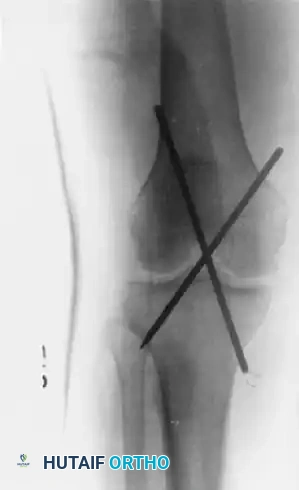
الدليل الشامل حول الرباط الصليبي الخلفي الأسباب والأعراض وطرق العلاج
الخلاصة الطبية
الرباط الصليبي الخلفي هو أقوى أربطة الركبة والمسؤول الأساسي عن استقرارها. تحدث إصاباته غالباً نتيجة حوادث السيارات أو السقوط المباشر. يشمل العلاج الخيارات التحفظية للإصابات الطفيفة، والتدخل الجراحي المتقدم لإعادة بناء الرباط في حالات التمزق الشديد لضمان استعادة الحركة الطبيعية.
الخلاصة الطبية السريعة: الرباط الصليبي الخلفي هو أقوى أربطة الركبة والمسؤول الأساسي عن استقرارها. تحدث إصاباته غالباً نتيجة حوادث السيارات أو السقوط المباشر. يشمل العلاج الخيارات التحفظية للإصابات الطفيفة، والتدخل الجراحي المتقدم لإعادة بناء الرباط في حالات التمزق الشديد لضمان استعادة الحركة الطبيعية.
مقدمة عن الرباط الصليبي الخلفي
يعد مفصل الركبة من أكثر المفاصل تعقيداً وأهمية في جسم الإنسان، حيث يعتمد في استقراره وحركته على مجموعة من الأربطة القوية. من بين هذه الأربطة، يبرز الرباط الصليبي الخلفي كبنية قوية وداخلية في المفصل، تعمل كعنصر استقرار أساسي يمنع عظمة الساق من الانزلاق للخلف أسفل عظمة الفخذ. يُعرف هذا الرباط بأنه المحور المركزي لدوران الركبة، وهو جزء لا يتجزأ من الميكانيكا الحيوية الطبيعية للمفصل.
نظراً لقوته الذاتية وتكوينه التشريحي المعقد متعدد الحزم، فإن إصابات الرباط الصليبي الخلفي تعتبر أقل شيوعاً مقارنة بإصابات الرباط الصليبي الأمامي. ومع ذلك، عندما تحدث هذه الإصابات، فإنها تمثل تحديات طبية كبيرة تتطلب تقييماً دقيقاً وإدارة متخصصة، سواء من خلال العلاج التحفظي أو التدخل الجراحي. يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى والمهتمين بفهم عميق ومفصل حول التشريح الجراحي، الخصائص الميكانيكية، التقييم السريري، وخطوات إعادة البناء الجراحي لهذا الرباط الحيوي.
التشريح والبنية الأساسية
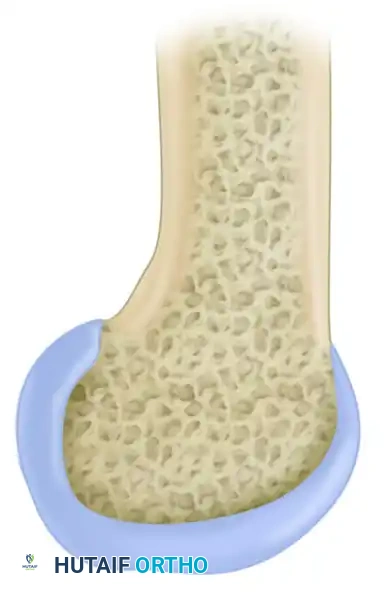
الرباط الصليبي الخلفي هو أكبر وأقوى رباط في ركبة الإنسان. يتكون من مكونين وظيفيين رئيسيين يعملان بتناغم تام لضمان استقرار المفصل في مختلف زوايا الحركة. المكون الأول هو الحزمة الأمامية الجانبية الكبيرة التي تشكل الجزء الأكبر من الرباط، والمكون الثاني هو الحزمة الخلفية الإنسية الأصغر حجماً التي تمتد بشكل مائل إلى الجزء الخلفي من عظمة الساق.
ارتباط عظمة الفخذ
يرتبط الرباط الصليبي الخلفي من الأعلى بالجزء الخلفي من السطح الجانبي للقمة الفخذية الإنسية. يشكل هذا الارتباط ما يشبه جزءاً من دائرة. تعتبر بصمة الارتباط التشريحية واسعة جداً، حيث يبلغ طولها عادة حوالي اثنان وثلاثون مليمتراً وعرضها ثلاثة وعشرون مليمتراً. يقع الحد العلوي لهذه البصمة على بُعد ثلاثة مليمترات تقريباً من حافة الغضروف المفصلي، بينما يقع الحد السفلي على بُعد خمسة مليمترات تقريباً، متماشياً بشكل وثيق مع مستوى الحديبة المقربة.

من الأهمية بمكان في العمليات الجراحية احترام هذه البصمة الفخذية الواسعة أثناء إعداد الأنفاق العظمية، حيث أن الفشل في ذلك يعد من الأسباب الرئيسية لفشل الرقعة الجراحية. مواقع الإدخال هذه أكبر بنسبة ثلاثمائة إلى خمسمائة بالمائة من المقطع العرضي لمنتصف الرباط، مما يحتم وضع الرقعة الجراحية بدقة تشريحية متناهية لمحاكاة الحركة الطبيعية للركبة.
ارتباط عظمة الساق
يقع ارتباط الرباط بعظمة الساق في منخفض مميز خلف وأسفل الجزء الداخلي للمفصل من عظمة الساق. يمتد موقع الإدخال هذا إلى الأسفل على الجانب الخلفي للساق، مع وجود شريط لفافي يندمج عادة مع القرن الخلفي للغضروف الهلالي الخارجي.
الأربطة الهلالية الفخذية
تعتبر الأربطة الهلالية الفخذية هياكل مساعدة بالغة الأهمية لمركب الرباط الصليبي الخلفي. تنشأ هذه الأربطة من القرن الخلفي للغضروف الهلالي الخارجي وتدخل في الجانب الخارجي للقمة الفخذية الإنسية. تنقسم هذه الأربطة إلى قسمين رئيسيين يمر أحدهما أمام الرباط الصليبي الخلفي والآخر خلفه، وتساهم بشكل كبير في تعزيز الاستقرار الخلفي للركبة. أثبتت الدراسات التشريحية أن الرباط الصليبي الخلفي يزداد في مساحة المقطع العرضي من الساق إلى الفخذ، مما يبرز بنيته الهندسية الفريدة المصممة لتحمل ضغوط هائلة.
الميكانيكا الحيوية ودور الرباط في استقرار الركبة
يتميز الرباط الصليبي الخلفي بتوجه عمودي أكثر منه مائل، ويعمل كالمحور المركزي الذي يحدث حوله دوران الركبة. وظيفته الأساسية هي كبح الحركة الخلفية لعظمة الساق، حيث يوفر تسعة وثمانين بالمائة من المقاومة ضد انزلاق الساق للخلف على الفخذ عندما تكون الركبة مثنية بزاوية تسعين درجة.
أنماط الشد في حزم الرباط
تُظهر حزمتا الرباط الصليبي الخلفي أنماط شد مميزة طوال نطاق حركة الركبة، مما يضمن استقرار المفصل في كافة الوضعيات.
الحزمة الأمامية الجانبية وهي المكون الأكبر، تشتد عندما يتم ثني الركبة وتصبح مرتخية عند استقامة الركبة. تُظهر التقييمات الميكانيكية الحيوية أن هذا المكون يمتلك صلابة خطية أكبر بكثير وقدرة أعلى على تحمل الأحمال القصوى قبل التمزق مقارنة بالمكونات الأخرى.
أما الحزمة الخلفية الإنسية وهي الشريط الأصغر، فتشتد عند استقامة الركبة وتصبح مرتخية عند الثني العميق.
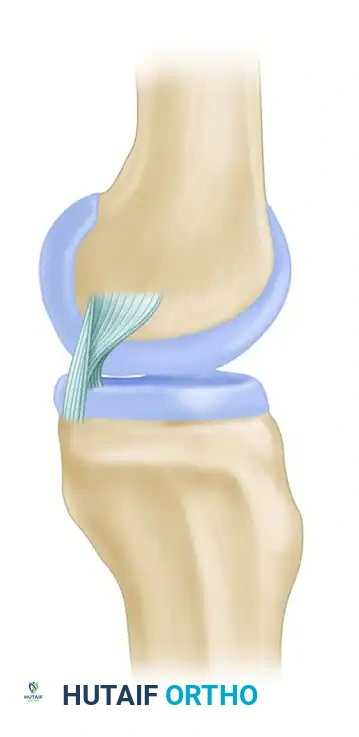
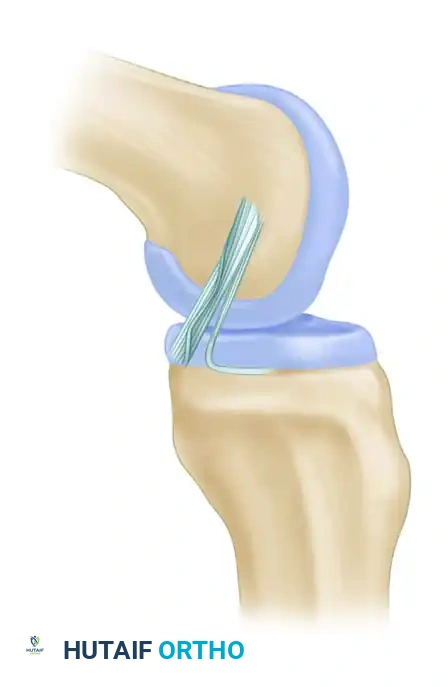
مع انتقال الركبة من الاستقامة إلى الثني، يحدث تغير ديناميكي في شكل وشد مكونات الرباط. مع الثني، يحدث شد لمعظم كتلة الرباط، بينما يقل الضغط على الشريط الأصغر.
الاستقرار الدوراني وآلية القفل
يلعب الرباط الصليبي الخلفي دوراً حيوياً في توجيه آلية الدوران الداخلي الإلزامي لعظمة الفخذ على عظمة الساق أثناء التمدد النهائي للركبة، وهي آلية ضرورية لقفل الركبة واستقرارها أثناء الوقوف. أظهرت الدراسات أنه عند انقطاع هذا الرباط، يزداد الانزلاق الخلفي بشكل ملحوظ أثناء ثني الركبة. كما يعمل الرباط كحاجز ثانوي ضد فرط التمدد، ولكن هذا الدور يبرز بشكل أساسي فقط بعد تمزق الرباط الصليبي الأمامي.
أسباب الإصابة وعوامل الخطر
تحدث إصابات الرباط الصليبي الخلفي عادة نتيجة تعرض الركبة لقوة هائلة ومباشرة. نظراً لقوة هذا الرباط، فإن تمزقه يتطلب طاقة حركية عالية.
آلية حدوث الإصابة
السبب الأكثر شيوعاً هو تعرض الجزء العلوي من عظمة الساق لقوة موجهة نحو الخلف بينما تكون الركبة مثنية. يُعرف هذا النمط الكلاسيكي بإصابة لوحة القيادة، والتي تحدث غالباً أثناء حوادث السيارات عندما تصطدم ركبة الراكب المثنية بلوحة القيادة الأمامية بقوة.
كما يمكن أن تحدث الإصابة نتيجة السقوط العنيف والمباشر على ركبة مثنية بينما تكون القدم موجهة للأسفل، وهو أمر شائع في الرياضات العنيفة مثل كرة القدم، الرجبي، والفنون القتالية. في بعض الحالات، يمكن أن يؤدي فرط التمدد الشديد للركبة إلى تمزق الرباط الصليبي الخلفي، وغالباً ما يترافق ذلك مع إصابات في أربطة أخرى.
الأعراض والعلامات التحذيرية
على عكس إصابات الرباط الصليبي الأمامي التي غالباً ما تترافق مع صوت فرقعة مسموع وتورم فوري، قد تكون أعراض تمزق الرباط الصليبي الخلفي أكثر دقة وأقل وضوحاً في البداية، مما قد يؤدي إلى تأخر في التشخيص.
الأعراض الشائعة للمرضى
يشعر المريض عادة بألم خفيف إلى متوسط في الجزء الخلفي من الركبة، وقد يزداد هذا الألم عند الركوع أو صعود السلالم. التورم قد يكون خفيفاً ويظهر بعد عدة ساعات أو حتى أيام من الإصابة. من العلامات البارزة شعور المريض بعدم استقرار الركبة، وكأنها تخونه أو تنزلق للخلف، خاصة عند نزول الدرج أو المشي على منحدر. في الحالات المزمنة وغير المعالجة، قد يتطور الأمر إلى ألم في الجزء الأمامي من الركبة نتيجة الضغط الزائد على المفصل الرضفي الفخذي، مما يمهد لظهور خشونة مبكرة في المفصل.
الفحص السريري وطرق التشخيص
يعتمد التشخيص الدقيق على الجمع بين التاريخ الطبي المفصل، الفحص السريري الدقيق من قبل طبيب عظام متمرس، والتصوير الطبي المتقدم.
الفحص البدني للركبة
يقوم الطبيب بإجراء مجموعة من الاختبارات السريرية المتخصصة لتقييم كفاءة الرباط الصليبي الخلفي. يعتبر اختبار السحب الخلفي من أدق الاختبارات السريرية، حيث يتم إجراؤه والركبة مثنية بزاوية تسعين درجة لتقييم مدى انزلاق عظمة الساق للخلف.
اختبار الترهل الخلفي هو علامة هامة أخرى، حيث يلاحظ الطبيب هبوط الحديبة الظنبوبية للخلف مقارنة بالرضفة عندما تكون الوركين والركبتين مثنية. كما يتم استخدام اختبار انقباض العضلة الرباعية واختبار القرص الدوار للتفريق بين الإصابة المعزولة للرباط الصليبي الخلفي والإصابات المركبة التي تشمل الزاوية الخلفية الجانبية للركبة.
التصوير الطبي المتقدم
يعد التصوير بالرنين المغناطيسي المعيار الذهبي لتأكيد التشخيص، حيث يوفر صوراً عالية الدقة للأربطة والأنسجة الرخوة، ويساعد في تحديد درجة التمزق وما إذا كانت هناك إصابات مصاحبة في الغضاريف أو الأربطة الأخرى. كما يتم إجراء صور الأشعة السينية لاستبعاد وجود كسور عظمية، خاصة الكسور الانقلاعية حيث ينفصل جزء من العظم مع الرباط.
الخيارات العلاجية ودواعي الجراحة
يعتمد قرار علاج تمزق الرباط الصليبي الخلفي على عدة عوامل، منها درجة التمزق، مستوى نشاط المريض، وجود إصابات مصاحبة، والأعراض التي يعاني منها المريض.
العلاج التحفظي غير الجراحي
في حالات التمزق من الدرجة الأولى والثانية حيث يكون هناك تمزق جزئي مع بقاء الركبة مستقرة نسبياً، يكون العلاج التحفظي هو الخيار المفضل. يشمل ذلك استخدام دعامات الركبة المتخصصة، العلاج الطبيعي المكثف لتقوية العضلة الرباعية، وتعديل الأنشطة الحركية. يستجيب العديد من المرضى بشكل ممتاز لهذا النهج ويمكنهم العودة إلى ممارسة حياتهم الطبيعية.
دواعي التدخل الجراحي
يُوصى بالتدخل الجراحي في حالات التمزق الكامل من الدرجة الثالثة لدى المرضى النشطين رياضياً أو الذين يعانون من أعراض عدم استقرار واضحة. كما تعتبر الجراحة ضرورية في حالات إصابات الركبة المتعددة الأربطة، أو عند وجود نقص مزمن في كفاءة الرباط أدى إلى تآكل غضروفي تدريجي في المفصل. الكسور الانقلاعية لموقع إدخال الرباط في عظمة الساق تتطلب أيضاً تدخلاً جراحياً لإصلاحها وتثبيت العظم في مكانه.
التجهيز الجراحي ووضعية المريض
تعتبر الرؤية المثلى والوصول الآمن إلى الحيز الخلفي للركبة أمراً إلزامياً لنجاح عملية إعادة بناء الرباط الصليبي الخلفي.
يتم وضع المريض على ظهره على طاولة العمليات، مع استخدام دعامة جانبية أو حامل ساق متخصص للسماح بنطاق حركة كامل وتثبيت الركبة بزاوية تسعين درجة. يتم تطبيق عاصبة على الفخذ للحفاظ على مجال جراحي خالٍ من الدم عند الضرورة. يعد استخدام جهاز التصوير الإشعاعي الفلوروسكوبي داخل غرفة العمليات أمراً حيوياً لتأكيد الوضع الدقيق للدبابيس التوجيهية وضمان المسارات التشريحية الصحيحة للأنفاق العظمية.
يتم إنشاء بوابات جراحية دقيقة، تشمل البوابات الأمامية الجانبية والأمامية الإنسية القياسية. تعتبر البوابة الخلفية الإنسية بالغة الأهمية في هذه الجراحة، حيث تسمح بالرؤية المباشرة لبصمة الساق، والرفع الآمن للكبسولة الخلفية، وحماية الحزمة الوعائية العصبية المأبضية الحساسة.
خطوات العملية الجراحية
تتطلب جراحة إعادة بناء الرباط الصليبي الخلفي مهارة جراحية عالية ودقة متناهية لضمان استعادة الوظيفة الطبيعية للركبة.
اختيار الرقعة الجراحية
يمكن استخدام رقع ذاتية مأخوذة من جسم المريض نفسه، مثل وتر الرضفة مع كتل عظمية، وتر العضلة الرباعية، أو أوتار المأبض. كما يمكن استخدام رقع من متبرع مثل وتر أخيل. غالباً ما يُفضل استخدام رقعة وتر أخيل من متبرع في عمليات إعادة البناء ذات الحزمة الواحدة نظراً لكتلتها العظمية القوية المثالية للتثبيت الفخذي وطول الأنسجة الرخوة الكافي.
تحضير النفق في عظمة الساق
من خلال البوابة الجراحية الخلفية، يتم رفع الكبسولة الخلفية بعناية عن الوجه الخلفي للساق. يتم إدخال دليل جراحي خاص بالرباط الصليبي الخلفي وتوجيهه نحو البصمة التشريحية. يتم حفر النفق العظمي بدقة متناهية مع استخدام التصوير الإشعاعي لتأكيد المسار الصحيح. يتم وضع أداة حماية خاصة لحماية الشريان المأبضي والأعصاب الحساسة خلف الركبة أثناء عملية الحفر.
تحضير النفق في عظمة الفخذ
يتم تحديد البصمة الفخذية على الجانب الخارجي للقمة الفخذية الإنسية. يتم وضع دبوس التوجيه على بُعد مليمترات قليلة من حافة الغضروف المفصلي في مواقع تشريحية دقيقة. يتم حفر النفق إلى العمق المناسب بناءً على أبعاد الكتلة العظمية للرقعة المستخدمة.
تمرير الرقعة وتثبيتها بإحكام
يتم تمرير الرقعة الجراحية عادة بشكل رجعي من نفق الساق إلى مساحة المفصل، ثم يتم تقديمها إلى النفق الفخذي. يتم التثبيت الفخذي أولاً باستخدام برغي تداخلي متطور. بعد ذلك، يتم تحريك الركبة عبر نطاق حركة كامل لضمان وضعية الرقعة. يتم شد الرقعة والركبة مثنية بزاوية تسعين درجة مع تطبيق قوة سحب أمامية لاستعادة الوضع الطبيعي للساق. يتم التثبيت النهائي في عظمة الساق باستخدام برغي تداخلي، وغالباً ما يتم دعمه بزر قشري خلفي أو دبابيس طبية لضمان أقصى درجات الثبات.
جراحات المراجعة وإعادة البناء
في حين أن العمليات الجراحية الأولية تحقق معدلات نجاح عالية، فإن جراحة مراجعة الأربطة الصليبية تمثل تحديات تشريحية وميكانيكية حيوية فريدة. يجب توعية المرضى بشكل مناسب بشأن توقعاتهم، حيث أن معدل النجاح للعمليات الأولية يتراوح بين تسعين إلى خمسة وتسعين بالمائة، مقارنة بخمسة وستين إلى خمسة وسبعين بالمائة لعمليات المراجعة.
إزالة المعدات الطبية ومعالجة العيوب العظمية
السبب الأكثر شيوعاً لفشل الجراحة الأولية هو التموضع غير الصحيح للأنفاق العظمية. تتطلب معالجة ذلك غالباً إزالة أدوات التثبيت السابقة ومعالجة الفراغات العظمية الناتجة. قد تتطلب إزالة البراغي والرقع القديمة إجراء ترقيع عظمي متزامن أو على مراحل لسد الفجوات. في حالات النقص الشديد في الجدار العظمي الخلفي، قد يضطر الجراح لاستخدام تقنيات تثبيت بديلة ومتقدمة لضمان استقرار الرقعة الجديدة.
برنامج التأهيل والتعافي بعد الجراحة
يعتبر التأهيل الطبي بعد إعادة بناء الرباط الصليبي الخلفي أكثر تحفظاً وحذراً مقارنة بتأهيل الرباط الصليبي الأمامي، وذلك لحماية الرقعة الجراحية الجديدة من قوة الجاذبية وقوة سحب عضلات المأبض الخلفية.
| مرحلة التعافي | الإطار الزمني | الأهداف والتعليمات الطبية |
|---|---|---|
| المرحلة الأولى | من صفر إلى ستة أسابيع | تثبيت الركبة في وضع الاستقامة الكاملة باستخدام دعامة ديناميكية. يقتصر تحمل الوزن على لمس أصابع القدم فقط. يمنع الانقباض النشط لعضلات الفخذ الخلفية لتجنب سحب الساق للخلف. |
| المرحلة الثانية | من ستة إلى اثني عشر أسبوعاً | السماح التدريجي بتحمل الوزن. زيادة نطاق الحركة ببطء وحذر. البدء بتمارين تقوية العضلة الرباعية الأمامية في سلسلة حركية مغلقة وبزوايا محددة. |
| المرحلة الثالثة | من ثلاثة إلى ستة أشهر | التخلص التدريجي من الدعامة. التقدم للوصول إلى نطاق حركة كامل. البدء في تدريبات التوازن واستقبال الحس العميق المتقدمة. |
| المرحلة الرابعة | من ستة إلى اثني عشر شهراً | السماح بالعودة للأنشطة الرياضية فقط عندما تصل قوة العضلة الرباعية إلى أكثر من تسعين بالمائة مقارنة بالساق السليمة، مع ثبات سريري تام للمفصل. |
يتطلب هذا البرنامج التزاماً صارماً من قبل المريض ومتابعة حثيثة من أخصائي العلاج الطبيعي لضمان أفضل النتائج الوظيفية وتجنب ارتخاء الرقعة الجراحية.
الأسئلة الشائعة
إمكانية الشفاء بدون تدخل جراحي
نعم، يمكن للعديد من إصابات الدرجة الأولى والثانية أن تشفى وتستقر من خلال العلاج الطبيعي المكثف وارتداء الدعامات الطبية، دون الحاجة إلى جراحة، خاصة لدى المرضى غير الرياضيين.
الفرق بين الرباط الصليبي الأمامي والخلفي
الرباط الأمامي يمنع انزلاق الساق للأمام وهو الأكثر عرضة للإصابة، بينما الرباط الخلفي يمنع انزلاق الساق للخلف وهو أقوى وأكثر سمكاً وإصاباته أقل شيوعاً ولكنها تتطلب قوة أكبر لحدوثها.
مدة العملية الجراحية
تستغرق عملية إعادة بناء الرباط الصليبي الخلفي عادة ما بين ساعة ونصف إلى ساعتين، وقد تطول المدة إذا كانت هناك إصابات أخرى مصاحبة في الغضاريف أو الأربطة الأخرى تحتاج إلى إصلاح.
وقت العودة للمشي بعد الجراحة
يُسمح للمريض بالمشي باستخدام العكازات مع تحميل وزن خفيف جداً (لمس الأرض بأصابع القدم) في الأسابيع الأولى. يبدأ المشي التدريجي وتحمل الوزن الكامل عادة بعد مرور ستة أسابيع من الجراحة.
مستوى الألم المتوقع بعد الجراحة
من الطبيعي الشعور بألم وتورم في الأيام الأولى بعد الجراحة. يتم السيطرة على هذا الألم بفعالية من خلال الأدوية المسكنة الموصوفة، ووضع الثلج، ورفع الساق. يتلاشى الألم تدريجياً مع مرور الوقت.
نسب نجاح جراحة الرباط الصليبي الخلفي
تعتبر الجراحة الأولية ناجحة جداً، حيث تتراوح نسب النجاح في استعادة استقرار الركبة وتخفيف الألم بين تسعين إلى خمسة وتسعين بالمائة، شريطة الالتزام التام ببرنامج التأهيل.
العودة للأنشطة الرياضية
العودة للرياضات التنافسية والعنيفة تستغرق وقتاً أطول مقارنة بالرباط الأمامي، وعادة ما يُسمح بها بعد مرور تسعة إلى اثني عشر شهراً، بشرط اجتياز اختبارات القوة والثبات العضلي.
المضاعفات المحتملة للعملية
مثل أي تدخل جراحي، هناك احتمالات نادرة لحدوث مضاعفات مثل العدوى، الجلطات الدموية، تيبس المفصل، أو ارتخاء الرقعة الجراحية. اختيار جراح متمرس يقلل من هذه المخاطر بشكل كبير.
نوع التخدير المستخدم في الجراحة
تُجرى العملية عادة تحت التخدير النصفي (الشوكي) أو التخدير العام، ويتم تحديد الخيار الأنسب بناءً على تقييم طبيب التخدير لحالة المريض الصحية العامة وتفضيلاته.
وضعيات النوم الصحيحة بعد الجراحة
يُنصح بالنوم على الظهر مع إبقاء الساق مفرودة ومرفوعة قليلاً باستخدام وسائد تحت الكاحل (وليس تحت الركبة مباشرة) في الأسابيع الأولى، مع ضرورة ارتداء الدعامة الطبية أثناء النوم كما يوصي الطبيب.
===
محتويات الفصل
- مقدمة عن الرباط الصليبي الخلفي
- التشريح والبنية الأساسية
- الميكانيكا الحيوية ودور الرباط في استقرار الركبة
- أسباب الإصابة وعوامل الخطر
- الأعراض والعلامات التحذيرية
- الفحص السريري وطرق التشخيص
- الخيارات العلاجية ودواعي الجراحة
- التجهيز الجراحي ووضعية المريض
- خطوات العملية الجراحية
- جراحات المراجعة وإعادة البناء
- برنامج التأهيل والتعافي بعد الجراحة
- الأسئلة الشائعة
- إمكانية الشفاء بدون تدخل جراحي
- الفرق بين الرباط الصليبي الأمامي والخلفي
- مدة العملية الجراحية
- وقت العودة للمشي بعد الجراحة
- مستوى الألم المتوقع بعد الجراحة
- نسب نجاح جراحة الرباط الصليبي الخلفي
- العودة للأنشطة الرياضية
- المضاعفات المحتملة للعملية
- نوع التخدير المستخدم في الجراحة
- وضعيات النوم الصحيحة بعد الجراحة
العودة للدليل الرئيسي