إعادة بناء الرباط الصليبي الخلفي: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
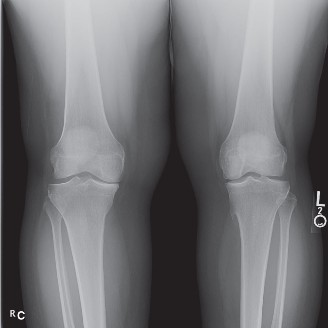
إعادة بناء الرباط الصليبي الخلفي هي عملية جراحية متقدمة لاستعادة استقرار الركبة ووظيفتها بعد الإصابة. تتضمن العملية استبدال الرباط المتضرر بطعم جديد، وتُعد ضرورية لتجنب المضاعفات طويلة الأمد. الأستاذ الدكتور محمد هطيف يقدم أحدث التقنيات لضمان أفضل النتائج للمرضى في صنعاء.
الخلاصة الطبية السريعة: تُعد جراحة إعادة بناء الرباط الصليبي الخلفي (PCL Reconstruction) من العمليات الجراحية الدقيقة والمعقدة في مجال جراحة العظام، وتهدف إلى استعادة استقرار مفصل الركبة ووظيفتها الحيوية بعد التعرض لإصابات شديدة. تتضمن هذه العملية استبدال الرباط الممزق بطعم نسيجي جديد باستخدام تقنيات المنظار المتقدمة، وهي خطوة حاسمة لمنع التآكل الغضروفي المبكر وتجنب المضاعفات طويلة الأمد. يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، أحدث التقنيات الجراحية العالمية (بما في ذلك تقنية المنظار بدقة 4K) لضمان تحقيق أعلى نسب النجاح وأفضل النتائج الوظيفية للمرضى في اليمن.

مقدمة شاملة عن الرباط الصليبي الخلفي وأهميته
أهلاً بكم في الدليل الطبي الأوسع والأكثر شمولاً باللغة العربية حول الرباط الصليبي الخلفي وإعادة بنائه. تُعد إصابات الركبة، وخاصة تلك التي تصيب الأربطة الأساسية العميقة، من أكثر الحالات الطبية تعقيداً التي تتطلب فهماً تشريحياً عميقاً، وتشخيصاً دقيقاً للغاية، وتدخلاً جراحياً يتمتع بأعلى درجات التخصص. الرباط الصليبي الخلفي (PCL) هو بمثابة "العمود الفقري" الداخلي لمفصل الركبة، وهو أحد الأربطة الرئيسية التي تمنح الركبة استقرارها المحوري، وإصابته لا تؤثر فقط على قدرة المريض على ممارسة الرياضة، بل قد تمتد لتؤثر بشكل جذري على جودة حياته اليومية وقدرته على أداء أبسط الحركات كالمشي وصعود الدرج.
عملية إعادة بناء الرباط الصليبي الخلفي ليست مجرد إجراء جراحي روتيني؛ إنها عملية دقيقة تهدف إلى استعادة الميكانيكا الحيوية (Biomechanics) المعقدة للركبة ومنع التدهور المستقبلي للمفصل (مثل الخشونة المبكرة). يتطلب هذا النوع المتقدم من الجراحات مهارة استثنائية، وخبرة فائقة، ومعرفة دقيقة بالتشريح الجراحي لضمان وضع الطعم في مكانه التشريحي المثالي.

في هذا الدليل المرجعي، نضع بين أيديكم حصيلة سنوات من الخبرة الطبية المتقدمة، لنقدم معلومات مفصلة وموثوقة حول كل ما يتعلق بالرباط الصليبي الخلفي. سنغوص معاً في تفاصيل التشريح، أسباب التمزق، الأعراض الخفية والظاهرة، طرق التشخيص السريري والإشعاعي، وصولاً إلى الخيارات العلاجية المحافظة والجراحية، مع شرح تفصيلي لخطوات العملية الجراحية وبرامج التأهيل. نُقدم هذه المعلومات القيمة بتوجيه وإشراف مباشر من الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل، والذي يُعد المرجع الأول والاسم الأبرز في جراحة العظام والمفاصل والطب الرياضي في صنعاء واليمن، وصاحب السجل الحافل بالنجاحات في علاج أعقد إصابات الركبة.
التشريح الميكانيكي والوظيفي للرباط الصليبي الخلفي
لفهم مدى خطورة إصابة الرباط الصليبي الخلفي، ولماذا تتطلب عملية إعادة البناء دقة متناهية، من الضروري جداً أن نتعمق في التشريح الحيوي لهذا الرباط ودوره المحوري في استقرار مفصل الركبة.
ما هو الرباط الصليبي الخلفي (PCL)؟
الرباط الصليبي الخلفي هو أقوى وأكبر أربطة الركبة الأربعة الرئيسية. يقع هذا الرباط في عمق المفصل، متصالباً مع الرباط الصليبي الأمامي (ACL) ليشكلان معاً حرف "X". وظيفته الأساسية والمحورية هي العمل كـ "المثبت الأساسي" الذي يمنع عظمة الساق (الظنبوب - Tibia) من الانزلاق إلى الخلف أسفل عظمة الفخذ (Femur). يساهم الرباط الصليبي الخلفي بنسبة تصل إلى 95% من قوة المقاومة ضد الإزاحة الخلفية للساق.
على عكس إصابات الرباط الصليبي الأمامي التي تترافق غالباً مع ألم حاد وتورم فوري وصوت "فرقعة" مسموع، فإن إصابات الرباط الصليبي الخلفي قد تكون "صامتة" في بدايتها. قد لا يعاني المريض من عدم استقرار فوري أو أعراض دراماتيكية، مما يؤدي للأسف إلى تأخر التشخيص. ولكن، إهمال علاج هذه الإصابة (خاصة الدرجات المتقدمة) يؤدي حتماً إلى زيادة الضغط الاحتكاكي على غضاريف الركبة، مما يسرع من عملية تآكل الغضروف المفصلي (الخشونة)، وتحديداً في الجزء الأنسي (الداخلي) من الركبة والمفصل الرضفي الفخذي (بين الصابونة والفخذ).
التشريح التفصيلي الدقيق: المنشأ والاندغام
لفهم الدقة الجراحية التي يطبقها الأستاذ الدكتور محمد هطيف أثناء عملية إعادة البناء، دعونا نستعرض التشريح المجهري للرباط:
- المنشأ الفخذي (Femoral Origin): ينشأ الرباط الصليبي الخلفي من مساحة واسعة على السطح الجانبي للقمة الفخذية الأنسية (Medial Femoral Condyle) داخل الثلمة بين اللقمتين (Intercondylar Notch). يأخذ هذا المنشأ شكل نصف قمر أو شكل بيضاوي واسع. عند النظر إليه بمنظار الركبة، يمتد هذا المنشأ تقريباً من موضع "الساعة الواحدة" إلى "الساعة الرابعة" في الركبة اليمنى. هذا الالتصاق الواسع يمنح الرباط قوته الهائلة.
- الاندغام الظنبوبي (Tibial Insertion): يندغم الرباط في الجزء الخلفي السفلي من عظمة الساق، في منطقة تُعرف باسم "الوهدة الظنبوبية الخلفية" (Posterior Tibial Facet). يقع هذا الاندغام فعلياً خارج كبسولة المفصل الخلفية، ويمتد إلى حوالي 1.0 إلى 1.5 سم تحت مستوى خط المفصل (Joint Line). يُعد هذا الموقع ذو أهمية جراحية بالغة، حيث يقع على بُعد ملليمترات قليلة من الشريان المأبضي (Popliteal Artery) والعصب الظنبوبي، مما يجعل حفر النفق الظنبوبي أثناء الجراحة من أخطر وأدق الخطوات التي تتطلب جراحاً متمرساً مثل الدكتور محمد هطيف.
- الأبعاد والقوة: يبلغ متوسط طول الرباط الصليبي الخلفي حوالي 38 مم، وعرضه حوالي 13 مم، وهو أقوى بحوالي 1.5 إلى 2 مرة من الرباط الصليبي الأمامي.
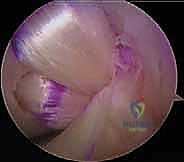
الحزم التشريحية للرباط الصليبي الخلفي (The Two Bundles)
من الناحية التشريحية والوظيفية، لا يتكون الرباط الصليبي الخلفي من حبل واحد، بل ينقسم إلى حزمتين رئيسيتين تعملان بتناغم تام خلال دورة حركة الركبة:
- الحزمة الأمامية الجانبية (Anterolateral Bundle - AL): هي الحزمة الأكبر والأقوى والأكثر سمكاً. تكون هذه الحزمة مشدودة (Tense) عندما تكون الركبة في وضع الثني (Flexion)، وتكون مرتخية في وضع المد (Extension).
- الحزمة الخلفية الأنسية (Posteromedial Bundle - PM): هي الحزمة الأصغر. تعمل عكس الحزمة الأولى، حيث تكون مشدودة عندما تكون الركبة ممدودة بالكامل، وترتخي عند ثني الركبة.
هذا التبادل في الشد والارتخاء بين الحزمتين يضمن استقرار الركبة في كافة زوايا الحركة. وفي الجراحات الحديثة، يحرص الأستاذ الدكتور محمد هطيف على استعادة هذه الميكانيكا إما من خلال تقنية الحزمة الواحدة (Single-Bundle) الدقيقة أو تقنية الحزمتين (Double-Bundle) حسب ما تقتضيه حالة المريض.
أسباب وعوامل خطر تمزق الرباط الصليبي الخلفي
نظراً لقوة ومتانة الرباط الصليبي الخلفي، فإن تمزقه يتطلب قوة هائلة أو صدمة عنيفة. نادراً ما تحدث إصابات هذا الرباط نتيجة التواء بسيط كما هو الحال في الرباط الأمامي. تشمل الأسباب الرئيسية ما يلي:
1. إصابات لوحة القيادة (Dashboard Injuries)
تُعد حوادث السيارات من أكثر الأسباب شيوعاً لإصابات الرباط الصليبي الخلفي. عندما يكون الشخص جالساً في السيارة وتكون ركبته مثنية بزاوية 90 درجة، وفي حال حدوث اصطدام أمامي، ترتطم الركبة (تحديداً الجزء الأمامي من الساق أسفل الصابونة) بقوة بلوحة القيادة (Dashboard). هذه القوة تدفع عظمة الساق بقوة هائلة إلى الخلف، مما يؤدي إلى تمزق الرباط الصليبي الخلفي.
2. الإصابات الرياضية العنيفة
تحدث إصابات الرباط الصليبي الخلفي في الرياضات التي تتطلب احتكاكاً جسدياً قوياً مثل كرة القدم، الرجبي، والفنون القتالية. الآلية الأكثر شيوعاً في الرياضة هي:
* السقوط المباشر على الركبة وهي في وضع الثني الكامل، مع توجيه القدم للأسفل (Plantar flexion).
* تلقي ضربة قوية ومباشرة على الجزء الأمامي من قصبة الساق أثناء اللعب.
3. فرط التمدد العنيف (Severe Hyperextension)
عندما تُجبر الركبة على الانحناء إلى الخلف بشكل يتجاوز نطاق حركتها الطبيعي (فرط التمدد)، كما يحدث عند الهبوط الخاطئ من قفزة عالية أو تلقي ضربة قوية على مقدمة الركبة وهي ممدودة. هذه الآلية غالباً ما تتسبب في إصابات متعددة للأربطة (تمزق الصليبي الأمامي والخلفي معاً).
4. الإصابات الدورانية المعقدة
الالتواء الشديد مع وجود ضغط محوري قوي يمكن أن يؤدي إلى تمزق الرباط الصليبي الخلفي، وعادة ما يترافق ذلك مع تمزق في الزاوية الخلفية الجانبية للركبة (Posterolateral Corner - PLC).
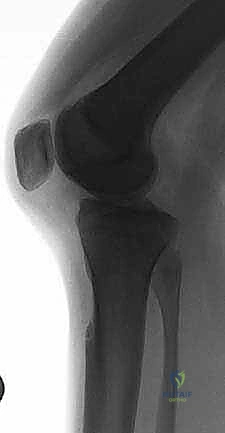
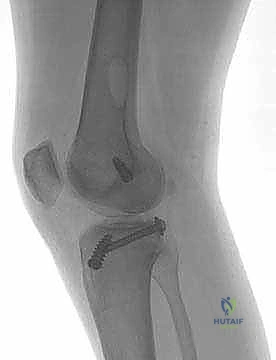
درجات تمزق الرباط الصليبي الخلفي
يتم تصنيف شدة إصابة الرباط الصليبي الخلفي بناءً على مقدار الإزاحة الخلفية لعظمة الساق مقارنة بعظمة الفخذ، وذلك أثناء الفحص السريري:
- الدرجة الأولى (Grade I): تمزق جزئي ومحدود في ألياف الرباط. تتراجع عظمة الساق للخلف مسافة تتراوح بين 1 إلى 5 ملم. في هذه الدرجة، لا تزال عظمة الساق متقدمة قليلاً عن لقمة الفخذ.
- الدرجة الثانية (Grade II): تمزق جزئي شديد أو تمزق شبه كامل. تتراجع عظمة الساق للخلف مسافة تتراوح بين 6 إلى 10 ملم. في هذه الحالة، يصبح السطح الأمامي لعظمة الساق متساوياً (على نفس المستوى) مع لقمة الفخذ.
- الدرجة الثالثة (Grade III): تمزق كامل للرباط الصليبي الخلفي. تتراجع عظمة الساق للخلف مسافة تزيد عن 10 ملم. في هذه الدرجة الخطيرة، تتراجع عظمة الساق لتصبح خلف مستوى لقمة الفخذ. غالباً ما تترافق الدرجة الثالثة مع إصابات في أربطة أخرى (مثل أربطة الزاوية الخلفية الجانبية PLC أو الرباط الصليبي الأمامي ACL).
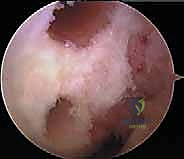
أعراض وعلامات إصابة الرباط الصليبي الخلفي
تختلف الأعراض بناءً على شدة الإصابة وما إذا كانت الإصابة حديثة (حادة) أو قديمة (مزمنة).
الأعراض الحادة (مباشرة بعد الإصابة):
- ألم خفيف إلى متوسط في الجزء الخلفي من الركبة أو في عمق المفصل.
- تورم في الركبة (غالباً ما يكون أقل دراماتيكية من تورم إصابة الرباط الصليبي الأمامي، وقد يظهر بعد ساعات أو في اليوم التالي).
- شعور بعدم الاستقرار الخفيف، ولكن المريض غالباً ما يستطيع المشي (وهو ما يجعله يتأخر في طلب الاستشارة الطبية).
- صعوبة في ثني الركبة بالكامل أو الركوع عليها.
الأعراض المزمنة (في حال عدم العلاج):
- ألم مستمر في الجزء الأمامي من الركبة (خلف الصابونة)، ناتج عن زيادة الضغط على المفصل الرضفي الفخذي لتعويض الارتخاء الخلفي.
- ألم في الجزء الداخلي (الأنسي) من الركبة أثناء المشي لمسافات طويلة.
- صعوبة وألم عند صعود ونزول الدرج، أو عند المشي على المنحدرات.
- نوبات من الشعور بأن الركبة "تخون" أو تنهار، خاصة عند تغيير الاتجاه أو حمل أوزان.
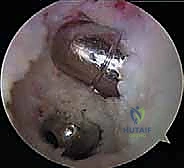
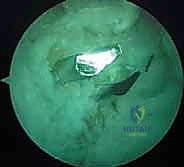
التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يبدأ التشخيص السليم بأخذ تاريخ مرضي مفصل لفهم آلية الإصابة. يتميز الأستاذ الدكتور محمد هطيف بمهارته الفائقة في الفحص السريري، والذي يُعد حجر الأساس في تشخيص إصابات الرباط الصليبي الخلفي.
1. الفحص السريري المتقدم
يقوم الدكتور هطيف بإجراء اختبارات دقيقة لتقييم ثبات الركبة، من أهمها:
* اختبار الدرج الخلفي (Posterior Drawer Test): وهو الاختبار الأكثر دقة (حساسية 90%). يستلقي المريض وتثنى ركبته بزاوية 90 درجة، ثم يقوم الطبيب بدفع عظمة الساق للخلف لتقييم مقدار الإزاحة.
* علامة الترهل الخلفي (Posterior Sag Sign / Godfrey's Test): يرفع الطبيب ساقي المريض بحيث تكون الورك والركبة مثنيتين بزاوية 90 درجة. في حال تمزق الـ PCL، ستسقط عظمة الساق (تترهل) للخلف بفعل الجاذبية الأرضية مقارنة بالركبة السليمة.
* اختبارات التقييم الشامل: فحص الأربطة الجانبية والزاوية الخلفية الجانبية (Dial Test) لاستبعاد الإصابات المتعددة.
2. التصوير الإشعاعي
- الأشعة السينية (X-rays): لاستبعاد وجود كسور عظمية، خاصة كسور الانقلاع (Avulsion fractures) حيث ينفصل الرباط حاملاً معه قطعة من العظم.
- أشعة الرنين المغناطيسي (MRI): هو المعيار الذهبي لتأكيد التشخيص. يوضح الرنين المغناطيسي بدقة موقع التمزق، درجته، وحالة الغضاريف الهلالية والأربطة الأخرى.
- الأشعة السينية مع الضغط (Stress Radiographs): يستخدمها الدكتور هطيف أحياناً لقياس مقدار الإزاحة الخلفية بالملليمترات بدقة متناهية، مما يساعد في اتخاذ قرار الجراحة.
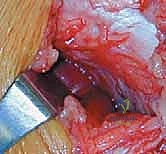
جدول مقارنة: الرباط الصليبي الأمامي (ACL) مقابل الرباط الصليبي الخلفي (PCL)
| وجه المقارنة | الرباط الصليبي الأمامي (ACL) | الرباط الصليبي الخلفي (PCL) |
|---|---|---|
| الوظيفة الأساسية | يمنع انزلاق الساق للأمام | يمنع انزلاق الساق للخلف |
| القوة والسماكة | أضعف وأقل سماكة | أقوى وأكثر سماكة (الضعف تقريباً) |
| آلية الإصابة الشائعة | التواء الركبة، التوقف المفاجئ | ضربة مباشرة على مقدمة الساق (لوحة القيادة)، السقوط على ركبة مثنية |
| الأعراض الأولية | صوت "فرقعة" قوي، تورم فوري، عدم قدرة على المشي | ألم خلفي، تورم خفيف إلى متوسط، القدرة على المشي غالباً |
| مدى شيوع الإصابة | شائع جداً (خاصة في الرياضة) | أقل شيوعاً بكثير (حوالي 3-20% من إصابات الركبة) |
| التوجه العلاجي الأولي | جراحي في الغالب للرياضيين والشباب | محافظ (علاج طبيعي) للدرجات 1 و 2 المعزولة |
| المضاعفات طويلة الأمد | خشونة مبكرة في المفصل بالكامل | خشونة في الجزء الأنسي والمفصل الرضفي الفخذي |
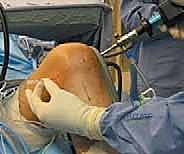
خيارات العلاج المتاحة لإصابات الرباط الصليبي الخلفي
يعتمد قرار العلاج على عدة عوامل: درجة التمزق، مستوى نشاط المريض، وجود إصابات مصاحبة في الركبة، والمدة التي مرت منذ حدوث الإصابة. يتبنى الأستاذ الدكتور محمد هطيف نهجاً طبياً صادقاً وشفافاً، حيث لا يلجأ للجراحة إلا إذا كانت هي الخيار الأمثل والوحيد لضمان صحة المريض.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي الخيار المفضل لحالات:
* تمزق الدرجة الأولى والثانية المعزول (بدون إصابة أربطة أخرى).
* المرضى غير الرياضيين أو الذين لا يمارسون أنشطة بدنية شاقة.
يتضمن العلاج التحفظي:
1. بروتوكول RICE: الراحة (Rest)، الثلج (Ice)، الضغط (Compression)، والرفع (Elevation) في الأيام الأولى لتقليل التورم.
2. الدعامات الخاصة (PCL Braces): استخدام دعامة ديناميكية خاصة تدفع عظمة الساق للأمام لمنع تمدد الرباط أثناء التئامه.
3. العلاج الطبيعي المكثف: يركز بشكل أساسي على تقوية العضلة الرباعية الأمامية (Quadriceps) لأنها تعمل كداعم للرباط الصليبي الخلفي وتمنع الساق من التراجع للخلف.
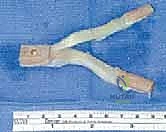
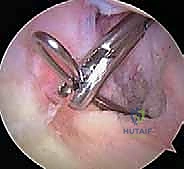
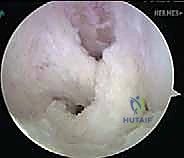
ثانياً: العلاج الجراحي (إعادة بناء الرباط الصليبي الخلفي)
متى يقرر الأستاذ الدكتور محمد هطيف ضرورة التدخل الجراحي؟
1. تمزق الدرجة الثالثة (Grade III): حيث تتراجع الساق لأكثر من 10 ملم، مما يعني فقدان تام لوظيفة الرباط.
2. الإصابات المتعددة (Multi-ligament Injuries): إذا كان تمزق الـ PCL مصحوباً بتمزق في الرباط الصليبي الأمامي أو الأربطة الجانبية أو أربطة الزاوية الخلفية.
3. فشل العلاج التحفظي: استمرار الألم وعدم الاستقرار رغم خضوع المريض لبرنامج علاج طبيعي مكثف.
4. المرضى النشطين والرياضيين: الذين يرغبون في العودة إلى ممارسة الرياضات التنافسية.
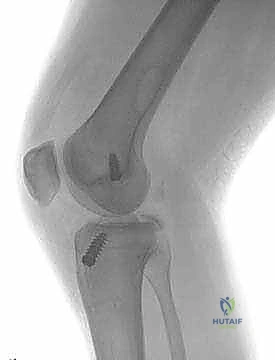
5. الكسور الانقلاعية (Avulsion Fractures): حيث يحتاج العظم المنفصل إلى تثبيت فوري بالمسامير.
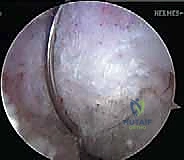
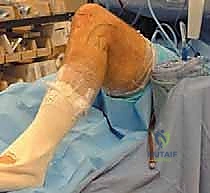
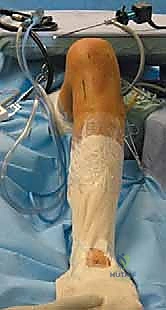
أنواع الطعوم المستخدمة في عملية إعادة البناء
بما أن الرباط الصليبي الخلفي لا يلتئم بشكل سليم إذا تم خياطته فقط (إلا في حالات الكسور الانقلاعية)، يتم استبداله بـ "طعم" (Graft) يعمل كبديل للرباط الأصلي. يختار الدكتور هطيف نوع الطعم بناءً على حالة المريض وعمره ومستوى نشاطه.
جدول مقارنة: أنواع الطعوم المستخدمة في جراحة الـ PCL
| نوع الطعم | المصدر | المميزات | العيوب |
|---|---|---|---|
| طعم العظم-وتر الرضفة-العظم (BPTB) | من ركبة المريض نفسه (الجزء الأوسط من وتر الصابونة مع سدادات عظمية) | التئام عظمي-عظمي سريع وقوي جداً، ممتاز للرياضيين. | ألم محتمل في مقدمة الركبة عند الركوع، خطر بسيط لكسر الصابونة. |
| طعم أوتار المأبض (Hamstring Autograft) | من ركبة المريض نفسه (أوتار العضلة النصف وترية والرشيقية) | شق جراحي أصغر، ألم أقل بعد العملية، لا يسبب ألماً عند الركوع. | التئام نسيجي-عظمي يستغرق وقتاً أطول، قد يضعف قوة ثني الركبة قليلاً. |
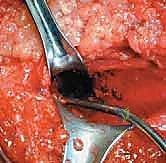
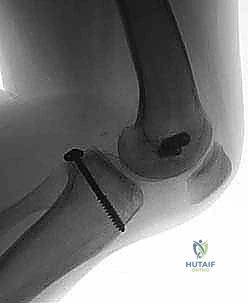
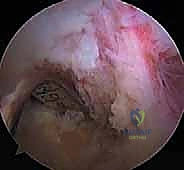
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك