الدليل الشامل لعلاج تيبس مفصل إبهام القدم وتخفيف الألم
الخلاصة الطبية
تيبس مفصل إبهام القدم هو حالة مرضية تنتج عن خشونة وتآكل الغضاريف، مما يسبب ألماً شديداً وصعوبة في ثني الإصبع. يبدأ العلاج بتعديل الأحذية والأدوية، وفي الحالات المتقدمة نلجأ للتدخل الجراحي مثل تنظيف المفصل أو دمجه لاستعادة القدرة على المشي بدون ألم.
الخلاصة الطبية السريعة: تيبس مفصل إبهام القدم هو حالة مرضية تنتج عن خشونة وتآكل الغضاريف، مما يسبب ألماً شديداً وصعوبة في ثني الإصبع. يبدأ العلاج بتعديل الأحذية والأدوية، وفي الحالات المتقدمة نلجأ للتدخل الجراحي مثل تنظيف المفصل أو دمجه لاستعادة القدرة على المشي بدون ألم.
مقدمة عن تيبس مفصل إبهام القدم
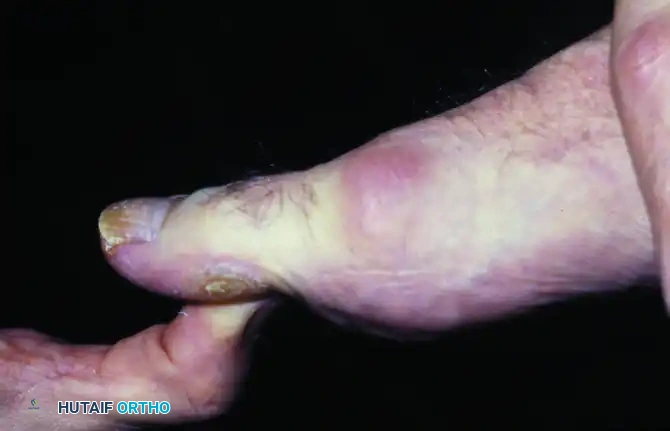
يعد تيبس مفصل إبهام القدم من الحالات الطبية المزعجة التي تؤثر بشكل كبير على جودة حياة المريض وقدرته على الحركة اليومية. يُعرف هذا المرض طبياً بأنه اعتلال مفصلي تنكسي تدريجي يصيب المفصل المشطي السلامي الأول، وهو المفصل الذي يربط إصبع القدم الكبير بالقدم. تتسم هذه الحالة بتقييد ملحوظ في حركة الإصبع، وتحديداً صعوبة ثنيه لأعلى، ويصاحب ذلك تكوين نتوءات عظمية حول المفصل وشعور بألم مستمر.
تاريخياً، تمت صياغة مصطلح تيبس الإبهام لوصف هذا التقييد المحدد في الحركة، ولكن مع تطور الطب وتقنيات التصوير الإشعاعي والفحص النسيجي، أصبحنا نفهم بشكل أعمق كيف يبدأ هذا المرض وكيف يتطور. ما يتفق عليه الأطباء اليوم هو أن هذه الحالة تأخذ مساراً تدميرياً لا رجعة فيه إذا لم يتم التدخل بشكل صحيح، حيث تبدأ بتلف موضعي في الغضروف المفصلي، مما يؤدي إلى التهاب الغشاء المبطن للمفصل، وينتهي بتدمير الغضروف بالكامل وتآكل العظام تحت الغضروفية وتكون نتوءات عظمية بارزة.
نحن ندرك تماماً حجم المعاناة التي يمر بها المريض، بدءاً من صعوبة ارتداء الأحذية المفضلة، وصولاً إلى الألم الحاد عند ممارسة رياضات بسيطة أو حتى المشي المعتاد. صُمم هذا الدليل الطبي الشامل ليكون مرجعك الأول والموثوق لفهم كل جوانب هذه الحالة، والخيارات العلاجية المتاحة لإنهاء هذا الألم واستعادة نشاطك.
التشريح والميكانيكا الحيوية للقدم
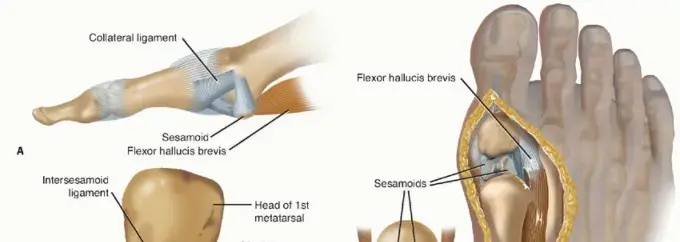
لفهم كيف يؤثر تيبس مفصل إبهام القدم على حياتك، يجب أولاً أن نفهم كيف يعمل هذا المفصل المعقد. يعتبر المفصل المشطي السلامي الأول أساسياً لعملية المشي الطبيعية. أثناء دورة المشي، وتحديداً في مرحلة الدفع للتقدم للأمام، يجب أن ينثني هذا المفصل لأعلى بزاوية تتراوح بين خمسة وستين إلى خمسة وسبعين درجة.
هذا الانثناء ضروري لتفعيل آلية حيوية في القدم تعمل على شد اللفافة الأخمصية وتثبيت القوس الطولي للقدم، مما يوفر منصة صلبة وقوية تتيح لك الدفع بكفاءة. في حالة تيبس مفصل إبهام القدم، تتعطل هذه الآلية الحيوية تماماً، مما يجعل كل خطوة تخطوها تمثل تحدياً مؤلماً.
بداية الإصابة وتآكل الغضروف
تشير الدراسات الطبية إلى أن المراحل المبكرة من المرض تبدأ بحدوث شق دقيق أو إصابة في الغضروف المبطن لرأس العظمة المشطية الأولى. تحدث هذه الإصابة عادة في منطقة محددة بين قمة العظمة والحافة العلوية للسطح المفصلي.

عندما تحاول ثني إصبعك لأعلى أثناء المشي، تحتك قاعدة الإصبع مباشرة بهذا الشق الغضروفي التالف. هذا الاحتكاك يولد ألماً حاداً، مما يدفع الجسم بشكل غريزي ولا إرادي إلى تقليل حركة المفصل لحماية نفسه من الألم. مع مرور الوقت وتطور المرض، تتكون نتوءات عظمية بارزة في الجزء العلوي من المفصل، ليتحول الأمر من مجرد ألم يمنع الحركة إلى عائق ميكانيكي صلب يمنع انثناء الإصبع تماماً.
هذا التفسير الطبي يوضح بدقة لماذا يشعر المرضى بألم شديد عند لمس الجزء العلوي من المفصل، ولماذا تكون حركة ثني الإصبع لأعلى هي أول ما يتأثر وأكثر ما يسبب الألم.
الأسباب وعوامل الخطر
تتعدد الأسباب التي تؤدي إلى الإصابة بتيبس مفصل إبهام القدم، وتختلف هذه الأسباب بشكل ملحوظ بين فئة الشباب والمراهقين، وبين فئة البالغين وكبار السن.
الأسباب لدى الشباب والمراهقين
في الأعمار الصغيرة، غالباً ما تبدأ المشكلة بعد التعرض لإصابة أو صدمة مباشرة في المفصل تؤدي إلى تلف السطح الغضروفي. كما أن الصدمات الدقيقة المتكررة بسبب الأنشطة الرياضية العنيفة يمكن أن تؤدي إلى ضرر تراكمي في الغضروف. من الأسباب الأخرى الشائعة في هذه الفئة العمرية ما يلي
- انفصال العظم والغضروف السالخ في رأس العظمة المشطية.
- الكسور الغضروفية العظمية الناتجة عن التواء شديد.
- إصابات فرط التمدد المتكررة للإصبع الكبير والتي تشتهر لدى الرياضيين.
- وجود عظمة مشطية أولى أطول من الطبيعي بشكل خلقي.
- تسطح القدم الشديد أو الكب الزائد للقدم أثناء المشي.
الأسباب لدى البالغين وكبار السن
في مرحلة البلوغ والتقدم في العمر، يكون السبب الأكثر شيوعاً هو الفصال العظمي الأولي أو ما يعرف بخشونة المفاصل التنكسية. مع مرور سنوات من الاستخدام المستمر، تبدأ غضاريف المفصل في التآكل الطبيعي.
على الرغم من أن بعض النظريات القديمة كانت تشير إلى أن ارتفاع العظمة المشطية الأولى هو السبب الرئيسي، إلا أن الأبحاث الحديثة أثبتت أن هذا الارتفاع هو في الغالب نتيجة للخشونة وليس سبباً لها. هناك عوامل مثبتة إحصائياً تزيد من احتمالية الإصابة، وتشمل
- الارتباط الوراثي والتاريخ العائلي خاصة إذا كانت الإصابة في كلتا القدمين.
- التعرض لإصابات سابقة في القدم خاصة إذا كانت الإصابة في قدم واحدة.
- النساء أكثر عرضة للإصابة من الرجال لأسباب تتعلق بطبيعة الأربطة واستخدام أحذية غير مناسبة.
- وجود تشوهات أخرى في القدم مثل انحراف إبهام القدم السلامي.
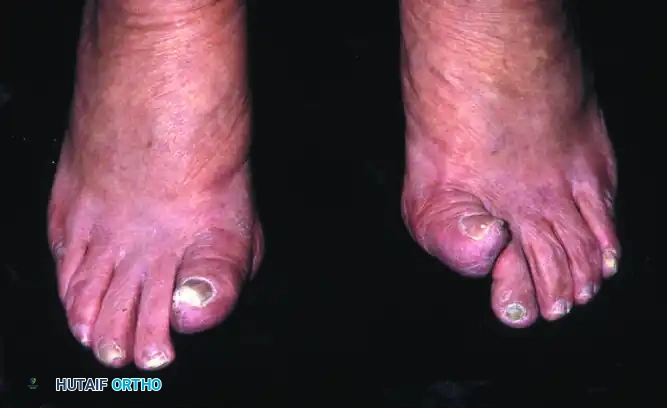
الأعراض السريرية للمرض
يبدأ المريض عادة بملاحظة بداية تدريجية غير مبررة لألم وتيبس وتورم في مفصل إبهام القدم. تتفاقم هذه الأعراض بشكل ملحوظ عند القيام بأنشطة تتطلب أقصى درجات انثناء الإصبع، مثل الجري، أو صعود المرتفعات والسلالم، أو عند ارتداء النساء للأحذية ذات الكعب العالي.
عند زيارة طبيب جراحة العظام، سيقوم الطبيب بإجراء فحص سريري دقيق يتضمن الخطوات التالية
- ملاحظة وجود نتوء عظمي بارز في الجزء العلوي من المفصل يمكن رؤيته والشعور به عند اللمس.
- قد يلاحظ الطبيب أن إصبع القدم الكبير يميل إلى الاستقرار في وضعية الانثناء للأسفل قليلاً.
- تحديد موقع الألم بدقة، والذي يتركز عادة في الجزء العلوي من المفصل بسبب تمدد محفظة المفصل والنتوء العظمي.
- تقييم المدى الحركي للمفصل، حيث يتبين وجود تقييد شديد ومؤلم عند محاولة ثني الإصبع لأعلى، بينما تظل حركة الثني لأسفل طبيعية حتى المراحل المتأخرة من المرض.
يقوم الطبيب أيضاً بإجراء اختبار خاص يتضمن الضغط المحوري مع تحريك الإصبع بحركة دائرية. إذا صدر عن هذا الاختبار صوت طقطقة أو احتكاك مصحوب بألم، فهذا يؤكد وجود تآكل شامل في غضاريف المفصل وتقلص في المسافة المفصلية.
التشخيص بالأشعة وتصنيف درجات المرض
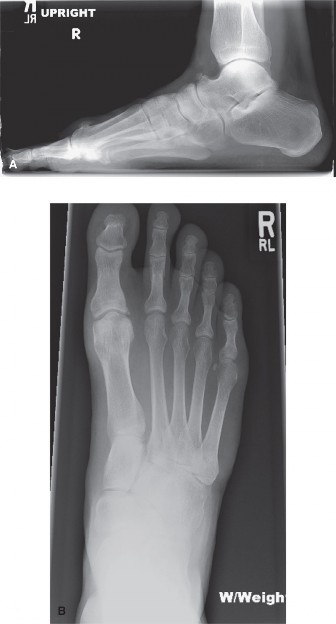
تعتبر صور الأشعة السينية القياسية للقدم أثناء الوقوف وتحميل الوزن خطوة إلزامية وأساسية لتأكيد التشخيص وتقييم شدة الحالة. في المراحل المبكرة جداً، قد تظهر الأشعة فقط انخفاضاً طفيفاً في سطح العظمة. ولكن مع تقدم المرض، تظهر العلامات الكلاسيكية لخشونة المفاصل، والتي تشمل ضيق المسافة بين العظام، وزيادة كثافة العظم تحت الغضروف، وتكون تكيسات عظمية، وظهور نتوءات عظمية بارزة في مختلف جوانب المفصل.
لتحديد خطة العلاج الأنسب، يعتمد أطباء العظام على نظام تصنيف عالمي يقسم المرض إلى خمس درجات رئيسية بناءً على الأعراض السريرية وصور الأشعة
| درجة المرض | وصف الحالة في الأشعة والأعراض السريرية |
|---|---|
| الدرجة صفر | أشعة سينية طبيعية، تيبس وألم فقط عند أقصى درجات ثني الإصبع لأعلى. |
| الدرجة الأولى | نتوء عظمي علوي خفيف، المسافة المفصلية طبيعية، ألم عند نهايات المدى الحركي. |
| الدرجة الثانية | نتوء عظمي متوسط، ضيق في المسافة المفصلية، ألم خلال معظم فترات حركة المفصل. |
| الدرجة الثالثة | نتوءات عظمية شديدة، فقدان كامل للمسافة المفصلية، ألم مستمر حتى في أوقات الراحة. |
| الدرجة الرابعة | نفس التغيرات الشديدة في الأشعة، ولكن مع ألم مبرح ومستمر طوال الوقت ومع أي حركة بسيطة. |
العلاج التحفظي غير الجراحي
يجب دائماً استنفاد كافة خيارات العلاج التحفظي قبل التفكير في التدخل الجراحي، خاصة للمرضى الذين يعانون من الدرجات المبكرة من المرض. يهدف العلاج التحفظي إلى تقليل الألم وتحسين القدرة على المشي دون الحاجة لعمليات جراحية.
تشمل خيارات العلاج التحفظي الفعالة ما يلي
- تعديل الأحذية بشكل جذري، حيث ينصح بارتداء أحذية ذات نعل صلب غير قابل للثني مع مقدمة متأرجحة لتقليل الحاجة لثني إصبع القدم أثناء المشي. كما يجب أن يكون صندوق الحذاء الأمامي واسعاً لتجنب الضغط على النتوء العظمي.
- استخدام دعامات وفرشات طبية صلبة مخصصة توضع داخل الحذاء لتقييد حركة المفصل المؤلمة وتوزيع الضغط بشكل متساوٍ على القدم.
- تناول الأدوية المضادة للالتهابات غير الستيرويدية تحت إشراف طبي للسيطرة على التهاب الغشاء الزليلي وتخفيف الألم.
- في حالات نوبات الألم الحادة، قد يوصي الطبيب بإعطاء حقن الكورتيزون الموضعية داخل المفصل. توفر هذه الحقن راحة مؤقتة من الالتهاب، ولكن يجب التنويه إلى أنها لا تعالج السبب الجذري للمرض ولا توقف تطوره.
العلاج الجراحي لتيبس مفصل إبهام القدم
عندما تفشل الإجراءات التحفظية في تخفيف الألم وتصبح جودة حياة المريض متأثرة بشدة، يصبح التدخل الجراحي هو الحل الأمثل. يتم تحديد نوع الجراحة بناءً على درجة المرض السريرية والإشعاعية، والهدف الأساسي هو القضاء على الألم، واستعادة القدرة على المشي بشكل طبيعي، وتصحيح أي تشوهات مصاحبة.
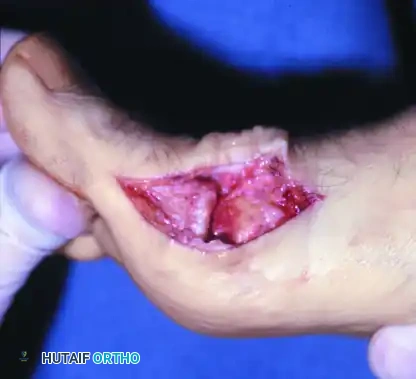
استئصال النتوء العظمي وتنظيف المفصل
تعتبر عملية استئصال النتوء العظمي الخيار الجراحي الأول والمفضل للمرضى في الدرجة الأولى والثانية، وبعض حالات الدرجة الثالثة التي لا يزال فيها جزء من حركة المفصل خالياً من الألم. تهدف هذه العملية إلى الحفاظ على المفصل الطبيعي وإزالة العائق الميكانيكي الذي يمنع الحركة.
تتم الجراحة من خلال إحداث شق جراحي دقيق أعلى المفصل، مع الحرص الشديد على حماية الأعصاب الحسية الدقيقة لتجنب أي ألم عصبي بعد الجراحة.
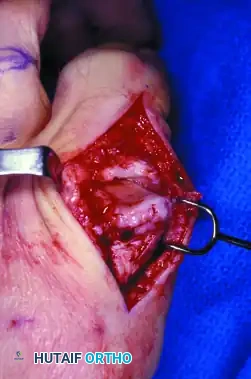
يقوم الجراح بفتح محفظة المفصل وتحديد مكان النتوء العظمي البارز. باستخدام أدوات جراحية دقيقة، يتم استئصال النتوء العظمي بالإضافة إلى حوالي ثلاثين بالمائة من الجزء العلوي لرأس العظمة المشطية.
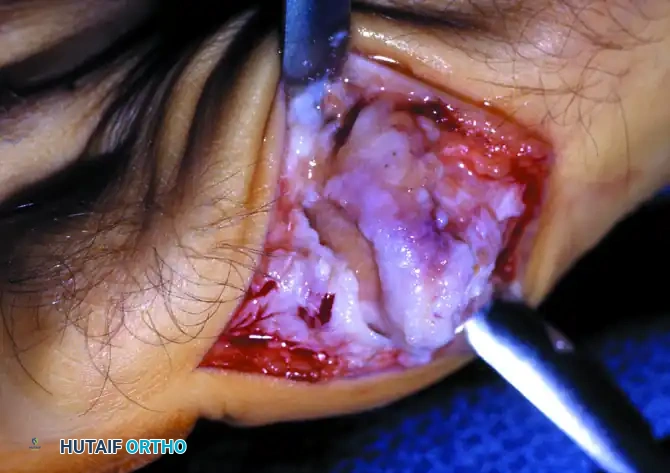
بعد ذلك، يتم تنظيف المفصل من أي شظايا عظمية أو غضروفية سائبة، وإزالة أي نتوءات جانبية. يقوم الجراح باختبار حركة الإصبع أثناء العملية للتأكد من تحقيق زاوية انثناء كافية ومريحة. يجب الحذر التام من إزالة جزء كبير من العظمة لتجنب عدم استقرار المفصل.
إيثاق ودمج المفصل المشطي السلامي الأول
يظل دمج المفصل هو المعيار الذهبي والحل الجذري والنهائي لحالات الدرجة الثالثة والرابعة من المرض، وللحالات التي لم تنجح معها الجراحات السابقة. توفر هذه العملية راحة دائمة ومضمونة من الألم وتعيد للقدم قدرتها القوية على تحمل الوزن.
تتضمن هذه الجراحة إزالة جميع الغضاريف التالفة والعظام المتصلبة المتبقية في المفصل حتى الوصول إلى العظم الإسفنجي الصحي. الخطوة الأكثر أهمية وحساسية في هذه الجراحة هي وضعية دمج الإصبع. يجب أن يتم تثبيت الإصبع بزاوية دقيقة جداً تسمح للمريض بالمشي بشكل طبيعي وارتداء الأحذية العادية دون أن يحتك الإصبع بالأرض أثناء المشي. يتم تثبيت العظام في هذه الوضعية المثالية باستخدام شرائح ومسامير معدنية متطورة حتى تلتئم العظمتان وتصبحان عظمة واحدة صلبة خالية من الألم.
بروتوكول التعافي ومرحلة ما بعد الجراحة
تختلف فترة التعافي والتأهيل بناءً على نوع الإجراء الجراحي الذي تم إجراؤه، ومن الضروري الالتزام التام بتعليمات الطبيب لضمان أفضل النتائج.
في حالة إجراء عملية استئصال النتوء العظمي، يُسمح للمريض عادة بالمشي الفوري باستخدام حذاء جراحي صلب مخصص. يتم البدء بتمارين تحريك المفصل في غضون أيام قليلة لمنع تكون التصاقات داخلية. يمكن للمريض العودة لارتداء الأحذية الواسعة والمريحة خلال ثلاثة إلى أربعة أسابيع مع زوال التورم.
أما في حالة عملية دمج المفصل، فإن التعافي يتطلب وقتاً أطول والتزاماً أكبر. يتم وضع القدم في حذاء جراحي أو حذاء مشي طبي، ويُمنع المريض من التحميل الكامل على مقدمة القدم لعدة أسابيع. يُسمح بزيادة التحميل تدريجياً بناءً على ظهور علامات التئام العظام في صور الأشعة الدورية، وهو ما يستغرق عادة من ستة إلى ثمانية أسابيع. يجب تجنب الأنشطة الرياضية العنيفة حتى يتأكد الطبيب من الالتئام العظمي الكامل، والذي قد يستغرق حوالي ثلاثة أشهر.
المضاعفات والآثار الجانبية المحتملة
على الرغم من أن نسب نجاح جراحات تيبس مفصل إبهام القدم مرتفعة جداً والنتائج ممتازة في أغلب الحالات، إلا أنه كأي تدخل جراحي، هناك احتمالية لحدوث بعض المضاعفات التي يجب أن يكون المريض على دراية بها.
في جراحات الحفاظ على المفصل، قد يعود الألم بعد سنوات إذا استمر تطور مرض الخشونة وتآكل الغضاريف المتبقية، مما قد يستدعي إجراء جراحة دمج للمفصل لاحقاً.
أما في جراحات الدمج، فمن أهم المضاعفات المحتملة عدم التئام العظام، والذي يحدث في نسبة ضئيلة من المرضى، وغالباً ما يرتبط بالتدخين أو عدم الالتزام بتعليمات عدم تحميل الوزن. كما أن التثبيت الخاطئ لزاوية الإصبع قد يؤدي إلى آلام في أطراف الأصابع أو نقل الضغط إلى الأصابع المجاورة.
من الضروري جداً أن يقوم الجراح بتقييم شامل لميكانيكية القدم بالكامل قبل الجراحة، حيث أن إهمال علاج تشوهات الأصابع الأخرى أو خشونة مفاصل منتصف القدم قد يؤدي إلى استمرار الألم حتى لو كانت جراحة الإبهام ناجحة تقنياً.
الأسئلة الشائعة حول تيبس مفصل إبهام القدم
هل تيبس مفصل إبهام القدم هو نفسه انحراف إصبع القدم
لا، هما حالتان مختلفتان تماماً. انحراف إبهام القدم يتميز ببروز عظمي جانبي وميلان الإصبع نحو الأصابع الأخرى مع حفاظ المفصل على حركته في البداية. أما تيبس المفصل فهو خشونة وتآكل في الغضاريف يسبب تكون نتوء عظمي علوي وفقدان القدرة على ثني الإصبع لأعلى.
هل يمكن الشفاء من هذه الحالة بدون جراحة
لا يمكن إعادة الغضروف المتآكل إلى حالته الطبيعية بدون تدخل طبي، ولكن يمكن السيطرة على الألم وتأخير تطور المرض في مراحله الأولى من خلال العلاج التحفظي مثل تعديل الأحذية واستخدام الدعامات الطبية. إذا استمر الألم، تصبح الجراحة ضرورية.
هل سأتمكن من ممارسة رياضة الجري مرة أخرى
يعتمد ذلك على مرحلة المرض ونوع العلاج. بعد جراحة استئصال النتوء العظمي الناجحة، يعود الكثير من المرضى للجري. أما بعد جراحة دمج المفصل، فرغم زوال الألم، قد يجد البعض صعوبة في الجري السريع بسبب فقدان حركة المفصل، لكن المشي السريع والأنشطة الأخرى تكون ممكنة جداً.
ما هي أفضل أنواع الأحذية لهذه الحالة
أفضل الأحذية هي تلك التي تتميز بنعل صلب لا ينثني بسهولة، ومقدمة متأرجحة تساعد في دفع القدم أثناء المشي دون الحاجة لثني الإصبع. كما يجب أن يكون الجزء الأمامي من الحذاء واسعاً ومصنوعاً من مادة لينة لتجنب الضغط على النتوء العظمي.
كم تستغرق فترة التعافي بعد جراحة دمج المفصل
يستغرق الالتئام العظمي الأولي حوالي ستة إلى ثمانية أسابيع، وخلال هذه الفترة يتم استخدام حذاء طبي خاص. العودة للحياة الطبيعية وارتداء الأحذية المعتادة قد يستغرق من عشرة إلى اثني عشر أسبوعاً، بينما يختفي التورم بالكامل بعد عدة أشهر.
هل دمج المفصل يعني أنني سأعرج أثناء المشي
على العكس تماماً. دمج المفصل في الوضعية التشريحية الصحيحة يزيل الألم الشديد الذي كان يسبب العرج. بعد اكتمال التعافي، يمشي معظم المرضى بشكل طبيعي جداً لدرجة أن الآخرين لا يلاحظون أنهم خضعوا لجراحة دمج.
هل حقن الكورتيزون آمنة وفعالة
حقن الكورتيزون تعتبر خياراً فعالاً لتخفيف الألم الحاد والالتهاب بشكل مؤقت، وتساعد في تأجيل الجراحة. لكن لا ينصح بتكرارها بشكل مستمر لأنها قد تسرع من تدهور الغضروف المتبقي ولا تعالج المشكلة الأساسية.
هل هذا المرض وراثي وينتقل للأبناء
هناك عامل وراثي محتمل، خاصة إذا كانت الإصابة تحدث في كلتا القدمين وبدون تاريخ لإصابات سابقة. شكل القدم وطبيعة المفاصل قد تكون موروثة، مما يزيد من احتمالية حدوث الخشونة لدى بعض العائلات.
متى يجب علي زيارة طبيب العظام
يجب زيارة الطبيب بمجرد شعورك بألم مستمر في قاعدة إصبع القدم الكبير، خاصة إذا كان الألم يزداد عند المشي أو ارتداء أحذية معينة، أو إذا لاحظت صعوبة في ثني الإصبع أو ظهور تورم ونتوء عظمي صلب في أعلى المفصل.
هل العلاج الطبيعي مفيد في هذه الحالة
العلاج الطبيعي مفيد في المراحل المبكرة للحفاظ على مرونة المفصل وتقوية العضلات المحيطة به، كما أنه ضروري جداً بعد جراحات الحفاظ على المفصل لمنع التيبس. ولكنه لا يستطيع علاج تآكل الغضاريف أو إزالة النتوءات العظمية.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك