الدليل الشامل لعلاج تيبس إبهام القدم وخشونة المفصل
الخلاصة الطبية
تيبس إبهام القدم هو خشونة وتآكل تدريجي في المفصل الرئيسي لإصبع القدم الكبير، مما يسبب ألماً شديداً وصعوبة في الحركة والمشي. يبدأ العلاج بالطرق التحفظية مثل الأحذية الطبية والأدوية، وقد يتطلب التدخل الجراحي مثل استئصال النتوءات العظمية أو دمج المفصل في الحالات المتقدمة.
الخلاصة الطبية السريعة: تيبس إبهام القدم هو خشونة وتآكل تدريجي في المفصل الرئيسي لإصبع القدم الكبير، مما يسبب ألماً شديداً وصعوبة في الحركة والمشي. يبدأ العلاج بالطرق التحفظية مثل الأحذية الطبية والأدوية، وقد يتطلب التدخل الجراحي مثل استئصال النتوءات العظمية أو دمج المفصل في الحالات المتقدمة.
مقدمة
يعد ألم القدم من أكثر المشكلات الصحية التي تؤثر بشكل مباشر على جودة حياة الإنسان، ومن بين هذه المشكلات تبرز حالة طبية تُعرف باسم تيبس إبهام القدم. هذه الحالة ليست مجرد ألم عابر، بل هي حالة تنكسية تقدمية (خشونة وتآكل) تصيب المفصل المشطي السلامي الأول، وهو المفصل الرئيسي الذي يربط إصبع القدم الكبير ببقية القدم.
يعاني المرضى المصابون بهذه الحالة من ألم منهك، وتكون نتوءات عظمية بارزة، وتقييد شديد في حركة المفصل، خاصة عند محاولة ثني الإصبع للأعلى (العطف الظهري). هذا التقييد لا يؤثر فقط على الإصبع نفسه، بل يمتد ليؤثر على طريقة المشي بأكملها، مما قد يؤدي إلى آلام في مناطق أخرى من القدم أو حتى في الركبة والظهر نتيجة لتغير الميكانيكا الحيوية للجسم.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بحالة تيبس إبهام القدم، بدءاً من كيفية حدوثها وتشريح القدم، مروراً بأسبابها وأعراضها، وصولاً إلى أحدث بروتوكولات التشخيص الدقيق. كما سنستعرض باستفاضة كافة الخيارات العلاجية المتاحة، سواء كانت طرقاً تحفظية غير جراحية، أو التدخلات الجراحية المتقدمة التي تهدف إلى إنهاء الألم واستعادة وظيفة القدم بشكل فعال.
التشريح
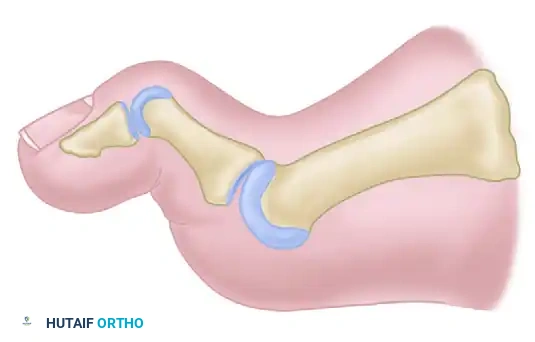
لفهم كيفية تطور تيبس إبهام القدم، يجب علينا أولاً إلقاء نظرة مبسطة على تشريح القدم والميكانيكا الحيوية المعقدة التي تسمح لنا بالمشي بسلاسة. المفصل المشطي السلامي الأول هو نقطة الارتكاز الأساسية في القدم. خلال المرحلة النهائية من خطوة المشي (عندما تستعد لدفع جسمك للأمام)، يجب أن ينثني هذا المفصل للأعلى بزاوية كافية للسماح لمركز ثقل الجسم بالتقدم فوق القدم. هذه الآلية تُعرف طبياً باسم آلية الرافعة أو الونش.
في حالة تيبس إبهام القدم، يحدث خلل عميق في هذه الآلية. يبدأ الغضروف الأملس الذي يغطي نهايات العظام في التآكل، مما يؤدي إلى احتكاك العظام ببعضها البعض. هذا الاحتكاك المستمر، بالإضافة إلى تضيق المسافة المفصلية، يمنع الإصبع من الانثناء للأعلى. ونتيجة لذلك، يفقد المريض القدرة على أداء هذه الوظيفة الحركية الأساسية، مما يضطره لا شعورياً إلى تغيير طريقة مشيه لتجنب الألم، وهو ما يؤدي إلى زيادة الضغط على الجزء الخارجي من القدم (العمود الجانبي) وظهور ما يُعرف بألم الأمشاط الانتقالي.

الأسباب
تتعدد العوامل التي تساهم في تطور خشونة وتيبس مفصل إبهام القدم، وغالباً ما تكون النتيجة لتراكم عدة عوامل على مر السنين. من أهم هذه الأسباب:
- الإجهاد الميكانيكي المتكرر: يُعد هذا هو السبب الأكثر شيوعاً. الامتداد القوي والمتكرر للإصبع، واصطدام رأس عظمة المشط بقاعدة السلامية (عظمة الإصبع)، يؤدي إلى حدوث إصابات دقيقة متكررة في الغضروف. هذه الإصابات تبدأ عادة في الجزء العلوي (الظهري) من رأس عظمة المشط.
- النتوءات العظمية: بمرور الوقت، وكرد فعل طبيعي من الجسم لمحاولة تثبيت المفصل المتضرر وتقليل الاحتكاك، يبدأ العظم في بناء زوائد عظمية (نتوءات) حول المفصل، خاصة في الجزء العلوي. هذه النتوءات تعمل كحاجز ميكانيكي صلب يمنع الإصبع من الانثناء للأعلى، مما يزيد من تدهور الغضروف ويفاقم المشكلة.
- الإصابات السابقة: التعرض لكسر أو التواء شديد في مفصل إبهام القدم في الماضي يمكن أن يسرع من عملية تآكل الغضروف وظهور الخشونة في وقت مبكر.
- العوامل التشريحية والوراثية: بعض الأشخاص يولدون بتركيبة تشريحية للقدم تجعلهم أكثر عرضة للإصابة، مثل وجود عظمة مشط أولى طويلة بشكل غير طبيعي، أو تسطح القدمين، مما يزيد الضغط على المفصل.
الأعراض
تتطور أعراض تيبس إبهام القدم بشكل تدريجي، وقد تبدأ خفيفة ثم تزداد حدة مع مرور الوقت وتآكل الغضروف. من أبرز الأعراض التي يلاحظها المريض:
- الألم عند المشي: خاصة في اللحظة التي يتم فيها دفع الأرض بإصبع القدم الكبير للتقدم للأمام.
- التيبس وفقدان المرونة: صعوبة واضحة في ثني إصبع القدم الكبير للأعلى أو للأسفل.
- ظهور نتوء عظمي: بروز عظمي صلب يمكن الشعور به أو رؤيته أعلى المفصل، وغالباً ما يسبب ألماً عند ارتداء الأحذية الضيقة بسبب الاحتكاك المباشر.
- التورم والالتهاب: قد يصاحب الألم تورم واحمرار حول المفصل، خاصة بعد فترات من النشاط البدني أو الوقوف لفترات طويلة.
- تغير في طريقة المشي: لتجنب الألم، قد يبدأ المريض في المشي على الحافة الخارجية للقدم، مما يسبب آلاماً في بقية أصابع القدم أو في الكاحل والركبة.
التشخيص
يُعد التقييم السريري والإشعاعي الدقيق حجر الزاوية في تحديد خطة العلاج المناسبة لكل مريض. يعتمد الطبيب المتخصص في جراحة العظام على عدة خطوات لتأكيد التشخيص وتحديد درجة تقدم المرض.
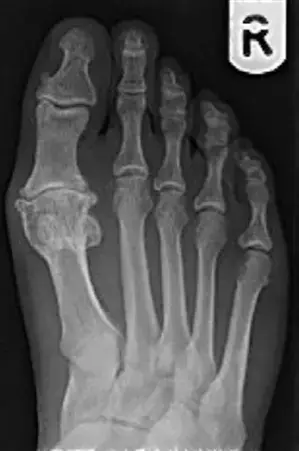
يبدأ التشخيص بالفحص السريري، حيث يقوم الطبيب بفحص القدم، وتحسس النتوء العظمي، واختبار مدى حركة المفصل لتحديد زوايا الألم والتيبس. بعد ذلك، يتم طلب صور أشعة سينية (X-rays) للقدم أثناء الوقوف (تحمل الوزن). يجب أن تشمل الأشعة مناظر أمامية خلفية، وجانبية، ومائلة. المنظر المائل مهم للغاية، حيث أنه غالباً ما يُظهر المسافة المفصلية المتبقية التي قد لا تكون مرئية بوضوح في المناظر الأخرى.
لتوحيد لغة التشخيص وتوجيه العلاج، يعتمد الأطباء عالمياً على نظام تصنيف كوفلين وشورناس، والذي يربط بين نتائج الأشعة السينية والأعراض السريرية وحركة المفصل.
| درجة الإصابة | التقييم الإشعاعي (الأشعة السينية) | مستوى الألم | مدى حركة المفصل |
|---|---|---|---|
| الدرجة 0 | طبيعي، لا توجد تغيرات واضحة. | لا يوجد ألم. | تيبس طفيف أو فقدان بسيط جداً في الحركة. |
| الدرجة 1 | تضيق بسيط في مسافة المفصل؛ تكون نتوءات عظمية صغيرة. | ألم متقطع (يأتي ويذهب). | تقييد خفيف في الحركة. |
| الدرجة 2 | تضيق متوسط في المفصل؛ نتوءات عظمية واضحة (علوية، جانبية، أو داخلية). | ألم أكثر استمرارية. | تقييد متوسط في الحركة. |
| الدرجة 3 | تضيق شديد في المفصل؛ نتوءات عظمية كبيرة؛ تصلب وتكيسات تحت الغضروف. | ألم مستمر، ولكن لا يوجد ألم في منتصف نطاق الحركة. | تقييد شديد (أقل من 20 درجة من الحركة الكلية). |
| الدرجة 4 | نفس التغيرات الإشعاعية في الدرجة 3 (تضيق شديد ونتوءات ضخمة). | ألم مستمر، بما في ذلك ألم في منتصف نطاق الحركة السلبية. | تقييد شديد (أقل من 20 درجة من الحركة الكلية). |
ملاحظة سريرية هامة: الفارق الجوهري بين الدرجة الثالثة والدرجة الرابعة هو فارق سريري وليس إشعاعياً. في الدرجة الرابعة، يشعر المريض بالألم طوال قوس الحركة بأكمله (ألم منتصف النطاق)، مما يشير إلى تآكل شامل في جميع أسطح الغضروف. هذا التمييز حيوي جداً، لأن وجود ألم في منتصف نطاق الحركة يُعد مانعاً مطلقاً لإجراء الجراحات التي تحافظ على المفصل (مثل استئصال النتوءات)، ويستوجب اللجوء إلى جراحات دمج المفصل.
العلاج
الهدف الأساسي من علاج تيبس إبهام القدم هو تخفيف الألم، تحسين جودة الحياة، واستعادة القدرة على المشي بشكل طبيعي. في معظم الحالات المتقدمة، قد يكون التدخل الجراحي هو الحل النهائي، ولكن يجب دائماً أن يكون العلاج التحفظي (غير الجراحي) هو خط الدفاع الأول. تدعم الأبحاث الطبية الحديثة بقوة البدء بالتدابير غير الجراحية قبل التفكير في الجراحة.
العلاج التحفظي
الهدف الميكانيكي الحيوي الرئيسي من العلاج التحفظي هو تقليل الحاجة إلى ثني مفصل إبهام القدم للأعلى خلال مرحلة الدفع عند المشي. من أهم هذه الإجراءات:
- تعديلات الأحذية: ارتداء حذاء ذو نعل صلب غير قابل للثني مع قاعدة متأرجحة (Rocker bottom) يُعد فعالاً للغاية. هذه القاعدة المتأرجحة تحاكي صناعياً مرحلة الدفع في المشي، مما يسمح للقدم بالتدحرج للأمام دون إجبار مفصل الإبهام على الانثناء. كما يجب أن يكون الحذاء واسعاً من الأمام (صندوق أصابع واسع) لاستيعاب النتوء العظمي ومنع الاحتكاك المباشر الذي يسبب الألم والالتهاب.
- دعامات القدم الطبية: استخدام حشوات صلبة من ألياف الكربون، أو دعامات مخصصة تحتوي على امتداد صلب تحت مفصل الإبهام (يُعرف بامتداد مورتون). هذه الدعامات تعمل كجبيرة خفية داخل الحذاء، مما يقلل من الحركة المؤلمة للمفصل أثناء المشي.
- العلاج الدوائي: استخدام الأدوية المضادة للالتهابات غير الستيرويدية (NSAIDs) عن طريق الفم يوفر راحة فعالة من ألم التهاب الغشاء المبطن للمفصل.
- الحقن الموضعية: يمكن أن توفر حقن الكورتيزون داخل المفصل (والتي تُعطى تحت توجيه الموجات فوق الصوتية أو الأشعة السينية) راحة عميقة وسريعة، وإن كانت مؤقتة، لنوبات الالتهاب الحادة. بالإضافة إلى ذلك، أظهرت حقن حمض الهيالورونيك (الإبر الزيتية لتعويض السائل الزلالي) فعالية في تقليل الألم وتحسين الوظيفة في المراحل المبكرة والمتوسطة من المرض، مما قد يؤجل الحاجة إلى التدخل الجراحي.
العلاج الجراحي
عندما تفشل الإجراءات التحفظية في السيطرة على الألم وتصبح جودة حياة المريض متأثرة بشدة، يصبح التدخل الجراحي هو الخيار الأمثل. يعتمد اختيار نوع الجراحة بشكل كبير على درجة المرض وفقاً لتصنيف كوفلين وشورناس:
* الدرجتان 1 و 2: تُفضل الجراحات التي تحافظ على المفصل، وأهمها عملية استئصال النتوءات العظمية (Cheilectomy).
* الدرجتان 3 و 4: تُفضل الجراحات التي تضحي بالمفصل للقضاء على الألم نهائياً، وأهمها عملية دمج مفصل إبهام القدم (وهي المعيار الذهبي).
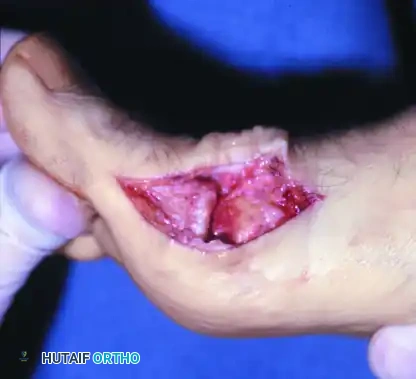
عملية استئصال النتوءات العظمية
تعتمد فكرة هذه العملية على إزالة الانحشار الميكانيكي المؤلم الناتج عن اصطدام عظمة الإصبع بالنتوء العظمي الموجود على رأس عظمة المشط. من خلال إزالة هذه الكتلة العظمية الزائدة، يتم تخفيف الضغط عن المفصل واستعادة قوس الحركة (الانثناء للأعلى).
هذه العملية مناسبة لمرضى الدرجة الأولى والثانية، وبعض حالات الدرجة الثالثة حيث تكون حركة المفصل في المنتصف خالية تماماً من الألم، ويكون أكثر من نصف غضروف رأس المشط لا يزال سليماً. تتراوح معدلات النجاح المُبلغ عنها بين 56% إلى 92%، وتكون النتائج أفضل بكثير في الدرجات الأقل حدة ولدى المرضى الذين تزيد أعمارهم عن 60 عاماً.
تحذير جراحي: أظهرت دراسات تحليل المشي أنه قد يحدث زيادة في التحميل على أمشاط القدم الجانبية بعد هذه العملية. هذه التغيرات في ميكانيكا القدم قد تؤدي إلى ألم الأمشاط الانتقالي، وقد تسرع من التغيرات التنكسية في المفصل بمرور الوقت.
خطوات الجراحة:
يتم إجراء شق جراحي طولي أعلى المفصل. يتم إبعاد الأوتار وفتح كبسولة المفصل لكشف رأس عظمة المشط بالكامل. يستخدم الجراح منشاراً متذبذباً أو إزميلاً طبياً لإزالة النتوء العظمي العلوي وأي زوائد عظمية جانبية. من الضروري إزالة جزء كافٍ من العظم (عادة 20% إلى 30% من الجزء العلوي لرأس المشط) للسماح بانثناء الإصبع للأعلى بزاوية لا تقل عن 70 درجة أثناء الجراحة. بعد ذلك، يتم إغلاق الجرح بعناية.
عملية دمج مفصل إبهام القدم
تُعد عملية إيثاق أو دمج المفصل (Arthrodesis) هي الإجراء الأكثر موثوقية، وديمومة، ونهائية لحالات تيبس إبهام القدم المتقدمة (الدرجتان الثالثة والرابعة)، أو عند فقدان المسافة المفصلية بالكامل في صور الأشعة.
تستخدم التقنيات الحديثة براغي الضغط بين الشظايا، أو شرائح معدنية محيطية، أو مزيجاً من الاثنين، مما أدى إلى معدلات التحام عظمي عالية جداً (94% إلى 98%) ورضا ممتاز من قبل المرضى. أظهرت دراسات المشي بعد الجراحة تحسناً كبيراً في قوة الدفع، ووظيفة تحمل الوزن للعمود الداخلي للقدم، والاستقرار العام أثناء المشي.
خطوات الجراحة (تقنية ماكيفر):
يتم فتح المفصل وإزالة ما تبقى من الغضروف المتآكل والعظم التالف بدقة للوصول إلى عظم صحي قابل للالتئام. يتم تحضير أسطح المفصل باستخدام أدوات خاصة (مثل موسعات الكوب والمخروط) التي تحافظ على مخزون العظم وتسمح بتعديل وضعية الإصبع بدقة قبل التثبيت.
تعتبر وضعية الإصبع هي الخطوة الأكثر أهمية في العملية. يجب تثبيت الإبهام في:
* 10 إلى 15 درجة من الميل للخارج (ليكون موازياً للإصبع الثاني ويسمح بارتداء الأحذية).
* 15 درجة من الانثناء للأعلى بالنسبة للأرض.
* دوران محايد (لضمان توجيه ظفر الإصبع للأعلى مباشرة).
بمجرد التحقق من الوضعية الصحيحة سريرياً وإشعاعياً، يتم التثبيت النهائي باستخدام براغي معدنية تضغط العظمتين معاً لتلتحما وتصبحا عظمة واحدة صلبة خالية من الألم.
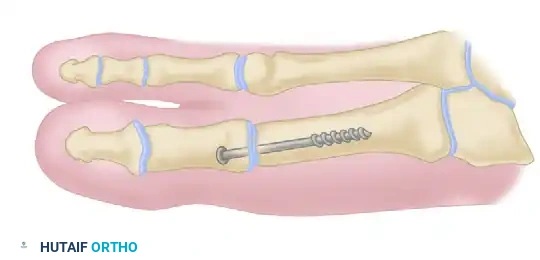
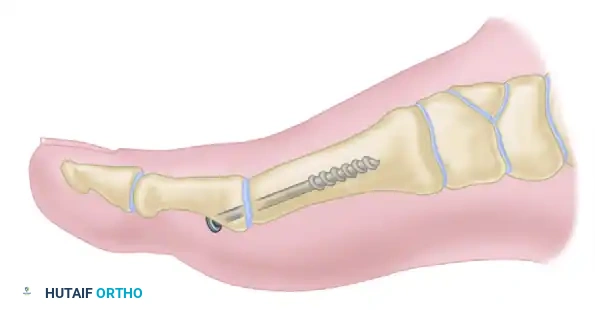
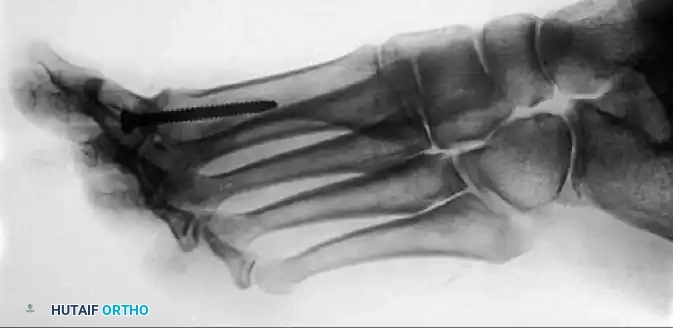
تنبيه طبي: دمج المفصل في وضعية انثناء للأسفل بشكل مفرط سيؤدي إلى التهاب شديد في المفصل الذي يليه واحتكاك مؤلم مع الحذاء. وعلى العكس، فإن الانثناء المفرط للأعلى يؤدي إلى ألم في الأمشاط الأخرى وفقدان قدرة الإبهام على ملامسة الأرض أثناء المشي.
الجراحات البديلة
على الرغم من أن دمج المفصل هو المعيار الذهبي، إلا أن هناك تقنيات بديلة تُحفظ عادة للمرضى الأكبر سناً، أو ذوي المتطلبات الحركية المنخفضة، أو أولئك الذين يرفضون بشدة فكرة دمج المفصل.
- عملية كيلر (استئصال المفصل وإدخال الأنسجة): تتضمن إزالة قاعدة عظمة الإصبع لتخفيف الضغط. لتجنب مضاعفات هذه العملية (مثل تشوه الإصبع المرتفع وفقدان قوة الدفع)، يتم استخدام أنسجة رخوة (مثل الأوتار المحلية) كحشوة داخل مساحة المفصل. ومع ذلك، تعتبر نتائج هذه العمليات متغيرة وتُعد أقل كفاءة من الدمج للمرضى النشطين.
- المفاصل الصناعية:
- مفاصل السيليكون: تم استخدامها تاريخياً للحفاظ على الحركة، ولكن المخاوف الساحقة من حدوث التهابات بسبب السيليكون، وتآكل العظام المحيطة، جعلت استخدامها غير محبذ في جراحة العظام الحديثة.
- المفاصل المعدنية النصفية: استبدال جزء من المفصل بقطعة معدنية للحفاظ على الحركة. أبلغت بعض الدراسات عن نجاحات قصيرة المدى، ولكن غياب الدراسات طويلة المدى (أكثر من 10 سنوات) والمخاوف من ارتخاء المفصل الصناعي وتآكل الغضروف الطبيعي المقابل يحد من انتشارها مقارنة بعملية الدمج.
التعافي
تعتمد خطة ما بعد الجراحة وإعادة التأهيل بشكل كامل على نوع الإجراء الجراحي الذي تم إجراؤه:
- بعد عملية استئصال النتوءات العظمية: الحركة المبكرة أمر حتمي. يُسمح للمرضى بالمشي مع تحمل الوزن حسب القدرة باستخدام حذاء جراحي صلب النعل فوراً. تبدأ تمارين الانثناء للأعلى (النشطة والسلبية) بشكل مكثف بعد 3 إلى 5 أيام من الجراحة لمنع تكون التصاقات داخل المفصل.
- بعد عملية دمج المفصل: يُوضع المريض عادة في حذاء جراحي صلب، أو حذاء مشي طبي، أو جبيرة قصيرة. يُسمح بتحمل الوزن على الكعب أو القدم المسطحة، ولكن يُمنع منعاً باتاً الدفع بأصابع القدم أثناء المشي حتى يظهر دليل إشعاعي على التئام العظم (تكون الجسور العظمية)، والذي يستغرق عادة بين 6 إلى 8 أسابيع. يُسمح بالانتقال إلى الأحذية العادية بمجرد تأكيد الالتحام السريري والإشعاعي.
الأسئلة الشائعة
ما هو الفرق بين تيبس إبهام القدم وتورم إبهام القدم
تورم إبهام القدم (أو ما يُعرف بالوكعة أو البوك) هو انحراف في زاوية الإصبع نحو الأصابع الأخرى مع بروز عظمي جانبي، بينما تيبس إبهام القدم هو خشونة وتآكل في غضروف المفصل يؤدي إلى تقييد حركته للأعلى مع بروز عظمي علوي. قد تتشابه بعض الأعراض، لكن الميكانيكا وطرق العلاج تختلف تماماً.
هل يمكن الشفاء من تيبس إبهام القدم بدون جراحة
لا يمكن "الشفاء" من تآكل الغضروف وإعادته لحالته الطبيعية بدون تدخل طبي، ولكن العلاجات التحفظية (مثل الأحذية الطبية، الدعامات، والحقن) يمكن أن تسيطر على الألم بشكل ممتاز وتسمح للمريض بممارسة حياته الطبيعية لسنوات عديدة دون الحاجة إلى جراحة.
متى يجب علي اللجوء إلى الجراحة
يُنصح باللجوء إلى الجراحة عندما تفشل جميع الطرق التحفظية في تخفيف الألم، وعندما يصبح الألم مقيداً لنشاطاتك اليومية، أو يمنعك من المشي بشكل طبيعي، أو يسبب لك آلاماً تعويضية في مناطق أخرى من القدم والركبة.
هل سأتمكن من المشي بشكل طبيعي بعد عملية دمج المفصل
نعم، بل إن معظم المرضى يمشون بشكل أفضل بكثير بعد عملية الدمج مقارنة بما قبلها. بمجرد زوال الألم الشديد، يقوم الجسم بتعويض حركة المفصل المدموج من خلال المفاصل المجاورة. يتم تثبيت الإصبع في زاوية مدروسة بعناية تسمح بالمشي السلس وارتداء الأحذية العادية.
ما هي مدة التعافي بعد عملية استئصال النتوءات العظمية
التعافي من هذه العملية أسرع نسبياً. يمكن للمريض المشي بحذاء طبي فوراً، ويبدأ في تحريك المفصل خلال أيام. يستغرق التعافي الكامل والعودة للأنشطة الرياضية الخفيفة عادة من 4 إلى 6 أسابيع، مع ضرورة الالتزام بتمارين العلاج الطبيعي.
هل حقن الكورتيزون تعالج المشكلة نهائيا
لا، حقن الكورتيزون لا تعالج تآكل الغضروف ولا تزيل النتوءات العظمية. دورها يقتصر على تقليل الالتهاب الشديد وتسكين الألم بشكل مؤقت. قد يستمر تأثير الحقنة لعدة أشهر، وهي مفيدة جداً لتجاوز نوبات الألم الحادة.
ما نوع الأحذية المناسبة لمرضى تيبس إبهام القدم
أفضل الأحذية هي تلك التي تحتوي على نعل سفلي صلب غير قابل للثني بسهولة، مع مقدمة متأرجحة (Rocker bottom) لتسهيل المشي دون ثني الإصبع. كما يجب أن يكون الجزء الأمامي من الحذاء واسعاً (Wide toe box) لمنع الضغط على النتوء العظمي.
هل تؤثر عملية دمج المفصل على ممارسة الرياضة
بعد التئام العظم تماماً (والذي قد يستغرق عدة أشهر)، يمكن للمرضى العودة لمعظم الأنشطة الرياضية مثل المشي السريع، السباحة، وركوب الدراجات. ومع ذلك، قد تكون الرياضات التي تتطلب ثني إصبع القدم بشدة (مثل بعض وضعيات اليوجا أو الركض السريع) صعبة أو غير مريحة.
ما هي مخاطر استخدام المفاصل الصناعية لإبهام القدم
المفاصل الصناعية (خاصة المصنوعة من السيليكون) تحمل مخاطر عالية للالتهاب التفاعلي، وتآكل العظام المحيطة، وارتخاء المفصل بمرور الوقت. لذلك، لا يفضلها معظم جراحي العظام المتخصصين في القدم والكاحل، ويعتبرون عملية دمج المفصل خياراً أكثر أماناً وديمومة.
هل يمكن أن يع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك