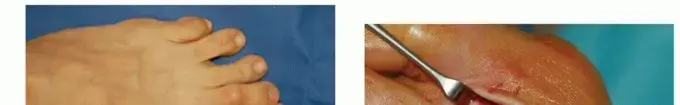
ورم الخياط إبهام القدم الصغير: كل ما تحتاج معرفته عن الأسباب والتشخيص والعلاج
الخلاصة الطبية
ورم الخياط، أو إبهام القدم الصغير، هو بروز مؤلم في جانب القدم الخارجي عند قاعدة الإصبع الخامس. يتسبب في الألم وصعوبة ارتداء الأحذية. يشمل العلاج تعديل الأحذية، والأدوية، وفي الحالات الشديدة، الجراحة لإزالة البروز العظمي واستعادة راحة القدم.
الخلاصة الطبية السريعة: ورم الخياط، أو إبهام القدم الصغير، هو بروز مؤلم في جانب القدم الخارجي عند قاعدة الإصبع الخامس. يتسبب في الألم وصعوبة ارتداء الأحذية. يشمل العلاج تعديل الأحذية، والأدوية، وفي الحالات الشديدة، الجراحة لإزالة البروز العظمي واستعادة راحة القدم.
ورم الخياط (إبهام القدم الصغير): دليل شامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
مقدمة
يُعد ورم الخياط، المعروف أيضاً باسم "إبهام القدم الصغير" أو "Bunionette Deformity"، حالة شائعة ومؤلمة تؤثر على الجانب الخارجي من مقدمة القدم. تتميز هذه الحالة ببروز عظمي في الجانب الخارجي لرأس مشط القدم الخامس، مما يؤدي إلى الشعور بالألم، وتكوّن مسامير اللحم (الكالو)، وصعوبة في ارتداء الأحذية. وعلى الرغم من أنه أقل شيوعاً من إبهام القدم الأروح (Hallux Valgus)، إلا أن ورم الخياط يمكن أن يكون معيقاً بنفس القدر، مما يؤثر سلباً على جودة حياة المريض وقدرته على الحركة.
في عيادته بصنعاء، يُقدم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، رعاية متخصصة وشاملة لمرضى ورم الخياط، مستنداً إلى خبرة واسعة ومعرفة عميقة بأحدث التقنيات التشخيصية والعلاجية. يهدف هذا الدليل الشامل إلى تزويد المرضى بفهم عميق لهذه الحالة، بدءاً من أسبابها وأعراضها وصولاً إلى خيارات العلاج المتاحة، مع التركيز على دور الدكتور هطيف كمرجع أول في اليمن لعلاج هذه التشوهات.
ما هو ورم الخياط إبهام القدم الصغير؟
ورم الخياط هو تشوه في القدم يتميز ببروز عظمي مؤلم على الجانب الخارجي لقاعدة إصبع القدم الصغير (الإصبع الخامس). يحدث هذا البروز نتيجة لتضخم رأس عظم المشط الخامس أو انحرافه، مما يجعله يحتك بالحذاء ويسبب تهيجاً مزمناً للأنسجة المحيطة. سُمي "ورم الخياط" تاريخياً لأن الخياطين كانوا يجلسون بوضع القرفصاء لفترات طويلة، مما يسبب ضغطاً مستمراً على الجانب الخارجي لأقدامهم وتطور هذه الحالة.
انتشار ورم الخياط وعوامل الخطر
يُلاحظ ورم الخياط في مختلف الفئات العمرية والديموغرافية، ولكنه أكثر شيوعاً لدى النساء، وغالباً ما يرتبط بارتداء الأحذية الضيقة أو غير المناسبة. على الرغم من عدم وجود إحصائيات دقيقة حول معدل انتشاره على نطاق واسع، إلا أن التجربة السريرية للأستاذ الدكتور محمد هطيف تشير إلى أنه سبب رئيسي لآلام الجانب الخارجي للقدم التي تُعرض في عيادات جراحة العظام.
تتعدد العوامل المسببة لورم الخياط، وتشمل:
*
عوامل خلقية ووراثية:
مثل القدم المسطحة (Splayfoot) أو الاستعداد الوراثي.
*
اختلالات ميكانيكية حيوية:
مثل القدم المفرطة في الكب (Pronated foot type) أو تقوس القدم (Equinus).
*
عوامل مكتسبة:
أبرزها ارتداء الأحذية غير الملائمة أو الضيقة التي تضغط بشكل مفرط على الجانب الخارجي لمقدمة القدم.
يُعد فهم هذه العوامل أمراً حيوياً للوقاية من ورم الخياط ولتحديد أفضل مسار علاجي.

التشريح الميكانيكي الحيوي للقدم وعلاقتها بورم الخياط
لفهم ورم الخياط بشكل كامل، من الضروري الإلمام بالتشريح الدقيق والميكانيكا الحيوية لمفصل المشط السلامي الخامس (MTP joint) في القدم. هذا الفهم يُشكل أساساً للتشخيص الدقيق والعلاج الفعال، وهو ما يتقنه الأستاذ الدكتور محمد هطيف في ممارسته السريرية.
عظم المشط الخامس وهيكله
عظم المشط الخامس هو العظم الأكثر جانباً بين عظام مشط القدم. يتصل رأسه بالسلامية القريبة لإصبع القدم الخامس، مكوناً مفصل المشط السلامي الخامس. السمة المميزة المرتبطة بورم الخياط هي البروز الجانبي الواضح لـ "اللقمة الجانبية" (Lateral Condyle) لرأس المشط الخامس. يمكن أن تكون هذه اللقمة متضخمة خلقياً أو تتطور فيها تضخم نتيجة للتهيج والضغط المزمن. الجانب الإنسي (الداخلي) للرأس يكون مسطحاً نسبياً، والسطح المفصلي منحني، مما يسمح بحركة الثني والمد لإصبع القدم.
الأنسجة الرخوة المحيطة بالمفصل
تُعد الأنسجة الرخوة المحيطة بالمفصل حاسمة في استقراره ووظيفته:
*
المحفظة المفصلية:
توفر الاستقرار وتحتوي على السائل الزليلي. غالباً ما يصاحب البروز العظمي تضخم أو التهاب في المحفظة الجانبية.
*
الرباط الجانبي:
يُثبت المفصل جانبياً. الإفراط في استئصال اللقمة يمكن أن يضر بسلامته.
*
أوتار العضلات الباسطة للأصبع الصغير (Extensor Digiti Minimi Brevis و Longus):
تقع في الجزء الظهري من القدم.
*
العضلة المبعدة للأصبع الصغير (Abductor Digiti Minimi):
تنشأ من حدبة عظم العقب وتدخل في الجانب الجانبي لقاعدة السلامية القريبة والسمسمية الجانبية. يمتد وترها على طول الجانب الأخمصي الجانبي لرأس المشط.
*
العضلة المثنية للأصبع الصغير (Flexor Digiti Minimi Brevis):
تنشأ من قاعدة المشط الخامس وتدخل في قاعدة السلامية القريبة، غالباً عبر عظم سمسمي جانبي.
الأعصاب والأوعية الدموية
تتطلب الهياكل العصبية والوعائية حماية دقيقة أثناء أي إجراء جراحي:
*
العصب الجلدي الظهري الجانبي (Lateral Dorsal Cutaneous Nerve):
وهو فرع نهائي من العصب الربلي، يمتد عادةً بشكل ظهري وسطحي على طول الجانب الجانبي للمشط الخامس ومفصل المشط السلامي الخامس. يزود هذا العصب الإحساس بالجانب الخارجي لإصبع القدم الخامس، ويمكن أن يكون عرضة للإصابة بشكل خاص أثناء الشق والتشريح، مما يؤدي إلى تكوّن ورم عصبي (Neuroma) أو خدر إذا تعرض للأذى. مساره يمكن أن يكون متغيراً للغاية.
*
الأعصاب والأوعية الرقمية:
تمتد هذه الحزم العصبية الوعائية على طول الجانب الأخمصي الجانبي والأخمصي الإنسي لإصبع القدم الخامس، وتقع عميقاً تحت العضلات المبعدة والمثنية للأصبع الصغير.
الميكانيكا الحيوية ودورها في الألم
خلال دورة المشي، يلعب مفصل المشط السلامي الخامس دوراً في استقرار مقدمة القدم والدفع، وإن كان أقل أهمية من مفصل المشط السلامي الأول. تحمل الوزن على الجانب الخارجي للقدم، خاصة في مرحلة الدفع، يمكن أن يؤدي إلى تفاقم الألم الناتج عن ورم الخياط. يمكن أن يؤدي البروز الجانبي للقمة العظمية إلى زيادة الضغط داخل الأحذية، مما يسبب تهيجاً مزمناً للكيس الزلالي (Bursa) والأنسجة الرخوة المغطية، وينتج عنه التهاب وألم، وفي النهاية تغيرات تضخمية في الجلد (الكالو) والعظم.
تصنيف ورم الخياط وأنواعه
يُعد تصنيف ورم الخياط أمراً بالغ الأهمية لتوجيه العلاج، حيث تختلف الاستراتيجية الجراحية المثلى باختلاف نوع التشوه العظمي الأساسي. يعتمد الأستاذ الدكتور محمد هطيف على التصنيف الكلاسيكي الذي يصف ثلاثة مكونات أساسية:
-
النوع الأول (Type I): تضخم اللقمة الجانبية لرأس المشط الخامس
- يتميز بتضخم جانبي معزول لرأس المشط الخامس (لقمة جانبية متضخمة)، مع زاوية طبيعية بين المشط الرابع والخامس (IMA)، ومحاذاة طبيعية لجسم المشط الخامس.
- هذا هو المؤشر الأساسي لعملية استئصال اللقمة الجانبية، حيث تكون المشكلة الرئيسية هي اللقمة الجانبية المتضخمة التي تسبب الاحتكاك والألم المباشر.
-
النوع الثاني (Type II): انحناء جانبي لجسم المشط الخامس
- يتميز بانحناء جانبي لجسم المشط الخامس نفسه، مما يؤدي إلى بروز رأس المشط. قد تكون اللقمة متضخمة، ولكن المشكلة الأساسية هي زاوية انحناء الجسم.
-
النوع الثالث (Type III): زيادة الزاوية بين المشط الرابع والخامس (قدم مفلطحة)
- يتميز بزيادة غير طبيعية في الزاوية بين المشط الرابع والخامس (تشوه القدم المسطحة)، مما يدفع رأس المشط الخامس جانبياً. غالباً ما يتواجد هذا النوع مع تشوهات أخرى في مقدمة القدم.
بالنسبة لتشوهات النوع الثاني والثالث، تكون عمليات قطع العظم (Osteotomies) - مثل قطع عظم الشفرة البعيد (distal chevron)، أو قطع عظم الوتد القريب (proximal closing wedge)، أو قطع عظم الجسم المائل (oblique shaft osteotomy) - أكثر ملاءمة لتصحيح التشوه الزاوي أو الانفتاحي الأساسي. استئصال اللقمة الجانبية وحدها لن يكون كافياً لهذه الأنواع ويُخاطر بالانتكاس أو التصحيح غير الأمثل.

الأسباب وعوامل الخطر لتطور ورم الخياط
تُعد معرفة الأسباب الكامنة وراء ورم الخياط خطوة أساسية نحو الوقاية والعلاج الفعال. يوضح الأستاذ الدكتور محمد هطيف أن هذه الحالة غالباً ما تكون نتيجة لتفاعل معقد بين عدة عوامل، بدلاً من سبب واحد.
العوامل الوراثية والخلقية
- الاستعداد الوراثي: إذا كان أحد أفراد عائلتك يعاني من ورم الخياط أو تشوهات القدم الأخرى، فقد تكون أكثر عرضة للإصابة.
-
تشوهات القدم الخلقية:
بعض الأشخاص يولدون بتركيب عظمي يجعلهم أكثر عرضة لتطور ورم الخياط، مثل:
- القدم المسطحة (Splayfoot): حيث تكون عظام المشط متباعدة بشكل غير طبيعي، مما يدفع المشط الخامس إلى الخارج.
- شكل غير طبيعي لرأس المشط الخامس: قد يكون رأس المشط الخامس متضخماً بشكل طبيعي أو زائداً عن الحد.
العوامل الميكانيكية الحيوية
- نوع القدم: الأشخاص الذين يعانون من قدم مفرطة في الكب (Overpronation)، حيث تميل القدم إلى الداخل بشكل مفرط أثناء المشي، قد يزداد لديهم الضغط على الجانب الخارجي للقدم.
- مشاكل في المشي (Gait Abnormalities): طريقة المشي غير السليمة يمكن أن تزيد من الضغط على المشط الخامس.
- قصر وتر العرقوب (Equinus Deformity): يمكن أن يؤدي إلى زيادة الضغط على مقدمة القدم بشكل عام.
العوامل المكتسبة والبيئية
- الأحذية الضيقة أو غير الملائمة: هذا هو السبب الأكثر شيوعاً. الأحذية ذات المقدمة الضيقة أو المدببة تضغط على الجانب الخارجي للقدم، مما يدفع إصبع القدم الصغير نحو الداخل ويسبب احتكاكاً مزمناً وتضخماً في رأس المشط الخامس.
- الأنشطة التي تزيد الضغط على مقدمة القدم: مثل الرقص، الجري، أو الوقوف لفترات طويلة.
- المهن التي تتطلب الوقوف أو المشي الكثير: مثل الممرضات، المعلمين، أو عمال البناء.
- الوزن الزائد: يمكن أن يزيد من الضغط على القدمين بشكل عام.
الجنس والعمر
- النساء: أكثر عرضة للإصابة بورم الخياط من الرجال، ويرجع ذلك جزئياً إلى ارتداء أنواع معينة من الأحذية (مثل الكعب العالي والأحذية الضيقة).
- العمر: يمكن أن يتطور ورم الخياط في أي عمر، ولكنه يصبح أكثر وضوحاً ومؤلماً مع التقدم في العمر وتراكم الضغط المزمن.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية تقييم شامل لتحديد العوامل المسببة لكل مريض، مما يساعد في وضع خطة علاجية مخصصة وفعالة.
الأعراض والعلامات السريرية لورم الخياط
يُعد التعرف على الأعراض المبكرة لورم الخياط أمراً بالغ الأهمية للتدخل المبكر وتحسين النتائج. في عيادة الأستاذ الدكتور محمد هطيف بصنعاء، يتم تقييم المرضى بعناية لتحديد مدى الألم والتأثير على حياتهم اليومية.
الأعراض الشائعة
- الألم: هو العرض الأكثر شيوعاً. يتركز الألم في الجانب الخارجي من مقدمة القدم، عند قاعدة إصبع القدم الصغير. قد يكون الألم خفيفاً في البداية ويزداد سوءاً مع مرور الوقت، خاصة عند ارتداء الأحذية الضيقة أو بعد الوقوف والمشي لفترات طويلة.
- البروز العظمي: ملاحظة أو الشعور بكتلة صلبة أو نتوء عظمي على الجانب الخارجي للقدم، عند مفصل إصبع القدم الصغير.
- الاحمرار والتورم: قد يصبح الجلد فوق البروز العظمي أحمر اللون، ومتورماً، وحساساً للمس، خاصةً إذا كان هناك التهاب في الكيس الزلالي (Bursitis).
- مسامير اللحم (الكالو) أو النسيج الجلدي السميك: يتكون الكالو كاستجابة طبيعية للجلد للضغط والاحتكاك المزمن فوق البروز العظمي.
- صعوبة ارتداء الأحذية: يجد المرضى صعوبة في العثور على أحذية مريحة، وتصبح الأحذية العادية مؤلمة جداً للارتداء. قد يضطرون إلى شراء أحذية ذات مقدمة عريضة جداً.
- تشوه إصبع القدم الصغير: قد ينحرف إصبع القدم الصغير نحو الداخل أو تحت الإصبع الرابع، مما قد يسبب ألماً إضافياً.
- الخدر أو التنميل: في بعض الحالات، قد يؤدي الضغط على العصب الجلدي الظهري الجانبي إلى الشعور بالخدر أو التنميل في الجانب الخارجي لإصبع القدم الصغير.
تفاقم الأعراض
تزداد أعراض ورم الخياط سوءاً عادةً مع:
* ارتداء الأحذية الضيقة أو ذات الكعب العالي.
* الوقوف أو المشي لفترات طويلة.
* ممارسة الأنشطة البدنية التي تتطلب ضغطاً على مقدمة القدم.
يُعد الفحص السريري الدقيق الذي يجريه الأستاذ الدكتور محمد هطيف أمراً حيوياً لتحديد الأعراض بدقة وتقييم مدى تأثيرها على المريض، وهو ما يوجه خطة العلاج المناسبة.
التشخيص الدقيق لورم الخياط
يُعد التشخيص الدقيق حجر الزاوية في علاج ورم الخياط بنجاح. يعتمد الأستاذ الدكتور محمد هطيف في عيادته على مزيج من التقييم السريري الشامل والفحوصات التصويرية لتحديد نوع ورم الخياط وشدته، مما يضمن اختيار العلاج الأمثل لكل مريض.
التقييم السريري الشامل
-
التاريخ المرضي:
- يستمع الدكتور هطيف بعناية إلى وصف المريض للأعراض: متى بدأت، طبيعة الألم (مكانه، شدته، ما الذي يزيده أو يخففه)، تأثيره على ارتداء الأحذية والأنشطة اليومية.
- يُسأل المريض عن تاريخه الطبي العام، وجود أي أمراض مزمنة (مثل السكري، أمراض الأوعية الدموية، الاعتلال العصبي)، والأدوية التي يتناولها.
- يُستفسر عن العلاجات السابقة (إن وجدت) ومدى فعاليتها.
-
الفحص البدني:
- المعاينة البصرية: يقيّم الدكتور هطيف مدى بروز ورم الخياط، وجود أي مسامير لحم (كالو)، التهاب الكيس الزلالي، سلامة الجلد، وأي تشوهات أخرى في أصابع القدم.
- الجس: يحدد الدكتور هطيف بدقة نقطة الألم القصوى ومدى انتشار البروز العظمي عن طريق اللمس.
- تقييم مدى الحركة: يتم فحص مدى حركة مفصل المشط السلامي الخامس (الحركة النشطة والسلبية) بحثاً عن أي تيبس أو خشونة أو ألم عند الحركة.
- الحالة العصبية الوعائية: يتم فحص الإحساس (خاصة في منطقة توزيع العصب الجلدي الظهري الجانبي)، وامتلاء الشعيرات الدموية، ونبضات القدم. يتم توثيق أي اعتلال عصبي موجود مسبقاً.
- تقييم نوع القدم: يُلاحظ وجود تشوهات في القدم مثل القدم المسطحة أو القدم المجوفة، وتباعد عظام مقدمة القدم، ويتم تحليل نمط المشي إذا كان ذلك ذا صلة.
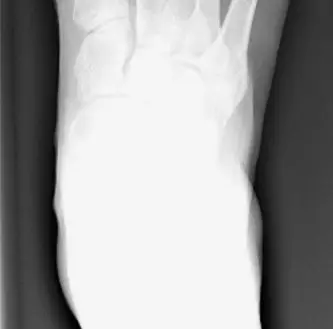
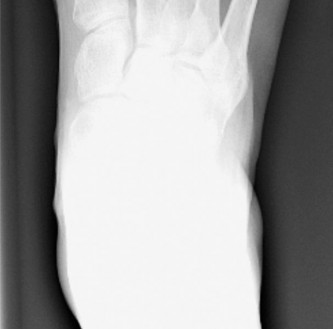
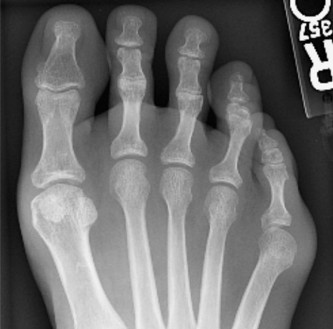
الفحوصات التصويرية
تُعد الأشعة السينية (X-rays) ذات الأهمية القصوى في تشخيص ورم الخياط وتصنيفه بدقة:
*
الأشعة السينية الحاملة للوزن (Weight-Bearing X-rays):
ضرورية للتصنيف السليم والتخطيط الجراحي. يتم الحصول على صور قياسية:
*
الوضعية الأمامية الخلفية (Anteroposterior AP):
تُستخدم لقياس الزاوية بين المشط الرابع والخامس (IMA، الطبيعي < 8-9 درجات)، وتقييم شكل رأس المشط الخامس، وتقييم أي انحناء جانبي في جسم المشط الخامس.
*
الوضعية الجانبية (Lateral):
تُقيّم مفصل المشط الخامس وأي انثناء أخمصي للمشط الخامس.
*
الوضعية المائلة (Oblique):
توفر أفضل رؤية للقمة الجانبية لرأس المشط الخامس وجسمه، وهي حاسمة لتحديد مدى التضخم في حالات ورم الخياط من النوع الأول.
- التصوير المتقدم: نادراً ما يكون ضرورياً لورم الخياط، ولكن قد يتم النظر في التصوير بالرنين المغناطيسي (MRI) لتقييم كتل الأنسجة الرخوة أو حالات الالتهاب إذا كان التشخيص غير واضح.
من خلال هذا النهج الشامل، يضمن الأستاذ الدكتور محمد هطيف تشخيصاً دقيقاً يسمح بوضع خطة علاجية فعالة وموجهة لكل مريض في صنعاء.
خيارات العلاج لورم الخياط
يعتمد اختيار العلاج الأمثل لورم الخياط على عدة عوامل، بما في ذلك شدة الأعراض، نوع التشوه (حسب تصنيف الأستاذ الدكتور محمد هطيف)، ومدى تأثيره على حياة المريض. يحرص الدكتور هطيف على تقديم نهج علاجي متدرج، يبدأ بالعلاجات غير الجراحية وينتقل إلى الجراحة عند الضرورة.
العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي هو الخط الأول لمعظم حالات ورم الخياط، ويهدف إلى تخفيف الألم وتقليل الضغط على المنطقة المصابة.
*
تغيير الأحذية:
يُعد هذا الإجراء هو الأكثر أهمية. يجب ارتداء أحذية واسعة ومريحة ذات مقدمة عريضة لا تضغط على الجانب الخارجي للقدم. تجنب الأحذية الضيقة، المدببة، أو ذات الكعب العالي.
*
بطانات الحماية والوسائد:
استخدام بطانات جل أو فوم خاصة توضع فوق البروز العظمي أو بين الأصابع لتقليل الاحتكاك والضغط.
*
تقويم العظام (Orthotics):
قد يوصي الدكتور هطيف باستخدام دعامات تقويمية مخصصة للقدم لتصحيح أي مشاكل ميكانيكية حيوية كامنة، مثل القدم المسطحة، والتي قد تساهم في تطور ورم الخياط.
*
الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs):
مثل الإيبوبروفين أو النابروكسين، لتخفيف الألم والالتهاب.
*
العلاج الطبيعي:
قد تشمل التمارين تقوية عضلات القدم وتحسين المرونة، بالإضافة إلى تقنيات لتقليل الالتهاب والألم.
*
حقن الكورتيزون:
في حالات التهاب الكيس الزلالي الشديد المصاحب للبروز العظمي، قد تُستخدم حقن الكورتيزون لتقليل الالتهاب والألم مؤقتاً، ولكنها لا تعالج المشكلة العظمية الأساسية.
يُعتبر فشل العلاج التحفظي بعد فترة تتراوح من 3 إلى 6 أشهر مؤشراً للنظر في الخيارات الجراحية.
العلاج الجراحي
يُصبح التدخل الجراحي ضرورياً عندما تفشل العلاجات غير الجراحية في تخفيف الألم وتحسين وظيفة القدم، أو عندما يكون التشوه شديداً. يعتمد الأستاذ الدكتور محمد هطيف على تقنيات جراحية دقيقة ومُثبتة لتقديم أفضل النتائج.
متى تُجرى الجراحة؟ (دواعي الاستئصال الجراحي للقمة الجانبية)
الاستئصال الجراحي للقمة الجانبية (Lateral Condylar Resection) هو الإجراء الأكثر شيوعاً لورم الخياط من النوع الأول ، والذي يتميز ببروز جانبي معزول أو تضخم في رأس المشط الخامس، دون وجود انحناء جانبي كبير في جسم المشط الخامس أو زيادة في الزاوية بين المشط الرابع والخامس.
تشمل الدواعي المحددة:
*
الألم المستمر وعدم الراحة
في الجانب الخارجي لمفصل المشط السلامي الخامس، والذي لا يستجيب للعلاج التحفظي الكافي.
*
دليل سريري على بروز اللقمة الجانبية
لرأس المشط الخامس كمصدر رئيسي للأعراض، وغالباً ما يصاحبها كالو أو التهاب كيسي.
*
تأكيد الأشعة السينية لورم الخياط من النوع الأول:
* زاوية طبيعية أو شبه طبيعية بين المشط الرابع والخامس (عادةً أقل من 8-9 درجات).
* عدم وجود انحناء جانبي كبير في جسم المشط الخامس.
* دليل واضح على تضخم أو شكل غير طبيعي للقمة الجانبية لرأس المشط الخامس.
*
ضعف وظيفي:
صعوبة في ارتداء الأحذية العادية، أو المشاركة في الأنشطة اليومية أو الرياضية بسبب الألم.
*
مفصل مشط سلامي خامس مستقر:
عدم وجود عدم استقرار كبير أو التهاب مفصلي تنكسي حاد يتطلب إجراءات بديلة.
موانع الاستئصال الجراحي للقمة الجانبية
هناك حالات لا يُعد فيها استئصال اللقمة الجانبية إجراءً مناسباً كعلاج وحيد، وقد تتطلب استراتيجيات جراحية بديلة:
*
ورم الخياط من النوع الثاني (انحناء جانبي لجسم المشط الخامس):
استئصال اللقمة دون معالجة انحناء الجسم سيؤدي على الأرجح إلى تصحيح غير كافٍ وانتكاس.
*
ورم الخياط من النوع الثالث (زيادة الزاوية بين المشط الرابع والخامس):
المشكلة الأساسية هنا هي تباعد عظام المشط؛ استئصال اللقمة وحدها لن يصحح التباعد الأساسي وقد لا يخفف الأعراض.
*
التهاب المفاصل التنكسي الشديد في مفصل المشط السلامي الخامس:
قد يؤدي الاستئصال في هذا السياق إلى تفاقم ميكانيكا المفصل ويسبب الألم أو عدم الاستقرار. قد يكون دمج المفصل (Arthrodesis) أو استبداله (Arthroplasty) أكثر ملاءمة.
*
عدم استقرار مفصل المشط السلامي الخامس:
إذا كان المفصل غير مستقر بطبيعته، فإن استئصال اللقمة قد يزيد من تفاقم ذلك.
*
التهاب نشط موضعي أو جهازي.
*
مرض الأوعية الدموية الطرفية الشديد أو السكري غير المتحكم فيه:
يؤثر على التئام الجروح ويزيد من خطر العدوى.
*
الاعتلال العصبي الطرفي:
خاصة القدم غير الحساسة، حيث يزيد ذلك من خطر عدم اكتشاف مضاعفات ما بعد الجراحة وعدم الالتزام بالبروتوكولات التأهيلية.
*
توقعات المريض غير الواقعية:
يجب أن يفهم المرضى أهداف وقيود الإجراء.
*
عدم كفاية محاولة العلاج التحفظي:
يجب النظر في الجراحة بشكل عام فقط بعد فشل دورة معقولة من العلاجات غير الجراحية.
يُوضح الجدول التالي الفروقات بين العلاج التحفظي والجراحي:
| الميزة | العلاج غير الجراحي (التحفظي) | العلاج الجراحي (استئصال اللقمة الجانبية) |
|---|---|---|
| مستوى الألم | خفيف إلى متوسط، متقطع، محتمل |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك