دليلك الشامل لعملية إبهام القدم الأروح بالتدخل المحدود
الخلاصة الطبية
عملية إبهام القدم الأروح بالتدخل المحدود هي إجراء جراحي متطور يهدف إلى تصحيح انحراف إصبع القدم الأكبر عبر شقوق دقيقة جدا لا تتجاوز بضعة ملليمترات. تعتمد التقنية على تعديل مسار العظم وتثبيته بأسلاك معدنية دقيقة، مما يقلل الألم ويسرع التعافي مقارنة بالجراحة المفتوحة.
الخلاصة الطبية السريعة: عملية إبهام القدم الأروح بالتدخل المحدود هي إجراء جراحي متطور يهدف إلى تصحيح انحراف إصبع القدم الأكبر عبر شقوق دقيقة جدا لا تتجاوز بضعة ملليمترات. تعتمد التقنية على تعديل مسار العظم وتثبيته بأسلاك معدنية دقيقة، مما يقلل الألم ويسرع التعافي مقارنة بالجراحة المفتوحة.
مقدمة عن الجراحة الحديثة لتصحيح القدم
شهدت جراحة القدم والكاحل تطورا هائلا في السنوات الأخيرة، مع تحول ملحوظ نحو تقنيات الجراحة ذات التدخل المحدود. تعتبر عملية إبهام القدم الأروح بالتدخل المحدود أو ما يعرف طبيا بقص العظم عبر الجلد واحدة من أهم التقنيات المتخصصة المصممة لتصحيح تشوهات انحراف إصبع القدم الأكبر المعروف شعبيا باسم الوكعة. يتم إجراء هذه الجراحة من خلال شقوق صغيرة جدا لا تتجاوز بضعة ملليمترات، مما يمثل نقلة نوعية في راحة المريض وسرعة تعافيه.
تم تطوير هذه التقنية في البداية على يد رواد جراحة العظام في المراكز الأوروبية، وتهدف إلى تحقيق نفس التصحيح الهيكلي القوي الذي توفره العمليات الجراحية المفتوحة التقليدية، ولكن مع ميزة كبرى تتمثل في تقليل الضرر الواقع على الأنسجة الرخوة المحيطة بالعظم. يؤكد الخبراء في هذا المجال أن هذه التقنية توفر مزايا عديدة للمريض، منها الحفاظ على التروية الدموية للعظم، وتقليل وقت العملية، وإمكانية إجرائها تحت التخدير الموضعي أو الناحي، مما يرفع من معدلات رضا المرضى بشكل كبير.
تشريح القدم وفهم المشكلة
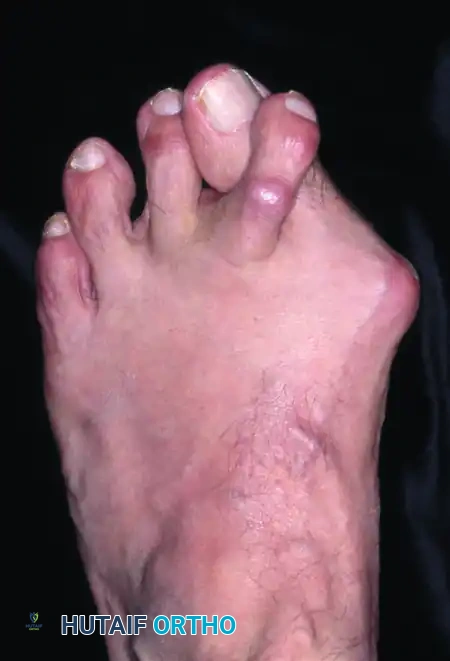
لفهم كيفية عمل هذه الجراحة، يجب أولا إلقاء نظرة مبسطة على تشريح القدم. يتكون إصبع القدم الأكبر من عظام صغيرة تتصل بعظمة أطول تسمى عظمة المشط الأولى. في الحالة الطبيعية، تكون هذه العظام مصطفة في خط مستقيم. ولكن في حالة إبهام القدم الأروح، تنحرف عظمة المشط الأولى نحو الداخل باتجاه القدم الأخرى، بينما ينحرف إصبع القدم الأكبر نحو الخارج باتجاه الأصابع الصغرى.
هذا الانحراف المزدوج يؤدي إلى بروز عظمي واضح ومؤلم على الجانب الداخلي للقدم. ومع مرور الوقت، يتسبب هذا التشوه في اختلال توازن الأوتار والأربطة المحيطة بالمفصل، مما يجعل المشكلة تزداد سوءا إذا لم يتم تداركها. الجراحة ذات التدخل المحدود تهدف إلى إعادة هذه العظام إلى استقامتها الطبيعية دون الحاجة إلى فتح جراحي كبير يكشف المفصل بالكامل.
أسباب انحراف إصبع القدم الأكبر
لا يحدث انحراف إبهام القدم فجأة، بل هو نتيجة لتراكم عدة عوامل تؤثر على ميكانيكا القدم بمرور الوقت. من المهم للمريض معرفة هذه الأسباب لتجنب تدهور الحالة أو تكرارها بعد الجراحة.
- العوامل الوراثية والتاريخ العائلي حيث يرث بعض الأشخاص بنية قدم تجعلهم أكثر عرضة للإصابة.
- ارتداء الأحذية غير المناسبة وخاصة الأحذية الضيقة من الأمام أو ذات الكعب العالي التي تضغط على الأصابع.
- طبيعة ميكانيكا القدم مثل تسطح القدم الفلات فوت أو مرونة الأربطة الزائدة.
- بعض الأمراض الروماتيزمية مثل التهاب المفاصل الروماتويدي الذي يؤدي إلى تدمير تدريجي للمفاصل.
- الإجهاد المستمر والوقوف لفترات طويلة خاصة في المهن التي تتطلب ذلك.
الأعراض التي تستدعي التدخل الطبي
يبدأ انحراف إصبع القدم الأكبر كشكل مزعج للقدم، ولكنه يتطور ليصبح مشكلة طبية حقيقية تؤثر على جودة الحياة. تتنوع الأعراض وتتدرج في شدتها، وتشمل ما يلي.
- ألم مستمر أو متقطع في قاعدة إصبع القدم الأكبر يزداد مع المشي.
- بروز عظمي صلب على الجانب الداخلي للقدم يكون أحمر اللون وملتهبا في كثير من الأحيان.
- صعوبة بالغة في العثور على أحذية مريحة أو مناسبة.
- تنميل أو شعور بالحرقة في إصبع القدم الأكبر نتيجة انضغاط الأعصاب السطحية.
- تداخل إصبع القدم الأكبر مع الإصبع الثاني مما قد يؤدي إلى ظهور مسامير اللحم والتقرحات.
- تصلب المفصل وصعوبة ثني إصبع القدم الأكبر.
تشخيص الحالة واختيار المريض المناسب
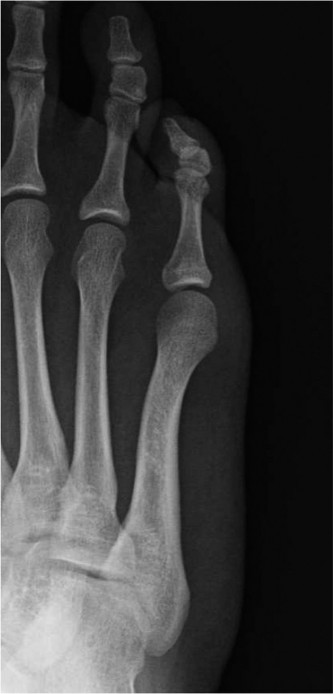
يعتبر الاختيار الدقيق للمريض حجر الزاوية لنجاح عملية إبهام القدم الأروح بالتدخل المحدود. هذه التقنية، رغم تطورها، ليست حلا سحريا لجميع درجات وأنواع التشوه. يقوم جراح العظام المتخصص بتقييم دقيق يشمل الفحص السريري وقياس زوايا الانحراف عبر صور الأشعة السينية.
الحالات المناسبة للجراحة
تكون هذه التقنية الجراحية مثالية وموصى بها بشدة في حالات محددة تتوافر فيها معايير طبية معينة.
- التشوهات الخفيفة إلى المتوسطة في إبهام القدم الأروح.
- زاوية بين عظام المشط أقل من خمس عشرة درجة.
- زاوية انحراف الإبهام الكلية أقل من ثلاثين درجة.
- المفصل الذي لا يزال يحتفظ بمرونته ويمكن إعادته لوضعه الطبيعي يدويا أثناء الفحص.
- المرضى الذين يمثلون خطرا جراحيا عاليا للعمليات المفتوحة بسبب مشاكل في التئام الجروح، شريطة ألا يعانوا من نقص تروية دموية شديد.
الحالات غير المناسبة
في المقابل، هناك حالات طبية يمنع فيها استخدام تقنية التدخل المحدود، ويجب اللجوء إلى خيارات جراحية أخرى.
- التشوهات الشديدة جدا حيث تكون زوايا الانحراف كبيرة للغاية.
- المرونة المفرطة أو عدم الاستقرار في مفصل منتصف القدم والتي تتطلب جراحة دمج.
- وجود خشونة متقدمة أو تآكل شديد في مفصل إصبع القدم الأكبر.
- التهابات نشطة في القدم أو قصور شديد في الدورة الدموية الطرفية.
- العمليات الجراحية التصحيحية لحالات سابقة فشلت فيها جراحة إبهام القدم.
المبادئ الميكانيكية الحيوية للتصحيح
تعتمد الجراحة عبر الجلد على مفهوم توجيه التصحيح باستخدام سلك معدني دقيق يعتمد على الأنسجة الرخوة السليمة المحيطة بالعظم للحفاظ على التوازن. على عكس العمليات المفتوحة التي تستخدم تثبيتا داخليا صلبا مثل المسامير أو الشرائح المعدنية، تعتمد هذه التقنية على التثبيت المؤقت بالسلك المعدني جنبا إلى جنب مع أربطة طبية لاصقة متخصصة توضع بعد الجراحة للحفاظ على العظم في وضعه الجديد والمصحح.
يتم قص العظم في منطقة عنق عظمة المشط الأولى. من خلال إزاحة رأس العظمة نحو الخارج، يتم تقليل زاوية الانحراف وإعادة القدم لشكلها الطبيعي. يعمل السلك المعدني كأداة توجيه وتثبيت في آن واحد، مما يتطلب مهارة فائقة من الجراح.
التحضير قبل عملية إبهام القدم الأروح
يتطلب التحضير لهذه الجراحة دقة عالية لضمان سير العملية بسلاسة وأمان. يبدأ التحضير بمناقشة تفصيلية بين المريض والجراح حول التوقعات والنتائج المحتملة، بالإضافة إلى إجراء الفحوصات الروتينية.
التخدير ووضعية المريض
تتميز هذه الجراحة بأنها قابلة للإجراء تحت التخدير الموضعي أو الناحي بكفاءة عالية. يتم استخدام تخدير شامل للكاحل يستهدف الأعصاب الرئيسية المغذية للقدم، مما يوفر تخديرا ممتازا أثناء الجراحة وتسكيننا فعالا للألم في الساعات الأولى بعد العملية.
يتم وضع المريض على ظهره على طاولة العمليات. يستخدم الجراح دعامة خاصة تحت الركبة للسماح بثني الركبة بزاوية تسعين درجة، مما يضع القدم في وضعية مستوية وثابتة على الطاولة لتسهيل العمل الجراحي.

يتم وضع جهاز الأشعة السينية المباشرة بجانب المريض، بينما يقف الجراح الرئيسي أمام المريض مباشرة عند نهاية الطاولة. هذا الترتيب يتيح للجراح رؤية محورية واضحة للقدم وسهولة في استخدام جهاز الأشعة للتأكد من كل خطوة.
خطوات عملية إبهام القدم الأروح بالتدخل المحدود
تتطلب هذه الجراحة منحنى تعلم طويل ومهارة استثنائية من الجراح، حيث يتم إجراؤها دون رؤية مباشرة للعظم، بل بالاعتماد على الإحساس المكاني ثلاثي الأبعاد والتوجيه المستمر بالأشعة السينية.
إدخال سلك التثبيت الدقيق
الخطوة الأولى تتمثل في وضع السلك المعدني الدقيق الذي سيقوم لاحقا بالتقاط وتثبيت رأس العظمة بعد قصها. يتم إدخال سلك بقطر ملليمترين بدءا من الزاوية الداخلية لظفر إصبع القدم الأكبر.
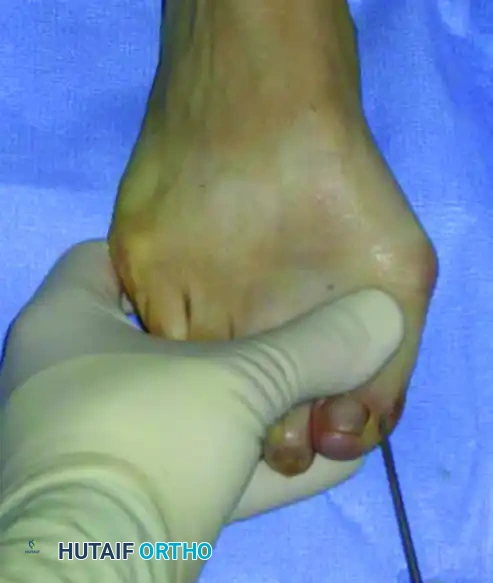
يحرص الجراح بشدة على تجنب اختراق منبت الظفر لتفادي أي ألم أو تشوه في الظفر بعد الجراحة. يتم دفع السلك نحو الأعلى بحذر شديد. من الضروري جدا أن يمر السلك في مسار خارج غشاء العظم على طول الجانب الداخلي للإصبع. هذا المسار الدقيق هو ما يسمح لاحقا بإزاحة العظم وتصحيح التشوه.
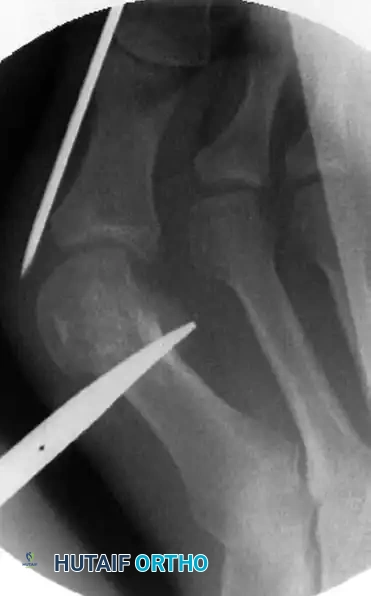
يتم دفع السلك حتى يستقر بقوة في الجانب الداخلي لرأس عظمة المشط. هذا التثبيت المحكم ضروري لمنع العظمة من التحرك بعشوائية بعد قصها.
عمل الشق الجراحي الدقيق
يحدد الجراح نقطة تبعد حوالي سنتيمتر واحد عن طرف السلك المعدني المستقر في العظم. في هذه النقطة، يتم عمل شق جراحي دقيق جدا يتراوح طوله بين ثلاثة إلى خمسة ملليمترات فقط.
يتم تعميق هذا الشق وصولا إلى العظم مباشرة. ولتجنب الإضرار بالأعصاب والأوعية الدموية الدقيقة، يحرص الجراح على البقاء في خط المنتصف تماما. يتم استخدام مقص جراحي صغير ودقيق لفصل الأنسجة الرخوة وغشاء العظم حول منطقة القص المخطط لها.
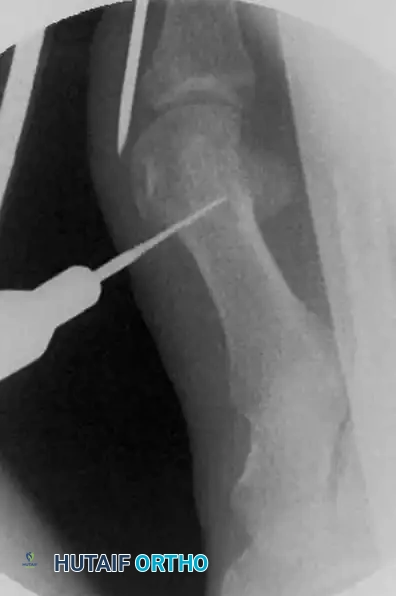
هذه الخطوة الحيوية تخلق مساحة عمل آمنة، وتبعد الأنسجة الرقيقة والأعصاب عن جهاز القص العظمي السريع، مما يحميها من التلف.
تعديل العظم باستخدام أجهزة متطورة
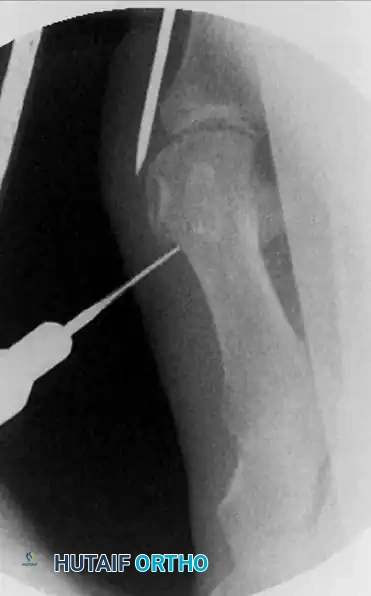
يتم إجراء قص العظم باستخدام جهاز حفر عظمي دقيق جدا ومصمم خصيصا لهذه الجراحات. يتميز هذا الجهاز بعزم دوران عال وسرعة منخفضة لتقليل الحرارة الناتجة عن الاحتكاك.
يتم إدخال رأس الجهاز عبر الشق الدقيق إلى العظم. وقبل تشغيل الجهاز، يتأكد الجراح من الموقع الدقيق للقص باستخدام الأشعة السينية المباشرة.
أثناء عملية القص، يستخدم الجراح تقنية تبريد مستمرة باستخدام محلول ملحي بارد يضخ مباشرة على العظم. هذا الإجراء حتمي لمنع التلف الحراري للعظم، والذي قد يؤدي إلى فشل التئام العظم أو التهابات خطيرة.
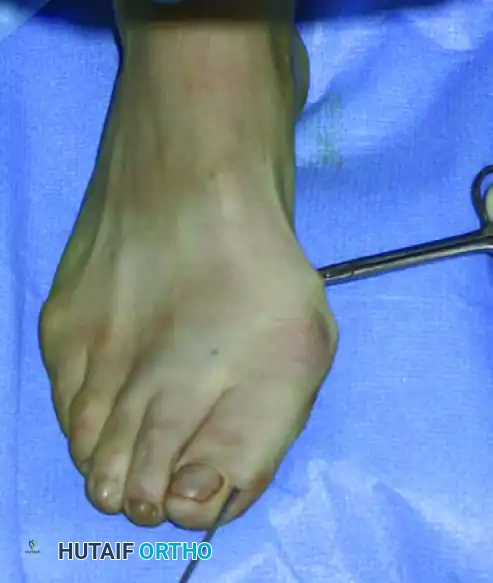
يقوم الجراح بقص العظم بحركة دائرية دقيقة حتى ينفصل تماما، ثم يتأكد من حرية حركة رأس العظمة تمهيدا لتعديل وضعها.
تصحيح الانحراف وتثبيت العظم
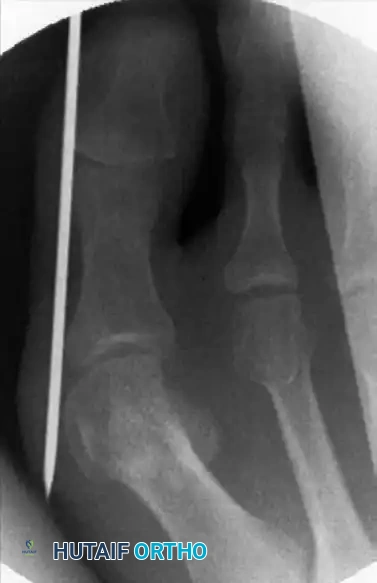
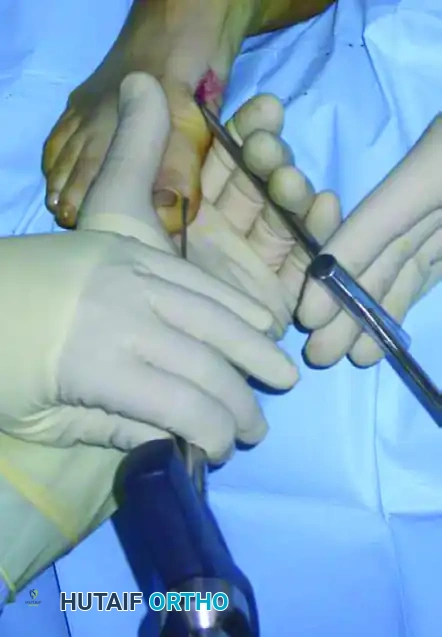
بعد اكتمال قص العظم، يجب إزاحة رأس العظمة نحو الخارج لتصحيح زاوية الانحراف. يتم إدخال أداة جراحية خاصة ذات تجويف عبر الشق الصغير وإلى داخل القناة العظمية.
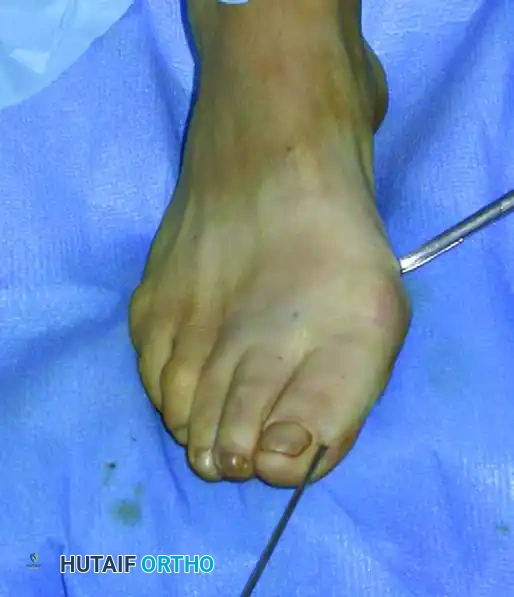
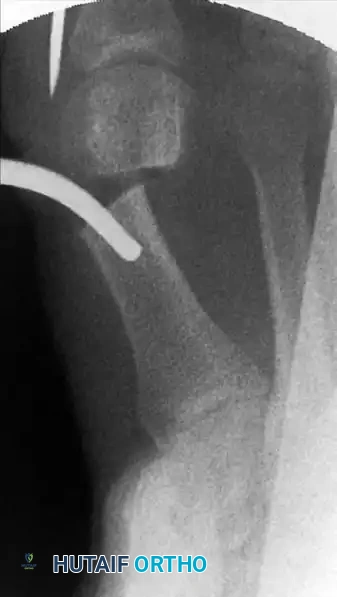
يتم دفع السلك المعدني الذي تم وضعه مسبقا حتى يلتقي بالتجويف الموجود في الأداة الجراحية.
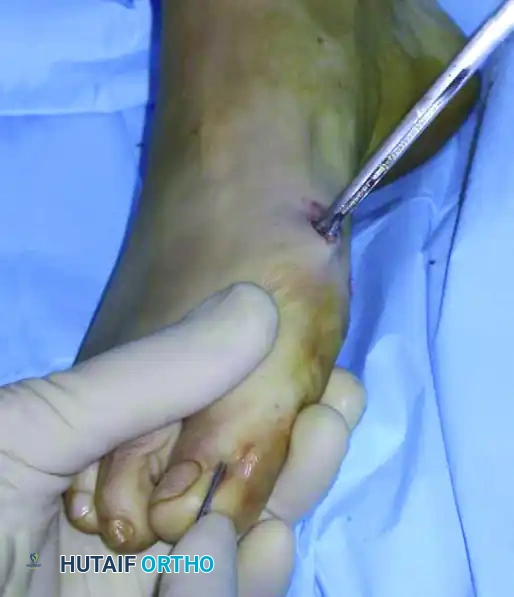
يستخدم الجراح هذه الأداة كرافعة لدفع رأس العظمة بلطف نحو الخارج وتصحيح التشوه، بينما يتحكم بيده الأخرى في إصبع القدم لضمان المحاذاة المثالية. يتم هذا الإجراء ببطء وحذر شديد لضمان عدم فقدان الاتصال بين جزئي العظم.
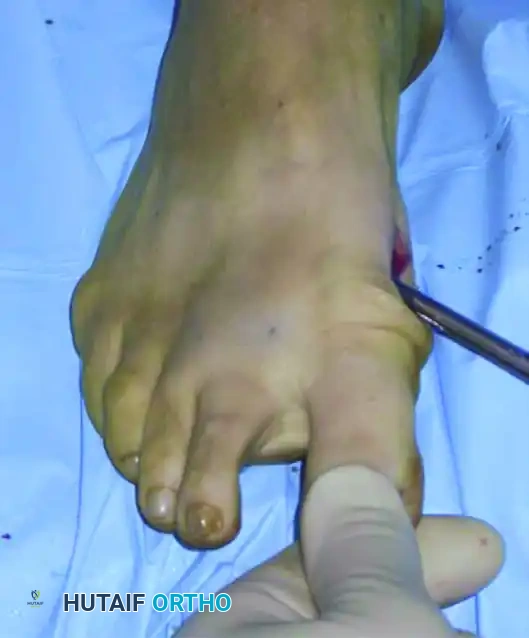
بمجرد الوصول إلى التصحيح المطلوب، يتم دفع السلك المعدني بعمق داخل القناة العظمية لتثبيت العظم في وضعه الجديد والمستقيم.
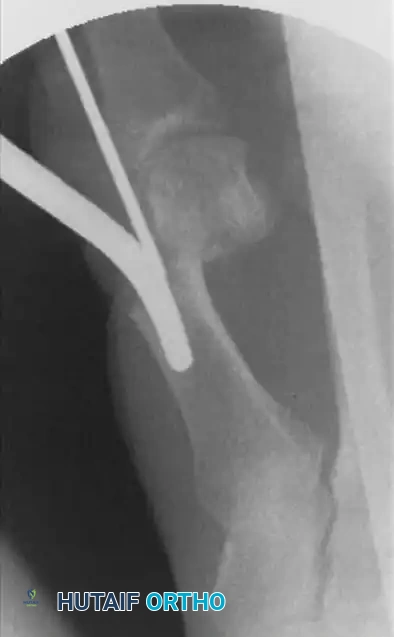
يتم تأكيد الشكل النهائي للقدم وموقع السلك المعدني باستخدام الأشعة السينية. يعتبر التصحيح ناجحا عندما تكون العظام مصطفة بشكل مستقيم وسليم.
في النهاية، يتم قص الجزء الزائد من السلك المعدني خارج الجلد وثنيه، ويتم إغلاق الشق الجراحي الدقيق بغرزة واحدة أو أشرطة لاصقة معقمة.
خطة التعافي وما بعد الجراحة
نجاح هذه الجراحة لا يعتمد فقط على مهارة الجراح، بل يعتمد بشكل كبير جدا على التزام المريض بتعليمات ما بعد الجراحة، وخاصة العناية بالضمادات. نظرا لأن التثبيت الداخلي يعتمد على سلك واحد فقط، فإن الضمادة الخارجية تعمل كجبيرة أساسية للحفاظ على النتيجة.
الأيام الأولى بعد الجراحة
مباشرة بعد العملية، يقوم الفريق الطبي بوضع ضمادة ضاغطة متخصصة. يتم تثبيت إصبع القدم الأكبر في وضعية مصححة بدقة باستخدام أشرطة لاصقة طبية. يجب عدم العبث بهذه الضمادة أو تغييرها إلا بواسطة الطبيب المعالج خلال الأسابيع الأربعة الأولى.
يسمح للمريض عادة بالمشي الفوري مع تحميل الوزن على الكعب والجانب الخارجي للقدم باستخدام حذاء طبي صلب مخصص لما بعد الجراحة. يساعد هذا الحذاء في حماية منطقة الجراحة وتوزيع الضغط بعيدا عن مقدمة القدم.
إزالة الأسلاك المعدنية
يتم إزالة السلك المعدني الدقيق في العيادة الخارجية، وعادة ما يكون ذلك بعد أربعة إلى ستة أسابيع من الجراحة. يتم اتخاذ هذا القرار بعد التأكد السريري وإجراء أشعة سينية تظهر بداية تكون نسيج عظمي جديد يربط العظام ببعضها البعض. عملية إزالة السلك بسيطة وسريعة ولا تتطلب تخديرا في معظم الحالات.
العلاج الطبيعي والعودة للحياة الطبيعية
بعد إزالة السلك المعدني، تبدأ مرحلة هامة جدا وهي العلاج الطبيعي. يتم توجيه المريض للقيام بتمارين مكثفة لتحريك مفصل إصبع القدم الأكبر لمنع تيبس المفصل واستعادة المرونة الطبيعية. يمكن للمريض الانتقال تدريجيا لارتداء الأحذية العادية ذات المقدمة الواسعة والمريحة بين الأسبوعين السادس والثامن.
المضاعفات المحتملة وكيفية الوقاية منها
كما هو الحال في أي إجراء جراحي، توجد احتمالية لحدوث بعض المضاعفات. من المهم أن يكون المريض على دراية بها، وأن يختار جراحا متمرسا لتقليل هذه المخاطر إلى الحد الأدنى.
- نقص التروية الدموية للعظم وهي من أهم المخاوف في هذه الجراحة، وتحدث إذا تم الإضرار بالأوعية الدموية الدقيقة أثناء القص. الجراح المتمرس يتجنب ذلك بالحفاظ على الأنسجة المحيطة.
- التلف الحراري للعظم ويحدث إذا لم يتم استخدام التبريد المستمر أثناء قص العظم، مما يؤدي إلى تأخر الالتئام أو الالتهابات.
- عدم التئام العظم في الوضع الصحيح ويحدث غالبا بسبب عدم التزام المريض بتعليمات المشي أو العبث بالضمادات الطبية الداعمة.
- إصابة الأعصاب السطحية مما قد يؤدي إلى تنميل مؤقت أو دائم في جزء من إصبع القدم.
مقارنة بين الجراحة المفتوحة والتدخل المحدود
لمساعدة المريض على فهم الفروق الجوهرية، نوضح في هذا الجدول مقارنة مبسطة بين تقنية الجراحة المفتوحة التقليدية وتقنية التدخل المحدود.
| وجه المقارنة | الجراحة المفتوحة التقليدية | جراحة التدخل المحدود عبر الجلد |
|---|---|---|
| حجم الشق الجراحي | شق طويل يصل إلى عدة سنتيمترات | شقوق دقيقة لا تتجاوز 5 ملليمترات |
| الأثر التجميلي | ندبة جراحية واضحة | ندبات تكاد تكون غير مرئية |
| الألم بعد العملية | متوسط إلى شديد في الأيام الأولى | خفيف إلى متوسط |
| الضرر للأنسجة الرخوة | كبير ويتطلب فتح محفظة المفصل | ضئيل جدا مع الحفاظ على الأنسجة |
| أدوات التثبيت | مسامير أو شرائح معدنية دائمة | سلك معدني دقيق يزال لاحقا |
| سرعة التعافي | تتطلب وقتا أطول للعودة للنشاط | تعافي أسرع وعودة مبكرة للحركة |
الأسئلة الشائعة حول جراحة إبهام القدم الأروح
مستوى الألم بعد العملية
بفضل التقنية ذات التدخل المحدود وعدم التلاعب الكبير بالأنسجة الرخوة، يكون الألم بعد الجراحة أقل بكثير مقارنة بالجراحة المفتوحة. يتم السيطرة على الألم بفعالية باستخدام مسكنات الألم الفموية المعتادة، وعادة ما يتلاشى الألم الملحوظ خلال الأيام القليلة الأولى.
موعد المشي بعد الجراحة
في معظم الحالات، يسمح للمريض بالمشي في نفس يوم الجراحة باستخدام حذاء طبي صلب مخصص يوزع الوزن على الكعب. ومع ذلك، يجب الحد من المشي لمسافات طويلة والالتزام بالراحة ورفع القدم لتقليل التورم.
نوع التخدير المستخدم
تعتبر هذه الجراحة مثالية للإجراء تحت التخدير الموضعي أو الناحي إحصار العصب حول الكاحل. هذا يجنب المريض مضاعفات التخدير العام ويتيح له العودة إلى المنزل في نفس اليوم.
مدة الشفاء الكاملة
رغم أن المريض يمكنه المشي مبكرا، إلا أن التئام العظم بالكامل يستغرق من ستة إلى ثمانية أسابيع. التعافي التام وعودة القدم لشكلها وحجمها الطبيعي واختفاء التورم قد يستغرق من ثلاثة إلى ستة أشهر.
احتمالية عودة الانحراف
نسبة نجاح العملية عالية جدا، ولكن هناك احتمال ضئيل لعودة الانحراف. يرتبط هذا غالبا بعدم التزام المريض بارتداء الأحذية المناسبة بعد التعافي، أو وجود مرونة مفرطة في مفاصل القدم لم يتم تقييمها بشكل صحيح قبل الجراحة.
إزالة السلك المعدني
نعم، السلك المعدني المستخدم في هذه التقنية هو تثبيت مؤقت. يتم إزالته في العيادة بعد حوالي أربعة إلى ستة أسابيع عندما تظهر الأشعة السينية بداية التئام العظم. الإجراء بسيط وغير مؤلم غالبا.
ارتداء الأحذية العادية
يمكن للمرضى البدء في ارتداء أحذية رياضية أو أحذية ذات مقدمة واسعة ومريحة بعد إزالة السلك المعدني والضمادات، أي في حوالي الأسبوع السادس إلى الثامن. يجب تجنب الأحذية الضيقة والكعب العالي لفترات أطول.
تأثير الجراحة على حركة الإصبع
في الأسابيع الأولى بعد إزالة السلك، قد يشعر المريض بتيبس في المفصل. لذلك، يعتبر العلاج الطبيعي والتمارين المنزلية لثني وفرد الإصبع أمرا حتميا لاستعادة مدى الحركة الطبيعي بالكامل.
بروز مسامير معدنية تحت الجلد
نظرا لأن السلك المعدني يتم قصه وثنيه خارج الجلد أو تحته مباشرة، فقد يشعر به المريض أو يراه. هذا أمر طبيعي ومؤقت، وسيختفي تماما بمجرد إزالة السلك في الموعد المحدد.
اختيار الجراح المناسب
هذه التقنية تتطلب مهارة عالية جدا ومنحنى تعلم طويل. يجب اختيار جراح عظام متخصص في جراحات القدم والكاحل، ويمتلك خبرة واسعة وتدريبا متخصصا في تقنيات التدخل المحدود لضمان أفضل النتائج وتجنب المضاعفات.