الدليل الشامل لعلاج وعملية انحراف إصبع القدم الأكبر (الوكعة)
الخلاصة الطبية
انحراف إصبع القدم الأكبر، أو الوكعة، هو تشوه عظمي يتسبب في ميلان الإبهام نحو الأصابع الأخرى وبروز عظمة في القاعدة. يعتمد العلاج على شدة الحالة، ويبدأ بالحلول التحفظية كالأحذية الطبية، ويصل إلى التدخل الجراحي لتعديل العظام واستعادة الشكل والوظيفة الطبيعية للقدم.
الخلاصة الطبية السريعة: انحراف إصبع القدم الأكبر، أو الوكعة، هو تشوه عظمي يتسبب في ميلان الإبهام نحو الأصابع الأخرى وبروز عظمة في القاعدة. يعتمد العلاج على شدة الحالة، ويبدأ بالحلول التحفظية كالأحذية الطبية، ويصل إلى التدخل الجراحي لتعديل العظام واستعادة الشكل والوظيفة الطبيعية للقدم.
مقدمة شاملة عن انحراف إصبع القدم الأكبر
يعد انحراف إصبع القدم الأكبر، والمعروف طبياً باسم إبهام القدم الأروح أو الوكعة، واحداً من أكثر الحالات التي تواجه أطباء جراحة العظام والقدم والكاحل شيوعاً. يعتقد الكثير من المرضى أن هذا البروز العظمي على الجانب الداخلي للقدم هو مجرد نمو عظمي زائد، ولكن الحقيقة الطبية أعقد من ذلك بكثير. إنها حالة متطورة تؤثر على جودة الحياة، وتسبب ألماً مزمناً، وتعيق القدرة على ارتداء الأحذية بشكل طبيعي، بل وتؤثر على طريقة المشي وتوازن الجسم بالكامل.
في هذا الدليل الطبي الشامل، نضع بين يديك خلاصة الأبحاث الطبية والبروتوكولات الجراحية المعتمدة عالمياً. نهدف إلى تزويدك بفهم عميق ودقيق لحالتك، بدءاً من كيفية حدوث هذا التشوه داخل قدمك، مروراً بكيفية تقييم الطبيب لحالتك، وصولاً إلى أحدث التقنيات الجراحية المتبعة لتصحيح هذا الانحراف واستعادة وظيفة القدم وجمالها. يستند هذا المحتوى إلى أسس علمية متينة ساهم في إرسائها كبار جراحي العظام حول العالم، ليكون مرجعك الأول والموثوق في رحلة العلاج والتعافي.
التشريح والميكانيكا الحيوية للقدم
لفهم كيفية علاج انحراف إصبع القدم الأكبر، يجب أولاً فهم التغيرات التشريحية المعقدة التي تحدث داخل القدم. لا يقتصر الأمر على مجرد بروز عظمي، بل هو تشوه ثلاثي الأبعاد يؤثر على بنية القدم بالكامل.
في الحالة الطبيعية، يكون العظم المشطي الأول مستقيماً، وتستقر تحته عظمتان صغيرتان تعرفان بالعظام السمسمية، وتعملان كبكرات لتسهيل حركة الأوتار. عندما يبدأ الانحراف، ينحرف العظم المشطي الأول نحو الداخل باتجاه القدم الأخرى، بينما يميل إصبع الإبهام نفسه نحو الخارج باتجاه الأصابع المجاورة، مع حدوث دوران أو كب للإصبع.
هذا التغير في المحاذاة يؤدي إلى خلل في التوازن العضلي. الوتر الذي كان مسؤولاً عن إبعاد الإبهام ينزلق من مكانه ويفقد وظيفته، بينما تصبح الأوتار الأخرى قوى مشوهة تسحب الإبهام بقوة أكبر نحو الخارج.
هناك حقيقة طبية مثيرة للاهتمام وهي أن العظام السمسمية لا تنخلع من مكانها نحو الخارج كما يبدو في الأشعة، بل إن العظم المشطي الأول هو الذي ينحرف مبتعداً عنها نحو الداخل، بينما تظل هي مرتبطة بالعظم المشطي الثاني عبر أربطة قوية. هذا الخلل الميكانيكي يؤدي في النهاية إلى انهيار قوس القدم الأمامي وانتقال الضغط إلى الأصابع الأخرى، مما يسبب آلاماً مبرحة في باطن القدم.
الأسباب وعوامل الخطر المؤدية للوكعة
تتعدد الأسباب التي تؤدي إلى ظهور وتطور انحراف إصبع القدم الأكبر، وغالباً ما تكون مزيجاً من العوامل الوراثية والبيئية والميكانيكية. فهم هذه الأسباب يساعد في الوقاية ويساهم في تحديد خطة العلاج الأنسب.
تلعب الوراثة دوراً رئيسياً في هذا السياق. إذا كان أحد الوالدين أو الأقارب يعاني من هذه المشكلة، فإن احتمالية الإصابة تزداد بشكل ملحوظ. لا يتم توريث البروز العظمي بحد ذاته، بل يتم توريث شكل القدم وبنيتها الميكانيكية التي تجعلها أكثر عرضة للتشوه، مثل الأقدام المسطحة أو مرونة المفاصل الزائدة.
بالإضافة إلى العامل الوراثي، تعتبر الأحذية غير المناسبة من أبرز العوامل التي تسرع من تفاقم الحالة. ارتداء الأحذية ذات الكعب العالي أو الأحذية الضيقة من الأمام يجبر الأصابع على التكدس في مساحة ضيقة، مما يضع ضغطاً هائلاً على مفصل الإبهام ويشوه الأربطة المحيطة به بمرور الوقت.
كما أن بعض الحالات الطبية تزيد من خطر الإصابة، مثل التهاب المفاصل الروماتويدي الذي يدمر أنسجة المفاصل، أو الأمراض العصبية العضلية التي تؤثر على توازن العضلات في القدم. الإصابات السابقة في القدم أو الكسور التي لم تلتئم بشكل صحيح قد تؤدي أيضاً إلى اختلال في ميكانيكية المشي وظهور الانحراف.
الأعراض والعلامات التحذيرية
تبدأ أعراض انحراف إصبع القدم الأكبر عادة بشكل تدريجي وتتفاقم بمرور الوقت إذا لم يتم اتخاذ الإجراءات المناسبة. من المهم الانتباه لهذه العلامات التحذيرية واستشارة الطبيب المختص مبكراً.
أول وأوضح علامة هي ظهور نتوء صلب على الحافة الخارجية لقاعدة إصبع القدم الأكبر. هذا النتوء قد يصبح أحمر اللون ومورماً ومؤلماً عند اللمس، خاصة بعد ارتداء الأحذية لفترات طويلة. يرافق ذلك ميلان واضح لإصبع الإبهام نحو الإصبع الثاني، وفي الحالات المتقدمة قد يتراكب الإبهام فوق أو تحت الإصبع الثاني.
يشعر المريض بألم مستمر أو متقطع في المفصل المصاب، ويزداد هذا الألم عند المشي أو الوقوف. كما يلاحظ المريض صعوبة متزايدة في العثور على أحذية مريحة تناسب شكل القدم الجديد. مع استمرار تطور الحالة، يظهر تصلب ومحدودية في حركة مفصل الإبهام، مما يعيق ممارسة الأنشطة اليومية والرياضية.
من الأعراض الشائعة أيضاً ظهور مسامير القدم أو التقرنات الجلدية في باطن القدم أو بين الأصابع، وذلك نتيجة للاحتكاك المستمر وتغير نقاط الضغط وتوزيع وزن الجسم أثناء المشي.
التشخيص والتقييم الطبي
يتطلب التقييم الطبي الدقيق لانحراف إصبع القدم الأكبر نهجاً شاملاً يجمع بين الفحص البدني والتصوير الشعاعي، وذلك لضمان اختيار التدخل الجراحي أو العلاجي الأنسب لكل حالة على حدة.
الفحص السريري
يبدأ الطبيب بأخذ التاريخ الطبي المفصل للمريض، مستفسراً عن طبيعة الألم، مدته، ومدى تأثيره على الحياة اليومية. بعد ذلك، يقوم الطبيب بفحص القدم أثناء الوقوف والمشي لتقييم شكل الانحراف، وتوزيع الوزن، ووجود أي تشوهات مصاحبة مثل تسطح القدم.
يتم فحص مفصل الإبهام يدوياً لتحديد مدى حركته، ووجود أي أصوات احتكاك تدل على تآكل الغضاريف، وتقييم مستوى الألم عند تحريك المفصل. كما يفحص الطبيب حالة الجلد، ويبحث عن أي مسامير قدم أو تقرحات، ويقيم الدورة الدموية والإحساس في القدم لضمان سلامة الأعصاب والأوعية الدموية.
التصوير بالأشعة السينية
تعتبر الأشعة السينية أثناء الوقوف وتحميل الوزن أداة التشخيص الأهم لتقييم شدة الانحراف وتخطيط الجراحة. يقوم الطبيب بقياس عدة زوايا دقيقة على صور الأشعة، من أهمها:
| اسم الزاوية | الوصف الطبي | المعدل الطبيعي |
|---|---|---|
| زاوية انحراف الإبهام | الزاوية بين العظم المشطي الأول والسلامية القريبة للإبهام | أقل من 15 درجة |
| الزاوية بين الأمشاط | الزاوية بين العظم المشطي الأول والعظم المشطي الثاني | أقل من 9 درجات |
| زاوية السطح المفصلي | تقيم علاقة السطح المفصلي للعظم المشطي بمحوره الطولي | أقل من 10 درجات |
كما يتم تقييم موقع العظام السمسمية لتحديد مدى انحراف العظم المشطي عنها، وفحص المفاصل المجاورة للتأكد من عدم وجود التهاب مفاصل (خشونة) قد يغير من خطة العلاج الجراحي.
الخيارات العلاجية غير الجراحية
قبل التفكير في الجراحة، يبدأ أطباء العظام دائماً بتطبيق بروتوكولات العلاج التحفظي غير الجراحي. ورغم أن هذه الطرق لا تصحح التشوه العظمي أو تعيده إلى طبيعته، إلا أنها فعالة جداً في تخفيف الألم ومنع تفاقم الحالة، خاصة في المراحل المبكرة.
أهم خطوة في العلاج التحفظي هي تعديل نوعية الأحذية. يُنصح المرضى بارتداء أحذية ذات مقدمة واسعة وعميقة تمنح الأصابع مساحة كافية دون ضغط على البروز العظمي. يجب تجنب الأحذية ذات الكعب العالي والأحذية المدببة تماماً.
استخدام الدعامات والوسائد الطبية المصنوعة من السيليكون يمكن أن يقلل الاحتكاك المباشر بين الحذاء والبروز العظمي. كما أن استخدام ضبانات الأحذية المخصصة (الأجهزة التقويمية) يساعد في تصحيح ميكانيكية القدم، وتوزيع الضغط بشكل متساوٍ، ودعم قوس القدم، مما يخفف العبء عن مفصل الإبهام.
في حالات الألم الحاد، يمكن اللجوء إلى الأدوية المضادة للالتهابات، واستخدام كمادات الثلج لتقليل التورم. العلاج الطبيعي وتمارين إطالة وتقوية عضلات القدم والساق قد تساهم أيضاً في تحسين توازن القدم وتخفيف الأعراض.
العلاج الجراحي لانحراف إبهام القدم
عندما تستنفد الخيارات غير الجراحية ولا يزال المريض يعاني من ألم يعيق حياته اليومية، يصبح التدخل الجراحي هو الحل الأمثل والفعال. الجراحة الحديثة لا تهدف فقط إلى إزالة البروز العظمي، بل تركز على إعادة تنظيم العظام والأربطة لاستعادة الميكانيكا الحيوية السليمة للقدم.
متى نلجأ للجراحة
قرار اللجوء إلى الجراحة يعتمد على عدة عوامل، أهمها شدة الألم وتأثيره على جودة الحياة. يُنصح بالجراحة عندما يعاني المريض من ألم شديد يحد من الأنشطة اليومية، أو التهاب مزمن لا يستجيب للأدوية والراحة.
كما تعتبر الجراحة ضرورية في حالات التشوه الشديد الذي يتسبب في تراكب الأصابع، أو عندما يواجه المريض صعوبة بالغة في إيجاد أحذية تناسب قدمه. من المهم التأكيد على أن الجراحة لا تُجرى لأغراض تجميلية بحتة، بل الهدف الأساسي هو تخفيف الألم واستعادة وظيفة القدم، وتجنب المضاعفات المستقبلية.
التحضير قبل العملية
يتطلب التحضير للعملية الجراحية تقييماً طبياً شاملاً للتأكد من جاهزية المريض. يتم إجراء فحوصات دم وتخطيط للقلب، ويناقش طبيب التخدير الخيارات المتاحة، والتي غالباً ما تكون تخديراً موضعياً للأعصاب في الساق أو الكاحل مصحوباً بمهدئ خفيف، أو تخديراً عاماً في بعض الحالات.
يجب على المريض إبلاغ الطبيب بجميع الأدوية التي يتناولها، حيث قد يُطلب منه التوقف عن تناول مميعات الدم قبل الجراحة بأيام. كما يُنصح المريض بتجهيز منزله لفترة التعافي، وتوفير العكازات أو الأحذية الطبية الخاصة التي سيحتاجها بعد العملية.
أنواع العمليات الجراحية لتصحيح الانحراف
بناءً على التقييم السريري والشعاعي، يختار الجراح الإجراء الأنسب من بين أكثر من 100 تقنية جراحية موصوفة في الأدبيات الطبية. نستعرض هنا أهم وأحدث التقنيات الجراحية المعتمدة عالمياً.
تحرير الأنسجة الرخوة
يعتبر هذا الإجراء خطوة أساسية ومكملة لمعظم جراحات تصحيح انحراف الإبهام. يهدف إلى تحرير الأربطة والأوتار المشدودة على الجانب الخارجي للمفصل، والتي تسحب الإبهام بعيداً عن وضعه الطبيعي.
يقوم الجراح بعمل شق صغير بين الإصبعين الأول والثاني، ويحرر وتر العضلة المقربة للإبهام والرباط المشطي المستعرض. هذه الخطوة تعيد التوازن العضلي وتسمح بإعادة الإبهام إلى محاذاته الصحيحة. يحذر الجراحون المتمرسون من الاستئصال الكامل للعظمة السمسمية الخارجية لتجنب مضاعفات الانحراف العكسي.
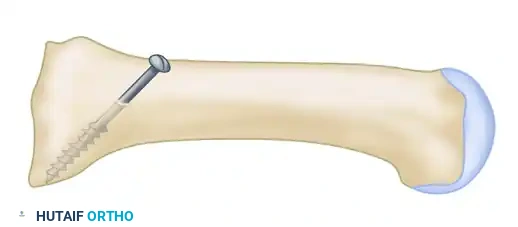
جراحة قطع العظم القاصي
تُعرف هذه التقنية باسم عملية شيفرون، وهي مخصصة للحالات الخفيفة إلى المتوسطة. يقوم الجراح بعمل شق على الجانب الداخلي للقدم، ويزيل البروز العظمي الزائد بعناية.
بعد ذلك، يتم إجراء قطع عظمي دقيق على شكل حرف في نهاية العظم المشطي بالقرب من المفصل. يتم إزاحة الجزء المقطوع نحو الخارج لتقليل الزاوية بين الأمشاط، ثم يُثبت العظم في وضعه الجديد باستخدام مسمار طبي صغير مصنوع من التيتانيوم. في النهاية، يتم شد محفظة المفصل الداخلية للحفاظ على التصحيح.
جراحة قطع العظم الجذعي
تُستخدم تقنية سكارف للحالات المتوسطة إلى الشديدة التي تتطلب تصحيحاً أكبر. في هذا الإجراء، يتم عمل قطع عظمي طولي على شكل حرف زد يمتد على طول جسم العظم المشطي الأول.
يتيح هذا القطع الهندسي المعقد للجراح إزاحة العظم بمسافة أكبر، مع إمكانية تعديل طول العظم وتدويره لتصحيح زوايا المفصل بدقة متناهية. يتم تثبيت العظم بمسامير قوية، ويقوم الجراح بتسوية أي حواف عظمية بارزة لضمان نعومة الملمس. تتطلب هذه الجراحة مهارة عالية لتجنب تداخل العظام وفقدان التصحيح.
دمج المفصل الرصغي المشطي
تُعد عملية لابيدوس المعيار الذهبي للحالات الشديدة جداً، أو عندما يكون هناك ارتخاء مفرط وعدم استقرار في المفصل الموجود في منتصف القدم، أو في حالات وجود خشونة والتهاب مفاصل مصاحب.
يقوم الجراح بإزالة الغضروف من المفصل الرصغي المشطي الأول، ويعيد توجيه العظم المشطي بأكمله إلى وضعه التشريحي السليم. بعد ذلك، يتم دمج العظمتين معاً باستخدام مسامير وشرائح معدنية متطورة لضمان ثبات تام. يمنع هذا الدمج حركة المفصل غير المستقر، مما يصحح التشوه من جذوره ويقلل بشكل كبير من احتمالية الانتكاس.
جراحة تعديل السلامية
تُعرف بعملية آكين، وهي جراحة تكميلية تُجرى غالباً بالتزامن مع العمليات السابقة لضمان استقامة مثالية للإصبع. تُستخدم عندما يكون هناك انحراف في عظمة السلامية نفسها (عظمة الإصبع).
يقوم الجراح بإزالة وتد عظمي صغير من الجانب الداخلي للسلامية القريبة للإبهام، ثم يغلق الفجوة لتعديل استقامة الإصبع، ويثبتها باستخدام سلك معدني أو دبابيس طبية أو مسامير صغيرة.
فترة التعافي والتأهيل بعد الجراحة
تعتبر فترة ما بعد الجراحة مرحلة حاسمة لضمان نجاح العملية وتحقيق أفضل النتائج. يختلف بروتوكول التعافي بناءً على نوع الجراحة التي تم إجراؤها ومدى ثبات العظام.
الأسابيع الأولى بعد الجراحة
في الأيام الأولى، يكون التركيز على السيطرة على الألم وتقليل التورم. يُنصح المريض برفع القدم فوق مستوى القلب معظم الوقت، واستخدام الأدوية المسكنة والكمادات الباردة خلف الركبة أو على الكاحل.
بالنسبة لعمليات قطع العظم القاصي، يُسمح للمريض عادة بالمشي الفوري باستخدام حذاء طبي صلب يحمي القدم، مع تحميل الوزن على الكعب فقط. يتم تغيير الضمادات بعد أسبوعين، ويستمر المريض في استخدام الحذاء الطبي لعدة أسابيع.
أما في العمليات الأكثر تعقيداً مثل عملية لابيدوس، فيُمنع المريض تماماً من تحميل أي وزن على القدم المصابة لمدة تتراوح بين أسبوعين إلى أربعة أسابيع، ويستخدم العكازات أو دراجة الركبة للتنقل. بعد التأكد من بداية التئام العظام عبر الأشعة السينية، يُسمح بالانتقال التدريجي لتحميل الوزن باستخدام حذاء طبي داعم (حذاء الكام).
العلاج الطبيعي واستعادة الحركة
بمجرد أن يسمح الجراح، والذي يكون عادة بعد أسبوعين إلى أربعة أسابيع، يبدأ المريض ببرنامج العلاج الطبيعي. الهدف الأساسي هو منع تيبس مفصل الإبهام واستعادة المدى الحركي الطبيعي.
تشمل التمارين حركات الثني والمد السلبية والإيجابية للإصبع، وتدليك الأنسجة المحيطة بالندبة لتقليل الالتصاقات. مع تقدم الأسابيع، يتم إدخال تمارين تقوية عضلات القدم والساق، وتمارين التوازن لتحسين نمط المشي. الالتزام بجلسات العلاج الطبيعي يسرع من العودة إلى الأنشطة الطبيعية والرياضية، والتي قد تستغرق من ثلاثة إلى ستة أشهر للتعافي الكامل.
المضاعفات المحتملة وكيفية التعامل معها
رغم أن جراحات تصحيح انحراف إبهام القدم آمنة وناجحة بنسب عالية جداً، إلا أن أي تدخل جراحي يحمل بعض المخاطر التي يجب أن يكون المريض على دراية بها.
من المضاعفات النادرة ولكنها مزعجة هو الانحراف العكسي للإبهام (إبهام القدم الأفحج)، حيث يميل الإصبع بشكل مفرط نحو الداخل مبتعداً عن الأصابع الأخرى. يحدث هذا نتيجة التصحيح المفرط أو الشد الزائد للأربطة الداخلية. يعالج الطبيب هذه الحالة بالتمارين في البداية، وقد تتطلب تدخلاً جراحياً بسيطاً لإرخاء الأنسجة إذا كانت الحالة مستعصية.
نقص التروية الدموية لرأس العظم المشطي هو اختلاط نادر آخر قد يحدث إذا تأثرت الأوعية الدموية الدقيقة أثناء الجراحة. يتم التعامل معه بتقليل الضغط على القدم، وفي الحالات الشديدة قد يتطلب دمج المفصل.
الانتكاس أو عودة الانحراف قد يحدث إذا لم يتم اختيار الإجراء الجراحي المناسب لشدة الحالة، أو إذا لم يلتزم المريض بتعليمات ما بعد الجراحة. في حال عودة التشوه بشكل مؤلم، قد يتم اللجوء إلى جراحة مراجعة تعتمد على تقنيات أكثر استقراراً مثل دمج المفصل.
أخيراً، قد يواجه بعض المرضى تأخراً في التئام العظام أو عدم التئامها، خاصة المدخنين أو مرضى السكري. يتطلب ذلك تدخلاً طبياً لتحفيز النمو العظمي، وقد يستدعي جراحة إضافية لتثبيت العظام بطريقة أقوى مع استخدام طعوم عظمية.
الأسئلة الشائعة
هل يمكن علاج انحراف الإبهام بدون جراحة
العلاجات غير الجراحية مثل الأحذية الطبية والجبائر الواقية تساعد بشكل كبير في تخفيف الألم ومنع زيادة الانحراف، لكنها لا تستطيع إعادة العظام إلى مكانها الطبيعي أو إخفاء البروز العظمي. الجراحة هي الحل الوحيد لتصحيح التشوه الهيكلي.
متى يمكنني العودة لارتداء الأحذية العادية
يعتمد ذلك على نوع الجراحة وسرعة التئام العظام. في المتوسط، يمكن للمرضى الانتقال من الحذاء الطبي إلى أحذية رياضية واسعة ومريحة بعد 6 إلى 8 أسابيع من العملية. ارتداء الأحذية الضيقة أو ذات الكعب العالي قد يستغرق عدة أشهر، ويُنصح بتجنبها قدر الإمكان للحفاظ على نتائج الجراحة.
هل الجراحة مؤلمة جدا
بفضل تقنيات التخدير الحديثة وإحصار الأعصاب المحيطية، لا يشعر المريض بأي ألم أثناء العملية. في الأيام الأولى بعد الجراحة، يكون هناك ألم متوقع يتم السيطرة عليه بفعالية من خلال الأدوية المسكنة الموصوفة من قبل الطبيب.
متى يمكنني العودة للعمل بعد العملية
إذا كان عملك مكتبياً ولا يتطلب الوقوف أو المشي لفترات طويلة، يمكنك العودة للعمل خلال أسبوعين إلى ثلاثة أسابيع، مع الحرص على إبقاء القدم مرفوعة. أما إذا كان عملك يتطلب مجهوداً بدنياً، فقد تحتاج إلى إجازة تتراوح بين 6 إلى 8 أسابيع.
هل ستترك الجراحة ندبة واضحة
يقوم الجراحون بعمل شقوق جراحية دقيقة ومدروسة لتقليل حجم الندبات. مع مرور الوقت والعناية الجيدة بالجرح واستخدام الكريمات الموصوفة، تتلاشى الندبة تدريجياً وتصبح غير ملحوظة بشكل كبير.
هل يمكن إجراء العملية للقدمين في نفس الوقت
طبياً يمكن ذلك، لكن معظم جراحي العظام يفضلون إجراء العملية لقدم واحدة في كل مرة بفاصل زمني يبلغ عدة أشهر. إجراء الجراحة للقدمين معاً يجعل فترة التعافي صعبة للغاية، حيث لن يتمكن المريض من الاعتماد على أي من قدميه للمشي أو التوازن خلال الأسابيع الأولى.
هل سيعود الانحراف مرة أخرى بعد الجراحة
نسبة نجاح العمليات الحديثة عالية جداً، ونسبة الانتكاس منخفضة. اختيار التقنية الجراحية المناسبة لدرجة التشوه، والالتزام بتعليمات الطبيب، وارتداء أحذية صحية بعد التعافي، كلها عوامل تضمن استمرار نتائج الجراحة مدى الحياة.
متى يمكنني قيادة السيارة بعد الجراحة
إذا كانت الجراحة في القدم اليسرى وكنت تقود سيارة أوتوماتيكية، يمكنك القيادة بعد التوقف عن تناول المسكنات القوية (حوالي أسبوعين). أما إذا كانت الجراحة في القدم اليمنى، فلا يُسمح بالقيادة إلا بعد التئام العظام واستعادة قوة القدم وقدرتها على الضغط على المكابح بقوة، وهو ما يستغرق عادة من 6 إلى 8 أسابيع.
هل يؤثر الانحراف على الركبة والظهر
نعم، انحراف إصبع القدم الأكبر يغير من ميكانيكية المشي وتوزيع وزن الجسم على القدم. هذا الخلل يجبر الجسم على التعويض بتعديل وضعية الكاحل والركبة والورك، مما قد يؤدي بمرور الوقت إلى آلام مزمنة في المفاصل العلوية وأسفل الظهر.
ما هي أفضل طريقة للنوم بعد العملية
في الأسابيع الأولى، يُفضل النوم على الظهر مع وضع وسائد تحت الساق (وليس تحت الكعب مباشرة) لإبقاء القدم مرفوعة أعلى من مستوى القلب. هذا الوضع يقلل بشكل كبير من التورم والألم النابض الذي قد يوقظك من النوم.