الدليل الشامل لاستئصال العظمة الناتئة (الوكعة) وتصحيح إبهام القدم الأروح في صنعاء
الخلاصة الطبية
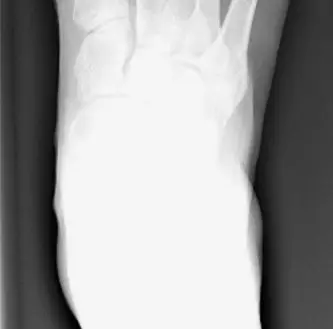
جراحة إزالة العظمة الناتئة (الوكعة) هي إجراء جراحي أساسي لتصحيح إبهام القدم الأروح، يهدف إلى تخفيف الألم وتحسين شكل القدم. يتضمن استئصال البروز العظمي وإعادة توازن الأنسجة الرخوة، وغالبًا ما يقترن بتصحيح زوايا العظام. يقود الأستاذ الدكتور محمد هطيف هذا المجال بخبرة واسعة في صنعاء.
الخلاصة الطبية السريعة: جراحة إزالة العظمة الناتئة (الوكعة) هي إجراء جراحي أساسي لتصحيح إبهام القدم الأروح، يهدف إلى تخفيف الألم وتحسين شكل القدم. يتضمن استئصال البروز العظمي وإعادة توازن الأنسجة الرخوة، وغالبًا ما يقترن بتصحيح زوايا العظام. يقود الأستاذ الدكتور محمد هطيف هذا المجال بخبرة واسعة في صنعاء.
مقدمة عن إبهام القدم الأروح وجراحة إزالة العظمة الناتئة
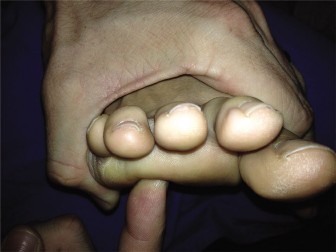
يُعد إبهام القدم الأروح، المعروف طبيًا باسم "الوكعة" أو "الورم الملتهب"، حالة شائعة ومؤلمة تصيب القدم، وتتميز بانحراف إصبع القدم الكبير نحو الخارج باتجاه الأصابع الأخرى، مع بروز عظمي مؤلم على الجانب الداخلي لقاعدة الإصبع. هذه الحالة ليست مجرد مشكلة جمالية، بل هي تشوه معقد ومتطور يمكن أن يؤدي إلى ألم شديد، صعوبة في ارتداء الأحذية، وحتى آلام في أجزاء أخرى من القدم بسبب تغير توزيع الوزن.
تؤثر الوكعة على نسبة كبيرة من البالغين، حيث تتراوح معدلات الانتشار المبلغ عنها من 23% في البالغين الذين تتراوح أعمارهم بين 18 و 65 عامًا، وتصل إلى 35.7% في أولئك الذين تزيد أعمارهم عن 65 عامًا. تتعدد أسبابها لتشمل عوامل وراثية، مشاكل في ميكانيكا القدم (مثل القدم المسطحة أو فرط حركة مفصل الإصبع الكبير)، وعوامل خارجية مثل ارتداء الأحذية الضيقة أو ذات الكعب العالي.
تُعد "جراحة إزالة العظمة الناتئة" أو "استئصال الوكعة" مكونًا أساسيًا في معظم الإجراءات الجراحية لتصحيح إبهام القدم الأروح. تاريخيًا، كان يتم الاكتفاء بإزالة البروز العظمي فقط، ولكن هذا غالبًا ما أدى إلى عودة التشوه مرة أخرى بسبب عدم معالجة المشاكل الأساسية في العظام والأنسجة الرخوة. الفلسفة الجراحية الحديثة، التي يطبقها الأستاذ الدكتور محمد هطيف في صنعاء، تركز على نهج شامل يتضمن ليس فقط إزالة العظمة الناتئة بدقة، بل أيضًا تصحيح زوايا العظام، وتقليل دوران مشط القدم، وموازنة الأنسجة الرخوة حول مفصل إصبع القدم الكبير. الهدف هو استعادة التشريح الطبيعي وميكانيكا القدم، وبالتالي تقليل مخاطر المضاعفات مثل انحراف إصبع القدم الكبير للداخل (Hallux Varus) أو عودة التشوه.
إن فهم هذه الحالة المعقدة وخيارات علاجها المتطورة هو الخطوة الأولى نحو تخفيف الألم واستعادة وظيفة القدم. في هذا الدليل الشامل، سنستعرض كل ما تحتاج معرفته عن جراحة إزالة العظمة الناتئة، بدءًا من التشريح والأسباب، وصولًا إلى تفاصيل الإجراء الجراحي، والتعافي، والمضاعفات المحتملة.
التشريح الحيوي للقدم وعلاقته بالوكعة
لفهم كيفية تطور إبهام القدم الأروح (الوكعة) وكيفية تصحيحه، من الضروري التعرف على الهياكل التشريحية الرئيسية في القدم، وخاصة حول مفصل إصبع القدم الكبير (المفصل المشطي السلامي الأول). يمتلك الأستاذ الدكتور محمد هطيف خبرة عميقة في هذا التشريح المعقد، مما يضمن دقة التشخيص والعلاج.
تشريح العظام
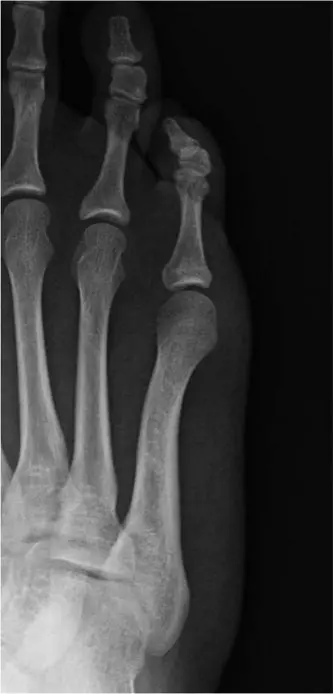
- مشط القدم الأول: هو العظم الطويل الذي يربط منتصف القدم بإصبع القدم الكبير. رأسه (الطرف البعيد) يتصل بالسلامية القريبة لإصبع القدم الكبير. في حالات الوكعة، يتضخم الجانب الإنسي (الداخلي) لرأس مشط القدم الأول ليشكل العظمة الناتئة البارزة. شكل رأس مشط القدم وزاوية المفصل المشطي البعيد مهمان في تحديد نوع التشوه والعلاج.
- السلامية القريبة: هي العظم الأول من إصبع القدم الكبير، وتتصل برأس مشط القدم الأول. يجب تقييم اتجاهها وأي تشوه فيها (مثل انحراف إصبع القدم الكبير بين السلاميات).
- عظم السمسمية: عظمتان صغيرتان تقعان تحت رأس مشط القدم الأول، ضمن وتر العضلة القابضة لإبهام القدم القصيرة. تعملان كنقطة ارتكاز لزيادة قوة العضلة. في حالات الوكعة، تنزلق هذه العظام عادةً نحو الخارج، مما يزيد من التشوه ويعمل كقوة مشوهة.
تشريح الأنسجة الرخوة
تتكون الأنسجة الرخوة من أربطة وأوتار وعضلات تحيط بالمفصل وتوفر له الاستقرار والحركة.
-
المحفظة والأربطة:
- المحفظة المفصلية: غلاف يحيط بالمفصل المشطي السلامي الأول.
- الرباط الجانبي الإنسي (MCL): يوفر الاستقرار للجانب الداخلي للمفصل. الحفاظ على سلامته أمر بالغ الأهمية لمنع انحراف إصبع القدم الكبير للداخل بعد الجراحة.
- الرباط الجانبي الوحشي (LCL): يكون مشدودًا ومترققًا في حالات الوكعة.
- الرباط المشطي المستعرض العميق (DTML): يربط رؤوس عظام الأمشاط ببعضها. غالبًا ما يكون مشدودًا ويساهم في سحب إصبع القدم الكبير نحو الخارج.
-
الأوتار والعضلات:
- العضلة المقربة لإبهام القدم (Adductor Hallucis): تتكون من رأسين، وتدخل في الجانب الوحشي (الخارجي) للسلامية القريبة. انقباضها يمثل قوة مشوهة رئيسية في الوكعة، مما يساهم في انحراف الإصبع جانبيًا وانزلاق عظمي السمسمية جانبيًا.
- العضلة المبعدة لإبهام القدم (Abductor Hallucis): تدخل في الجانب الإنسي للسلامية القريبة. في الوكعة، غالبًا ما تنزاح نحو الأسفل، مما يفقدها قوتها في سحب الإصبع للداخل، أو يكون وترها مشدودًا.
- العضلة الباسطة لإبهام القدم الطويلة (EHL): تقع على الجزء العلوي من القدم، ويسهم انحرافها الجانبي فوق المفصل المشطي السلامي الأول في تشوه الوكعة وقد يؤدي إلى رفع الإصبع الكبير نحو الأعلى.
- الهياكل العصبية الوعائية: يمر العصب الجلدي الظهري الإنسي (فرع من العصب الشظوي السطحي) والفروع الحسية الصغيرة من العصب الأخمصي الإنسي بشكل سطحي على الجانب الداخلي للقدم، مما يجعلها عرضة للإصابة أثناء الشق الجراحي والتشريح. يحافظ الأستاذ الدكتور محمد هطيف على أقصى درجات الحذر لحماية هذه الأعصاب.
ميكانيكا إبهام القدم الأروح
ينتج تشوه الوكعة عن تفاعل معقد للقوى التي تؤدي إلى:
1.
انحراف مشط القدم الأول للداخل:
مما يزيد من الزاوية بين الأمشاط.
2.
انحراف إصبع القدم الكبير للخارج:
مما يزيد من زاوية إبهام القدم الأروح.
3.
انزلاق عظمي السمسمية للخارج:
مما يعطل الميزة الميكانيكية للعضلة القابضة لإبهام القدم القصيرة.
4.
دوران مشط القدم الأول:
يدور رأس مشط القدم، مما يساهم في بروز العظمة الناتئة ويغير توافق المفصل.
5.
اختلال توازن قوى الأنسجة الرخوة:
حيث تمارس العضلة المقربة لإبهام القدم والمحفظة الجانبية/الرباط الجانبي الوحشي المشدود قوة سحب جانبية، بينما تضعف العضلة المبعدة لإبهام القدم أو تنزاح.
تُعالج جراحة إزالة العظمة الناتئة على وجه التحديد البروز العظمي الظاهر، مما يخفف الألم والضغط الناتج عن الأحذية. ومع ذلك، فإنها لا تصحح الزوايا العظمية الكامنة أو اختلال توازن الأنسجة الرخوة. لذلك، لمعظم التشوهات المصحوبة بأعراض، يجب أن تُقترن جراحة إزالة العظمة الناتئة بإجراءات تصحيحية أخرى، مثل قطع العظم (لتصحيح زاوية ما بين الأمشاط) وتحرير الأنسجة الرخوة الجانبية (لتحرير القوى المشوهة) وتضييق المحفظة الإنسية (لإعادة محاذاة المفصل)، وذلك لتحقيق تصحيح مستقر ودائم.
الأسباب وعوامل الخطر لتطور الوكعة
تتطور الوكعة نتيجة لتفاعل معقد بين عدة عوامل، ولا يمكن غالبًا تحديد سبب واحد ومباشر. فهم هذه العوامل يساعد في الوقاية والتعرف المبكر على الحالة. يحرص الأستاذ الدكتور محمد هطيف على تقييم شامل لهذه العوامل لتحديد خطة العلاج الأنسب لكل مريض.
العوامل الوراثية والتاريخ العائلي
- الاستعداد الوراثي: تلعب الوراثة دورًا هامًا في تطور الوكعة. إذا كان أحد أفراد عائلتك المقربين (الوالدين أو الأجداد) يعاني من الوكعة، فمن المرجح أن تكون عرضة للإصابة بها. لا يرث الشخص الوكعة نفسها بالضرورة، بل يرث بنية القدم التي تجعله أكثر عرضة لتطورها، مثل شكل المفصل أو مرونة الأربطة.
ميكانيكا القدم الداخلية
- القدم المسطحة (Pes Planus): الأشخاص الذين يعانون من القدم المسطحة (القوس المنخفض أو المنهار) يكونون أكثر عرضة لتطور الوكعة. يؤدي انهيار القوس إلى زيادة الضغط على الجانب الداخلي للقدم وتغيير طريقة توزيع الوزن أثناء المشي، مما يجهد المفصل المشطي السلامي الأول.
- فرط حركة المفصل المشطي السلامي الأول (Hypermobility of the First Ray): تعني هذه الحالة أن المفصل الذي يربط مشط القدم الأول بالقدم يكون أكثر مرونة من المعتاد. هذه المرونة الزائدة تسمح لمشط القدم بالانحراف للداخل بسهولة أكبر، مما يدفع إصبع القدم الكبير للخارج.
- شكل رأس مشط القدم: بعض الأشخاص لديهم رأس مشط قدم دائري أكثر من المعتاد، مما يجعله أقل استقرارًا وأكثر عرضة للانحراف.
- طول مشط القدم الأول: إذا كان مشط القدم الأول أطول من مشط القدم الثاني، فقد يؤدي ذلك إلى زيادة الضغط على إصبع القدم الكبير أثناء الدفع عند المشي، مما يساهم في التشوه.
العوامل الخارجية
- الأحذية الضيقة أو ذات الكعب العالي: تُعد الأحذية الضيقة عند الأصابع أو ذات الكعب العالي من أبرز العوامل التي تساهم في تفاقم الوكعة. تضغط هذه الأحذية على الأصابع وتدفع إصبع القدم الكبير نحو الأصابع الأخرى، مما يعزز التشوه الموجود أو يسرع من تطوره. على الرغم من أن الأحذية قد لا تكون السبب الرئيسي، إلا أنها تلعب دورًا كبيرًا في ظهور الأعراض وتفاقم الحالة.
- المهن التي تتطلب الوقوف لفترات طويلة: قد يزيد الوقوف أو المشي لفترات طويلة، خاصة على الأسطح الصلبة، من الضغط على القدمين ويسهم في تفاقم الألم والتشوه.
الحالات الطبية الأخرى
- التهاب المفاصل: بعض أنواع التهاب المفاصل، مثل التهاب المفاصل الروماتويدي أو النقرس، يمكن أن تسبب أو تزيد من تفاقم تشوهات القدم، بما في ذلك الوكعة، عن طريق إضعاف الأربطة وتدمير الغضاريف.
- الحالات العصبية العضلية: بعض الحالات التي تؤثر على الأعصاب والعضلات في القدم يمكن أن تؤدي إلى اختلال توازن القوى وتطور تشوهات مثل الوكعة.
الفروق بين الجنسين والعمر
- النساء: الوكعة أكثر شيوعًا بكثير لدى النساء مقارنة بالرجال، ويُعتقد أن ذلك يرجع جزئيًا إلى ارتداء أنواع معينة من الأحذية (مثل الكعب العالي والأحذية الضيقة) والمرونة الطبيعية للأربطة.
- العمر: تزداد احتمالية الإصابة بالوكعة مع التقدم في العمر، حيث تتعرض القدم لسنوات من الضغط والتآكل.
من خلال تقييم هذه العوامل بدقة، يمكن للأستاذ الدكتور محمد هطيف في صنعاء تحديد النهج العلاجي الأمثل لك، سواء كان تحفظيًا أو جراحيًا، وتقديم النصح حول كيفية تقليل مخاطر تفاقم الحالة.

الأعراض والتشخيص الدقيق للوكعة
تتراوح أعراض الوكعة من مجرد بروز عظمي بسيط لا يسبب أي إزعاج، إلى ألم شديد يؤثر على جودة الحياة. التشخيص الدقيق ضروري لتحديد مدى التشوه واختيار خطة العلاج المناسبة. الأستاذ الدكتور محمد هطيف يعتمد على فحص سريري شامل وتقييم إشعاعي دقيق لتشخيص حالتك.
الأعراض الشائعة للوكعة
تتطور الأعراض عادةً ببطء وتزداد سوءًا بمرور الوقت:
-
الألم:
هو العرض الأكثر شيوعًا وسبب رئيسي لطلب المساعدة الطبية. يمكن أن ينشأ الألم من:
- تهيج الوكعة: التهاب الجراب (الجراب هو كيس مملوء بالسائل يقلل الاحتكاك) فوق البروز العظمي، أو تهيج الجلد بسبب ضغط الحذاء.
- التهاب المفصل المشطي السلامي الأول: التهاب الغشاء الزليلي داخل المفصل.
- تهيج الأعصاب: قد يحدث ألم أو تنميل بسبب ضغط على الأعصاب الحسية حول البروز.
- ألم مشط القدم الانتقالي (Transfer Metatarsalgia): ألم تحت رؤوس عظام الأمشاط الأصغر (عادة الثاني والثالث) بسبب تغير توزيع الوزن على القدم بعد أن يصبح إصبع القدم الكبير غير فعال في تحمل الوزن.
- البروز العظمي: نتوء واضح على الجانب الداخلي لقاعدة إصبع القدم الكبير. هذا البروز يمكن أن يصبح أحمر، متورمًا، ومؤلمًا عند اللمس.
- صعوبة في ارتداء الأحذية: غالبًا ما يجد المرضى صعوبة في العثور على أحذية مريحة بسبب البروز العظمي، مما يؤدي إلى فرك وتهيج المنطقة.
- الحد من نطاق حركة المفصل: قد يقل نطاق حركة المفصل المشطي السلامي الأول، مما يجعل من الصعب ثني أو مد إصبع القدم الكبير.
- تشوهات الأصابع الأخرى: مع تفاقم الوكعة، قد تدفع إصبع القدم الكبير الأصابع المجاورة (خاصة الإصبع الثاني) لتصبح مطرقية أو متقاطعة فوق الإصبع الكبير.
- تأثير على المشي والأنشطة: قد يؤثر الألم والتشوه على القدرة على المشي أو المشاركة في الأنشطة اليومية أو الرياضية.
تشخيص الوكعة
يعتمد تشخيص الوكعة على مزيج من الفحص السريري الدقيق والتصوير الإشعاعي.
التقييم السريري
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص شامل للقدم، يتضمن:
- التاريخ المرضي: سؤالك عن مدة الأعراض، طبيعة الألم وشدته، العلاجات السابقة، والقيود الوظيفية. كما يتم الاستفسار عن أنماط ارتداء الأحذية.
-
الفحص البدني:
- المعاينة البصرية: تقييم شدة الوكعة، حالة الجلد، وجود التهاب الجراب، وأي تشوهات مصاحبة (مثل أصابع القدم المطرقية أو القدم المسطحة).
- الجس: تحديد مناطق الألم (مثل العظمة الناتئة، المفصل المشطي السلامي الأول).
- نطاق الحركة (ROM): تقييم حركة المفصل المشطي السلامي الأول. ملاحظة أي قيود أو ألم قد يشير إلى تغيرات تنكسية.
- التقييم الديناميكي: ملاحظة طريقة المشي لتحديد أي آليات تعويضية.
- قابلية التصحيح: تقييم ما إذا كان تشوه إبهام القدم الأروح مرنًا (يمكن تصحيحه يدويًا) أو صلبًا، وهذا يؤثر على مدى تحرير الأنسجة الرخوة المطلوب.
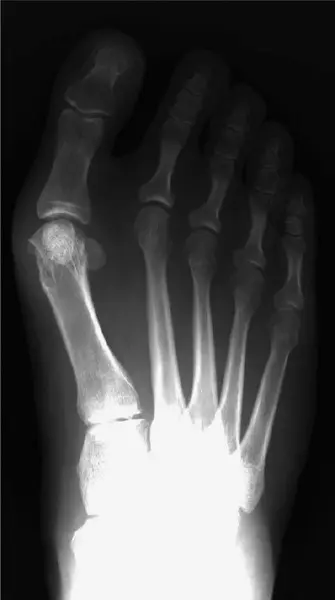
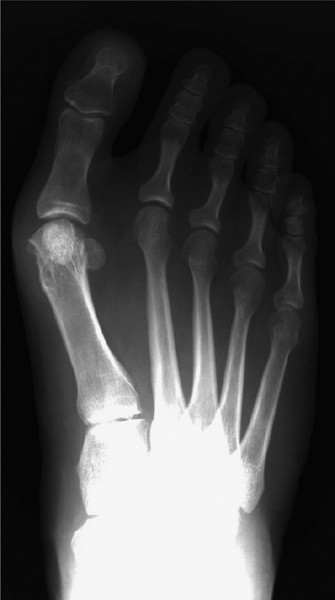
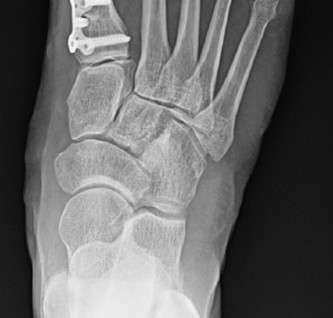
التقييم الإشعاعي (الأشعة السينية)
تُعد الأشعة السينية التي تُجرى أثناء الوقوف (تحمل الوزن) ضرورية للتقييم الشامل:
-
المنظر الأمامي الخلفي (AP View):
- زاوية إبهام القدم الأروح (HVA): الزاوية بين المحور الطولي لمشط القدم الأول والسلامية القريبة (الطبيعي أقل من 15-20 درجة).
- الزاوية بين الأمشاط (IMA): الزاوية بين المحورين الطوليين لمشط القدم الأول والثاني (الطبيعي أقل من 9 درجات).
- موضع عظم السمسمية: يتم تصنيفها من 0-7، مما يشير إلى انزلاقها الجانبي.
- توافق المفصل: تقييم وجود انزلاق جزئي أو تغيرات تنكسية.
-
المنظر الجانبي (Lateral View):
- يقيم ارتفاع أو انخفاض مشط القدم.
- يقيم تشوهات القدم المسطحة أو القدم المقوسة.
-
المنظر المائل (Oblique View):
- يوفر معلومات إضافية عن مساحة المفصل ووجود نتوءات عظمية.
من خلال هذا التقييم الشامل، يمكن للأستاذ الدكتور محمد هطيف وضع خطة علاجية مخصصة لحالتك، سواء كانت تتضمن علاجًا تحفظيًا أو جراحيًا.

خيارات العلاج المتاحة للوكعة
يعتمد اختيار العلاج المناسب للوكعة على شدة الأعراض، درجة التشوه، عمر المريض، ومستوى نشاطه. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من الخيارات العلاجية، بدءًا من التدابير التحفظية وصولًا إلى أحدث التقنيات الجراحية، مع التركيز على النهج الذي يحقق أفضل النتائج لك.
العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول لمعظم حالات الوكعة، خاصة في المراحل المبكرة أو عندما تكون الأعراض خفيفة. يهدف إلى تخفيف الألم ومنع تفاقم التشوه.
-
تعديل الأحذية:
- ارتداء أحذية واسعة عند الأصابع ومريحة، وتجنب الأحذية الضيقة أو ذات الكعب العالي.
- اختيار الأحذية ذات النعل المرن والداعم.
-
الوسائد والضمادات:
- استخدام وسائد خاصة للوكعة أو ضمادات مبطنة لتقليل الاحتكاك والضغط على البروز العظمي.
-
تقويم العظام (Orthotics):
- استخدام دعامات تقويمية مخصصة أو جاهزة للمساعدة في تصحيح ميكانيكا القدم، ودعم القوس، وتوزيع الضغط بشكل أفضل.
-
الأدوية المضادة للالتهاب:
- استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم وال
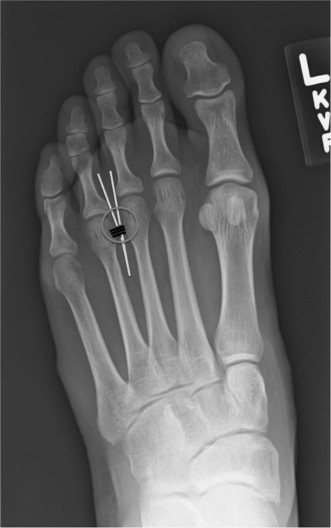

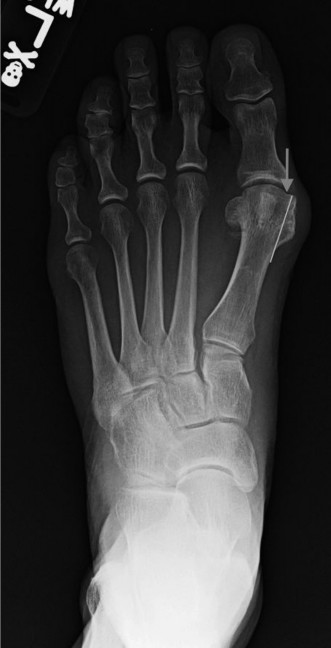
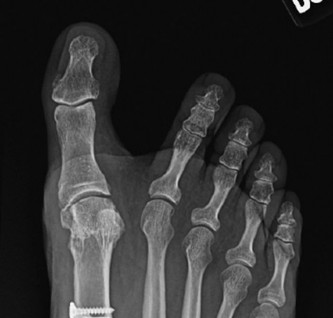
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك