كسر صفيحة النمو في عظم الفخذ البعيد عند الأطفال: دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر صفيحة النمو الفخذي عند الأطفال هو إصابة خطيرة تؤثر على منطقة النمو في العظم، خاصة النوع الرابع الذي يمر عبر المفصل. يتطلب علاجًا جراحيًا دقيقًا لإعادة المفصل وصفيحة النمو إلى وضعهما الطبيعي، وهو ما يقدمه الأستاذ الدكتور محمد هطيف بخبرة عالية لضمان تعافٍ كامل وتجنب مضاعفات النمو.
الخلاصة الطبية السريعة: كسر صفيحة النمو الفخذي عند الأطفال هو إصابة خطيرة تؤثر على منطقة النمو في العظم، خاصة النوع الرابع الذي يمر عبر المفصل. يتطلب علاجًا جراحيًا دقيقًا لإعادة المفصل وصفيحة النمو إلى وضعهما الطبيعي، وهو ما يقدمه الأستاذ الدكتور محمد هطيف بخبرة عالية لضمان تعافٍ كامل وتجنب مضاعفات النمو.
مقدمة: فهم كسر صفيحة النمو في عظم الفخذ البعيد عند الأطفال
تُعد إصابات صفيحة النمو (Growth Plate) في عظام الأطفال من الحالات التي تتطلب اهتمامًا طبيًا خاصًا ودقيقًا للغاية، نظرًا لدورها الحيوي في نمو العظام وتحديد طول الأطراف في المستقبل. عندما يتعرض طفل لكسر في هذه المنطقة الحساسة، كما هو الحال في كسر صفيحة النمو في عظم الفخذ البعيد، فإن ذلك لا يؤثر فقط على وظيفة المفصل الفورية، بل يمكن أن يحمل تداعيات طويلة الأمد على نمو الطفل وتطور الهيكل العظمي لديه.
في هذا الدليل الشامل، سنستعرض بالتفصيل كسر صفيحة النمو من النوع الرابع في عظم الفخذ البعيد، وهي إصابة معقدة تتطلب خبرة جراحية فائقة. سنستند في شرحنا إلى حالة دراسية حقيقية لطفل بعمر 12 عامًا تعرض لهذه الإصابة، لنقدم لكم فهمًا عميقًا لكل جانب من جوانب هذه الحالة، بدءًا من التشخيص الدقيق وصولًا إلى خيارات العلاج المتقدمة وبروتوكولات إعادة التأهيل.
يُقدم لكم هذا المحتوى برعاية الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، الذي يُعد من أبرز المراجع الطبية في مجال جراحة عظام الأطفال في صنعاء واليمن. بفضل خبرته الواسعة وتقنياته الجراحية المتقدمة، يلتزم الدكتور هطيف بتقديم أفضل رعاية ممكنة لضمان تعافٍ ناجح وتقليل المخاطر المحتملة لنمو الأطفال المصابين بهذه الكسور المعقدة.
التشريح وفهم كسر صفيحة النمو
لفهم كسر صفيحة النمو في عظم الفخذ البعيد، من الضروري أولاً استيعاب التشريح الأساسي لعظم الفخذ وكيفية نموه عند الأطفال.
صفيحة النمو (الغضروف النمائي)
صفيحة النمو، أو الغضروف النمائي (Physeal Plate)، هي منطقة من الغضروف تقع بالقرب من نهايات العظام الطويلة لدى الأطفال والمراهقين. هذه المنطقة هي المسؤولة عن نمو العظم في الطول. تتكون صفيحة النمو من عدة طبقات من الخلايا الغضروفية التي تتكاثر وتتحول تدريجيًا إلى عظم صلب. مع اكتمال نمو الطفل، تتصلب صفيحة النمو وتندمج مع بقية العظم، وتُعرف هذه العملية باسم "إغلاق صفيحة النمو".
- أهمية صفيحة النمو: نظرًا لدورها الحيوي في نمو العظام، فإن أي إصابة تؤثر على صفيحة النمو يمكن أن تؤدي إلى اضطرابات في النمو، مثل توقف النمو المبكر، أو نمو غير متساوٍ، أو تشوهات زاوية في الطرف المصاب.
عظم الفخذ البعيد ومفصل الركبة
عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويمتد من الورك إلى الركبة. الجزء البعيد من عظم الفخذ هو الجزء القريب من مفصل الركبة، ويحتوي على لقمتين (condyles) تتفصلان مع عظم الساق (الظنبوب) لتشكيل مفصل الركبة. تقع صفيحة النمو لعظم الفخذ البعيد فوق هذه اللقمتين مباشرة، وهي منطقة حيوية لنمو الطرف السفلي.
تصنيف كسور صفيحة النمو (تصنيف صالتر هاريس)
يُستخدم نظام تصنيف صالتر هاريس (Salter-Harris Classification) عالميًا لوصف كسور صفيحة النمو. هذا التصنيف مهم لأنه يساعد الأطباء على تحديد مدى خطورة الكسر وتأثيره المحتمل على النمو، ويُستخدم لتوجيه خيارات العلاج.
- النوع الأول (Type I): كسر يمر عبر صفيحة النمو فقط، دون إصابة العظم المحيط. عادةً ما يكون التشخيص جيدًا إذا لم تتضرر إمدادات الدم.
- النوع الثاني (Type II): كسر يمر عبر صفيحة النمو ويمتد إلى جزء من الكردوس (Metaphysis) - الجزء العظمي المجاور لصفيحة النمو. هذا هو النوع الأكثر شيوعًا وله عادةً تشخيص جيد.
- النوع الثالث (Type III): كسر يمر عبر صفيحة النمو ويمتد إلى جزء من المشاشة (Epiphysis) - الجزء العظمي الذي يقع بعد صفيحة النمو ويشكل جزءًا من المفصل. هذا النوع يؤثر على سطح المفصل.
- النوع الرابع (Type IV): هذا هو النوع الذي نناقشه في حالتنا. يمتد الكسر من سطح المفصل، عبر صفيحة النمو، وإلى الكردوس. هذا النوع خطير للغاية لأنه يؤثر على سطح المفصل وعلى صفيحة النمو، مما يزيد بشكل كبير من خطر توقف النمو المبكر والتهاب المفاصل ما بعد الصدمة.
- النوع الخامس (Type V): كسر ناتج عن ضغط شديد يؤدي إلى سحق صفيحة النمو. غالبًا ما يكون من الصعب تشخيصه في البداية وقد يؤدي إلى توقف النمو المبكر.
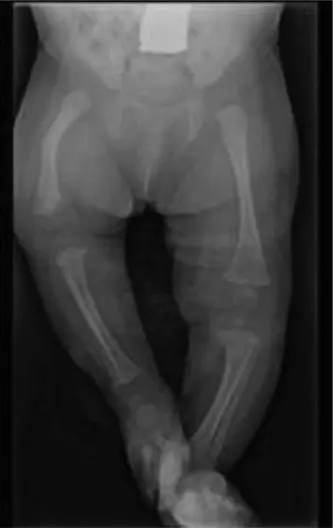
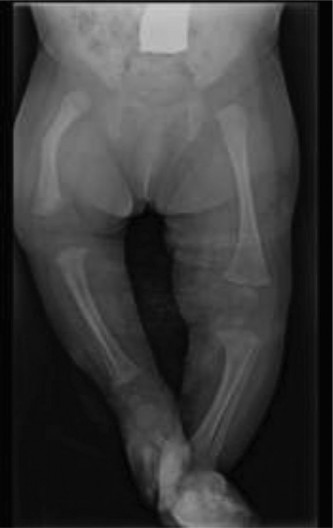
في حالة الطفل الذي نناقشه، كان الكسر من النوع الرابع، مما يعني أنه يمر عبر سطح المفصل، وعبر صفيحة النمو، ويمتد إلى الكردوس. هذا التعقيد يتطلب تدخلًا جراحيًا دقيقًا للغاية لاستعادة كل من سطح المفصل وصفيحة النمو إلى وضعها الطبيعي تمامًا.
الصورة أعلاه: أشعة سينية جانبية توضح كسرًا في صفيحة النمو لعظم الفخذ البعيد، مع إزاحة خلفية وانحراف زاوي نموذجي.
الأسباب وعوامل الخطر
تحدث كسور صفيحة النمو في عظم الفخذ البعيد عند الأطفال عادةً نتيجة لآليات إصابة عالية الطاقة. نظرًا لأن صفيحة النمو هي أضعف جزء في العظم النامي، فإن القوى التي قد تسبب التواء أو كسرًا في العظام لدى البالغين غالبًا ما تؤدي إلى كسر في صفيحة النمو لدى الأطفال.
آليات الإصابة الشائعة
- حوادث المركبات: كما في الحالة التي نناقشها، تُعد حوادث السيارات من الأسباب الرئيسية للإصابات عالية الطاقة. يمكن أن يؤدي الاصطدام الجانبي المباشر أو القوى الكبيرة التي تنتقل عبر الساق إلى كسر في عظم الفخذ البعيد وصفيحة النمو.
- السقوط من ارتفاعات عالية: السقوط من الأشجار، أو من الأسطح المرتفعة، أو حتى من معدات اللعب يمكن أن يولد قوة كافية لكسر صفيحة النمو.
- الإصابات الرياضية: على الرغم من أن كسور صفيحة النمو في عظم الفخذ البعيد ليست شائعة جدًا في الرياضات الروتينية، إلا أن الرياضات عالية التأثير مثل كرة القدم الأمريكية، التزلج، أو الجمباز قد تتسبب في مثل هذه الإصابات، خاصة عند حدوث اصطدام مباشر أو هبوط غير صحيح.
- الصدمة المباشرة: ضربة مباشرة قوية على منطقة الركبة أو الفخذ يمكن أن تسبب الكسر.
- قوى الالتواء أو الانحناء الشديدة: قد يؤدي تطبيق قوى التواء (torsion) أو انحناء (bending) شديدة على الركبة أو الفخذ إلى كسر في صفيحة النمو، خاصة إذا كانت هذه القوى تتجاوز قدرة تحمل العظم النامي.
عوامل الخطر
على الرغم من أن أي طفل يمكن أن يتعرض لكسر في صفيحة النمو، إلا أن هناك بعض العوامل التي قد تزيد من خطر الإصابة:
- العمر: تُعد هذه الكسور أكثر شيوعًا في مرحلة المراهقة المبكرة (10-16 سنة)، حيث تكون صفيحة النمو لا تزال نشطة ولكنها قد تكون أقل مرونة من الأطفال الأصغر سنًا.
- النشاط البدني: الأطفال النشطون رياضيًا، والذين يمارسون رياضات تتضمن الاحتكاك أو القفز، قد يكونون أكثر عرضة للإصابة.
- الذكور: غالبًا ما تكون هذه الكسور أكثر شيوعًا بين الذكور، ربما بسبب ميلهم للمشاركة في أنشطة أكثر خطورة.
- عدم استخدام وسائل الأمان: في حوادث المركبات، عدم استخدام حزام الأمان أو مقعد الأطفال المناسب يزيد بشكل كبير من خطر الإصابة الشديدة.
في حالة الطفل المذكور، كان عمره 12 عامًا، مما يضعه ضمن الفئة العمرية الأكثر عرضة، وكانت آلية الإصابة عالية الطاقة (حادث سيارة)، مما يفسر شدة الكسر. يُشدد الأستاذ الدكتور محمد هطيف على أهمية الوقاية من الإصابات، خاصة في حوادث الطرق، والحرص على استخدام وسائل الأمان المناسبة للأطفال في جميع الأوقات.
الأعراض والعلامات
عندما يتعرض طفل لكسر في صفيحة النمو في عظم الفخذ البعيد، تظهر مجموعة من الأعراض والعلامات التي تستدعي الرعاية الطبية الفورية. فهم هذه الأعراض يساعد الآباء ومقدمي الرعاية على طلب المساعدة الطبية بسرعة.
الأعراض التي يبلغ عنها المريض أو يلاحظها الأهل
- ألم شديد ومفاجئ: هذا هو العرض الأكثر شيوعًا. يشعر الطفل بألم فوري ومبرح في منطقة الفخذ البعيد والركبة بعد الإصابة مباشرة، ويكون هذا الألم شديدًا لدرجة تمنعه من أي حركة.
- عدم القدرة على تحمل الوزن: لا يستطيع الطفل الوقوف أو المشي على الساق المصابة. أي محاولة لتحميل الوزن تسبب ألمًا لا يطاق.
- تشوه واضح: قد يلاحظ الأهل تشوهًا مرئيًا في منطقة الفخذ أو الركبة، مثل انحراف غير طبيعي أو تغير في شكل الطرف.
- تورم سريع: تتورم المنطقة المحيطة بالركبة والفخذ البعيد بسرعة بعد الإصابة بسبب النزيف الداخلي وتجمع السوائل.
- كدمات: قد تظهر كدمات (تغير في لون الجلد إلى الأزرق أو الأرجواني) في المنطقة المصابة بعد فترة وجيزة من الإصابة.
- صعوبة أو عدم القدرة على تحريك الركبة: تصبح حركة مفصل الركبة مؤلمة للغاية ومحدودة، وقد يجد الطفل ركبته في وضع ثابت (مثل الانثناء الطفيف) لا يستطيع تغييره.
ما يلاحظه الطبيب في الفحص السريري
عند وصول الطفل إلى قسم الطوارئ، يقوم الأستاذ الدكتور محمد هطيف وفريقه بإجراء فحص سريري دقيق لتقييم الإصابة:
-
المعاينة (Inspection):
- تورم وكدمات: ملاحظة التورم الواضح والكدمات حول الركبة والفخذ البعيد.
- تشوه: البحث عن أي تشوه زاوي أو دوراني في عظم الفخذ البعيد.
- سلامة الجلد: التأكد من أن الجلد فوق موقع الكسر سليم، ولا يوجد ما يشير إلى كسر مفتوح (حيث يخترق العظم الجلد) أو خطر على سلامة الجلد.
- وضع الركبة: غالبًا ما تكون الركبة في وضع انثناء طفيف وثابت.
-
الجس (Palpation):
- ألم عند اللمس: يشعر الطفل بألم شديد عند لمس منطقة الفخذ البعيد، خاصة حول لقمتي الفخذ وفي المنطقة فوق الرضفة.
- فجوة أو خطوة محسوسة: قد يتمكن الطبيب من جس فجوة أو "خطوة" غير طبيعية في العظم، مما يشير إلى وجود كسر.
- انصباب مفصلي: قد يكون مفصل الركبة متوترًا بسبب تجمع السوائل (الدم) داخله.
- لا يوجد خشخشة (Crepitus): في كثير من الأحيان، لا توجد خشخشة عند محاولة تحريك المفصل بلطف، لأن الكسر يكون مستقرًا نسبيًا في مكانه.
-
مدى الحركة (Range of Motion):
- محدودية الحركة والألم: تكون حركة الركبة محدودة جدًا ومؤلمة، وقد لا تتجاوز بضع درجات من الانثناء.
- حركة الكاحل والقدم: عادة ما تكون حركة الكاحل والقدم طبيعية وغير مؤلمة، مما يساعد على استبعاد إصابات أخرى في تلك المناطق.
-
التقييم العصبي الوعائي (Neurological/Vascular Assessment):
- أهمية بالغة: هذا التقييم حيوي للغاية، خاصة في كسور عظم الفخذ البعيد عالية الطاقة، بسبب القرب من الشريان المأبضي والأعصاب الرئيسية.
- الإحساس والحركة: يتأكد الطبيب من سلامة الإحساس في القدم والأصابع، وقوة حركة الكاحل والأصابع، مما يشير إلى سلامة الأعصاب.
- النبض والدورة الدموية: يتم فحص النبضات في القدم (الظهري والظنبوبي الخلفي) للتأكد من أنها قوية ومتساوية مقارنة بالطرف الآخر. كما يتم فحص سرعة امتلاء الشعيرات الدموية.
- مراقبة مستمرة: نظرًا لارتفاع خطر إصابة الأوعية الدموية في هذه الحالات، يتم الحفاظ على مستوى عالٍ من الشك ويتم بدء مراقبة عصبية وعائية مستمرة.
يؤكد الأستاذ الدكتور محمد هطيف على أن الفحص السريري الشامل والسريع، إلى جانب التاريخ المرضي الدقيق، يُعدان حجر الزاوية في التقييم الأولي لأي إصابة عظمية، ويُشكلان أساسًا لخطوات التشخيص والعلاج اللاحقة.
التشخيص الدقيق
بعد الفحص السريري الأولي، يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الفحوصات التصويرية لتأكيد التشخيص، تحديد نوع الكسر بدقة، وتقييم مدى الإزاحة وتأثيرها على صفيحة النمو وسطح المفصل. هذا التشخيص الدقيق هو مفتاح التخطيط الجراحي الناجح.
الأشعة السينية (X-ray Findings)
تُعد الأشعة السينية هي الخطوة الأولى والأساسية في تشخيص كسور العظام.
*
الصور الأمامية والخلفية (AP) والجانبية (Lateral):
تُؤخذ صور متعددة لعظم الفخذ الأيمن والركبة من زوايا مختلفة. في حالة كسر صفيحة النمو من النوع الرابع، تُظهر الأشعة السينية بوضوح خط الكسر الذي يمتد من سطح المفصل (لقمة الفخذ الإنسية في هذه الحالة)، عبر صفيحة النمو، ثم إلى الكردوس.
*
إزاحة المفصل:
تُظهر الأشعة السينية إزاحة كبيرة للقطعة المفصلية (اللقمة الإنسية)، مع وجود "خطوة" في سطح المفصل، مما يعني أن سطح المفصل لم يعد مستويًا.
*
إزاحة المشاشة:
يمكن ملاحظة إزاحة المشاشة (الجزء البعيد من العظم الذي يشكل المفصل) خلفيًا وإنسيًا بالنسبة للكردوس.
*
انحراف زاوي:
غالبًا ما يظهر انحراف زاوي (مثل الانحراف الأروح Valgus angulation) في القطعة البعيدة من العظم بالنسبة لجسم عظم الفخذ.
*
استبعاد إصابات أخرى:
تساعد الأشعة السينية أيضًا في استبعاد كسور أخرى أو وجود أجسام غريبة داخل المفصل.
التصوير المقطعي المحوسب (CT Scan) والرنين المغناطيسي (MRI)
بينما تُقدم الأشعة السينية نظرة عامة، فإن كسور صالتر هاريس من النوع الثالث والرابع، التي تشمل سطح المفصل، تتطلب تفصيلاً أكبر.
-
التصوير المقطعي المحوسب (CT Scan):
- ضروري للغاية: يُعد التصوير المقطعي المحوسب (CT) مع مقاطع رفيعة (1 مم) ضروريًا لتقييم شامل لكسور صالتر هاريس من النوع الرابع.
-
تفاصيل الكسر:
يوفر التصوير المقطعي رؤية ثلاثية الأبعاد لكسر، مما يسمح للأستاذ الدكتور محمد هطيف بتحديد:
- توافق سطح المفصل: يُظهر بوضوح أي "خطوة" في سطح المفصل ومدى الإزاحة.
- مسار خطوط الكسر: يُحدد بدقة مسار الكسر عبر صفيحة النمو وإلى الكردوس.
- التفتت (Comminution): يُقيم ما إذا كان هناك تفتت كبير في العظم، وهو أمر مهم للتخطيط الجراحي.
- التخطيط الجراحي: المعلومات التفصيلية التي يوفرها التصوير المقطعي المحوسب لا غنى عنها للأستاذ الدكتور محمد هطيف لتخطيط الجراحة بدقة، وتحديد أفضل طريقة لإعادة العظم إلى وضعه الطبيعي.
-
التصوير بالرنين المغناطيسي (MRI):
- معلومات إضافية: بينما يُعد التصوير المقطعي حاسمًا للتقييم العظمي، يمكن للتصوير بالرنين المغناطيسي أن يوفر معلومات مفصلة حول إصابات الأنسجة الرخوة (مثل الأربطة والغضاريف الهلالية) وسلامة صفيحة النمو نفسها.
- متى يُطلب؟ لا يُطلب التصوير بالرنين المغناطيسي عادةً بشكل عاجل لكسور صفيحة النمو المزاحة التي تتطلب جراحة فورية، لأنه قد يؤخر التدخل الجراحي. ومع ذلك، قد يُنظر فيه لاحقًا إذا كانت هناك مخاوف من إصابات الأربطة المصاحبة التي قد تؤثر على إعادة التأهيل بعد الجراحة، أو إذا استمر الألم وعدم الاستقرار بعد الجراحة دون وجود تفسير واضح في الأشعة السينية. كما يمكن استخدامه لتقييم دقيق لإصابة صفيحة النمو في حالات معقدة أو إذا كان هناك قلق كبير بشأن توقف النمو بعد الجراحة.
التخطيط المسبق للجراحة (Templating)
قبل الجراحة، يقوم الأستاذ الدكتور محمد هطيف بإجراء "تخطيط مسبق" دقيق باستخدام صور الأشعة السينية والتصوير المقطعي. يتضمن ذلك:
*
تقييم حجم العظم:
تحديد حجم وشكل المشاشة والكردوس البعيدين.
*
اختيار الأدوات:
تقدير حجم ونوع أدوات التثبيت الداخلية المناسبة (مثل الأسلاك الملساء Kirschner wires والمسامير المثقبة Cannulated screws).
*
تجنب صفيحة النمو:
التخطيط لمسار المسامير أو الأسلاك لضمان تثبيت مستقر مع تقليل أي ضرر محتمل لصفيحة النمو الحساسة. الهدف هو تحقيق تثبيت قوي عبر الكردوس والمشاشة، مع تجنب صفيحة النمو بأسلاك ملساء، أو استخدام مسامير عمودية على صفيحة النمو في مناطق آمنة.
يُؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص الدقيق والتخطيط المسبق للجراحة هما خطوتان لا غنى عنهما لضمان أفضل النتائج الممكنة، خاصة في الحالات المعقدة مثل كسر صفيحة النمو من النوع الرابع.
خيارات العلاج المتاحة
إن علاج كسر صفيحة النمو من النوع الرابع في عظم الفخذ البعيد عند الأطفال يتطلب قرارًا جراحيًا حاسمًا وفوريًا. لا يُعد العلاج غير الجراحي خيارًا مناسبًا في معظم هذه الحالات بسبب طبيعة الكسر المعقدة وتأثيره على المفصل وصفيحة النمو.
لماذا الجراحة هي الخيار الأمثل؟
تُعد الجراحة هي الطريقة الوحيدة لضمان أفضل النتائج على المدى الطويل في كسور صالتر هاريس من النوع الرابع، وذلك لعدة أسباب:
- إزاحة القطعة المفصلية: أي إزاحة في سطح المفصل تزيد عن 1-2 مم تُعد مؤشرًا قويًا للجراحة. في حالة الطفل، كانت الإزاحة 6 مم رأسيًا و 4 مم في سطح المفصل، مما يستدعي تصحيحًا جراحيًا لضمان استعادة السطح المفصلي بشكل مثالي ومنع التهاب المفاصل التنكسي في المستقبل.
- إزاحة صفيحة النمو: تُشكل الإزاحة الكبيرة في صفيحة النمو خطرًا كبيرًا لتوقف النمو المبكر والتشوهات الزاوية. تُعد الاستعادة الدقيقة لصفيحة النمو ضرورية للحفاظ على نمو الطرف بشكل سليم.
- عدم الاستقرار المتأصل: كسور صالتر هاريس من النوع الرابع غير مستقرة بطبيعتها لأنها تُفتت العظم في كل من المشاشة والكردوس. محاولات الرد المغلق (بدون جراحة) غالبًا ما تكون غير ناجحة في تحقيق الثبات المطلوب أو الحفاظ على الوضع التشريحي الصحيح، وقد تزيد المحاولات المتكررة من تلف الأنسجة الرخوة وصفيحة النمو.
- آلية الإصابة عالية الطاقة: غالبًا ما ترتبط الإصابات عالية الطاقة بإزاحة أكثر شدة وإصابات في الأنسجة الرخوة، مما يجعل العلاج غير الجراحي أقل قابلية للتنبؤ وغير ناجح في كثير من الأحيان.
- عمر الطفل وإمكانات النمو المتبقية: في حالة الطفل بعمر 12 عامًا، لا تزال هناك 4-5 سنوات من النمو المتوقع. هذا يجعل الاستعادة الدقيقة لصفيحة النمو أمرًا بالغ الأهمية، حيث أن أي سوء التحام أو توقف للنمو سيكون له عواقب وخيمة على طول الطرف ومحاذاته على المدى الطويل.
لهذه الأسباب، يُعتبر التدخل الجراحي تحت إشراف الأستاذ الدكتور محمد هطيف هو الخيار الوحيد القابل للتطبيق لتحقيق الرد التشريحي والتثبيت المستقر، وهما أمران حاسمان لتحسين النتائج على المدى الطويل.
الأهداف الجراحية الرئيسية
قبل البدء بالجراحة، يحدد الأستاذ الدكتور محمد هطيف أهدافًا واضحة لضمان أفضل نتيجة ممكنة:
- الرد التشريحي للمفصل: استعادة سطح المفصل بشكل مثالي تمامًا. هذا أمر بالغ الأهمية لمنع التهاب المفاصل ما بعد الصدمة.
- الرد التشريحي لصفيحة النمو: استعادة محاذاة صفيحة النمو لتقليل خطر توقف النمو أو التشوه الزاوي.
- التثبيت المستقر: توفير ثبات كافٍ للسماح بالحركة المبكرة (عند الاقتضاء) والحفاظ على الرد حتى التئام الكسر، مع تقليل الضرر الذي يلحق بصفيحة النمو.
- الحفاظ على صفيحة النمو: تجنب وضع أدوات التثبيت عبر صفيحة النمو إلا عند الضرورة القصوى للتثبيت، وفي هذه الحالة، تُستخدم أسلاك كيرشنر (K-wires) الملساء ذات القطر الصغير التي تُزال لاحقًا.
التقنية الجراحية (الرد المفتوح والتثبيت الداخلي - ORIF)
يُجري الأستاذ الدكتور محمد هطيف عملية الرد المفتوح والتثبيت الداخلي (ORIF) لكسور صالتر هاريس من النوع الرابع، وهي عملية تتطلب دقة ومهارة عالية:
- وضع المريض: يُوضع المريض على طاولة جراحة تسمح بالتصوير بالأشعة السينية أثناء العملية. يُطبق رباط ضاغط على الفخذ للتحكم في النزيف.
- الوصول الجراحي: يُستخدم شق جراحي معياري (عادةً عبر المفصل الرضفي الإنسي) للوصول المباشر إلى الكسر في لقمة الفخذ الإنسية وسطح المفصل. يُتخذ الحذر الشديد للحفاظ على الأربطة الهامة في الركبة.
-
تقنيات الرد:
- تفريغ التجمع الدموي: يتم غسل المفصل لإزالة أي تجمع دموي أو شظايا عظمية صغيرة قد تعيق الرد.
- تصور سطح المفصل: يتم تصور سطح المفصل المكسور بدقة.
- الرد المؤقت: باستخدام الجر اللطيف والتلاعب المباشر بالقطع المكسورة، يتم تحقيق رد مؤقت. الأهم هو محاذاة سطح المفصل أولاً، باستخدام الغضروف المفصلي السليم كدليل. تُستخدم مشابك الرد لتثبيت القطعة المفصلية مؤقتًا.
- التحقق: تُستخدم الأشعة السينية الفلوروسكوبية (أثناء العملية) لتأكيد الرد الأولي لسطح المفصل وصفيحة النمو. يُستخدم مسبار لضمان التوافق التشريحي لسطح المفصل بدون أي "خطوة".
-
التثبيت النهائي:
- التثبيت المؤقت: بمجرد تحقيق الرد التشريحي، يتم تثبيت القطعة المفصلية مؤقتًا بأسلاك كيرشنر ملساء (K-wires) تُدخل من الجانب الإنسي، عبر الكسر، وفي العظم الكردوسي، مع الحرص على تجنب صفيحة النمو المركزية. هذه الأسلاك الملساء تُوضع عادةً لتوفير الثبات دون إحداث ضرر إضافي لصفيحة النمو، وتُزال لاحقًا.
-
التثبيت النهائي:
نظرًا لطبيعة الكسر من النوع الرابع الذي يشمل صفيحة النمو والكردوس، والحاجة إلى ثبات قوي، يُستخدم التثبيت النهائي بمسامير مثقبة. تُوضع مسامير كانسيليتيد جزئية اللولب (partially threaded cannulated cancellous screws) بشكل استراتيجي.
- يُدخل المسمار الأول من السطح غير المفصلي للقمة الفخذية الإنسية، بشكل مائل عبر خط الكسر المردود، ليثبت في العظم الكردوسي لعظم الفخذ البعيد. يُوضع هذا المسمار بعناية لتجنب سطح المفصل الذي يتحمل الوزن وصفيحة النمو الأساسية، مع عبور امتداد الكسر المشاشي إلى الكردوس.
- يُوضع مسمار ثانٍ مماثل لتعزيز الثبات الدوراني والضغط.
- تجنب صفيحة النمو: الأهم من ذلك، تُخطط هذه المسامير بعناية لتكون إما بالكامل داخل المشاشة (إذا كانت القطعة كبيرة بما يكفي)، أو لعبور صفيحة النمو في مناطق يكون فيها تلف صفيحة النمو ضئيلًا (على سبيل المثال، عبر العظم الكردوسي القريب من صفيحة النمو وإلى المشاشة في منطقة امتداد الكسر، ولكن ليس عبر منطقة النمو النشطة إذا أمكن). في كسر صالتر هاريس من النوع الرابع، حيث يعبر الكسر صفيحة النمو، غالبًا ما تعبر المسامير صفيحة النمو. عندما يحدث ذلك، تُفضل المسامير جزئية اللولب، ويجب وضعها بحيث لا تعبر اللوالب صفيحة النمو، مما يسمح بالنمو المحتمل. بدلاً من ذلك، إذا كان عبور صفيحة النمو لا مفر منه، تُعد أسلاك كيرشنر الملساء هي الطريقة المفضلة للتثبيت النهائي.
- الفحوصات النهائية: تُؤخذ صور فلوروسكوبية نهائية من عدة زوايا لتأكيد الرد التشريحي ووضع الأدوات بشكل صحيح. تُختبر ثبات التثبيت بلطف بتحريك الركبة ضمن مدى حركة محدود.
- إغلاق الجرح: تُخيط كبسولة المفصل، والشبكية، والعضلة المتسعة الإنسية طبقة تلو الأخرى. يُغلق النسيج تحت الجلد والجلد، وتُوضع ضمادة معقمة، ويُثبت الطرف في جبيرة للركبة.
يُشدد الأستاذ الدكتور محمد هطيف على أن هذه الجراحة تتطلب دقة متناهية وخبرة واسعة لضمان أفضل النتائج الوظيفية والنمو الطبيعي للطرف المصاب. يُعد التزامه بالتميز في جراحة عظام الأطفال هو ما يجعله الخيار الأول في
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك