تشوهات الناتئ السني عند الأطفال دليلك الشامل للأعراض والعلاج
الخلاصة الطبية
تشوهات الناتئ السني عند الأطفال هي عيوب في تكوين أو استقرار الفقرة العنقية الثانية، مما يؤدي إلى عدم استقرار خطير في الرقبة. يعتمد العلاج بشكل أساسي على التدخل الجراحي الدقيق لدمج الفقرات وتثبيتها، بهدف حماية النخاع الشوكي وضمان حياة طبيعية وآمنة للطفل.
الخلاصة الطبية السريعة: تشوهات الناتئ السني عند الأطفال هي عيوب في تكوين أو استقرار الفقرة العنقية الثانية، مما يؤدي إلى عدم استقرار خطير في الرقبة. يعتمد العلاج بشكل أساسي على التدخل الجراحي الدقيق لدمج الفقرات وتثبيتها، بهدف حماية النخاع الشوكي وضمان حياة طبيعية وآمنة للطفل.
مقدمة حول تشوهات العمود الفقري العنقي عند الأطفال
يعد العمود الفقري العنقي من أكثر أجزاء الجسم تعقيدا وأهمية، حيث يحمل الرأس ويحمي الجزء العلوي من النخاع الشوكي. على الرغم من ندرة التشوهات الخلقية التي تصيب العمود الفقري العنقي لدى الأطفال، وتحديدا تلك التي تؤثر على ما يسمى "الناتئ السني" للفقرة العنقية الثانية، إلا أنها تمثل تحديا طبيا كبيرا يتطلب تدخلا دقيقا من قبل جراحي العظام والعمود الفقري المتخصصين.
تكمن خطورة هذه التشوهات في قدرتها على إحداث عدم استقرار شديد في المفصل الفهقي المحوري وهو المفصل الذي يربط بين الفقرة الأولى والثانية في الرقبة. هذا الخلل في الاستقرار قد يؤدي إلى عواقب عصبية وخيمة، بما في ذلك الضغط على النخاع الشوكي، أو انضغاط الشريان الفقري، أو حتى التعرض لإصابات خطيرة نتيجة صدمات بسيطة. لذلك، فإن الفهم العميق لهذه الحالة، بدءا من التشريح وحتى الخيارات الجراحية، يعد أمرا بالغ الأهمية للآباء والأمهات لضمان اتخاذ القرارات الطبية الصائبة لحماية أطفالهم.
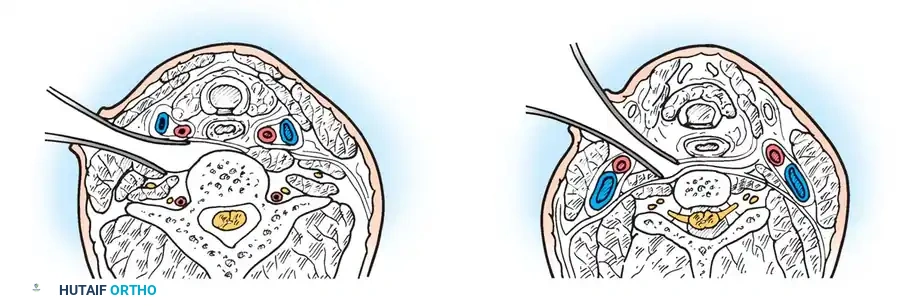
التشريح المبسط للفقرات العنقية العليا
لفهم طبيعة تشوهات الناتئ السني، يجب أولا التعرف على البنية التشريحية الفريدة للفقرات العنقية العليا. يتكون الجزء العلوي من الرقبة من فقرتين رئيسيتين:
الفقرة الأولى وتسمى الفهقة وهي عبارة عن حلقة عظمية تدعم الجمجمة.
الفقرة الثانية وتسمى المحور وتتميز بوجود بروز عظمي يشبه الوتد يمتد إلى الأعلى ويسمى الناتئ السني.
يعمل الناتئ السني كمحور دوران يسمح للرأس بالالتفاف يمينا ويسارا. ولضمان استقرار هذا المفصل، ترتبط الفقرتان بشبكة قوية من الأربطة. أي خلل في نمو هذا الناتئ السني يخل بمنظومة الاستقرار بأكملها.

تتطور هذه البنية العظمية خلال المراحل الجنينية والسنوات الأولى من عمر الطفل. يمتلك الناتئ السني مركزا منفصلا للتعظم يظهر في سن الثالثة تقريبا، وعادة ما يندمج تماما مع باقي الفقرة بحلول سن الثانية عشرة.
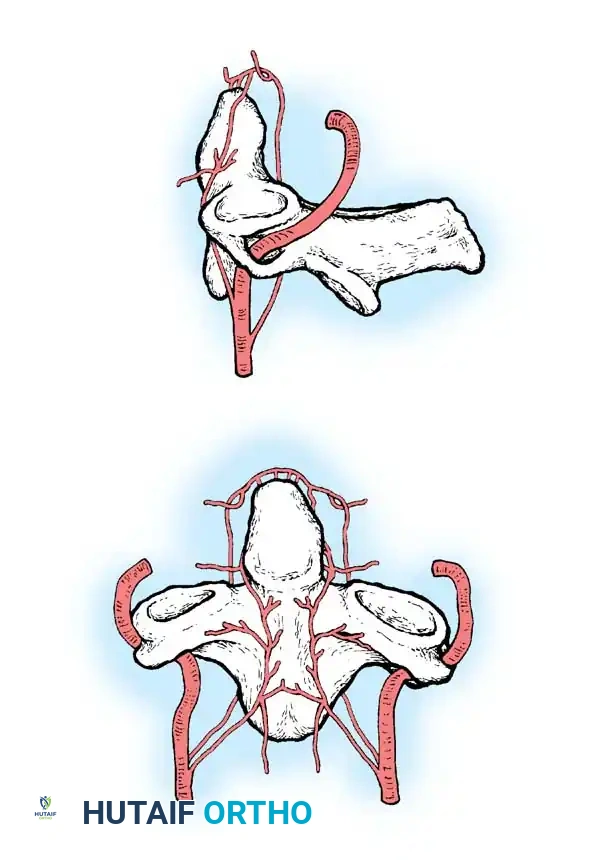
من الجدير بالذكر أن التروية الدموية للناتئ السني معقدة للغاية وتعتمد على شبكة من الشرايين الدقيقة. هذا الترتيب الوعائي الفريد يجعل الناتئ السني عرضة لضعف التئام العظام أو تموت العظم في حال تعرض الطفل لإصابة، مما يفسر سبب تحول بعض الإصابات الطفيفة إلى مشاكل مزمنة.
التصنيفات الرئيسية لتشوهات الناتئ السني
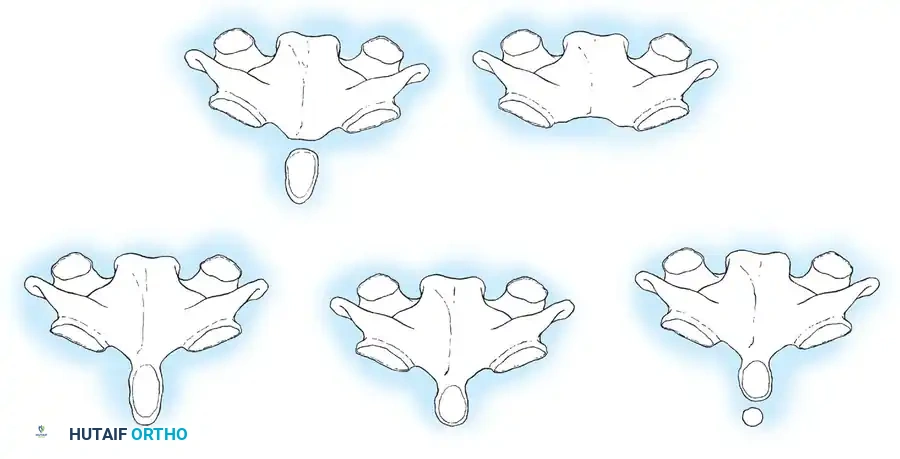
تصنف التشوهات التي تصيب الناتئ السني إلى ثلاث مجموعات شكلية رئيسية، تختلف في مدى خطورتها وتأثيرها على استقرار الرقبة:
عدم التنسج أو الغياب الكامل
وهي حالة نادرة جدا يغيب فيها الناتئ السني تماما منذ الولادة. يؤدي هذا الغياب إلى عدم استقرار شديد جدا بين الفقرة الأولى والثانية، مما يستدعي تدخلا طبيا مبكرا لحماية النخاع الشوكي.
نقص التنسج أو صغر الحجم
في هذه الحالة، ينمو الناتئ السني بشكل جزئي فقط. قد يظهر على شكل بروز صغير جدا أو وتد قصير لا يوفر الدعم الكافي للمفصل. تختلف درجة عدم الاستقرار هنا بناء على حجم الجزء المتبقي من العظم وقوة الأربطة المحيطة به.
العظم السني المنفصل
تعتبر هذه الحالة الأكثر أهمية من الناحية السريرية والأكثر شيوعا بين هذه التشوهات. يظهر الناتئ السني كعظمة بيضاوية أو مستديرة منفصلة تماما عن جسم الفقرة الثانية، ويفصل بينهما فجوة واضحة. هذا الانفصال يحرم الفقرة الأولى من الدعم الهيكلي اللازم، مما يسمح لها بالانزلاق للأمام أو الخلف أثناء حركة الرقبة، وهو ما يشكل خطرا مباشرا على النخاع الشوكي.
| نوع التشوه | الوصف المبسط | مستوى الخطورة |
|---|---|---|
| الغياب الكامل | عدم تكون الناتئ السني نهائيا | عالي جدا |
| نقص التنسج | نمو جزئي أو صغر في حجم الناتئ السني | متوسط إلى عالي |
| العظم المنفصل | انفصال قمة الناتئ السني عن قاعدة الفقرة | عالي (الأكثر شيوعا) |
الأسباب والنظريات الطبية المؤدية للتشوه
لا يزال السبب الدقيق وراء حدوث العظم السني المنفصل موضوعا للنقاش في الأوساط الطبية الأكاديمية، حيث تدعم الأدلة كلا من الأسباب الخلقية والمكتسبة.
النظرية الخلقية والتطور الجنيني
تشير هذه النظرية إلى حدوث فشل في اندماج مراكز التعظم أثناء نمو الجنين أو في السنوات الأولى من حياة الطفل. ترتبط هذه التشوهات بشكل وثيق ببعض المتلازمات الوراثية، مما يؤكد الأساس الجيني والخلقي في بعض الحالات. من أبرز هذه المتلازمات متلازمة داون، ومتلازمة كليبل فيل، ومتلازمة موركيو، وخلل التنسج المشاشي الفقري. يجب على الأطباء توخي الحذر الشديد وفحص الرقبة روتينيا للأطفال المصابين بهذه المتلازمات.
النظرية المكتسبة والإصابات المبكرة
تؤكد مجموعة كبيرة من الأبحاث الطبية أن السبب الأكثر شيوعا لحالة العظم السني المنفصل هو تعرض الطفل لكسر غير مكتشف في قاعدة الناتئ السني خلال مرحلة الطفولة المبكرة. نظرا لضعف التروية الدموية في هذه المنطقة، وقوة الشد التي تمارسها الأربطة على قمة العظمة المكسورة، يفشل العظم في الالتئام بشكل صحيح، مما يؤدي إلى تكون عظمة منفصلة بمرور الوقت.
الأعراض والعلامات التحذيرية
تتفاوت الأعراض التي تظهر على الأطفال المصابين بتشوهات الناتئ السني بشكل كبير. قد لا تظهر أي أعراض على الإطلاق لدى بعض الأطفال، ويتم اكتشاف الحالة صدفة عند إجراء صور أشعة لسبب آخر. وفي المقابل، قد يعاني آخرون من أعراض شديدة تتطلب تدخلا طارئا.
الأعراض الميكانيكية والموضعية
تنتج هذه الأعراض عن الحركة غير الطبيعية للمفصل وتشمل آلاما مزمنة في الرقبة، وتيبسا، وصداعا في مؤخرة الرأس. قد يلاحظ الآباء أيضا حالة من الصعر وهي ميلان غير طبيعي وثابت في رأس الطفل نحو جانب واحد.
الأعراض العصبية المتقدمة
تحدث هذه الأعراض عندما يؤدي عدم استقرار الفقرات إلى الضغط على النخاع الشوكي. تتراوح هذه العلامات من ضعف مؤقت في الأطراف بعد تعرض الطفل لصدمة خفيفة، إلى اعتلال نخاعي متقدم يظهر على شكل ضعف في العضلات، وفقدان للتوازن، وصعوبة في المشي، وتغيرات في ردود الفعل العصبية، ومشاكل في التحكم بالمثانة.
أعراض انضغاط الشرايين
في حالات نادرة، قد يؤدي انزلاق الفقرات إلى الضغط على الشريان الفقري الذي يغذي الدماغ، مما يسبب نوبات من الدوار، أو الإغماء، أو اضطرابات بصرية، أو حتى نوبات تشنجية.
طرق التشخيص الطبي الدقيق
التشخيص المبكر والدقيق هو حجر الزاوية في حماية الطفل من المضاعفات الخطيرة. يبدأ التقييم الطبي بفحص سريري شامل للأعصاب وحركة الرقبة، يليه استخدام تقنيات التصوير الطبي المتقدمة.
التصوير بالأشعة السينية الروتينية والحركية
تعتبر الأشعة السينية الخطوة الأولى في التشخيص. يتم أخذ صور بوضعيات مختلفة، أهمها صورة الفم المفتوح التي تتيح رؤية الناتئ السني بوضوح. في حالة العظم المنفصل، تظهر مساحة واضحة بين جسم الفقرة والعظمة المنفصلة.
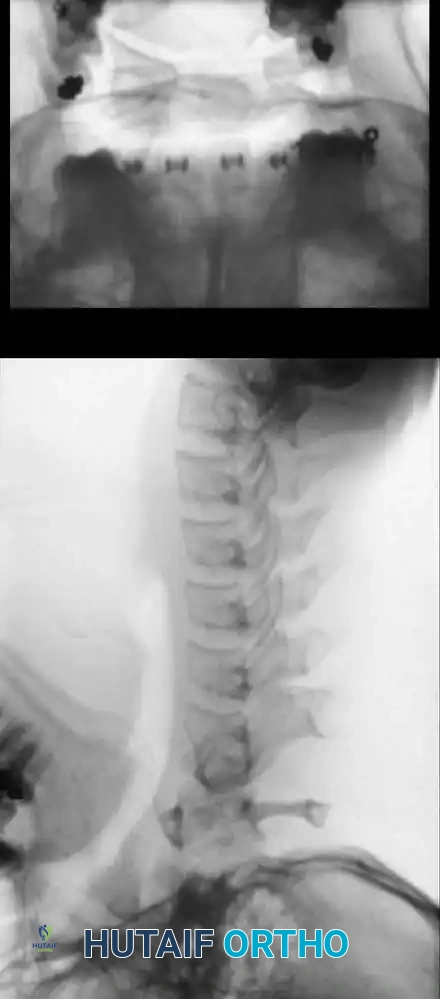
لتقييم مدى عدم الاستقرار، يطلب الطبيب إجراء صور أشعة حركية أثناء ثني الرقبة للأمام وإرجاعها للخلف. يتم قياس المسافة التي تتحركها الفقرات لتحديد درجة الخطورة. في الأطفال، تعتبر الحركة التي تتجاوز أربعة إلى خمسة ملليمترات دليلا على عدم استقرار كبير يستدعي الانتباه.
التصوير بالرنين المغناطيسي
يعد الرنين المغناطيسي أداة لا غنى عنها لتقييم صحة النخاع الشوكي والأنسجة الرخوة. يمكن لهذا الفحص الكشف عن أي كدمات أو تلف في النخاع الشوكي، بالإضافة إلى تحديد وجود أي تضخم في الأنسجة المحيطة بالمفصل غير المستقر، والتي قد تزيد من الضغط على الأعصاب.
الخيارات العلاجية والتدخل الجراحي
الهدف الأساسي من علاج تشوهات الناتئ السني هو تثبيت المفصل غير المستقر ومنع أي انزلاق كارثي قد يؤدي إلى إصابة دائمة في النخاع الشوكي. يعتمد قرار العلاج على وجود الأعراض، ودرجة عدم الاستقرار المكتشفة في الصور الشعاعية.
دواعي التدخل الجراحي
بينما قد تتم مراقبة الحالات المستقرة التي لا تظهر عليها أعراض بعناية شديدة، إلا أن الجراحة تصبح ضرورة ملحة في الحالات التالية:
وجود أي أعراض عصبية، حتى لو كانت مؤقتة.
عدم استقرار حركي يتجاوز خمسة ملليمترات.
تزايد ملحوظ في عدم الاستقرار عند متابعة صور الأشعة الدورية.
آلام مستمرة في الرقبة أو ميلان في الرأس لا يستجيب للعلاجات التحفظية.
التحضير قبل الجراحة والشد الهيكلي
في الحالات التي يعاني فيها الطفل من أعراض عصبية شديدة أو انزلاق كبير في الفقرات، قد يوصي الجراح باستخدام الشد الهيكلي للرأس قبل العملية. تساعد هذه التقنية على إعادة الفقرات إلى وضعها الطبيعي تدريجيا، وتخفيف الضغط عن النخاع الشوكي، مما يوفر بيئة أكثر أمانا لإجراء الجراحة.
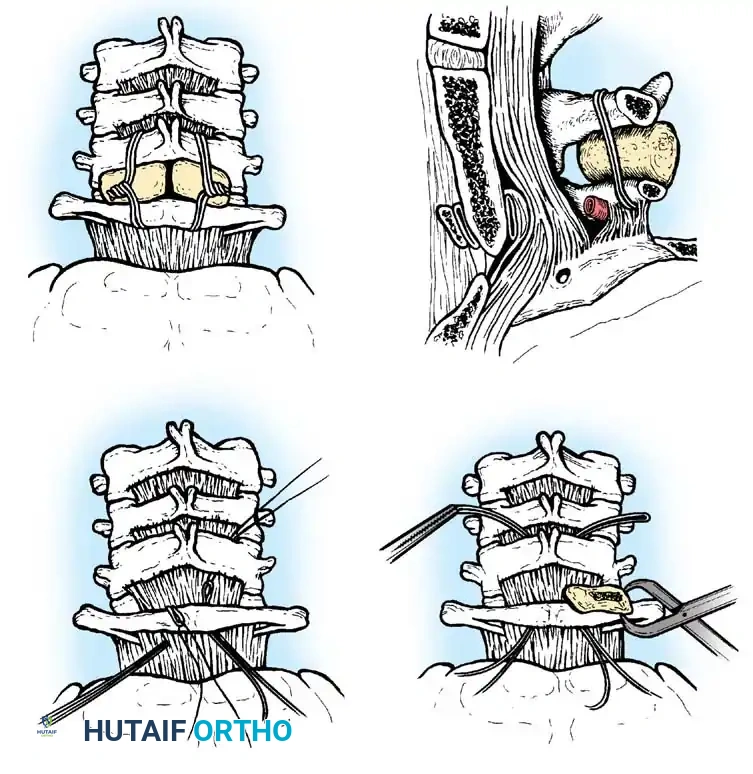
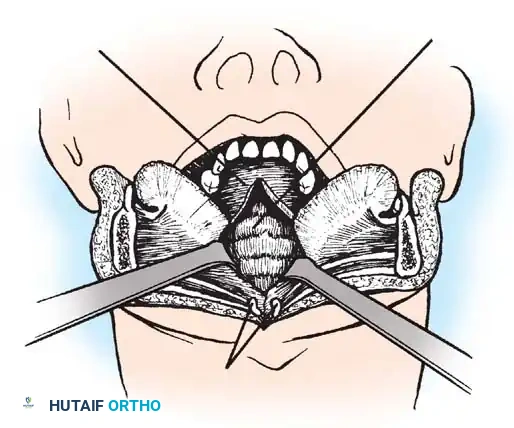
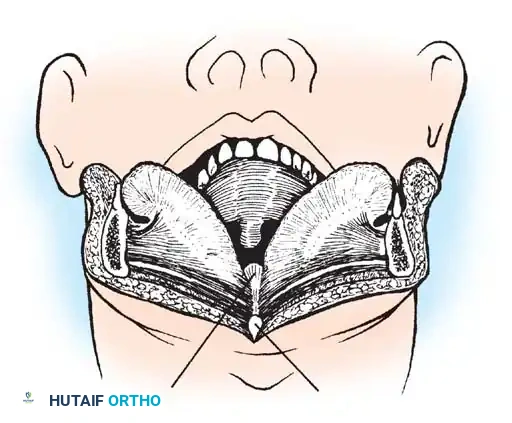
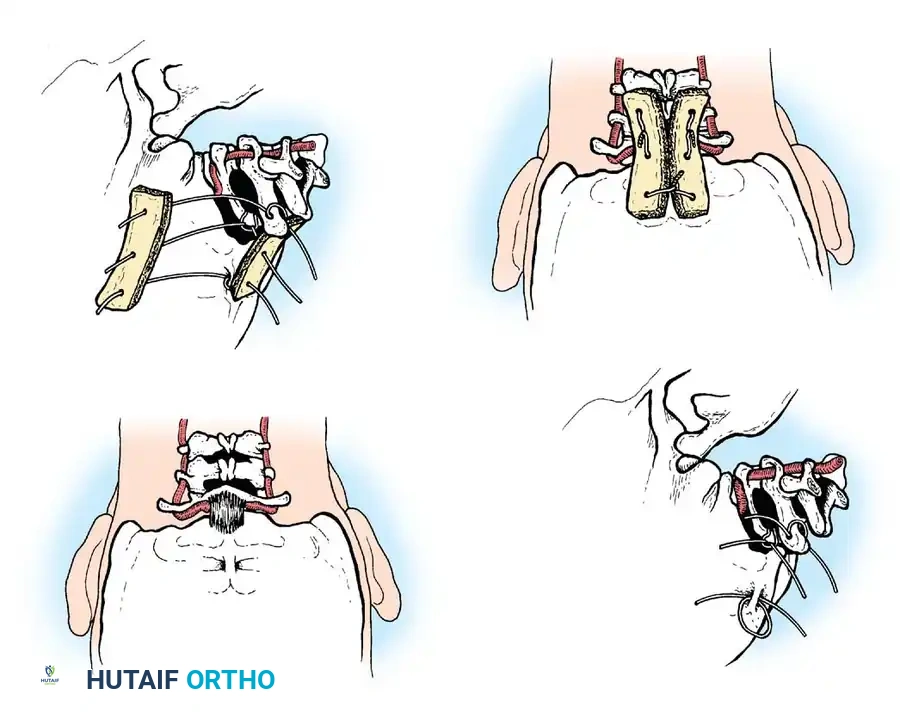
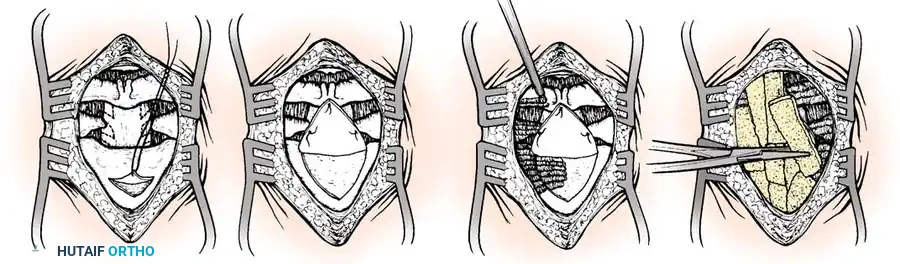
تقنيات الدمج الخلفي للفقرات
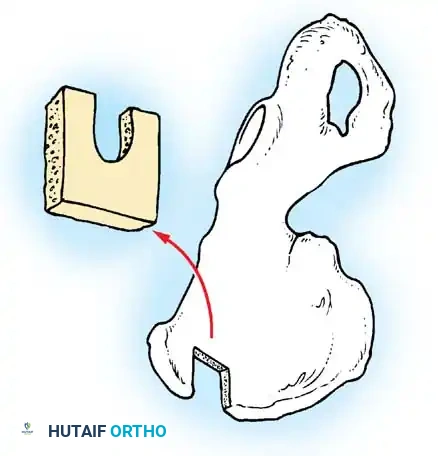
تعتبر جراحة الدمج الخلفي بين الفقرة الأولى والثانية الإجراء الأكثر شيوعا. يتطلب هذا الإجراء مهارة جراحية عالية واستخدام طعوم عظمية تؤخذ عادة من حوض المريض لتحفيز التحام الفقرتين معا لتصبحا كتلة عظمية واحدة مستقرة.
تقنية جالي للدمج
تعتمد هذه التقنية الكلاسيكية على استخدام قطعة عظمية واحدة توضع فوق الأقواس الخلفية للفقرتين، ويتم تثبيتها باستخدام سلك معدني دقيق يمر تحت قوس الفقرة الأولى ويلتف حول الفقرة الثانية. تتميز هذه الطريقة ببساطتها النسبية وتقليل خطر إصابة النخاع الشوكي أثناء تمرير الأسلاك.
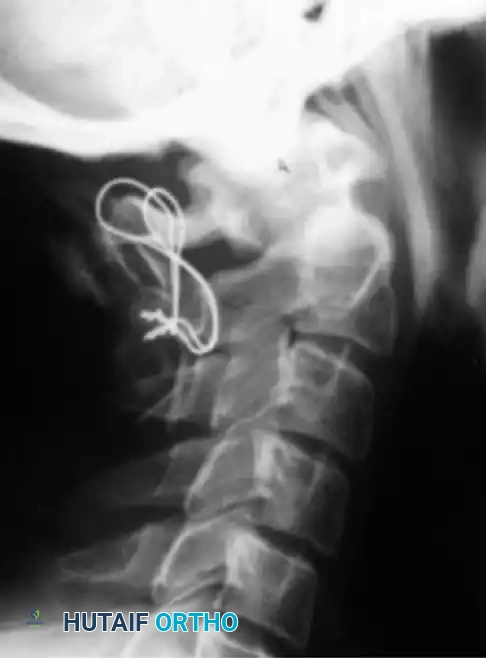
تقنية بروكس جينكينز المتقدمة
توفر هذه التقنية استقرارا ميكانيكيا أفضل، خاصة ضد حركات الدوران. يتم استخدام قطعتين من الطعوم العظمية تحشران بين الفقرتين، وتثبتان بأسلاك تمر تحت كلتا الفقرتين.
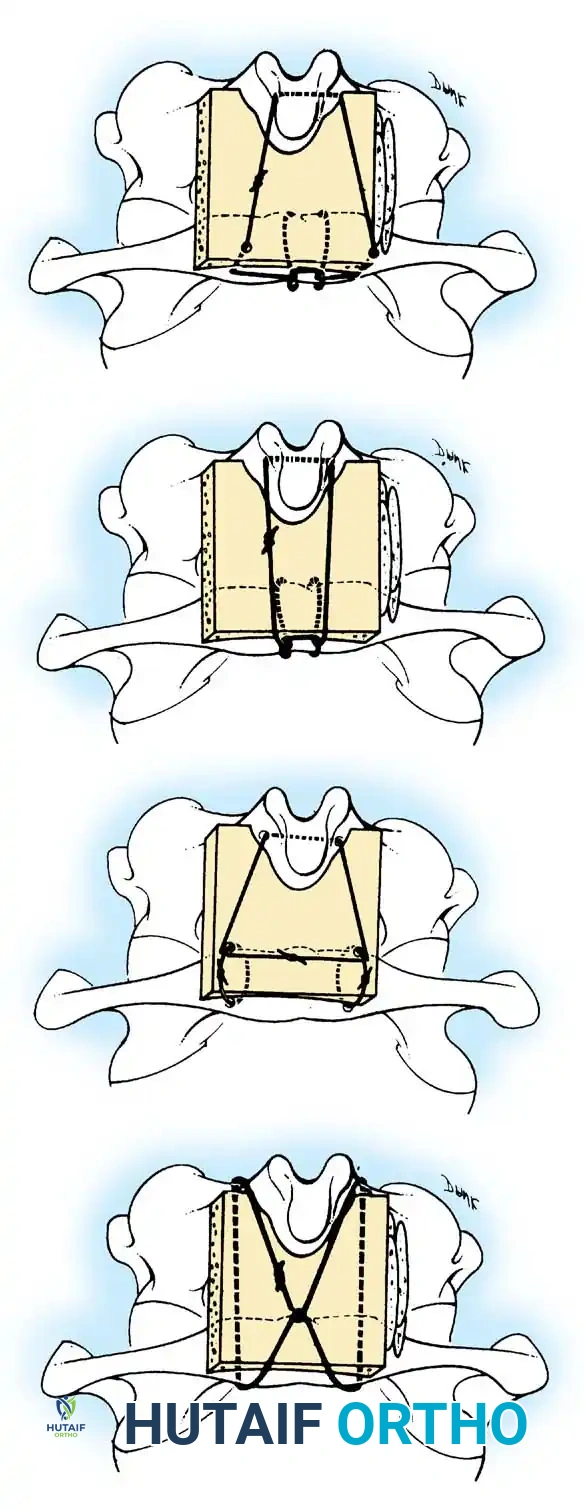
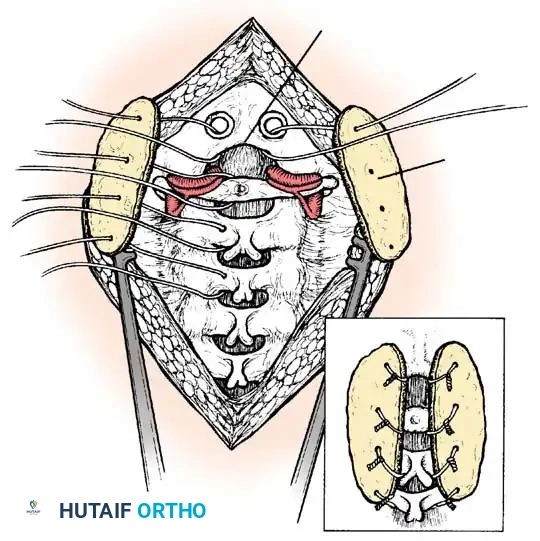
عمليات الدمج القذالي العنقي
في بعض الحالات المعقدة، قد تكون الفقرة الأولى ضعيفة جدا أو غير مكتملة النمو، مما يجعل من المستحيل تثبيتها بالفقرة الثانية فقط. في هذه السيناريوهات، يضطر الجراح إلى توسيع نطاق الدمج ليشمل قاعدة الجمجمة العظم القذالي مع الفقرات العنقية.
تطورت هذه التقنيات بشكل كبير، حيث كانت تعتمد قديما على الأسلاك والقضبان المعدنية، بينما تعتمد التقنيات الحديثة على صفائح معدنية دقيقة ومسامير تثبت بإحكام في الجمجمة والفقرات، مع استخدام مكثف للطعوم العظمية لضمان الاندماج الدائم.
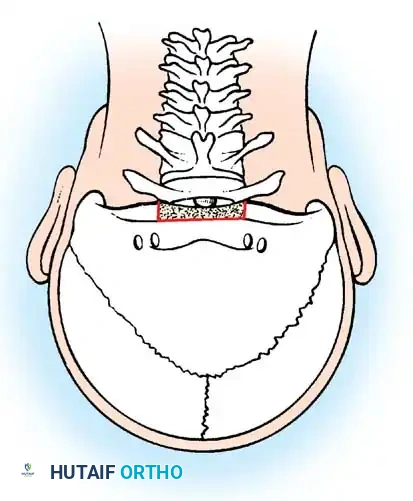
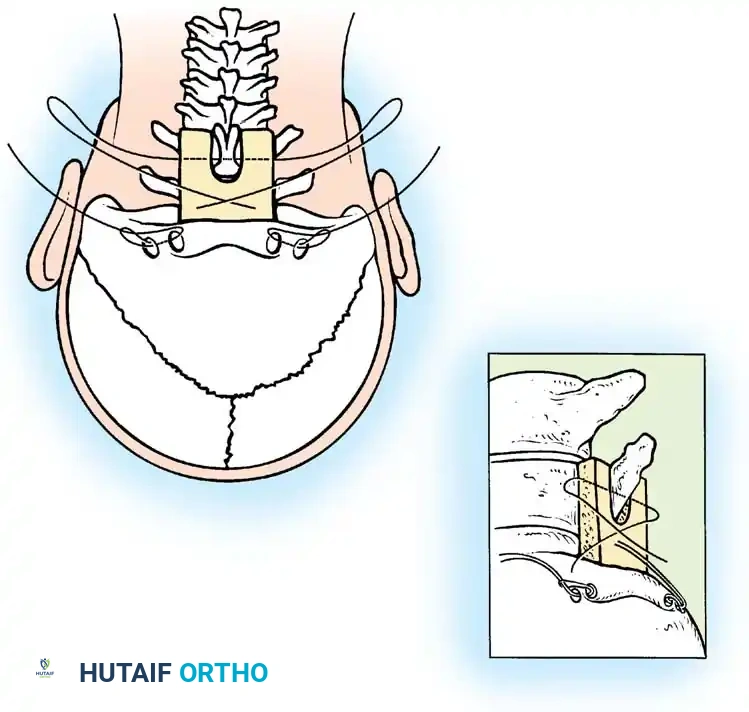
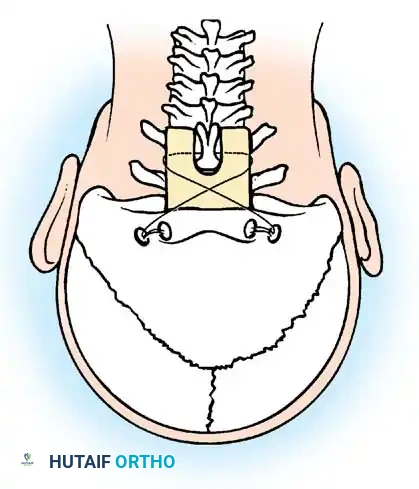
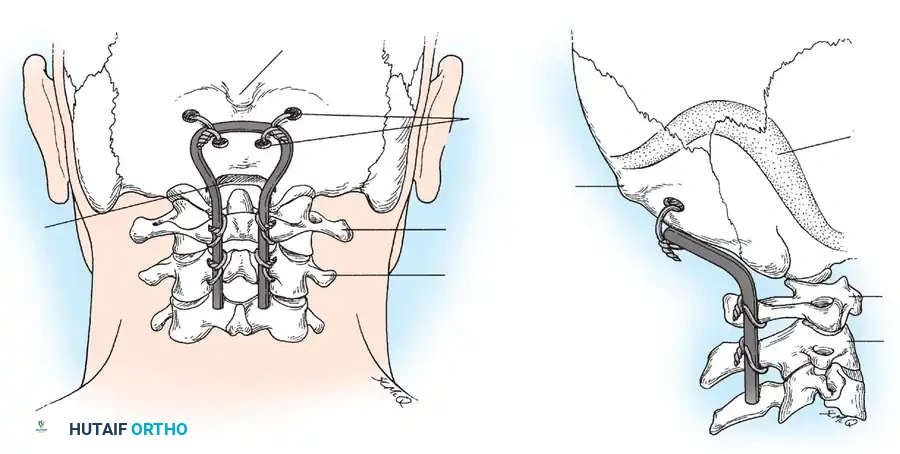
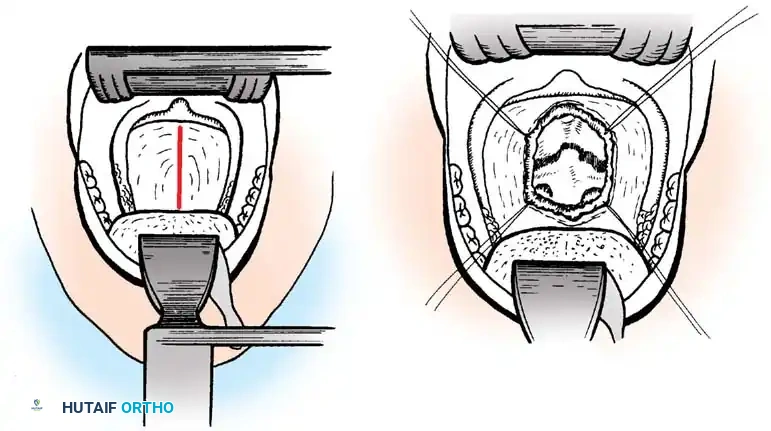
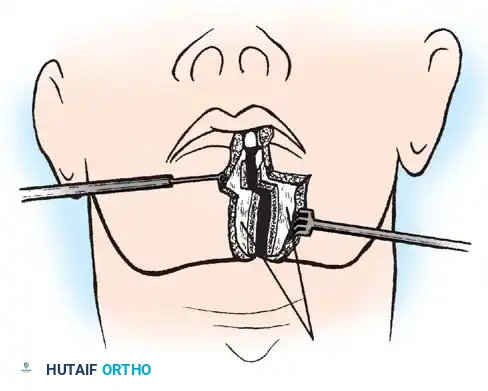
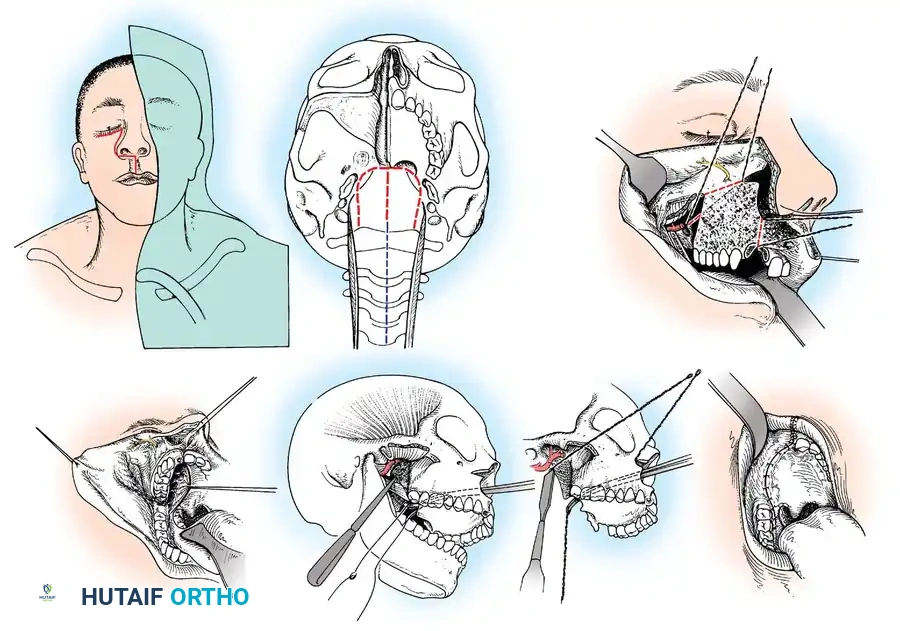
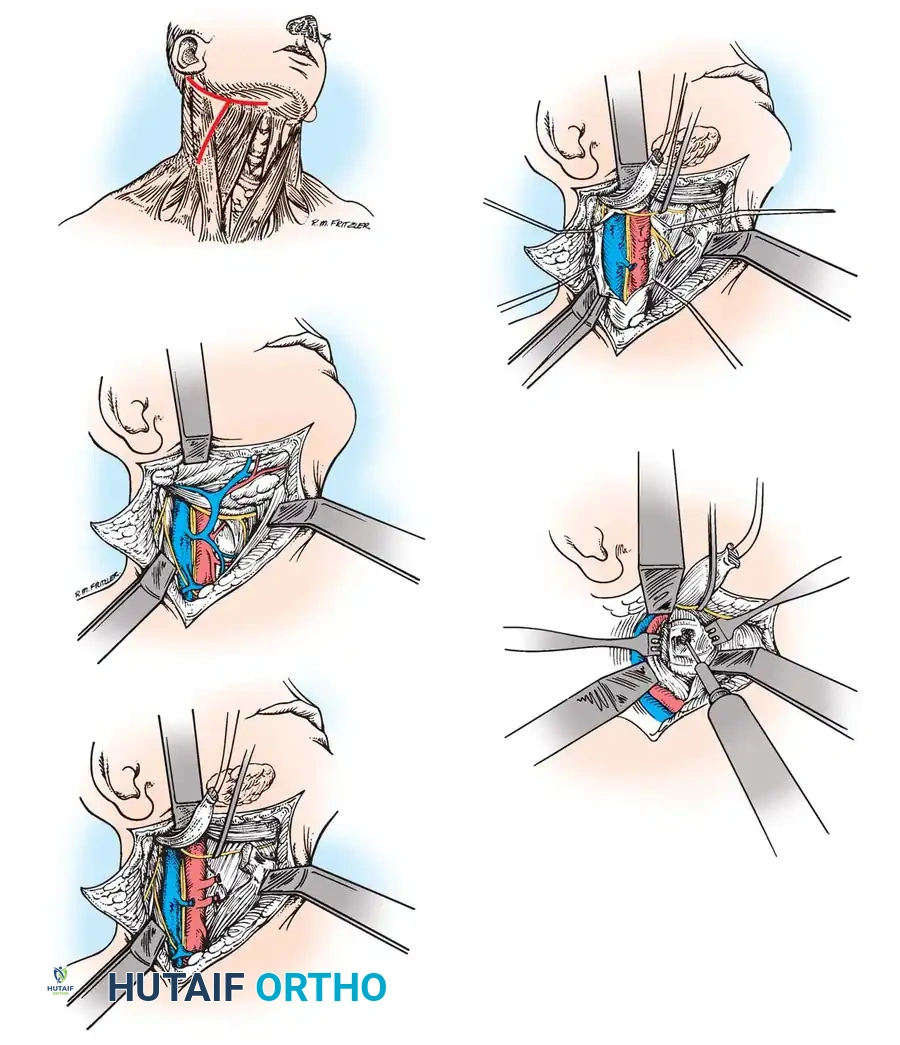
النهج الجراحي الأمامي عبر الفم
في حالات نادرة جدا ومستعصية، قد يكون الناتئ السني المشوه منزلقا للخلف بشكل ثابت لا يمكن إرجاعه، مما يسبب ضغطا مستمرا ومباشرا على النخاع الشوكي من الأمام. في هذه الحالة، لا يمكن إجراء الجراحة من الخلف فقط.
يلجأ الجراحون المتخصصون إلى إجراء معقد يسمى النهج عبر الفم، حيث يتم الوصول إلى الفقرات العنقية العليا من خلال مؤخرة الحلق والفم، لإزالة الجزء العظمي الضاغط على الأعصاب، يتبع ذلك لاحقا إجراء عملية دمج خلفية لضمان الاستقرار. يتطلب هذا الإجراء فريقا جراحيا متعدد التخصصات وعناية فائقة لتجنب العدوى.
الرسومات التوضيحية والتقنيات الجراحية المتقدمة
لتقديم صورة شاملة للمتخصصين والآباء الباحثين عن تفاصيل أعمق، نستعرض هنا مجموعة من الرسومات التوضيحية الطبية التي تشرح تعقيدات العمود الفقري العنقي والتقنيات الجراحية المستخدمة في علاج هذه التشوهات.
مرحلة التعافي وإعادة التأهيل بعد الجراحة
تعتبر مرحلة ما بعد الجراحة حاسمة لضمان نجاح عملية الدمج العظمي. بعد العملية، سيمكث الطفل في المستشفى لعدة أيام للمراقبة الدقيقة وإدارة الألم.
لحماية المنطقة الجراحية والسماح للعظام بالالتحام بشكل صحيح، سيحتاج الطفل إلى ارتداء دعامة صلبة للرقبة أو في بعض الحالات جهاز التثبيت الهالي لفترة تتراوح بين ستة إلى اثني عشر أسبوعا. خلال هذه الفترة، يتم إجراء صور أشعة دورية للتأكد من تقدم عملية الشفاء.
بمجرد تأكيد الجراح على التحام العظام بشكل صلب، تبدأ مرحلة العلاج الطبيعي. يهدف العلاج الطبيعي إلى استعادة قوة عضلات الرقبة وتحسين المدى الحركي المتبقي. على الرغم من أن دمج الفقرات سيقلل من القدرة على الالتفاف الكامل للرأس، إلا أن معظم الأطفال يتكيفون مع هذا التغيير بسرعة مذهلة ويعودون لممارسة حياتهم الطبيعية وأنشطتهم اليومية بأمان تام.
الأسئلة الشائعة
ما هو الناتئ السني وما هي وظيفته الأساسية
الناتئ السني هو بروز عظمي يمتد من الفقرة العنقية الثانية للأعلى ليدخل في حلقة الفقرة العنقية الأولى. وظيفته الأساسية هي العمل كمحور ارتكاز يسمح للرأس بالدوران والالتفاف يمينا ويسارا بسلاسة واستقرار.
كيفية التمييز بين الألم العادي وألم تشوهات الرقبة
ألم الرقبة الناتج عن الإجهاد العادي يزول عادة بالراحة والمسكنات البسيطة. أما الألم المرتبط بتشوهات الناتئ السني فيكون مزمنا، وقد يصاحبه تيبس شديد، أو ميلان دائم في الرأس، أو أعراض مقلقة مثل الخدر في الأطراف أو ضعف العضلات، مما يستدعي استشارة طبية فورية.
مدى خطورة ترك الحالة دون علاج جراحي
ترك الحالة غير المستقرة دون علاج يحمل مخاطر جسيمة. فأي صدمة بسيطة للرأس أو الرقبة قد تؤدي إلى انزلاق الفقرات والضغط بشدة على النخاع الشوكي، مما قد يسبب شللا دائما أو حتى مضاعفات تهدد حياة الطفل.
العمر المناسب لإجراء جراحة دمج الفقرات للأطفال
لا يوجد عمر محدد بدقة، بل يعتمد القرار على شدة الأعراض ودرجة عدم الاستقرار. يمكن إجراء الجراحة للأطفال في سن مبكرة جدا إذا كانت الحالة مهددة للنخاع الشوكي. يقوم الجراح بتقييم كل حالة على حدة لتحديد التوقيت الأمثل.
تأثير الجراحة على نمو الطفل وحركته المستقبلية
الجراحة مصممة لإنقاذ النخاع الشوكي وتوفير بيئة آمنة للنمو. على الرغم من أن دمج الفقرات العليا سيقلل من مدى دوران الرأس بنسبة معينة، إلا أن الأطفال يتمتعون بمرونة عالية ويتكيفون سريعا، مما يسمح لهم بممارسة معظم الأنشطة الحياتية والمدرسية بشكل طبيعي.
إمكانية ممارسة الرياضة بعد التعافي التام
بعد التأكد من الالتحام العظمي التام، يمكن للطفل العودة لممارسة العديد من الأنشطة الرياضية مثل السباحة والجري. ومع ذلك، ينصح الأطباء بشدة بتجنب الرياضات العنيفة أو التي تتطلب احتكاكا جسديا مباشرا مثل المصارعة أو كرة القدم الأمريكية لحماية الرقبة.
نسبة نجاح عمليات دمج الفقرات العنقية للأطفال
تعتبر نسب نجاح هذه العمليات عالية جدا، خاصة عند إجرائها بواسطة جراحين متخصصين في جراحة العمود الفقري للأطفال. تصل معدلات الالتحام العظمي الناجح إلى نسب ممتازة، مما يوفر استقرارا دائما للرقبة.
المدة المتوقعة للشفاء والعودة للمدرسة
تختلف المدة من طفل لآخر، ولكن بشكل عام، يحتاج الطفل إلى ارتداء دعامة الرقبة لعدة أسابيع. يمكن لمعظم الأطفال العودة إلى المدرسة بعد حوالي شهر إلى شهرين من الجراحة، مع وضع قيود مؤقتة على الأنشطة البدنية المرهقة.
كيفية العناية بالطفل أثناء ارتداء الدعامة الصلبة
يجب اتباع تعليمات الطبيب بدقة فيما يخص تنظيف الجلد تحت الدعامة لمنع التقرحات، والتأكد من ملاءمة الدعامة لحجم الطفل بشكل مريح. يجب توفير بيئة آمنة في المنزل لمنع السقوط، ومساعدة الطفل في المهام اليومية التي قد يجد صعوبة في أدائها.
دور الوراثة في الإصابة بتشوهات الناتئ السني
في حين أن بعض الحالات قد تكون ناتجة عن إصابات غير مكتشفة، إلا أن هناك ارتباطا وثيقا بين هذه التشوهات وبعض المتلازمات الوراثية مثل متلازمة داون. لذلك، إذا كان الطفل يعاني من متلازمة وراثية معروفة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك