الكساح الغذائي لدى الأطفال: دليل شامل للعلاج الجراحي وغير الجراحي مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
الكساح الغذائي هو اضطراب يصيب عظام الأطفال نتيجة نقص فيتامين د أو الكالسيوم أو الفوسفات، مما يؤدي إلى ضعف العظام وتشوهاتها. يشمل العلاج تصحيح النقص الغذائي، وقد يتطلب التدخل الجراحي لتصحيح التشوهات العظمية الشديدة واستعادة وظيفة العظام، لضمان نمو صحي وطبيعي.
الخلاصة الطبية السريعة: الكساح الغذائي هو اضطراب يصيب عظام الأطفال نتيجة نقص فيتامين د أو الكالسيوم أو الفوسفات، مما يؤدي إلى ضعف العظام وتشوهاتها. يشمل العلاج تصحيح النقص الغذائي، وقد يتطلب التدخل الجراحي لتصحيح التشوهات العظمية الشديدة واستعادة وظيفة العظام، لضمان نمو صحي وطبيعي.
مقدمة
الكساح الغذائي، المعروف أيضًا بـ "لين العظام" عند الأطفال، هو حالة صحية خطيرة تؤثر على نمو وتطور عظام الأطفال. بالرغم من أنه مرض يمكن الوقاية منه، إلا أنه لا يزال يمثل تحديًا صحيًا عالميًا، خاصة في المجتمعات المعرضة للخطر. يحدث الكساح الغذائي بشكل أساسي بسبب ضعف تمعدن الغضاريف في صفائح النمو (مناطق النمو في العظام) ومادة العظم، مما يؤدي إلى ضعف العظام وتلينها وتشوهها.
في هذا الدليل الشامل، سنستكشف الأسباب الكامنة وراء الكساح الغذائي، وكيف يؤثر على جسم طفلك، وأهمية التشخيص المبكر. الأهم من ذلك، أننا سنقدم لك نظرة متعمقة على خيارات العلاج المتاحة، بدءًا من التدخلات الغذائية وصولاً إلى الإدارة الجراحية للتشوهات العظمية الشديدة. إن فهم هذه الحالة هو الخطوة الأولى نحو ضمان صحة عظام طفلك ونموه السليم.
نحن نؤمن بأن كل طفل يستحق أفضل رعاية ممكنة، ولهذا السبب، يلتزم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، بتقديم أعلى مستويات الرعاية والخبرة في تشخيص وعلاج الكساح الغذائي، مع التركيز على استعادة وظيفة العظام وتحسين نوعية حياة الأطفال المصابين.
الأسباب وعوامل الخطر للكساح الغذائي
ينشأ الكساح الغذائي من نقص حاسم في توفر أو استخدام فيتامين د، أو الكالسيوم، أو الفوسفات، وهي كلها عناصر ضرورية لنمو العظام السليم. يؤدي هذا النقص إلى خلل في عملية التكلس العظمي (تكوين العظم من الغضاريف) وتلين العظام (تلين العظم).
الأشكال الأكثر شيوعا للكساح الغذائي
-
الكساح الناتج عن نقص فيتامين د:
- كان هذا النوع نادرًا في الدول المتقدمة بفضل تدعيم الحليب والأطعمة الأخرى بفيتامين د، لكنه عاود الظهور في مجموعات سكانية محددة معرضة للخطر.
- المجموعات السكانية عالية الخطورة:
- المهاجرون الآسيويون: خاصة ذوي البشرة الداكنة والذين يتعرضون لأشعة الشمس بشكل محدود، حيث أن صبغة الجلد الداكنة تقلل من إنتاج فيتامين د عند التعرض للشمس.
- الأشخاص ذوو العادات الغذائية الخاصة: بما في ذلك النباتيون الصارمون الذين لا يتناولون المكملات الغذائية، أو الذين يعانون من عدم تحمل اللاكتوز ويتجنبون منتجات الألبان المدعمة.
- الأطفال الخدج (المبتسرون): بسبب عدم كفاية مخزون فيتامين د عند الولادة والنمو السريع الذي يتطلب كميات أكبر من الفيتامينات والمعادن.
- مرضى متلازمات سوء الامتصاص: مثل الداء الزلاقي (السيلياك)، وأمراض الأمعاء الالتهابية، والتليف الكيسي، التي تعيق امتصاص الفيتامينات الذائبة في الدهون (بما في ذلك فيتامين د) والكالسيوم من الأمعاء.
- المرضى الذين يتلقون تغذية وريدية طويلة الأمد: بدون مكملات كافية من فيتامين د أو المعادن.
- الآلية المرضية (تبسيط): يؤدي نقص فيتامين د إلى انخفاض امتصاص الكالسيوم والفوسفات من الأمعاء، مما يسبب نقص الكالسيوم في الدم. يحفز هذا النقص الغدد جارات الدرقية (PTH) لزيادة إفراز هرمونها في محاولة لرفع مستوى الكالسيوم في الدم إلى المعدل الطبيعي. يؤدي ارتفاع هذا الهرمون إلى زيادة إفراز الفوسفات عن طريق الكلى وزيادة ارتشاف العظام (تكسير العظم لإطلاق الكالسيوم)، مما يزيد من تفاقم نقص تمعدن العظام.
-
الكساح الناتج عن نقص الكالسيوم:
- أقل شيوعًا من نقص فيتامين د، ولكنه يمكن أن يحدث مع تناول كميات قليلة جدًا من الكالسيوم.
- تتشابه أعراضه مع أعراض نقص فيتامين د، حيث أن نقص الكالسيوم الشديد يمكن أن يؤدي أيضًا إلى فرط نشاط الغدة جارات الدرقية الثانوي وخلل مماثل في العظام.
عوامل الخطر الأخرى
- الرضاعة الطبيعية الحصرية لفترة طويلة: دون مكملات فيتامين د للرضيع، خاصة إذا كانت الأم تعاني من نقص فيتامين د.
- قلة التعرض لأشعة الشمس: بسبب استخدام واقي الشمس بشكل مفرط، أو تغطية الجسم بالكامل، أو العيش في مناطق ذات شتاء طويل وقليل الشمس.
- بعض الأدوية: مثل مضادات الاختلاج (أدوية الصرع) التي قد تتداخل مع استقلاب فيتامين د.
- أمراض الكلى المزمنة: التي تؤثر على قدرة الجسم على تحويل فيتامين د إلى شكله النشط.
إن فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية والتشخيص المبكر. يشدد الأستاذ الدكتور محمد هطيف على أهمية التوعية الغذائية والفحص الدوري للأطفال المعرضين للخطر لضمان التدخل في الوقت المناسب.
التشريح والآثار على العظام
يغير الكساح الغذائي بشكل عميق التشريح الطبيعي للعظام والميكانيكا الحيوية للهيكل العظمي، مما يمهد الطريق لتشوهات عظمية تتطلب في كثير من الأحيان تصحيحًا جراحيًا. إن فهم هذه التغيرات أمر حيوي للتخطيط الجراحي الفعال.
صفيحة النمو (الفيزيس)
يحدث التغير التشريحي الأكثر وضوحًا في صفيحة النمو (الفيزيس)، وهي المنطقة المسؤولة عن النمو الطولي للعظام من خلال عملية التكلس العظمي. في الكساح، يوجد خلل أساسي في تمعدن مصفوفة الغضاريف في منطقة التكلس المؤقت. يؤدي هذا إلى:
* اتساع صفيحة النمو: تراكم مادة عظمية غير متمعدنة وخلايا غضروفية غير منظمة.
* التكويف والتآكل: عدم انتظام وتوسع في المشاشة (نهاية العظم)، مما يعطيها مظهرًا "مقعرًا" في الأشعة السينية.
* الضعف: يجعل هذا الخلل وعدم التمعدن صفيحة النمو ضعيفة ميكانيكيًا، وعرضة للإجهاد، ويساهم في تشوهات الزاوية.
العظام الطويلة
تتأثر العظام الطويلة، وخاصة تلك التي تنمو بسرعة وتتحمل الوزن، بشكل كبير:
* تشوهات الانحناء: هي الأكثر شيوعًا وأهمية سريريًا. يؤدي تلين العظام، جنبًا إلى جنب مع شد العضلات وقوى تحمل الوزن، إلى انحناء تدريجي.
* التقوس الساقي (Genu Varum): هو التشوه الأكثر شيوعًا، ويؤثر على الأطراف السفلية. يتضمن انحرافًا زاويًا نحو الداخل، غالبًا ما يكون ذروته في الجزء البعيد من عظم الفخذ أو الجزء القريب من عظم الساق، أو كليهما. هذا يحول المحور الميكانيكي نحو الداخل، مما يزيد الضغط على الجزء الداخلي من الركبة.
* الروحاء الساقية (Genu Valgum): أقل شيوعًا ولكنه يمكن أن يحدث أيضًا. هذا يحول المحور الميكانيكي نحو الخارج، مما يزيد الضغط على الجزء الخارجي من الركبة.
* تشريحيًا، يحدث الانحناء عادة في المشاشة، حيث يكون العظم أكثر نشاطًا وأضعف.
* الورك القفوي (Coxa Vara): انخفاض في زاوية عنق عظم الفخذ (أقل من 120 درجة) نتيجة لخلل التمعدن والتحميل غير الطبيعي عبر مفصل الورك. هذا يغير ميكانيكا مفصل الورك، مما يؤدي إلى مشية ترندلنبورغ (Trendelenburg gait) واحتمال الإصابة بالتهاب مفاصل الورك المبكر.
* الكسور المرضية والكسور الكاذبة (مناطق لوزر): العظام المتلينة، مع طبقاتها العظمية الواسعة وضعف تمعدنها، تكون أضعف ميكانيكيًا وأكثر عرضة للكسور من الرضوض البسيطة. مناطق لوزر هي مناطق من العظم غير المتمعدن تشبه كسور الإجهاد، وغالبًا ما توجد عموديًا على القشرة على جانب الضغط من العظام الطويلة المنحنية أو الحوض.
العمود الفقري
يمكن أن يؤثر الكساح أيضًا على الهيكل العظمي المحوري، مما يؤدي إلى:
* فقرات سمكة القد (Codfish Vertebrae): تكون الفقرات الضعيفة عرضة للانضغاط، مما يؤدي إلى تشوهات مقعرة ثنائية الجانب مع تمدد الأقراص الفقرية في الصفائح النهائية المتلينه.
* الجنف / الحداب: يمكن أن تحدث تشوهات في العمود الفقري، على الرغم من أنها أقل شيوعًا من تشوهات الأطراف، بسبب ضعف التمعدن ونقص التوتر العضلي.
التفاعل بين العضلات والعظام والمشية
يؤدي نقص التوتر العضلي، وهو سمة شائعة للكساح، إلى تفاقم التشوهات الهيكلية. يساهم ضعف عضلات الفخذ الباسطة والرباعية، بالإضافة إلى انحناء الأطراف السفلية والورك القفوي، في ظهور مشية متمايلة مميزة. هذه المشية غير الطبيعية تزيد من إجهاد العظام الضعيفة وصفائح النمو، مما قد يؤدي إلى تفاقم التشوهات.

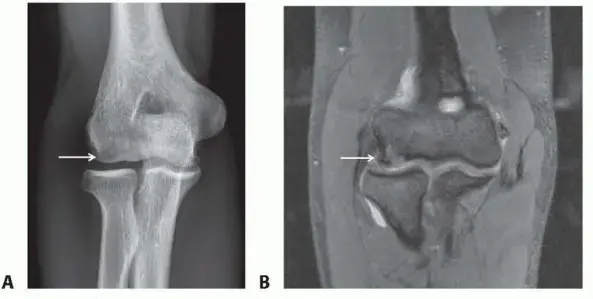
الشكل 1: صورة شعاعية توضح اتساع صفيحة النمو وتكويف المشاشة، وهي سمات مميزة للكساح الغذائي في عظم الكعبرة والزند البعيدين.
إن فهم هذه التغيرات التشريحية والميكانيكية الحيوية أمر بالغ الأهمية لجراح العظام. تهدف التدخلات الجراحية التي يجريها الأستاذ الدكتور محمد هطيف إلى استعادة المحاذاة الطبيعية، وتحسين المحور الميكانيكي، وتثبيت العظام الضعيفة، وتعزيز التعافي الوظيفي. يتطلب هذا تخطيطًا دقيقًا قبل الجراحة لتحديد ذروة التشوه واختيار قطع العظم التصحيحي المناسب أو تقنية تعديل النمو.

الشكل 2: صورة سريرية تظهر تقوسًا شديدًا في الساقين (Genu Varum) لطفل مصاب بالكساح الغذائي، مما يسلط الضوء على التشوه الزاوي الكبير في الطرف السفلي الذي قد يستدعي التصحيح الجراحي.
الأعراض والعلامات التشخيصية
الكساح الغذائي يظهر بمجموعة من الأعراض والعلامات التي تؤثر بشكل أساسي على الجهاز الهيكلي، ولكنها قد تشمل أيضًا الجهاز العضلي والأسنان. يمكن أن تختلف شدة هذه الأعراض حسب درجة النقص ومدة الإصابة.
الأعراض الظاهرة والفحص البدني
يمكن للطبيب المتخصص، مثل الأستاذ الدكتور محمد هطيف، ملاحظة العديد من العلامات المميزة للكساح خلال الفحص البدني:
- تضخم الوصلات الغضروفية الضلعية (مسبحة الكساح): وهو تضخم في منطقة التقاء الأضلاع بالقفص الصدري، يظهر على شكل عقد أو كتل صغيرة محسوسة، وذلك بسبب تضخم صفيحة النمو (الفيزيس).
- تشوهات الأطراف السفلية: وهي الأكثر شيوعًا وتأثيرًا بسبب تحمل الوزن:
- تقوس الركبتين (Genu Varum): حيث تتقوس الساقان إلى الخارج، مما يجعل الركبتين متباعدتين عند الوقوف.
- روحاء الركبتين (Genu Valgum): على العكس، تتقوس الساقان إلى الداخل، مما يجعل الركبتين متلامستين والقدمين متباعدتين.
- ضعف العضلات (Muscle Hypotonia): يساهم في ضعف عام واضطرابات في المشي، وقد يلاحظ الطفل مشية متمايلة تشبه مشية البط.
- مشاكل الأسنان: بما في ذلك نقص تنسج المينا (ضعف طبقة المينا الخارجية) وتأخر بزوغ الأسنان.
- الكسور المرضية: العظام المتلينه تكون أكثر عرضة للكسور حتى مع إصابات طفيفة. قد تظهر على شكل مناطق لوزر (Looser zones) أو كسور كاذبة، وهي عبارة عن مناطق غير متمعدنة في العظم.
- تشوهات الجمجمة: قد يلاحظ تضخم في الجبهة (frontal bossing) أو تأخر في انغلاق اليافوخ.
- قصر القامة: غالبًا ما يكون طول الأطفال المصابين أقل من النسبة المئوية الخامسة لعمرهم، مما يعكس الخلل في منطقة النمو العظمي.
العلامات الشعاعية (في الأشعة السينية)
تعد الأشعة السينية أداة تشخيصية حاسمة للكساح الغذائي، حيث تكشف عن التغيرات الهيكلية المميزة للعظام:
- اتساع وتكويف المشاشات: تظهر مناطق النمو في نهايات العظام (مثل الجزء البعيد من عظم الفخذ، والجزء القريب من عظم الساق، والجزء البعيد من عظم الكعبرة والزند) متسعة وغير منتظمة، وتبدو وكأنها "مقعرة" أو "متآكلة".
- الورك القفوي (Coxa Vara): انخفاض في الزاوية بين عنق عظم الفخذ وجسمه، مما يؤثر على ميكانيكا مفصل الورك.
- فقرات سمكة القد (Codfish Vertebrae): تظهر أجسام الفقرات في العمود الفقري بشكل مقعر ثنائي الجانب بسبب ضعف العظم وتمدد الأقراص الفقرية.
- تأخر نمو العظام: يعكس الخلل في المنطقة التضخمية من صفيحة النمو واتساع طبقات العظم غير المتمعدنة.
- مناطق لوزر (Looser Zones): تظهر على شكل شرائط عظمية غير متمعدنة وعمودية على قشرة العظم، وتشبه كسور الإجهاد.
من خلال الفحص الدقيق والتقييم الشعاعي، يمكن للأستاذ الدكتور محمد هطيف تشخيص الكساح الغذائي بدقة وتحديد مدى التشوهات العظمية، مما يمهد الطريق لخطة علاجية فعالة.
تشخيص الكساح الغذائي
يعتمد تشخيص الكساح الغذائي على مجموعة شاملة من الفحص السريري، والتقييم الشعاعي، والتحاليل المخبرية. هذه الأدوات مجتمعة تمنح الأستاذ الدكتور محمد هطيف صورة واضحة عن حالة طفلك وتوجه خيارات العلاج.
التحاليل المخبرية
تعتبر التحاليل المخبرية حجر الزاوية في تشخيص الكساح الغذائي وتحديد نوعه وشدته، ومراقبة استجابة الطفل للعلاج. تشمل النتائج المخبرية النموذجية ما يلي:
- مستوى الكالسيوم في الدم: غالبًا ما يكون منخفضًا إلى طبيعي (يتم الحفاظ عليه غالبًا بواسطة هرمون الغدة جارات الدرقية العالي).
- مستوى الفوسفات في الدم: عادة ما يكون منخفضًا (بسبب إفراز الكلى للفوسفات بوساطة هرمون الغدة جارات الدرقية).
- مستوى الفوسفاتاز القلوي (ALP): يكون مرتفعًا بشكل ملحوظ. هذا الإنزيم هو علامة على نشاط الخلايا البانية للعظم ودوران العظم، ويرتفع استجابة لضعف تمعدن العظام.
- مستوى 25-هيدروكسي فيتامين د [25(OH)D] في الدم: يكون منخفضًا بشكل كبير، وهو المؤشر الأكثر دقة لنقص فيتامين د في الجسم.
- مستوى هرمون الغدة جارات الدرقية (PTH): يكون مرتفعًا (فرط نشاط الغدة جارات الدرقية الثانوي)، في محاولة لتعويض نقص الكالسيوم.
مراحل التشخيص الشامل
- التاريخ المرضي المفصل: يقوم الأستاذ الدكتور محمد هطيف بجمع معلومات دقيقة حول النظام الغذائي للطفل، والتعرض لأشعة الشمس، والتاريخ الطبي للعائلة، وأي أمراض مزمنة قد تؤثر على امتصاص الفيتامينات والمعادن.
- الفحص البدني الدقيق: يتم البحث عن العلامات السريرية المميزة للكساح المذكورة سابقًا، مثل مسبحة الكساح، وتشوهات الأطراف، وضعف العضلات.
- الأشعة السينية للعظام: يتم إجراء أشعة سينية للعظام الطويلة (خاصة الركبتين والرسغين) والعمود الفقري للكشف عن التغيرات الهيكلية المميزة للكساح.
- التحاليل المخبرية: لتأكيد التشخيص وتحديد النقص المحدد.
من خلال هذا النهج التشخيصي المتكامل، يمكن للأستاذ الدكتور محمد هطيف تحديد الكساح الغذائي بدقة، ووضع خطة علاجية مخصصة تهدف إلى تصحيح النقص الأساسي ومعالجة أي تشوهات عظمية موجودة.
خيارات العلاج الجراحي وغير الجراحي
تعتمد إدارة الكساح الغذائي بشكل أساسي على تصحيح الخلل الأيضي الكامن. ومع ذلك، عندما لا يكون التصحيح الطبي وحده كافياً، أو عندما تستمر التشوهات الشديدة، يصبح التدخل الجراحي ضروريًا.
الإدارة غير الجراحية
تعد الإدارة غير الجراحية هي العلاج الأولي وغالبًا ما تكون العلاج النهائي لمعظم حالات الكساح الغذائي.
- دواعي الاستخدام:
- الكساح النشط مع تشوهات خفيفة: الأطفال الصغار الذين يعانون من تشوهات زاويّة خفيفة (مثل تقوس الركبتين أقل من 10-15 درجة) والتي يتوقع أن تزول تلقائيًا مع التصحيح الأيضي الكافي (مكملات فيتامين د والكالسيوم).
- عدم اكتمال نمو الهيكل العظمي: لدى الأطفال الذين لديهم صفائح نمو مفتوحة، هناك إمكانية كبيرة لإعادة تشكيل العظام والتصحيح التلقائي بمجرد تطبيع الاضطرابات الأيضية. المراقبة السريرية والشعاعية المنتظمة ضرورية.
- التشوهات المرنة: التشوهات التي يمكن تصحيحها يدويًا، مما يشير إلى تغيرات هيكلية أقل شدة.
- الجبائر: يمكن استخدامها للتشوهات المرنة الخفيفة إلى المتوسطة لتوجيه النمو وتشجيع التصحيح، خاصة في الأطراف السفلية. يعد التزام المريض عاملًا مهمًا.
- الكسور المرضية: العديد من الكسور المرضية منخفضة الطاقة في الكساح، بمجرد تحقيق السيطرة الأيضية، يمكن أن تلتئم بالإدارة المحافظة القياسية (الجبس، الجبائر) نظرًا لإمكانية الشفاء القوية للعظام المصابة بالكساح بمجرد تمعدنها بشكل كافٍ.
الإدارة الجراحية
تُخصص التدخلات الجراحية لظروف محددة حيث فشلت الأساليب غير الجراحية أو اعتبرت غير كافية. من الأهمية بمكان أن يتم إجراء جميع الإجراءات الجراحية لتشوهات الكساح بعد تحقيق السيطرة الأيضية الكافية لضمان التئام العظام بشكل صحيح ومنع تكرار التشوه. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تحديد التوقيت الأمثل لهذه التدخلات.
- دواعي الاستخدام:
- فشل العلاج الطبي: التشوهات التي تستمر أو تتفاقم على الرغم من التصحيح الأيضي المطول (عادة 6-12 شهرًا) والكافي.
- التشوهات الزاويّة الشديدة:
- تقوس الركبتين أو روحاء الركبتين التي تتجاوز 15-20 درجة، خاصة إذا كانت تؤدي إلى انحراف كبير في المحور الميكانيكي، أو ضعف وظيفي، أو ألم في المفاصل.
- التقوس المستمر الذي يؤثر على المشي، ويزيد من خطر السقوط، أو يسبب قلقًا جماليًا كبيرًا للمريض والعائلة.
- تفاوت كبير في طول الأطراف: ناتج عن اضطراب نمو غير متماثل أو إصابة سابقة غير متماثلة في صفيحة النمو.
- الورك القفوي المصحوب بأعراض: يؤدي إلى مشية ترندلنبورغ، أو ألم في الورك، أو قيود وظيفية كبيرة.
- الكسور المرضية غير المستقرة أو الملتئمة بشكل خاطئ: الكسور التي تفشل في الالتئام، أو تلتئم بمحاذاة غير مقبولة، أو معرضة لخطر كبير للانزياح على الرغم من التصحيح الأيضي.
- اكتمال نمو الهيكل العظمي مع تشوه متبقي: لدى المراهقين أو الشباب حيث لا يتوقع المزيد من التصحيح التلقائي، ويسبب التشوه ألمًا، أو قيودًا وظيفية، أو ضائقة جمالية.
- التشوهات التقدمية: على الرغم من استقرار السيطرة الأيضية، مما يشير إلى مشكلة هيكلية ثابتة.
موانع الإدارة الجراحية
- الكساح النشط غير المتحكم فيه: هذا هو مانع مطلق. الجراحة على العظام غير المتمعدنة تحمل خطرًا كبيرًا لضعف الالتئام، وعدم الالتئام، وفشل الأجهزة، وتكرار التشوه. يجب تحقيق الاستقرار الأيضي (تطبيع مستويات فيتامين د، الكالسيوم، الفوسفات، وهرمون الغدة جارات الدرقية، بالإضافة إلى انخفاض الفوسفاتاز القلوي) قبل الجراحة.
- الأمراض المصاحبة الطبية الشديدة: المرضى الذين يعانون من حالات طبية مصاحبة كبيرة تمنع التخدير الآمن والتدخل الجراحي.
- ضعف التزام المريض/العائلة: بالرعاية بعد الجراحة، بما في ذلك قيود تحمل الوزن، واستخدام الجبائر، والمراقبة الأيضية المستمرة.
- التشوهات الخفيفة التي لا تسبب أعراضًا: خاصة في الأطفال الصغار الذين لديهم صفائح نمو مفتوحة، حيث قد يؤدي العلاج التحفظي والنمو المستمر إلى تصحيح تلقائي.
مقارنة بين دواعي العلاج الجراحي وغير الجراحي لتشوهات الكساح
| الميزة | دواعي الإدارة غير الجراحية | دواعي الإدارة الجراحية |
|---|---|---|
| الحالة الأيضية | كساح نشط (العلاج قيد التنفيذ) | كساح متحكم فيه أيضيًا (مستقر لأكثر من 6 أشهر) |
| شدة التشوه | تشوهات زاويّة خفيفة (أقل من 10-15 درجة) | تشوهات زاويّة شديدة (أكثر من 15-20 درجة) |
| تطور التشوه | غير متقدم أو يتحسن مع العلاج الأيضي | متقدم على الرغم من السيطرة الأيضية |
| اكتمال نمو الهيكل العظمي | غير مكتمل النمو، إمكانية نمو كبيرة | مكتمل النمو مع تشوه متبقي؛ تشوه شديد في هيكل عظمي غير ناضج |
| التأثير الوظيفي | لا توجد أعراض، لا اضطراب كبير في المشي | اضطراب كبير في المشي، ألم، قيود وظيفية |
| الكسور | كسور مرضية مستقرة وغير منزاحة | كسور مرضية غير مستقرة، منزاحة، أو ملتئمة بشكل خاطئ |
| الالتزام | جيد بالجبائر والنظام الطبي | جيد بإعادة التأهيل بعد الجراحة والمتابعة |
| حالات خاصة | تفاوت طفيف في طول الأطراف، تشوهات القدم المرنة | الورك القفوي المصحوب بأعراض، تفاوت شديد في طول الأطراف |
التخطيط قبل الجراحة وتحديد وضعية المريض
يعد التخطيط الدقيق قبل الجراحة أمرًا بالغ الأهمية لتحقيق نتائج جراحية ناجحة للمرضى الذين يعانون من تشوهات الكساح. تتضمن هذه المرحلة تقييمًا شاملاً للحالة الأيضية للمريض، وتحليلًا شعاعيًا دقيقًا، واستراتيجية جراحية محددة، وتحديد وضعية المريض بعناية. يضمن الأستاذ الدكتور محمد هطيف اتباع هذه الخطوات بدقة لضمان أفضل النتائج.
تحسين السيطرة الأيضية
- متطلب إلزامي: يجب
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك