الساركوما العظمية الفخذية البعيدة عند الأطفال: دليل شامل للآباء والمرضى مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
الساركوما العظمية الفخذية للأطفال هي سرطان عظم عدواني يصيب غالبًا عظم الفخذ البعيد. يتضمن علاجها عادةً العلاج الكيميائي المسبق، يليه استئصال جراحي واسع للورم وإعادة بناء الطرف، مع متابعة دقيقة لضمان أفضل النتائج.
الخلاصة الطبية السريعة: الساركوما العظمية الفخذية للأطفال هي سرطان عظم عدواني يصيب غالبًا عظم الفخذ البعيد. يتضمن علاجها عادةً العلاج الكيميائي المسبق، يليه استئصال جراحي واسع للورم وإعادة بناء الطرف، مع متابعة دقيقة لضمان أفضل النتائج.
مقدمة عن الساركوما العظمية الفخذية البعيدة عند الأطفال
تُعد الساركوما العظمية (Osteosarcoma) من أكثر أنواع سرطانات العظام الأولية شيوعًا، وتصيب غالبًا الأطفال والمراهقين. وهي ورم عدواني ينشأ في الخلايا التي تشكل العظام، وتحديدًا في مناطق النمو السريع للعظام، مثل الطرف البعيد لعظم الفخذ (القريب من الركبة) أو الطرف القريب لعظم الساق أو العضد. يمكن أن يكون تشخيص هذا المرض مخيفًا جدًا للعائلات، ولكن مع التقدم الكبير في الطب، أصبحت خيارات العلاج أكثر فعالية، مما يوفر أملًا كبيرًا في الشفاء والعودة إلى حياة طبيعية قدر الإمكان.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة ومبسطة للآباء والمرضى حول الساركوما العظمية الفخذية البعيدة عند الأطفال، بدءًا من فهم المرض وأعراضه وصولًا إلى خيارات التشخيص والعلاج المتاحة. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، من أبرز الخبراء في هذا المجال، حيث يقدم رعاية متكاملة ومتخصصة لمرضى أورام العظام، مع التركيز على أحدث التقنيات الجراحية والعلاجية لضمان أفضل النتائج الممكنة. نؤكد أن الفهم الجيد للمرض والتعاون مع فريق طبي متخصص هما مفتاح النجاح في رحلة العلاج.
التشريح الأساسي لعظم الفخذ والركبة
لفهم الساركوما العظمية الفخذية البعيدة، من المهم أن يكون لدينا تصور مبسط عن تشريح عظم الفخذ والركبة. عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويمتد من الورك إلى الركبة. الجزء البعيد من عظم الفخذ هو الطرف السفلي منه، والذي يشكل الجزء العلوي من مفصل الركبة.
- المشاشة (Epiphysis): هي نهاية العظم، وتتكون من غضروف مفصلي يسمح للعظم بالتحرك بسلاسة داخل المفصل.
- الصفيحة المشاشية (Growth Plate): تُعرف أيضًا باسم صفيحة النمو، وهي منطقة من الغضروف تقع بين المشاشة والكردوس. هذه الصفيحة مسؤولة عن نمو العظم في الطول خلال فترة الطفولة والمراهقة. تُعد هذه المنطقة موقعًا شائعًا جدًا لنشأة الساركوما العظمية بسبب النشاط الخلوي العالي فيها.
- الكردوس (Metaphysis): هي المنطقة الواسعة من العظم بين المشاشة والجسم الرئيسي للعظم (الجذع). هذه المنطقة غنية بالأوعية الدموية وتُعد موقعًا رئيسيًا لنشأة الساركوما العظمية، خاصة في عظم الفخذ البعيد.
- الجذع (Diaphysis): هو الجزء الطويل الأسطواني من العظم.
- الركبة: مفصل معقد يربط عظم الفخذ بالساق (عظم الظنبوب) وعظم الرضفة (الصابونة). يتميز بوجود أربطة قوية (مثل الرباط الصليبي الأمامي والخلفي، والأربطة الجانبية) التي توفر الاستقرار، وغضاريف (مثل الغضاريف الهلالية) التي تعمل كوسائد لامتصاص الصدمات.
تنشأ الساركوما العظمية الفخذية البعيدة عادةً في منطقة الكردوس أو المشاشة البعيدة لعظم الفخذ، بالقرب من الركبة، مما يجعلها تؤثر بشكل كبير على وظيفة المفصل والقدرة على الحركة. يؤكد الأستاذ الدكتور محمد هطيف على أهمية الفهم الدقيق للتشريح لتحديد مدى انتشار الورم وتخطيط الجراحة بدقة لضمان استئصال كامل مع الحفاظ على وظيفة الطرف قدر الإمكان.
الأسباب وعوامل الخطر للساركوما العظمية
حتى الآن، لا يزال السبب الدقيق للساركوما العظمية غير معروف في غالبية الحالات. ومع ذلك، هناك بعض العوامل التي قد تزيد من خطر الإصابة، على الرغم من أن معظم الأطفال المصابين لا يمتلكون أيًا من هذه العوامل. من المهم الإشارة إلى أن الإصابة بالساركوما العظمية ليست نتيجة لخطأ ارتكبه المريض أو الوالدان، وهي ليست مرضًا معديًا.
عوامل الخطر المحتملة تشمل:
- النمو السريع للعظام: تُعد الساركوما العظمية أكثر شيوعًا خلال فترات النمو السريع في مرحلة المراهقة، وهذا يفسر سبب شيوعها في الأطفال والمراهقين، وخاصة الذكور.
- التعرض السابق للإشعاع: الأطفال الذين تلقوا علاجًا إشعاعيًا سابقًا لأمراض سرطانية أخرى يكونون أكثر عرضة للإصابة بالساركوما العظمية في المنطقة المعالجة.
-
بعض المتلازمات الوراثية النادرة:
- متلازمة لي-فراوميني (Li-Fraumeni syndrome): وهي حالة وراثية نادرة تزيد من خطر الإصابة بأنواع مختلفة من السرطان، بما في ذلك الساركوما العظمية.
- الورم الأرومي الشبكي الوراثي (Hereditary Retinoblastoma): الأطفال الذين يعانون من هذا النوع من سرطان العين يكونون أكثر عرضة للإصابة بالساركوما العظمية، خاصة إذا تم علاجهم بالإشعاع.
- متلازمة روثموند-تومسون (Rothmund-Thomson syndrome): اضطراب وراثي نادر يؤثر على الجلد والعظام ويزيد من خطر الإصابة بالساركوما العظمية.
- أمراض العظام الحميدة السابقة: في حالات نادرة جدًا، يمكن أن تتطور بعض أمراض العظام الحميدة، مثل الأورام الغضروفية المتعددة (Multiple Hereditary Exostoses) أو مرض باجيت (Paget's disease of bone) في كبار السن، إلى ساركوما عظمية.
يؤكد الأستاذ الدكتور محمد هطيف أن وجود عامل خطر لا يعني بالضرورة الإصابة بالمرض، وأن العديد من المرضى المصابين بالساركوما العظمية لا يمتلكون أيًا من عوامل الخطر المعروفة. الأهم هو الانتباه للأعراض والبحث عن التشخيص المبكر.
الأعراض والعلامات التحذيرية للساركوما العظمية
تتطور أعراض الساركوما العظمية عادةً بشكل تدريجي، وقد تُشبه في البداية أعراضًا لأمراض عظمية حميدة أو إصابات رياضية. ومع ذلك، من المهم جدًا الانتباه إلى العلامات التحذيرية، خاصة إذا كانت الأعراض مستمرة أو تتفاقم. في حالة المريض البالغ من العمر 14 عامًا الذي نناقش حالته، كانت الأعراض واضحة ومتقدمة:
الألم المستمر والمتفاقم
- البداية التدريجية: غالبًا ما يبدأ الألم بشكل خفيف ومتقطع، وقد يُربط بالنشاط البدني أو الرياضة. في حالتنا، بدأ الألم في الركبة اليسرى والفخذ السفلي قبل 5 أشهر من التشخيص.
- التفاقم الليلي: من السمات المميزة لألم أورام العظام هو تفاقمه بشكل ملحوظ في الليل، حتى أثناء الراحة، وقد لا يستجيب للمسكنات العادية التي تُصرف بدون وصفة طبية.
- الألم المستمر: مع تقدم الورم، يصبح الألم مستمرًا وشديدًا، مما يؤثر على جودة حياة المريض وقدرته على النوم والقيام بالأنشطة اليومية.
وجود كتلة أو تورم
- ظهور تدريجي: قد يلاحظ المريض أو والديه وجود كتلة صلبة ومتنامية ببطء فوق الركبة أو في المنطقة المصابة. في حالتنا، أصبحت الكتلة أكثر بروزًا في الأسابيع الأربعة إلى الستة الأخيرة.
- الحجم والموقع: يمكن أن تكون الكتلة مرئية أو ملموسة، وعادة ما تكون ثابتة على العظم الأساسي. في المريض، كانت الكتلة ظاهرة فوق الجزء البعيد من الفخذ الأيسر، بحجم حوالي 8 × 6 سم.
- الدفء والاحمرار: قد تبدو البشرة فوق الكتلة مشدودة ودافئة قليلًا، وقد تظهر عليها أوردة بارزة.
صعوبة في الحركة والعرج
- العرج (Antalgic Gait): بسبب الألم والتورم، قد يبدأ المريض في العرج أو المشي بطريقة لتجنب تحميل الوزن على الطرف المصاب.
- تقييد حركة المفصل: قد يصبح تحريك مفصل الركبة مؤلمًا ومحدودًا، سواء كان ذلك بالحركة النشطة (بواسطة المريض) أو السلبية (بواسطة الفاحص).
- تراجع الأداء الرياضي: غالبًا ما يلاحظ الآباء تراجعًا في أداء الطفل الرياضي أو تردده في المشاركة في الأنشطة بسبب الألم.
غياب الأعراض الجهازية
على عكس بعض أنواع السرطان الأخرى، لا تُسبب الساركوما العظمية عادةً أعراضًا جهازية مثل الحمى، فقدان الوزن غير المبرر، أو التعرق الليلي في المراحل المبكرة، ما لم يكن هناك انتشار واسع للمرض.
يُشدد الأستاذ الدكتور محمد هطيف على أن أي ألم عظمي مستمر أو كتلة غير مبررة، خاصة عند الأطفال والمراهقين، يجب أن تُؤخذ على محمل الجد وتستدعي استشارة طبيب متخصص في جراحة العظام لتقييمها بشكل عاجل. التشخيص المبكر هو مفتاح العلاج الناجح.
التشخيص الدقيق للساركوما العظمية
تُعد عملية التشخيص الشاملة والدقيقة حجر الزاوية في وضع خطة علاج فعالة للساركوما العظمية. يعتمد التشخيص على مزيج من الفحص السريري، والتصوير المتقدم، وأخذ عينة من الأنسجة (الخزعة). يتطلب هذا النهج فريقًا متعدد التخصصات يضم جراحي العظام المتخصصين في الأورام، وأخصائيي الأشعة، وأخصائيي علم الأمراض، وأطباء الأورام. في صنعاء، يقود الأستاذ الدكتور محمد هطيف هذا الفريق لضمان حصول المرضى على أعلى مستويات الرعاية التشخيصية.
الفحص السريري
يبدأ الأستاذ الدكتور محمد هطيف بتقييم شامل للمريض، بما في ذلك:
*
التاريخ المرضي:
جمع معلومات مفصلة عن بداية الأعراض وتطورها، والتاريخ الطبي السابق، والتاريخ العائلي للأمراض.
*
الفحص العام:
تقييم الحالة الصحية العامة للمريض، وملاحظة أي علامات للعرج أو عدم الراحة.
*
الفحص الموضعي للطرف المصاب:
*
المعاينة:
البحث عن أي تورم مرئي، احمرار، أو أوردة بارزة.
*
الجس:
تحديد حجم الكتلة، قوامها (صلبة، ثابتة على العظم)، مدى إحساسها بالألم، ودرجة حرارة الجلد فوقها.
*
تقييم حركة المفصل:
قياس مدى حركة مفصل الركبة، وملاحظة أي قيود أو ألم أثناء الحركة.
*
التقييم العصبي الوعائي:
التأكد من سلامة الأعصاب والأوعية الدموية في الطرف المصاب.
التصوير المتقدم
تُعد تقنيات التصوير ضرورية لتحديد موقع الورم وحجمه ومدى انتشاره محليًا وبعيدًا.
الأشعة السينية (X-rays)
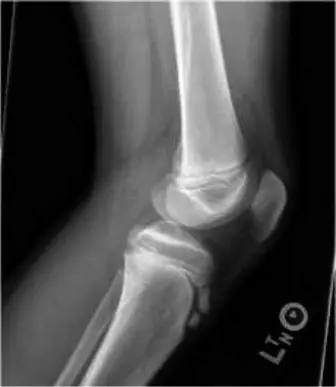
هي الخطوة الأولى في التصوير. في حالة الساركوما العظمية، تُظهر الأشعة السينية علامات مميزة:
*
آفة عدوانية:
تظهر منطقة من تدمير العظم (آفة حالّة) وأخرى من تكوين عظم جديد غير طبيعي (آفة مُصلّبة) في الكردوس البعيد لعظم الفخذ.
*
تدمير القشرة العظمية:
يمكن رؤية تآكل أو اختراق في الطبقة الخارجية للعظم.
*
تفاعل السمحاق (Periosteal Reaction):
علامة على نمو العظم السريع وغير المنتظم بواسطة الورم، مثل "تفاعل شعاع الشمس" (Sunburst pattern) أو "مثلث كودمان" (Codman's triangle).
*
كتلة الأنسجة الرخوة:
غالبًا ما تُظهر الأشعة السينية كتلة مصاحبة في الأنسجة الرخوة المحيطة بالعظم.
التصوير بالرنين المغناطيسي (MRI)
يُعد التصوير بالرنين المغناطيسي هو المعيار الذهبي للتقييم الموضعي للورم. يوفر صورًا مفصلة للأنسجة الرخوة والعظم، ويُستخدم لـ:
*
تحديد الامتداد داخل العظم:
يُظهر مدى انتشار الورم داخل نخاع العظم.
*
تقييم انتشار الأنسجة الرخوة:
يحدد حجم الكتلة خارج العظم وعلاقتها بالهياكل الحيوية مثل الأوعية الدموية والأعصاب (الحزمة الوعائية العصبية المأبضية).
*
البحث عن بؤر ورمية ثانوية (Skip Lesions):
بؤر ورمية صغيرة منفصلة عن الورم الرئيسي في نفس العظم.
*
تخطيط الجراحة:
يُستخدم لتقدير طول العظم الذي يجب استئصاله لضمان هوامش جراحية آمنة.
التصوير المقطعي المحوسب (CT) للصدر والبطن والحوض
يُجرى التصوير المقطعي المحوسب لتقييم انتشار المرض إلى الأعضاء البعيدة (النقائل)، حيث تُعد الرئتان الموقع الأكثر شيوعًا لانتشار الساركوما العظمية. في حالة المريض، كشف التصوير المقطعي للصدر عن وجود عقيدات رئوية متعددة ثنائية الجانب، مما يشير بقوة إلى وجود نقائل.
مسح العظام بالنظائر المشعة (Technetium-99m Bone Scintigraphy)
يُستخدم هذا الفحص لتحديد مدى انتشار الورم في العظام الأخرى في الجسم، وللبحث عن أي بؤر ورمية ثانوية في العظام البعيدة.
الخزعة (Biopsy)
تُعد الخزعة هي الخطوة الحاسمة لتأكيد التشخيص النسيجي وتحديد نوع الورم ودرجته.
*
أهمية الخزعة الموجهة:
يجب أن تُجرى الخزعة بواسطة فريق جراحة العظام المتخصص في الأورام، مثل الأستاذ الدكتور محمد هطيف، أو بالتشاور الوثيق معه. يتم توجيه الخزعة غالبًا باستخدام التصوير المقطعي المحوسب لضمان أخذ عينة دقيقة من الورم.
*
مسار الخزعة:
يُخطط لمسار شق الخزعة بعناية ليكون طوليًا، بحيث يمكن استئصاله بالكامل مع الورم أثناء الجراحة النهائية. هذا يقلل من خطر انتشار الخلايا السرطانية على طول مسار الخزعة.
*
التحليل النسيجي:
يُرسل نسيج الخزعة إلى أخصائي علم الأمراض لتحليله تحت المجهر. في حالة الساركوما العظمية، تُظهر الخلايا السرطانية إنتاج عظم غير ناضج (عظم ورمي)، مما يؤكد التشخيص.
التشخيص التفريقي
عند مواجهة كتلة عظمية مؤلمة وسريعة النمو لدى مراهق، يجب على الأطباء النظر في عدة تشخيصات محتملة. يُقدم الأستاذ الدكتور محمد هطيف وفريقه تقييمًا دقيقًا لتمييز الساركوما العظمية عن الحالات الأخرى، والتي قد تشمل:
| الميزة | الساركوما العظمية (عالية الدرجة) | ساركوما إيوينج | التهاب العظم والنقي القيحي الحاد (AHO) | الساركوما الغضروفية (أولية) |
|---|---|---|---|---|
| العمر النموذجي | ثنائي النمط: 10-25 سنة، >60 سنة (أولية) | 5-25 سنة | أي عمر، أكثر شيوعًا في الأطفال (<10 سنوات) | >40 سنة، نادر في المراهقين |
| الموقع الشائع | كردوس العظام الطويلة (فخذ بعيد، قصبة قريبة، عضد قريب) | جذع/كردوس العظام الطويلة، العظام المسطحة (الحوض، الأضلاع) | كردوس العظام الطويلة (مثل الفخذ البعيد) | العظام المسطحة (الحوض، الكتف)، فخذ/عضد قريب (ثانوية) |
| طبيعة الألم | عميق، مؤلم، ليلي، متفاقم؛ قد يكون موضعيًا | موضعي، شديد، سريع التقدم؛ غالبًا مع أعراض جهازية | بداية حادة، ألم موضعي شديد؛ حمى، قشعريرة، مرض جهازي | خفي، ألم خفيف؛ قد يتفاقم ليلًا |
| الكتلة الملموسة | صلبة، ثابتة، مؤلمة؛ سريعة النمو | مؤلمة، سريعة النمو؛ غالبًا ما يكون مكون الأنسجة الرخوة أكبر | مؤلمة، دافئة، حمراء، متورمة؛ كتلة أقل تميزًا | صلبة، مفصصة، غالبًا بطيئة النمو؛ ألم أقل |
| الأعراض الجهازية | نادرة عند التقديم (ما لم يكن هناك نقائل)، صحة عامة جيدة | شائعة: حمى، فقدان وزن، ارتفاع ESR/CRP، فقر دم، وهن | بارزة: حمى (>38.5 درجة مئوية)، قشعريرة، وهن، ارتفاع ESR/CRP، كريات بيضاء | غائبة عمومًا ما لم تكن متقدمة أو كبيرة |
| نتائج الأشعة السينية | مختلطة حالّة/مُصلّبة، تفاعل سمحاق عدواني (شعاع الشمس، مثلث كودمان)، تدمير القشرة، كتلة كبيرة في الأنسجة الرخوة | آفة حالّة متخللة، تفاعل سمحاق "قشر البصل" (صفائحي)، كتلة كبيرة في الأنسجة الرخوة | مبكر: تورم خفيف في الأنسجة الرخوة، ارتفاع السمحاق. لاحقًا: شفوفية بؤرية، تآكل القشرة، عظم محيطي، عظم ميت | تكلسات نقطية/متكتلة (تكلس الفشار)، تآكل باطن العظم، سماكة القشرة، كتلة في الأنسجة الرخوة |
| نتائج الرنين المغناطيسي | T1/T2 غير متجانس، مكون داخل/خارج العظم، بؤر ورمية ثانوية، تأثر وعائي عصبي | كتلة كبيرة في الأنسجة الرخوة، مكون داخل النخاع، وذمة نخاعية، تفاعل سمحاق؛ قد تحاكي التهاب العظم والنقي | وذمة نخاعية، خراجات تحت السمحاق/داخل القشرة، جيوب ناسورية، تكوين عظم تفاعلي؛ قد تُظهر تعزيزًا | كتل مفصصة بإشارة عالية على T2 (مصفوفة غضروفية)، نمط تعزيز مميز |
| علامات المختبر | ارتفاع ALP (في 50-70% من الحالات)، LDH؛ WCC، CRP طبيعية عادةً | ارتفاع ESR/CRP، كريات بيضاء، فقر دم؛ قد يرتفع LDH | ارتفاع ملحوظ في ESR/CRP، كريات بيضاء، مزارع دم إيجابية (في 50%) | طبيعية عادةً. قد يرتفع ALP قليلًا إذا كان هناك إعادة تشكيل للعظم. |
| علم الأمراض النسيجي | إنتاج عظم ورمي خبيث بواسطة خلايا لحمية متعددة الأشكال؛ تكوين عظم مباشر بواسطة خلايا الورم | ورم الخلايا المستديرة الزرقاء الصغيرة؛ كيمياء نسيجية مناعية إيجابية لـ CD99 (MIC2) | خلايا التهابية، نخر، مستعمرات بكتيرية؛ لا توجد خلايا خبيثة | إنتاج غضروف خبيث بواسطة خلايا غضروفية غير نمطية؛ لا يوجد عظم ورمي خبيث |
من خلال هذه التقييمات الشاملة، يمكن للأستاذ الدكتور محمد هطيف وفريقه في صنعاء الوصول إلى تشخيص دقيق، وهو ما يُمثل الخطوة الأولى والأساسية نحو خطة علاج ناجحة.
خيارات العلاج المتاحة للساركوما العظمية
يتطلب علاج الساركوما العظمية نهجًا متعدد التخصصات يشمل جراحة العظام والأورام، طب الأورام، العلاج الإشعاعي، الأشعة التشخيصية والتدخلية، وعلم الأمراض. نظرًا لعدوانية الورم واحتمال انتشاره، تُعد خطة العلاج معقدة وتُصمم خصيصًا لكل مريض. يؤكد الأستاذ الدكتور محمد هطيف أن الهدف الرئيسي هو استئصال الورم بالكامل مع الحفاظ على وظيفة الطرف قدر الإمكان، بالإضافة إلى علاج أي انتشار محتمل للمرض في الجسم.
العلاج الكيميائي المساعد (Neoadjuvant Chemotherapy)
الخطوة الأولى في علاج الساركوما العظمية هي العلاج الكيميائي الذي يُعطى قبل الجراحة (العلاج الكيميائي المساعد). لهذه الاستراتيجية عدة أهداف حيوية:
1.
تقليص حجم الورم:
يهدف إلى تقليل حجم الورم، مما قد يجعل الاستئصال الجراحي أسهل وأكثر أمانًا، ويُحسن من فرص الحفاظ على الطرف.
2.
علاج النقائل المجهرية:
يُعالج أي انتشار غير مرئي للخلايا السرطانية في الجسم، مما يُحسن من معدلات البقاء على قيد الحياة بشكل عام.
3.
تقييم استجابة الورم:
يُقيم مدى استجابة الورم للعلاج الكيميائي، وهو مؤشر مهم للتشخيص المستقبلي (الاستجابة الجيدة، أي نخر أكثر من 90% من الورم، يرتبط بتحسن البقاء على قيد الحياة).
يتلقى المريض عادةً عدة دورات من العلاج الكيميائي باستخدام أدوية قوية مثل الميثوتريكسات، الدوكسوروبيسين، والسيسبلاتين. بعد هذه الفترة، يُعاد تقييم الورم بالتصوير بالرنين المغناطيسي لتحديد مدى استجابته وتخطيط الجراحة.
اتخاذ القرار الجراحي: الحفاظ على الطرف مقابل البتر
بعد العلاج الكيميائي المساعد، يُناقش الفريق الطبي خيارات الجراحة. القرار بين الحفاظ على الطرف (Limb Salvage) أو البتر (Amputation) هو قرار معقد يتأثر بعدة عوامل، ويُتخذ بالتشاور مع المريض وعائلته. في حالة المريض البالغ من العمر 14 عامًا، تم اختيار الحفاظ على الطرف لعدة أسباب:
- إمكانية تحقيق هوامش جراحية واسعة: أظهر التصوير بعد العلاج الكيميائي أنه يمكن استئصال الورم بالكامل مع هامش أمان كافٍ من الأنسجة السليمة (2-3 سم) حول الورم، خاصة حول الحزمة الوعائية العصبية التي لم تُغلف بالورم.
- سلامة الحزمة الوعائية العصبية: كانت الحزمة الوعائية العصبية المأبضية مجاورة للورم فقط ولم تُغزَ، مما يعني إمكانية فصلها وحمايتها بأمان أثناء الجراحة.
- الحفاظ على الوظيفة: يوفر الحفاظ على الطرف إمكانية الاحتفاظ بطرف وظيفي، وهو أمر بالغ الأهمية لمريض شاب ونشط.
- تفضيل المريض والعائلة: بعد استشارة شاملة حول المخاطر والفوائد، اختارت العائلة الحفاظ على الطرف، مع فهم الحاجة إلى علاج إضافي لأي نقائل.
متى يُفضل البتر؟
قد يكون البتر ضروريًا في الحالات التالية:
* عدم القدرة على تحقيق هوامش ورمية كافية (مثل انتشار الورم إلى هياكل وعائية عصبية حيوية لا يمكن استئصالها وإعادة بنائها).
* حدوث كسر مرضي يجعل إعادة البناء المستقرة مستحيلة أو يزيد من خطر تكرار الورم محليًا.
* تلوث داخل المفصل لا يمكن استئصاله بالكامل.
* التهاب شديد أو فقدان كبير للأنسجة الرخوة.
* فشل العلاج الكيميائي المساعد وتقدم الورم بشكل كبير.
تصنيف الورم (نظام Enneking لتصنيف ساركوما الجهاز العضلي الهيكلي)
يُستخدم نظام Enneking لتصنيف أورام الجهاز العضلي الهيكلي لتحديد مرحلة الورم، وهو أمر بالغ الأهمية للتكهن وتخطيط العلاج العام.
*
الدرجة (G):
G2 (عالية الدرجة)، تم تأكيدها بالخزعة.
*
الموقع (T):
T2 (خارج الحيز)، حيث اخترق الورم القشرة العظمية وله مكون واسع خارج العظم.
*
النقائل (M):
M1 (نقائل بعيدة)، وجود عقيدات رئوية ثنائية الجانب.
وبالتالي، تم تصنيف الساركوما العظمية للمريض على أنها المرحلة الثالثة (G2, T2, M1) بعد اكتشاف نقائل الرئة. يبقى الهدف الجراحي الفوري هو السيطرة المحلية على الورم بهوامش واسعة، بغ
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك