الدليل الشامل لمرض الجنف الغامض عند الأطفال الأعراض والتشخيص وطرق العلاج الحديثة
الخلاصة الطبية
الجنف الغامض عند الأطفال هو انحناء غير طبيعي في العمود الفقري يظهر بين سن 4 و 10 سنوات. يتسم بتطوره السريع ويحتاج لتدخل مبكر. يشمل العلاج المراقبة الدورية، استخدام الدعامات الطبية، أو التدخل الجراحي بتقنية قضبان النمو المزدوجة للحالات المتقدمة.
الخلاصة الطبية السريعة: الجنف الغامض عند الأطفال هو انحناء غير طبيعي في العمود الفقري يظهر بين سن 4 و 10 سنوات. يتسم بتطوره السريع ويحتاج لتدخل مبكر. يشمل العلاج المراقبة الدورية، استخدام الدعامات الطبية، أو التدخل الجراحي بتقنية قضبان النمو المزدوجة للحالات المتقدمة.
مقدمة شاملة عن الجنف الغامض عند الأطفال
يُعد تشخيص إصابة طفلك بانحناء في العمود الفقري لحظة مليئة بالقلق والتساؤلات لأي أب أو أم. يُعرف الجنف الغامض عند الأطفال (Juvenile Idiopathic Scoliosis) بأنه تشوه وانحناء في العمود الفقري يظهر لدى الأطفال الذين تتراوح أعمارهم بين 4 و 10 سنوات. وعلى الرغم من أن أنماط الانحناء قد تتعدد، إلا أن التحدب في المنطقة الصدرية غالباً ما يتجه نحو اليمين، وهو ما يشبه إلى حد كبير الجنف الذي يظهر لدى المراهقين.
ومع ذلك، تختلف الطبيعة التطورية لهذا المرض عند الأطفال الصغار بشكل جذري عن المراهقين؛ حيث يُعتبر الجنف في هذه المرحلة العمرية أكثر شراسة وسرعة في التطور. تشير الدراسات الطبية المرجعية إلى أن 67% من المرضى الذين يتم تشخيصهم قبل سن العاشرة يعانون من تدهور ملحوظ في زاوية الانحناء. والأكثر أهمية من ذلك، أن خطر تطور الانحناء وزيادته يصل إلى نسبة 100% لدى الأطفال أقل من 10 سنوات إذا كانت زاوية الانحناء الأولية تتجاوز 20 درجة. هذا التطور السريع يحتم على الأهل والأطباء تبني نهج استباقي ويقظ للغاية في المراقبة السريرية والتدخل العلاجي المبكر.
ميكانيكا نمو العمود الفقري عند الأطفال
لفهم كيفية علاج الجنف، يجب أولاً فهم كيف ينمو العمود الفقري للطفل. يعتبر فهم الميكانيكا الحيوية لنمو العمود الفقري أمراً بالغ الأهمية عند التخطيط لأي تدخل جراحي أو تحفظي في هذه الفئة العمرية.
خلال السنوات الخمس الأولى من حياة الطفل، ينمو العمود الفقري بمعدل سريع جداً يتجاوز 2 سنتيمتر سنوياً. بين سن الخامسة والعاشرة، تتباطأ سرعة النمو هذه لتصل إلى حوالي 0.9 سنتيمتر سنوياً، قبل أن تتسارع مرة أخرى لتصل إلى 1.8 سنتيمتر سنوياً خلال طفرة النمو في مرحلة البلوغ.

هذا النمو المستمر هو ما يجعل علاج الجنف في هذه المرحلة تحدياً طبياً يتطلب استراتيجيات تحافظ على قدرة الطفل على النمو بشكل طبيعي مع تصحيح الانحناء في الوقت ذاته.
التقييم السريري والفحوصات الطبية الدقيقة
يجب أن يمتد التقييم السريري للطفل المصاب بالجنف الغامض إلى ما هو أبعد من مجرد قياس زاوية الانحناء باستخدام مقياس الجنف (Scoliometer) أو صور الأشعة السينية العادية. يُعد تقييم المحور العصبي بأكمله مكوناً حاسماً في عملية التشخيص.
أظهرت الأبحاث الطبية الحديثة وجود نسبة عالية ومقلقة من تشوهات المحور العصبي لدى الأطفال أقل من 11 عاماً الذين يعانون من الجنف. في إحدى الدراسات البارزة، تبين أن 26.7% من المرضى الذين احتاجوا إلى تدخل جراحي كانوا يعانون من تشوهات كامنة ظهرت فقط في التصوير بالرنين المغناطيسي (MRI)، مثل:
* تكيس النخاع الشوكي (Syringomyelia).
* تشوهات خياري (Chiari Malformations).
* متلازمة الحبل الشوكي المربوط (Tethered Cord Syndrome).
حدث هذا على الرغم من أن هؤلاء الأطفال بدوا طبيعيين تماماً من الناحية العصبية أثناء الفحص السريري القياسي. لذلك، يوصى بشدة بإجراء تقييم روتيني باستخدام الرنين المغناطيسي لكامل المحور العصبي كجزء لا يتجزأ من الفحص قبل الجراحة لأي مريض يعاني من الجنف الغامض.
العلامات التحذيرية التي تستدعي تدخلا عاجلا
في حين أن هناك بعض النقاش حول الضرورة المطلقة لإجراء الرنين المغناطيسي الروتيني في الحالات الخفيفة التي لا تظهر عليها أعراض، إلا أن هناك إجماعاً عالمياً بين جراحي العمود الفقري على أن وجود عوامل سريرية معينة (علامات تحذيرية حمراء) يفرض إجراء تقييم شامل وفوري بالرنين المغناطيسي. تشمل هذه العوامل:
- وجود آلام شديدة وغير مبررة في الظهر.
- تطور سريع وغير نمطي في زاوية الانحناء.
- وجود تشوه أو انحناء في الجانب الأيسر من الصدر (والذي يرتبط بارتفاع احتمالية الإصابة بتكيس النخاع).
- أي تشوهات عصبية، وتحديداً تغير أو غياب ردود الفعل الانعكاسية السطحية في البطن.
- أي دليل على وجود خلل في وظائف الأمعاء أو المثانة (صعوبة التحكم في الإخراج).
- تشوهات في القدمين، مثل القدم الجوفاء في جانب واحد.
العلاج التحفظي والمراقبة الطبية
على الرغم من الاحتمالية العالية لتطور المرض والحاجة النهائية للجراحة، إلا أن الإدارة الأولية للجنف الغامض عند الأطفال تتبع مبادئ توجيهية مشابهة لتلك المستخدمة في جنف المراهقين، ولكن مع حساسية أعلى للتدخل المبكر.
بروتوكولات المراقبة الدورية
بالنسبة للانحناءات التي تقل عن 20 درجة، يُعد خيار المراقبة التحفظية هو الإجراء الأساسي الموصى به. يتضمن ذلك فحصاً سريرياً دقيقاً وإجراء صور أشعة سينية للعمود الفقري بالكامل (من الأمام والخلف والجانب) على فترات تتراوح بين 4 إلى 6 أشهر.
التدخل باستخدام الدعامات الطبية
إذا ظهر دليل على تطور الانحناء في صور الأشعة (والذي يُعرّف بأنه تغيير موثق يتراوح بين 5 إلى 7 درجات بين التقييمات المتتالية)، فإن ذلك يستدعي البدء الفوري في العلاج باستخدام الدعامة الطبية (Brace). إذا ظل الانحناء مستقراً، تستمر المراقبة حتى يصل الطفل إلى مرحلة النضج الهيكلي.
تاريخياً، كانت دعامة ميلووكي (Milwaukee Brace) هي المعيار الذهبي للعلاج، ويرجع ذلك أساساً إلى أنها تتجنب قوى الضغط على القفص الصدري النامي والتي يمكن أن تؤدي إلى أمراض رئوية مقيدة. ومع ذلك، يتم حالياً استخدام دعامة مخصصة للصدر والقطن والعجز (TLSO) بشكل متكرر للانحناءات الصدرية حيث تكون قمة الانحناء عند الفقرة الصدرية الثامنة (T8) أو أسفل منها.
بروتوكول ارتداء الدعامة:
1. المرحلة الأولية: يتم وصف الدعامة للارتداء بدوام كامل، وهو ما يُعرّف بصرامة بأنه 22 ساعة من أصل 24 ساعة يومياً.
2. مرحلة الفطام التدريجي: إذا أظهر الانحناء تحسناً أو استقراراً بعد عام واحد على الأقل من الالتزام التام، يمكن تقليل وقت الارتداء اليومي تدريجياً. غالباً ما يتحول هذا إلى برنامج ارتداء ليلي فقط، مما يحسن بشكل كبير من التزام المريض وتقبله النفسي والاجتماعي.
3. المراقبة المستمرة: يجب مراقبة المريض بدقة خلال عملية الفطام. أي علامة إشعاعية تشير إلى زيادة الانحناء تتطلب العودة الفورية لبرنامج الارتداء بدوام كامل.
التنبؤ بتطور المرض وزاوية الضلع والفقرة
يظل التنبؤ بالانحناءات التي ستتطور تحدياً سريرياً. لا تكفي عوامل مثل نمط الانحناء الأولي، ودرجة الانحناء، والعمر عند التشخيص للتنبؤ الدقيق. ومع ذلك، تُعد أداة قياس الفرق في زاوية الضلع والفقرة (RVAD - Rib-Vertebra Angle Difference) أداة إنذار حاسمة عند قياسها بشكل دوري.
أكدت الدراسات أنه إذا زادت قيمة هذه الزاوية بشكل تدريجي لأكثر من 10 درجات بمرور الوقت، فإن ذلك يرتبط بقوة بتطور الانحناء بشكل لا هوادة فيه.
تقييم العلاج بالدعامة بناء على هذه الزاوية:
* إذا تطورت الزاوية لأكثر من 10 درجات أثناء ارتداء الدعامة، فمن المتوقع جداً أن يزداد الانحناء سوءاً.
* إذا انخفضت قيم الزاوية مع استمرار العلاج، فإن الانتقال إلى ارتداء الدعامة بدوام جزئي يكون مناسباً.
* المرضى الذين يعانون من انحناءات تتجاوز 45 درجة عند بدء ارتداء الدعامة، مع زوايا (RVAD) أكبر من 20 درجة، غالباً ما يفشلون في العلاج التحفظي ويحتاجون إلى دمج جراحي للعمود الفقري.
ظاهرة الكرنك والتحديات الجراحية
من المضاعفات العميقة والفريدة لجراحات الجنف المبكر وجنف الأطفال ما يُعرف بـ "ظاهرة الكرنك" أو التواء العمود الفقري (Crankshaft Phenomenon).
عند إجراء دمج جراحي صلب للجزء الخلفي من العمود الفقري، يتوقف النمو الطولي لهذه الأجزاء الخلفية. ومع ذلك، تظل الأجزاء الأمامية من فقرات العمود الفقري مفتوحة وتستمر في النمو للأمام.
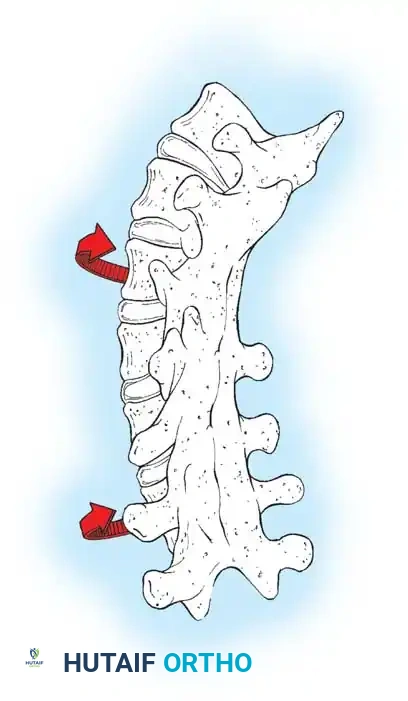
هذا النمو الأمامي المستمر مقابل التثبيت الخلفي يجبر أجسام الفقرات والأقراص بين الفقرات على الانتفاخ والالتواء جانبياً نحو الجزء المحدب من الانحناء. يدور العمود الفقري فعلياً حول كتلة الدمج الخلفية الصلبة، مما يؤدي إلى فقدان شديد للتصحيح الذي تم تحقيقه، وزيادة كبيرة في الدوران الفقري، وعودة التشوه السريري وظهور حدبة الضلع من جديد.
دواعي التدخل الجراحي واتخاذ القرار
عندما يفشل العلاج بالدعامات في وقف تطور الانحناء، يصبح التدخل الجراحي أمراً حتمياً. يعتمد اختيار الإجراء الجراحي بشكل كبير على عمر المريض، وإمكانية النمو المتبقية، وحجم التشوه.
- الأطفال أقل من 8 سنوات: العلاج المثالي هو إدخال نظام يسمح بالنمو، مثل نظام قضبان النمو المزدوجة تحت الجلد.
- الأطفال من 9 إلى 10 سنوات: قد يكون الدمج النهائي للعمود الفقري مناسباً. ولكن لمنع ظاهرة الكرنك، يجب التفكير بقوة في إجراء دمج أمامي وخلفي مشترك.
تحذير جراحي هام: إذا كان الطفل يبلغ من العمر 9 أو 10 سنوات، ولم يصل بعد لعلامات البلوغ، فإن لديه إمكانات نمو أمامية هائلة. إجراء دمج خلفي فقط في هذه الفئة العمرية يحمل خطراً كبيراً وغير مقبول لحدوث تشوه الكرنك بعد الجراحة.
لفهم مدى خطورة هذه الظاهرة، دعونا ننظر إلى هذا التسلسل الشعاعي لحالة تم علاجها بدمج خلفي فقط:
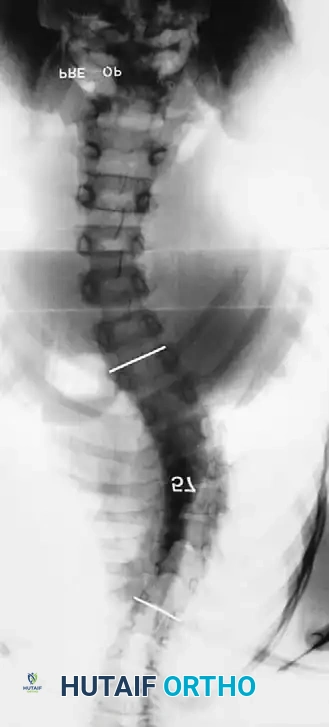
صورة قبل الجراحة تظهر انحناء بمقدار 57 درجة.
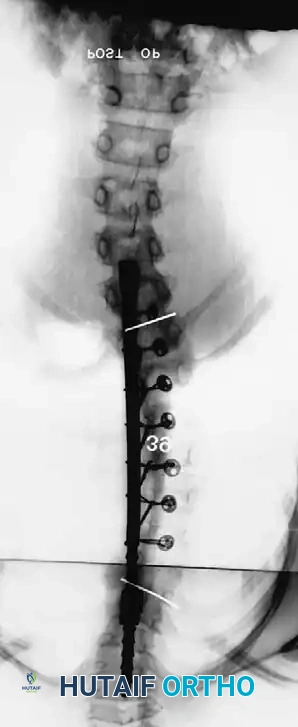
صورة بعد الجراحة مباشرة تظهر تصحيح الانحناء إلى 39 درجة باستخدام الدمج الخلفي.
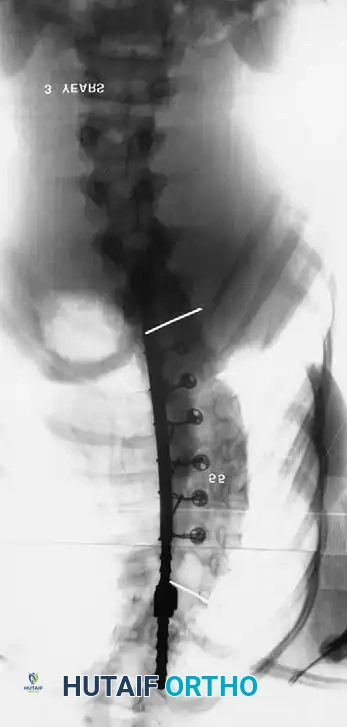
بعد ثلاث سنوات من الجراحة، عاد التشوه بشكل حاد بسبب ظاهرة الكرنك واستمرار النمو الأمامي للفقرات.
الإدارة الجراحية وتقنية قضبان النمو المزدوجة
تاريخياً، كانت تستخدم قضبان مفردة، ولكنها ارتبطت بمعدلات مضاعفات عالية تصل إلى 50%، مثل كسر القضيب أو تحرك الخطافات. أما الإدارة الجراحية الحديثة فتعتمد بشكل أساسي على تقنية قضبان النمو المزدوجة (Dual Growing Rods).
أثبتت هذه التقنية فعاليتها العالية في السيطرة على تشوهات العمود الفقري الشديدة مع السماح باستمرار نمو العمود الفقري بأمان. يوفر الهيكل المزدوج استقراراً ميكانيكياً فائقاً، مما يلغي الحاجة إلى دمج منطقة قمة الانحناء أثناء فترة العلاج ويقلل بشكل كبير من حوادث فشل الزرع.
خطوات الجراحة لزرع قضبان النمو المزدوجة
1. التخطيط وتحديد المواقع:
يتم وضع الطفل على طاولة عمليات مخصصة، ويستخدم الجراح التصوير الإشعاعي الدقيق لتحديد الفقرات العلوية والسفلية التي سيتم تثبيت النظام عليها. يتم إجراء شق طولي في منتصف الظهر.
2. بناء الأساسات العلوية والسفلية:
هذه الخطوة حاسمة للغاية؛ حيث يقوم الجراح بكشف العظام فقط في مواقع التثبيت العلوية والسفلية. يُمنع منعاً باتاً كشف العظام أو الأنسجة في المنطقة الوسطى (قمة الانحناء)، لأن ذلك قد يؤدي إلى التحام عظمي تلقائي يوقف نمو العمود الفقري. يتم استخدام خطافات أو براغي عنقية لإنشاء أساس قوي في الأعلى والأسفل.
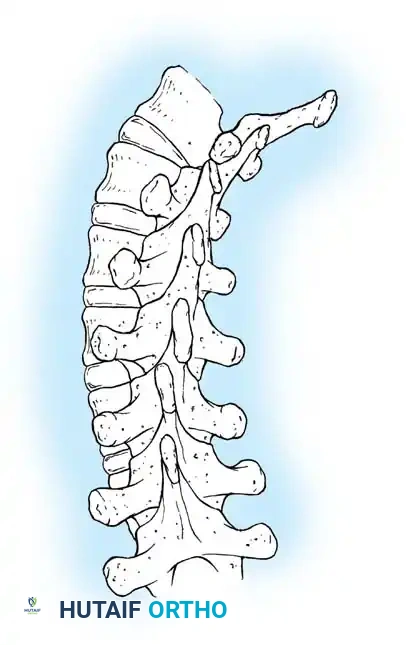
3. تشكيل وإدخال القضبان:
يتم اختيار قضيبين بقطر مناسب وتشكيلهما بدقة ليطابقا الانحناء الطبيعي للعمود الفقري (الحدب الصدري والقعس القطني). يتم إدخال القضبان وتثبيتها في الأساسات العلوية والسفلية. يتم ربط أجزاء القضبان في المنتصف باستخدام موصلات خاصة تسمح بإطالة القضبان في المستقبل.
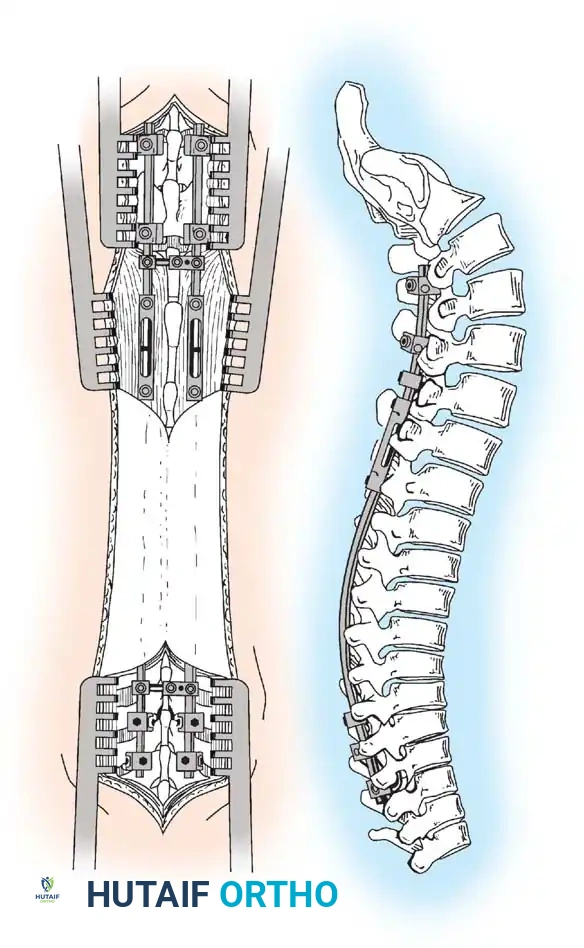
صورة توضح تقنية قضبان النمو المزدوجة، حيث يتم تشكيل الهيكل بعناية للحفاظ على الاستقامة وتوضع الموصلات في منطقة الصدر والقطن لتقليل بروزها تحت الجلد.
4. الدمج الموضعي والإغلاق:
يتم وضع طعوم عظمية فقط حول مناطق التثبيت العلوية والسفلية لضمان ثباتها بقوة، ثم يتم إغلاق الجرح بعناية فائقة في طبقات متعددة.
بروتوكول ما بعد الجراحة وعمليات الإطالة الدورية
الرعاية الفورية بعد الجراحة:
يتم وضع الطفل في دعامة طبية مخصصة (TLSO) لمدة 6 أشهر الأولى بعد الجراحة. يحمي هذا الإجراء الهيكل المعدني بينما تحقق مواقع التثبيت العلوية والسفلية التحاماً عظمياً صلباً. بمجرد تأكيد هذا الالتحام بالأشعة السينية، يمكن عادةً إيقاف استخدام الدعامة.
إجراءات الإطالة الدورية:
يجب إطالة قضبان النمو على فترات منتظمة، عادةً كل 6 أشهر، لمواكبة النمو الجسدي للطفل.
* يتم إجراء ذلك كعملية جراحية بسيطة، غالباً في العيادات الخارجية أو بإقامة قصيرة في المستشفى.
* يتم عمل شق صغير مباشرة فوق الموصلات المركزية.
* يتم فك البراغي، واستخدام أداة خاصة لإطالة القضبان، مما يؤدي إلى إطالة العمود الفقري واكتساب طول إضافي.
* يتم إعادة ربط البراغي وإغلاق الجرح.
الدمج النهائي للعمود الفقري
تستمر عمليات الإطالة الدورية حتى يصل المريض إلى مرحلة النضج الهيكلي (اكتمال النمو) أو حتى لا يمكن تحقيق المزيد من الإطالة بأمان بسبب الالتحام التلقائي أو شد الأنسجة الرخوة. في هذه المرحلة، يخضع المريض لعملية الدمج النهائي للعمود الفقري.
تتضمن العملية النهائية كشف العمود الفقري بأكمله، وإزالة الموصلات، وغالباً إزالة القضبان الأصلية. إذا كانت الأساسات العلوية والسفلية ثابتة وملتحمة جيداً، يتم الاحتفاظ بها ودمجها في الهيكل النهائي. يتم زراعة نظام تثبيت نهائي شامل، مع إجراء تقشير للعظام ووضع طعوم عظمية لتحقيق التحام صلب ودائم يضمن استقامة العمود الفقري مدى الحياة.
الأسئلة الشائعة حول الجنف الغامض عند الأطفال
الفرق بين جنف الأطفال وجنف المراهقين
يظهر جنف الأطفال (Juvenile) بين سن 4 و 10 سنوات، بينما يظهر جنف المراهقين (Adolescent) بعد سن العاشرة. جنف الأطفال يُعتبر أكثر شراسة وأسرع في التطور، ويحمل احتمالية أعلى بكثير للحاجة إلى تدخل جراحي مقارنة بجنف المراهقين.
العمر المناسب لبدء علاج الجنف
يجب البدء في تقييم وعلاج الجنف فور اكتشافه. إذا كان الانحناء أقل من 20 درجة، تبدأ المراقبة الطبية الفورية. أما إذا كان الانحناء يتجاوز 20 درجة أو يُظهر تسارعاً في التطور، فيجب البدء في العلاج بالدعامات أو التخطيط الجراحي دون تأخير.
مدة ارتداء الدعامة الطبية يوميا
في المرحلة الأولى من العلاج التحفظي، يجب على الطفل ارتداء الدعامة الطبية المخصصة (مثل TLSO) لمدة 22 ساعة يومياً. الالتزام الصارم بهذه المدة هو العامل الأساسي في نجاح الدعامة في إيقاف تطور الانحناء.
نسبة نجاح العلاج التحفظي للجنف
تتفاوت نسب النجاح بناءً على شدة الحالة وقت التشخيص. تشير الدراسات إلى أن حوالي 44% من المرضى يمكن إدارتهم بنجاح باستخدام الدعامات والمراقبة، بينما يحتاج 56% في النهاية إلى تدخل جراحي ودمج للعمود الفقري بسبب التطور المستمر للمرض.
أسباب ضرورة إجراء الرنين المغناطيسي
يُعد الرنين المغناطيسي (MRI) إجراءً حتمياً لأن حوالي 26.7% من الأطفال المصابين بهذا النوع من الجنف يعانون من تشوهات مخفية في الحبل الشوكي أو المحور العصبي (مثل تكيس النخاع). اكتشاف هذه المشاكل مبكراً يغير من خطة العلاج الجراحية تماماً ويمنع المضاعفات العصبية الخطيرة.
تفاصيل ظاهرة الكرنك في العمود الفقري
ظاهرة الكرنك تحدث عندما يتم دمج وتثبيت الجزء الخلفي من العمود الفقري للطفل جراحياً، بينما يستمر الجزء الأمامي في النمو. هذا التفاوت في النمو يؤدي إلى التواء العمود الفقري حول نفسه، مما يعيد التشوه السريري ويبرز
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك