الدليل الشامل لعلاج المفصل الكاذب الخلقي في الترقوة عند الأطفال
الخلاصة الطبية
المفصل الكاذب الخلقي في الترقوة هو عيب خلقي نادر يتمثل في عدم التحام عظمة الترقوة أثناء النمو الجنيني مما يؤدي إلى بروز عظمي واضح. يعتمد العلاج الأساسي على التدخل الجراحي بين سن الثالثة والخامسة لضمان التحام العظم ومنع المضاعفات المستقبلية.
الخلاصة الطبية السريعة: المفصل الكاذب الخلقي في الترقوة هو عيب خلقي نادر يتمثل في عدم التحام عظمة الترقوة أثناء النمو الجنيني مما يؤدي إلى بروز عظمي واضح. يعتمد العلاج الأساسي على التدخل الجراحي بين سن الثالثة والخامسة لضمان التحام العظم ومنع المضاعفات المستقبلية.
مقدمة عن المفصل الكاذب الخلقي في الترقوة
إن ملاحظة أي بروز غير طبيعي أو عدم تماثل في جسم طفلك حديث الولادة قد يكون مصدر قلق كبير للآباء والأمهات. من بين الحالات الطبية النادرة التي تصيب الأطفال في مرحلة مبكرة جدا هي حالة المفصل الكاذب الخلقي في الترقوة. تعتبر هذه الحالة من التشوهات العظمية المتخصصة جدا في مجال جراحة عظام الأطفال، حيث تتميز بفشل عظمة الترقوة في التكون كهيكل عظمي متصل ومستمر أثناء مرحلة التطور الجنيني في رحم الأم.
على عكس الكسور التي قد تحدث أثناء الولادة أو نتيجة لصدمات خارجية، فإن هذا المفصل الكاذب يكون موجودا منذ لحظة الولادة. يمتلك هذا العيب الخلقي تاريخا طبيعيا مميزا، وشكلا تشريحيا خاصا، وخصائص ميكانيكية حيوية تجعل من الضروري التعامل معه من قبل جراح عظام أطفال متخصص. يهدف هذا الدليل الطبي الشامل إلى تزويد الآباء والأمهات، وكذلك المهتمين بالمجال الطبي، بفهم عميق ودقيق لكل جوانب هذه الحالة، بدءا من أسبابها وتطورها الجنيني، وصولا إلى أحدث التقنيات الجراحية المتبعة لعلاجها وبرامج إعادة التأهيل.
التطور الجنيني وتشريح عظمة الترقوة
لفهم طبيعة هذا العيب الخلقي، يجب أولا أن نلقي نظرة على كيفية تكون عظمة الترقوة في جسم الإنسان. تعتبر عظمة الترقوة فريدة من نوعها ومتميزة عن باقي عظام الجسم لعدة أسباب علمية دقيقة.
أولا، عظمة الترقوة هي أول عظمة في جسم الإنسان تبدأ في عملية التعظم وتكوين النسيج العظمي الصلب، حيث تبدأ هذه العملية في الأسبوع الخامس من الحمل. ثانيا، تتطور هذه العظمة من خلال عملية تسمى التعظم الغشائي، وتنشأ من مركزي تعظم أوليين منفصلين تماما، أحدهما في الجزء الداخلي القريب من عظمة القص، والآخر في الجزء الخارجي القريب من مفصل الكتف.
في الحالات الطبيعية، يندمج هذان المركزان معا بحلول الأسبوع السابع من الحمل، مما يشكل جسرا غضروفيا يتحول لاحقا إلى عظم صلب ومتصل. في حالة المفصل الكاذب الخلقي في الترقوة، يحدث فشل أساسي في تعظم هذا الجسر الغضروفي، مما يؤدي إلى بقاء العظمة مقسومة إلى جزأين لا يربط بينهما سوى نسيج ليفي غير قادر على التصلب، وهو ما يخلق مفصلا وهميا أو كاذبا في منتصف العظمة.
الأسباب والنظريات العلمية لتطور الحالة
على الرغم من أن السبب الجيني الدقيق لم يتم تحديده بشكل قاطع حتى الآن، إلا أن العلماء وأطباء جراحة العظام وضعوا عدة نظريات قوية تفسر سبب حدوث هذا التوقف الموضعي في نمو وتطور عظمة الترقوة.
نظرية النبض الوعائي
تعتبر هذه النظرية التي وضعها العالم لويد روبرتس هي النظرية الميكانيكية الحيوية الأكثر قبولا في الأوساط الطبية. تشير هذه النظرية إلى أن الخلل يحدث بسبب الضغط المباشر والمتكرر من الشريان تحت الترقوة على عظمة الترقوة غير الناضجة أثناء تكون الجنين. هذا النبض المستمر يمنع التحام مركزي التعظم.
عدم التماثل التشريحي
من المعروف طبيا أن الشريان تحت الترقوة الأيمن يتقوس في مستوى أعلى من الشريان الأيسر، مما يجعله أقرب بكثير إلى عظمة الترقوة اليمنى النامية. هذا التفسير التشريحي يتطابق تماما مع الملاحظات السريرية التي تؤكد أن المفصل الكاذب الخلقي في الترقوة يحدث بشكل شبه دائم في الجانب الأيمن من جسم الطفل.
ظاهرة انقلاب وضع الأحشاء
في دراسة طبية مرجعية شملت ستين حالة من الإصابات أحادية الجانب، وجد أن تسعا وخمسين حالة كانت في الجانب الأيمن. أما المريض الوحيد الذي ظهرت لديه الحالة في الجانب الأيسر، فقد اكتشف الأطباء أنه يعاني من حالة انقلاب وضع الأحشاء أو وجود القلب في الجهة اليمنى. هذا الاكتشاف المذهل يدعم بشدة نظرية نبض الشريان تحت الترقوة، حيث أن وجود القلب في الجهة اليمنى يعكس التشريح الوعائي، ويجعل الشريان الأعلى تقوسا موجودا في الجانب الأيسر.
الإصابة المزدوجة
في حوالي عشرة بالمائة من الحالات، يمكن أن يحدث المفصل الكاذب في كلتا الترقوتين اليمنى واليسرى. وغالبا ما ترتبط هذه الحالات المزدوجة بوجود تشوهات نمو جهازية أخرى في جسم الطفل، أو بوجود ضلع عنقي إضافي.
الأعراض والعلامات السريرية
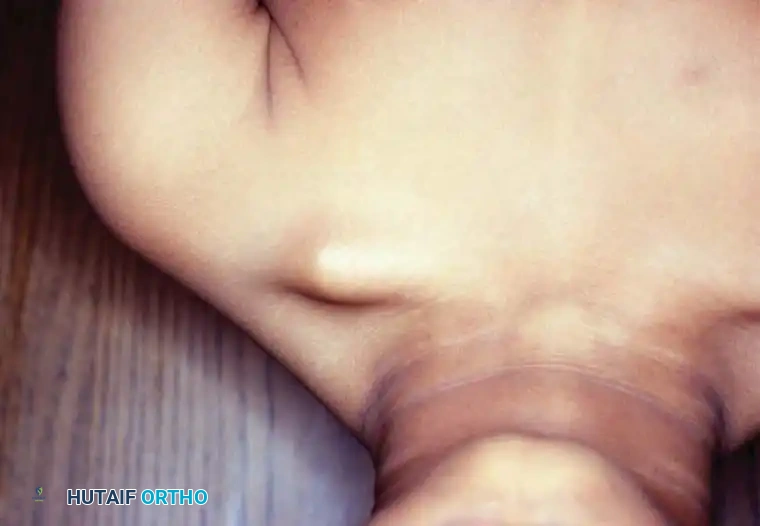
تكون الحالة موجودة بوضوح عند الولادة، وعادة ما يلاحظها الآباء أو أطباء الأطفال أثناء الفحص الروتيني كبروز غير مؤلم تحت الجلد في الثلث الأوسط من عظمة الترقوة.

في هذه الحالة، لا يكون الجلد المغطي للبروز متأثرا أو ملتهبا، ولا يوجد أي تاريخ لتعرض الطفل لصدمة أو كسر أثناء عملية الولادة. من الناحية الميكانيكية، يتم سحب الجزء الداخلي من الترقوة المكسورة إلى الأعلى بسبب الشد المستمر لعضلة الرقبة الجانبية، بينما يتم سحب الجزء الخارجي إلى الأسفل بفعل وزن الذراع وعمل عضلات الصدر والكتف.

قد يلاحظ الآباء أيضا أن حزام الكتف لدى الطفل يظهر مرونة مفرطة، مما يسمح للطفل بتقريب كتفيه معا من الأمام بشكل غير طبيعي، على الرغم من أن هذه المرونة لا تصل إلى الدرجة القصوى التي نراها في بعض المتلازمات الجينية الأخرى.
التشخيص والتفرقة بين الأمراض المشابهة
نظرا لوجود عدة حالات طبية قد تسبب تورما أو بروزا في منطقة الترقوة عند الرضع والأطفال الصغار، يجب على الطبيب المختص إجراء تقييم دقيق وشامل. يعتمد التشخيص بشكل أساسي على الفحص السريري الدقيق والأشعة السينية. فيما يلي جدول يوضح الفروق الأساسية بين المفصل الكاذب الخلقي في الترقوة والحالات المشابهة:
| الحالة الطبية | الخصائص السريرية المميزة |
|---|---|
| كسر الترقوة الولادي | يرتبط عادة بولادة متعسرة، يسبب ألما وبكاء للطفل عند تحريك ذراعه، وتظهر الأشعة التئاما سريعا مع تكون نسيج عظمي جديد خلال أسابيع قليلة. |
| خلل التنسج الترقوي القحفي | حالة وراثية جهازية تتميز بنقص أو غياب كامل لعظام الترقوة في الجانبين، مع تأخر في انغلاق دروز الجمجمة، وتشوهات في الأسنان. |
| الورم الليفي العصبي | مرض جيني يمكن أن يسبب مفاصل كاذبة، ولكنه يظهر بشكل أكثر شيوعا في عظمة القصبة في الساق أو عظام الساعد، ويصاحبه بقع جلدية مميزة. |
| الصعر العضلي الخلقي | تشنج وقصر في عضلة الرقبة يؤدي إلى ميلان الرأس. قد يسبب عدم تماثل شديد في الرقبة والكتف مما يربك التشخيص إذا لم يتم فحصه بعناية. |


من الضروري جدا تقييم العمود الفقري العنقي وعضلات الرقبة لدى أي مريض يعاني من عدم تماثل في الكتف. إن إغفال تشخيص حالة مثل الصعر الخلقي قد يؤدي إلى مضاعفات خطيرة تتمثل في عدم نمو نصف الوجه بشكل طبيعي وتطور انحناء جانبي في العمود الفقري العنقي.
دواعي التدخل الجراحي وتوقيته
من الحقائق الطبية الثابتة في أدبيات جراحة العظام أنه لا يوجد أي سجل لحالة التئام تلقائي للمفصل الكاذب الخلقي في الترقوة دون تدخل جراحي. وبالتالي، فإن أي رغبة في تحقيق التحام العظمة تتطلب عملية جراحية.
تاريخيا، كانت الجراحة تجرى في المقام الأول لأسباب تجميلية لتحسين المظهر غير المقبول لبروز العظام، أو لعلاج المرونة المفرطة في الكتف. ومع ذلك، توسعت الدواعي الطبية الحديثة لتشمل الحفاظ على الوظيفة الحركية للذراع والوقاية من المضاعفات العصبية والوعائية المتأخرة.
الوقاية من متلازمة مخرج الصدر
وصف العديد من الباحثين الطبيين ظهور متلازمة مخرج الصدر لدى المرضى المراهقين الذين لم يتلقوا علاجا للمفصل الكاذب الخلقي في الترقوة. أثناء رفع الذراع بشكل مفرط، تعمل النهاية الداخلية للجزء الخارجي من الترقوة كنقطة ارتكاز تضغط بقوة على الشريان تحت الترقوة والضفيرة العصبية العضدية ضد الضلع الأول.
على الرغم من أن الحالة تكون غير مصحوبة بأعراض في مرحلة الطفولة المبكرة، إلا أن العلاج الجراحي موصى به بشدة لاستعادة الشكل الطبيعي للترقوة، وتثبيت حزام الكتف، ومنع حدوث مشاكل وظيفية أو وعائية منهكة في مرحلة المراهقة والبلوغ.
التوقيت المثالي للجراحة
يجمع جراحو عظام الأطفال على أن الوقت المثالي للتدخل الجراحي هو بين سن الثالثة والخامسة.
في الأطفال الأصغر سنا، يمكن استخدام تقنيات مبسطة تتضمن إزالة النسيج الليفي وتقريب نهايات العظام مع الحفاظ على الغلاف السمحاقي المحيط بالعظم، مما يؤدي إلى التئام ناجح. أما كلما تقدم الطفل في العمر، تزداد القوى المشوهة المؤثرة على العظمة، ويصبح المفصل الكاذب أكثر صلابة. في الأطفال الأكبر سنا والمراهقين، لا تكفي الإجراءات البسيطة، بل يصبح من الضروري إجراء رد مفتوح وتثبيت داخلي صلب باستخدام شريحة ومسامير، مع زراعة طعم عظمي ذاتي من الحوض لضمان الالتحام.
يجب التحذير بشدة من أن الاستئصال البسيط للنهايات العظمية البارزة دون تحقيق الالتحام هو إجراء محظور طبيا، حيث يؤدي حتما إلى ألم مستمر، وبروز متكرر أثناء حركة الكتف، وعدم تماثل دائم في حزام الكتف.
التحضير للعملية والميكانيكا الحيوية
يتطلب إعادة البناء الناجح لعظمة الترقوة التغلب على القوى الميكانيكية الحيوية الكامنة التي تؤثر على العظمة. كما ذكرنا، تسحب عضلات الرقبة الجزء الداخلي إلى الأعلى والخلف، بينما يسحب وزن الذراع وعضلات الصدر الجزء الخارجي إلى الأسفل والأمام.
يجب أن يشمل التصوير قبل الجراحة صورا شعاعية قياسية أمامية وخلفية، وصورا مائلة بزاوية عشرين درجة لكلتا الترقوتين للمقارنة. في المراهقين الأكبر سنا الذين يشتبه في إصابتهم بمتلازمة مخرج الصدر، قد يطلب الطبيب إجراء تصوير بالموجات فوق الصوتية دوبلر أو تصوير الأوعية بالرنين المغناطيسي مع رفع الذراع لتقييم مدى انضغاط الأوعية الدموية.
خطوات العملية الجراحية بالتفصيل
يصف هذا القسم التقنية الجراحية التي تعتبر المعيار الذهبي للأطفال الذين تبلغ أعمارهم أربع سنوات فما فوق، والتي تعتمد على التثبيت الصلب بالشريحة وزراعة العظام الذاتية من الحوض.
تجهيز المريض ووضعيات الجراحة
يتم وضع المريض في وضعية كرسي الشاطئ مع تأمين الرأس في وضع محايد. توضع وسادة صغيرة بين لوحي الكتف للسماح للكتفين بالتراجع للخلف، مما يساعد في إعادة عظمة الترقوة إلى وضعها الطبيعي. يتم تعقيم وتجهيز منطقة الربع العلوي بأكملها، بما في ذلك الرقبة والصدر والكتف والذراع، للسماح للجراح بتحريك الطرف العلوي أثناء العملية. في نفس الوقت، يتم تجهيز منطقة الحوض الأمامية في نفس الجانب لأخذ الرقعة العظمية.
الشق الجراحي والتشريح السطحي
يقوم الجراح بعمل شق عرضي بطول يقارب سبعة سنتيمترات ونصف فوق جسم الترقوة. من الخطوات الحاسمة هنا وضع الشق الجراحي أعلى بقليل من الحافة العلوية للعظمة. هذا الإجراء الدقيق يمنع استقرار الندبة الجراحية النهائية مباشرة فوق الشريحة المعدنية البارزة، مما يقلل من التهيج بعد الجراحة ويحسن المظهر التجميلي بشكل كبير. يتم التشريح بعناية للحفاظ على الأعصاب الحسية في المنطقة لتجنب فقدان الإحساس أو تكون أورام عصبية مؤلمة.
كشف العظام وإزالة المفصل الكاذب
يتم كشف الترقوة من الداخل والخارج في الثلث المركزي مباشرة فوق منطقة المفصل الكاذب. يفتح الجراح الغلاف المحيط بالعظم بعناية فائقة. يجب توخي الحذر الشديد على طول الحواف السفلية والخلفية للترقوة، حيث تقع الأوردة والشرايين الحيوية والضفيرة العصبية مباشرة خلف المنطقة. يتم استئصال النسيج الليفي الكثيف الذي يشكل المفصل الكاذب.
تحضير نهايات العظام وزراعة الطعم العظمي
عادة ما تكون نهايات العظام منتفخة ومغطاة بالغضاريف وشديدة الصلابة. يتم إزالة هذه النهايات المتصلبة حتى يصل الجراح إلى نسيج عظمي صحي ينزف بشكل طبيعي. يتم فتح القنوات النخاعية في كلا الجزأين للسماح بهجرة الخلايا المكونة للعظام إلى موقع الزراعة.
يتم أخذ كتلة عظمية من الحوض الأمامي للطفل. إذا كانت هناك فجوة كبيرة بعد إزالة النهايات المتصلبة، يتم تشكيل الكتلة العظمية لتتناسب تماما مع الفجوة كدعامة بينية. أما إذا أمكن تقريب نهايات العظام دون توتر شديد، فيتم وضع رقائق العظام الإسفنجية حول منطقة الاتصال.
التثبيت الداخلي والإغلاق
يتم إعادة الترقوة إلى وضعها الطبيعي عن طريق تحريك الذراع. يتم تطبيق شريحة معدنية مخصصة للأطفال على السطح العلوي أو الأمامي العلوي للترقوة. تثبت الشريحة باستخدام مسامير قوية في كلا الجزأين الداخلي والخارجي لضمان أقصى درجات الثبات.
أخيرا، يتم إغلاق الغلاف المحيط بالعظم بدقة فوق الرقعة العظمية والشريحة. هذا الغلاف السمحاقي له قدرة عالية على تكوين العظام عند الأطفال وهو ضروري لتحقيق التئام سريع. يتم خياطة طبقات الجلد بعناية باستخدام خيوط تجميلية قابلة للامتصاص لتقليل عرض الندبة.
بروتوكول التعافي وإعادة التأهيل
تعتبر مرحلة ما بعد الجراحة حاسمة لضمان نجاح العملية والتئام العظام بشكل سليم. يتم اتباع بروتوكول صارم ومدرج لإعادة التأهيل:
- فترة التثبيت الأولى: يتم وضع المريض في دعامة كتف مخصصة للأطفال أو حمالة مبطنة جيدا لمدة تتراوح بين أربعة إلى ستة أسابيع.
- المرحلة المبكرة من صفر إلى أربعة أسابيع: يسمح بتمارين بندولية لطيفة وسلبية للكتف، مع حركة نشطة للكوع والمعصم واليد لمنع التيبس. يمنع منعا باتا الرفع النشط أو إبعاد الكتف لتجنب فشل الشريحة المعدنية أو إزاحة الرقعة العظمية.
- المرحلة المتوسطة من أربعة إلى ثمانية أسابيع: يتم إجراء صور أشعة سينية للمتابعة. بمجرد ظهور علامات تكون نسيج عظمي جديد يربط بين الجزأين، يتم الانتقال تدريجيا إلى تمارين المدى الحركي النشطة والمدعومة.
- العودة إلى النشاط الكامل: يتم تأجيل العودة إلى الأنشطة الكاملة غير المقيدة، بما في ذلك الرياضات التي تتطلب احتكاكا جسديا، حتى تظهر أدلة إشعاعية على الاندماج العظمي الكامل وإعادة التشكيل، وهو ما يحدث عادة بين أربعة إلى ستة أشهر بعد الجراحة.
المضاعفات المحتملة وكيفية التعامل معها
في حين أن معدلات التئام العظام تقترب من مائة بالمائة مع استخدام تقنيات التثبيت بالشريحة وزراعة العظام الذاتية الحديثة، يجب أن يكون الجراحون والآباء على دراية بالمضاعفات المحتملة وكيفية إدارتها:
- بروز الشريحة المعدنية: هذه هي الشكوى الأكثر شيوعا بعد الجراحة. نظرا لأن عظمة الترقوة تقع مباشرة تحت الجلد، غالبا ما تصبح الشرائح ملموسة ومزعجة بمجرد زوال التورم الجراحي. يتم تقديم خيار إزالة الشريحة بشكل روتيني بعد تسعة إلى اثني عشر شهرا من الجراحة، وذلك بعد التأكد التام من اكتمال إعادة تشكيل العظام.
- عدم الالتئام: يعتبر نادرا جدا مع تقنيات التثبيت الحديثة، ولكنه قد يحدث إذا لم يتم استئصال نهايات العظام المتصلبة بشكل كاف أو إذا كان التثبيت ضعيفا. تتطلب إدارة هذه الحالة إجراء عملية مراجعة وتثبيت جديد مع زراعة عظام هيكلية.
- إصابة الأوعية الدموية والأعصاب: تعتبر إصابة الأوعية الدموية تحت الترقوة من المضاعفات الخطيرة جدا، ولكن يمكن الوقاية منها تماما من خلال الحفاظ على مستوى تشريح دقيق تحت السمحاق واستخدام أدوات حماية خاصة خلف الترقوة أثناء الحفر وإدخال المسامير.
- العدوى والالتهابات: يتم علاج التهابات موقع الجراحة السطحية باستخدام المضادات الحيوية عن طريق الفم. أما الالتهابات العميقة فتتطلب تدخلا جراحيا سريعا لتنظيف الجرح، مع الاحتفاظ بالشريحة المعدنية إذا كانت ثابتة حتى يحدث الالتئام، وإعطاء مضادات حيوية وريدية بناء على المزارع البكتيرية.
الأسئلة الشائعة حول المفصل الكاذب الخلقي في الترقوة
شعور الطفل بالألم بسبب المفصل الكاذب
في الغالبية العظمى من الحالات، لا يسبب المفصل الكاذب الخلقي في الترقوة أي ألم للطفل في سنواته الأولى. البروز العظمي يكون غير مؤلم عند اللمس، وحركة ذراع الطفل تكون طبيعية إلى حد كبير، مما قد يجعل بعض الآباء يترددون في اللجوء للجراحة.
إمكانية علاج الحالة بدون جراحة
لا يوجد أي علاج تحفظي أو غير جراحي يمكن أن يؤدي إلى التحام العظمة في هذه الحالة. الأدوية، العلاج الطبيعي، أو الأربطة والدعامات لا يمكنها دمج العظمة المنفصلة، والحل الوحيد لتوحيد العظمة هو التدخل الجراحي.
السن المثالي لإجراء التدخل الجراحي
يتفق خبراء جراحة عظام الأطفال على أن العمر الذهبي لإجراء العملية هو بين سن الثالثة والخامسة. في هذا العمر، تكون العظام قادرة على الالتئام بسرعة، ويكون الطفل قادرا على تحمل الجراحة وبرنامج التعافي، ويتم تجنب المضاعفات المستقبلية.
وضوح الندبة الجراحية بعد العملية
يقوم الجراحون المتخصصون بعمل الشق الجراحي بطريقة تجميلية في خطوط الجلد الطبيعية وأعلى قليلا من العظمة لتقليل ظهور الندبة. مع مرور الوقت واستخدام الكريمات الموضعية الموصوفة، تتلاشى الندبة بشكل كبير وتصبح غير ملحوظة.
مصدر الرقعة العظمية المستخدمة في الجراحة
يتم أخذ الرقعة العظمية من جسم الطفل نفسه، وتحديدا من الجزء الأمامي لعظمة الحوض في نفس جانب الترقوة المصابة. يعتبر العظم الذاتي هو الخيار الأفضل لأنه يحتوي على الخلايا الحية والبروتينات المحفزة لنمو العظام، مما يضمن أعلى نسب النجاح.
تأثير الحالة على نمو ذراع الطفل
المفصل الكاذب بحد ذاته لا يمنع نمو الذراع بشكل مباشر، ولكن ترك الحالة دون علاج قد يؤدي إلى قصر نسبي في عرض الكتف المصاب مقارنة بالكتف السليم، بالإضافة إلى احتمالية تأثر الأعصاب والأوعية الدموية المغذية للذراع في المستقبل.
موعد إزالة الشريحة والمسامير
عادة ما يتم التخطيط لإزالة الشريحة المعدنية والمسامير بعد التأكد من التئام العظمة تماما وإعادة تشكيلها، وهو ما يستغرق عادة من تسعة إلى اثني عشر شهرا بعد الجراحة الأولى. عملية الإزالة تكون أبسط وأسرع من العملية الأساسية.
احتمالية عودة المشكلة بعد الجراحة
إذا تم إجراء الجراحة بشكل صحيح مع استخدام التثبيت الصلب وزراعة العظام، وإذا تم الالتزام ببروتوكول التعافي، فإن نسبة نجاح الالتحام تقترب من مائة بالمائة، ومن النادر جدا أن يعود المفصل الكاذب للتكون مرة أخرى.
الفرق بين كسر الولادة والمفصل الكاذب
كسر الولادة يحدث نتيجة صعوبة أثناء الولادة، ويسبب ألما للطفل عند تحريك ذراعه، ويلتئم تلقائيا وبسرعة خلال أسابيع مكونا كتلة عظمية صلبة. أما المفصل الكاذب فهو عيب خلقي في التكوين، لا يسبب ألما، ولا يلتئم أبدا بدون تدخل جراحي.
ممارسة الرياضة بعد التعافي التام
بمجرد أن يؤكد الطبيب المعالج اكتمال التئام العظمة من خلال الأشعة السينية، والذي يحدث عادة بعد أربعة إلى ستة أشهر، يمكن للطفل العودة لممارسة كافة الأنشطة الرياضية، بما في ذلك الرياضات التي تتطلب احتكاكا، دون أي قيود.