التهاب العظم والنقي عند الأطفال: دليل شامل للآباء

الخلاصة الطبية
التهاب العظم والنقي عند الأطفال هو عدوى بكتيرية تصيب العظم ونخاعه، تتطلب تشخيصاً وعلاجاً فورياً بالمضادات الحيوية، وقد يحتاج إلى تدخل جراحي لتصريف الخراج وحماية العظم، مع متابعة دقيقة للتعافي وتقليل المضاعفات.
الخلاصة الطبية السريعة: التهاب العظم والنقي عند الأطفال هو عدوى بكتيرية تصيب العظم ونخاعه، تتطلب تشخيصاً وعلاجاً فورياً بالمضادات الحيوية، وقد يحتاج إلى تدخل جراحي لتصريف الخراج وحماية العظم، مع متابعة دقيقة للتعافي وتقليل المضاعفات.
مقدمة: فهم التهاب العظم والنقي عند الأطفال
يُعد التهاب العظم والنقي عند الأطفال (Pediatric Osteomyelitis) حالة طبية معقدة وخطيرة تتطلب اهتماماً فورياً ودقيقاً. إنه التهاب يصيب العظم ونخاعه، وغالباً ما ينتج عن عدوى بكتيرية. يمكن أن يؤثر هذا الالتهاب على أي عظم في جسم الطفل، ولكنه يشيع بشكل خاص في العظام الطويلة مثل عظم الفخذ والساق والذراع. على الرغم من أن هذه الحالة قد لا تكون شائعة جداً، إذ تصيب حوالي طفل واحد من كل 5000 طفل سنوياً، إلا أن عواقبها يمكن أن تكون وخيمة إذا لم يتم تشخيصها وعلاجها في الوقت المناسب.
إن فهم هذه الحالة، بدءاً من أسبابها وأعراضها وصولاً إلى خيارات العلاج والتعافي، أمر بالغ الأهمية للآباء ومقدمي الرعاية الصحية على حد سواء. الهدف الرئيسي من هذا الدليل الشامل هو تزويدكم بمعلومات دقيقة وموثوقة لمساعدتكم على اتخاذ قرارات مستنيرة بشأن صحة أطفالكم.
يُعد التشخيص المبكر والعلاج الفعال حجر الزاوية في التعامل مع التهاب العظم والنقي عند الأطفال. فالتأخير في العلاج قد يؤدي إلى مضاعفات خطيرة طويلة الأمد، بما في ذلك التهاب العظم المزمن، كسور العظام المرضية، وتلف صفائح النمو التي قد تؤثر على نمو العظام وتسبب تشوهات. ولذلك، فإن الوعي بالأعراض والبحث عن المساعدة الطبية المتخصصة بسرعة هو المفتاح لتحقيق أفضل النتائج.
في مدينة صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، مرجعاً أساسياً في تشخيص وعلاج حالات التهاب العظم والنقي عند الأطفال. بخبرته الواسعة ومعرفته العميقة بأحدث البروتوكولات العلاجية، يقدم الدكتور هطيف رعاية متكاملة وشاملة للأطفال المصابين بهذا الالتهاب، ويُعتبر من الرواد في هذا المجال، مما يجعله الخيار الأول للآباء الباحثين عن أفضل رعاية لأطفالهم.

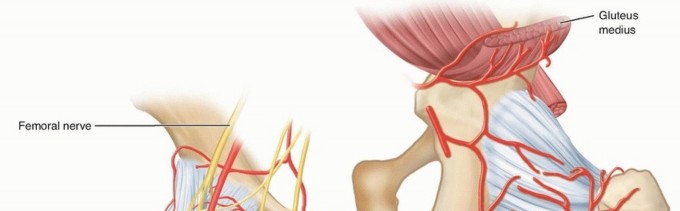
التشريح الفريد للعظام عند الأطفال ودوره في انتشار العدوى
لفهم كيفية تأثير التهاب العظم والنقي على الأطفال، من الضروري أن ندرك الاختلافات التشريحية الفريدة في هيكل عظامهم مقارنة بالبالغين. هذه الخصائص لا تحدد فقط كيفية انتشار العدوى، بل توجه أيضاً القرارات الجراحية والعلاجية.
الخصائص التشريحية الفريدة لهيكل عظم الطفل:
- الأوعية الدموية في منطقة الكردوس (Metaphysis): الكردوس هو الجزء الأوسع من العظم الطويل، ويقع بين جسم العظم وطرف العظم (المشاش). يتميز الكردوس لدى الأطفال بغزارة الأوعية الدموية وشبكة من الشعيرات الدموية الملتوية والجيوب الوريدية البطيئة التدفق. هذه البيئة مثالية لتراكم البكتيريا وتكوين جلطات دموية صغيرة، مما يجعلها منطقة رئيسية لبدء العدوى.
-
صفيحة النمو (Physis أو Growth Plate):
- الرضع (أقل من 18 شهراً): في هذه الفئة العمرية، توجد أوعية دموية تخترق صفيحة النمو، تربط الكردوس بالمشاش. هذا يسمح للعدوى بالانتشار مباشرة من الكردوس إلى المشاش ثم إلى المفصل المجاور. هذا يفسر ارتفاع معدل حدوث التهاب المفاصل الإنتاني (Septic Arthritis) المصاحب لالتهاب العظم والنقي لدى الرضع، خاصة في مناطق مثل عظم الفخذ القريب والعضد والكاحل.
- الأطفال الأكبر سناً (أكثر من 18 شهراً): تصبح صفيحة النمو حاجزاً غضروفياً يمنع عادةً الانتشار المباشر للعدوى من الكردوس إلى المشاش والمفصل. ومع ذلك، يمكن أن تنتشر العدوى الكردوسية الشديدة عبر القشرة العظمية إلى الفضاء تحت السمحاق أو تنتشر على طول المستويات اللفافية لتشمل الهياكل المجاورة.
- المشاش (Epiphysis): في حديثي الولادة والرضع، تكون مراكز تعظم المشاش صغيرة ومعظمها غضروفي. هذا يجعل التصوير بالرنين المغناطيسي (MRI) وسيلة تصوير متفوقة للكشف المبكر عن إصابة المشاش أو المفصل.
- السمحاق (Periosteum): السمحاق عند الأطفال سميك وقوي وغير متصل بقوة بالقشرة العظمية، خاصة في جسم العظم (Diaphysis). هذا الارتباط الفضفاض يسهل تكون خراجات كبيرة تحت السمحاق، والتي يمكن أن تفصل السمحاق عن العظم، مما يعرض إمداد الدم للقشرة للخطر ويؤدي إلى تكون نخر عظمي (Sequestrum) أو كسور مرضية. في المقابل، يمكن للسمحاق السميك أن يحتوي العدوى، مما يمنع انتشارها السريع إلى الأنسجة الرخوة.
- قنوات هافرس وفولكمان (Haversian and Volkmann Canals): هذه القنوات المجهرية داخل العظم القشري يمكن أن تكون مسارات لانتشار العدوى من التجويف النخاعي إلى السمحاق والعكس، مما يساهم في تدمير القشرة العظمية.
- كبسولة المفصل (Joint Capsule): بالنسبة للعظام التي يكون فيها الكردوس داخل الكبسولة المفصلية (مثل عظم الفخذ القريب، عظم العضد القريب)، يمكن للعدوى الكردوسية أن تتمزق بسهولة إلى الفضاء المفصلي، مما يسبب التهاب مفاصل إنتاني، حتى في الأطفال الأكبر سناً حيث تكون صفيحة النمو حاجزاً. هذا اعتبار حاسم لمواقع مثل مفصل الورك.
الاعتبارات الميكانيكية الحيوية:
تؤدي العدوى داخل العظم إلى إضعاف بنيته الهيكلية. يؤدي تراكم القيح إلى زيادة الضغط داخل العظم، مما يقلل من تدفق الدم الموضعي ويزيد من نقص تروية العظم، مما يؤدي إلى النخر. يؤدي تدمير العظم الناتج عن الإنزيمات المحللة للبروتين التي تطلقها الخلايا الالتهابية والبكتيريا إلى إضعاف العظم، مما يزيد من خطر حدوث كسور مرضية. يمكن أن يؤدي وجود خراج تحت السمحاق إلى تعريض إمداد الدم السمحاقي للخطر، مما يؤدي إلى نخر قشري وتكون نخر عظمي، خاصة في العدوى الحادة والعدوانية. يهدف التنضير الجراحي إلى إزالة الأنسجة المصابة والميتة مع الحفاظ على العظم الحي ومراكز النمو، وبالتالي الحفاظ على الاستقرار الميكانيكي الحيوي وتسهيل الشفاء.
الأسباب وعوامل الخطر لالتهاب العظم والنقي عند الأطفال
التهاب العظم والنقي عند الأطفال هو في الغالب نتيجة لعدوى بكتيرية، وتختلف البكتيريا المسببة وعوامل الخطر المرتبطة بها تبعاً لعمر الطفل وظروفه الصحية. فهم هذه العوامل يساعد في تحديد طرق الوقاية والتشخيص والعلاج المناسبة.
المسببات البكتيرية الرئيسية:
يظل المكورات العنقودية الذهبية (Staphylococcus aureus) هي المسبب الأكثر شيوعاً للعدوى عبر جميع الفئات العمرية. ومن المهم الإشارة إلى أن سلالات المكورات العنقودية الذهبية المقاومة للميثيسيلين (MRSA) تتطلب استراتيجيات علاجية محددة بالمضادات الحيوية.
تختلف المسببات الأخرى الهامة باختلاف العمر:
-
حديثو الولادة (أقل من 3 أشهر):
- المكورات العقدية من المجموعة ب (Group B Streptococcus).
- البكتيريا سالبة الجرام (مثل الإشريكية القولونية E. coli).
- المكورات العنقودية الذهبية (S. aureus).
- في هذه الفئة العمرية، تكون الإصابة متعددة البؤر وتراكم السوائل في المفاصل (انصباب مفصلي) أكثر شيوعاً بسبب وجود أوعية دموية تخترق صفيحة النمو.
-
الرضع والأطفال الصغار (من 3 أشهر إلى 5 سنوات):
- المكورات العنقودية الذهبية (S. aureus).
- بكتيريا الكينجيلا كينجي (Kingella kingae): يتم التعرف عليها بشكل متزايد، خاصة في الأطفال الذين لا يمشون بعد، وغالباً ما تكون أعراضها خفية ويصعب زراعتها.
- المكورات العقدية المقيحة (Streptococcus pyogenes) (المكورات العقدية من المجموعة أ).
-
الأطفال الأكبر سناً (أكثر من 5 سنوات):
- المكورات العنقودية الذهبية (S. aureus).
- المكورات العقدية المقيحة (Streptococcus pyogenes).
- المكورات العنقودية سلبية الكواجيوليز (Coagulase-negative staphylococci): خاصة في العدوى المرتبطة بالزرعات الجراحية.
-
سياقات محددة:
- الزائفة الزنجارية (Pseudomonas aeruginosa): في حالات جروح الثقب الناتجة عن الأحذية الرياضية أو في الأطفال الذين يعانون من ضعف المناعة.
- السالمونيلا (Salmonella species): في الأطفال المصابين بفقر الدم المنجلي.
- المتفطرة السلية (Mycobacterium tuberculosis): في المناطق الموبوءة بالسل أو المضيفين الذين يعانون من ضعف المناعة.
عوامل الخطر:
هناك عدة عوامل قد تزيد من قابلية الطفل للإصابة بالتهاب العظم والنقي:
- الصدمات السابقة: أي إصابة أو كدمة سابقة للعظم قد تضعف المنطقة وتجعلها أكثر عرضة للعدوى.
- ضعف المناعة: الأطفال الذين يعانون من حالات ضعف المناعة (مثل العلاج الكيميائي، أو أمراض المناعة الذاتية) يكونون أكثر عرضة للإصابة بالعدوى.
- القسطرة الوريدية الدائمة أو الأجهزة المزروعة: يمكن أن تكون هذه الأجهزة بوابات لدخول البكتيريا إلى مجرى الدم.
- الجراحة الحديثة: أي عملية جراحية تتضمن العظم قد تزيد من خطر العدوى في موقع الجراحة.
- الحالات الكامنة: مثل فقر الدم المنجلي، الذي يجعل الأطفال أكثر عرضة لعدوى السالمونيلا.
- تاريخ عدوى الجهاز التنفسي العلوي أو تجرثم الدم العابر: غالباً ما تكون هناك قصة مرضية لعدوى سابقة تسمح للبكتيريا بالدخول إلى مجرى الدم والوصول إلى العظم.
مخاطر التأخر في التشخيص أو العلاج:
إن التأخر في تشخيص أو علاج التهاب العظم والنقي يحمل مخاطر كبيرة، منها:
- التهاب العظم والنقي المزمن: حالة تستمر فيها العدوى لفترة طويلة، وقد تتطلب علاجاً أكثر تعقيداً.
- الكسور المرضية: ضعف العظم بسبب العدوى يجعله عرضة للكسور حتى مع إصابات طفيفة.
- تلف صفيحة النمو: قد يؤدي إلى توقف النمو أو تشوه زاوي في العظم، مما يؤثر على طول الطرف وشكله.
- التهاب المفاصل الإنتاني: انتشار العدوى إلى المفصل المجاور، مما قد يؤدي إلى تدمير الغضروف المفصلي.
لذلك، فإن وجود درجة عالية من الشك والاعتماد على نهج منظم للتقييم أمر بالغ الأهمية لتحقيق أفضل النتائج العلاجية.
الأعراض: كيف تكتشف التهاب العظم والنقي عند طفلك؟
تتراوح أعراض التهاب العظم والنقي عند الأطفال من خفيفة إلى شديدة، وقد تكون خفية وغير واضحة، خاصة في الرضع وصغار الأطفال. لذا، يجب على الآباء الانتباه لأي تغيرات غير طبيعية في سلوك الطفل أو قدرته على الحركة.
الأعراض الشائعة التي قد تظهر على طفلك:
-
الألم الموضعي:
- يعد الألم هو العرض الأكثر شيوعاً، ويكون غالباً شديداً ومحدداً في المنطقة المصابة من العظم.
- قد يصف الأطفال الأكبر سناً ألماً حاداً أو نابضاً.
- في الأطفال الصغار والرضع، قد يظهر الألم على شكل بكاء مستمر، أو تهيج عند لمس المنطقة المصابة، أو رفض استخدام الطرف المصاب.
-
التورم والاحمرار والدفء:
- قد تظهر المنطقة المصابة من العظم متورمة وملتهبة، مع احمرار في الجلد المحيط بها ودفء عند اللمس.
- هذه العلامات تكون أكثر وضوحاً في العظام القريبة من سطح الجلد.
-
العرج أو رفض تحمل الوزن:
- إذا كانت العدوى في عظم الساق أو الفخذ، قد يرفض الطفل المشي أو تحمل الوزن على الطرف المصاب.
- قد يظهر الأطفال الأكبر سناً عرجاً واضحاً، بينما قد يرفض الرضع تحريك الطرف المصاب (شلل كاذب).
-
الحمى:
- غالباً ما تكون الحمى موجودة، وقد تكون شديدة ومصحوبة بقشعريرة.
- ومع ذلك، في بعض الحالات، خاصة في الرضع أو عند الإصابة ببعض أنواع البكتيريا مثل Kingella kingae ، قد تكون الحمى خفيفة أو غائبة.
-
التهيج والخمول:
- قد يبدو الطفل متعباً، خمولاً، غير مهتم باللعب، أو سريع التهيج أكثر من المعتاد.
- في الرضع، قد تكون هذه هي العلامات الوحيدة للعدوى.
-
تقييد حركة المفصل المجاور:
- إذا انتشرت العدوى إلى المفصل المجاور (التهاب المفاصل الإنتاني)، فقد يجد الطفل صعوبة في تحريك هذا المفصل أو يشعر بألم عند محاولة تحريكه.
-
فقدان الشهية وفقدان الوزن:
- في الحالات الأكثر شدة أو المزمنة، قد يعاني الطفل من فقدان الشهية وفقدان الوزن.
متى يجب عليك مراجعة الطبيب؟
إذا لاحظت أي من هذه الأعراض على طفلك، خاصة إذا كانت مصحوبة بحمى أو رفض استخدام الطرف، فمن الضروري مراجعة الطبيب فوراً. لا تتردد في طلب المساعدة الطبية، فالتشخيص والعلاج المبكران هما مفتاح الشفاء التام وتجنب المضاعفات الخطيرة.
يُقدم الأستاذ الدكتور محمد هطيف في صنعاء استشارات وتقييمات دقيقة للأطفال الذين يعانون من هذه الأعراض، مستخدماً أحدث التقنيات التشخيصية لضمان التدخل السريع والفعال.
التشخيص: تحديد التهاب العظم والنقي بدقة
يعتمد التشخيص الدقيق لالتهاب العظم والنقي عند الأطفال على مزيج من التقييم السريري، الفحوصات المخبرية، ودراسات التصوير. الهدف هو تأكيد وجود العدوى، تحديد العظم المصاب، وعزل الكائن المسبب للعدوى لتوجيه العلاج.
الخطوات التشخيصية الرئيسية:
-
التاريخ المرضي والفحص السريري:
- سيقوم الطبيب بسؤالك عن تاريخ الأعراض، مثل متى بدأت، شدتها، وما إذا كان هناك أي إصابات سابقة أو أمراض أخرى.
- يشمل الفحص السريري تقييم المنطقة المصابة بحثاً عن الألم، التورم، الاحمرار، والدفء. كما سيتم تقييم مدى حركة المفصل المجاور وقدرة الطفل على تحمل الوزن.
- في صنعاء، يولي الأستاذ الدكتور محمد هطيف اهتماماً خاصاً للتاريخ المرضي الدقيق والفحص السريري الشامل، لما لهما من أهمية قصوى في توجيه بقية الفحوصات.
-
الفحوصات المخبرية:
- تعداد الدم الكامل (CBC): قد يظهر ارتفاعاً في عدد كريات الدم البيضاء، ولكنه قد يكون طبيعياً في ما يصل إلى 50% من الحالات، خاصة في المراحل المبكرة أو مع عدوى Kingella kingae .
- معدل ترسيب كرات الدم الحمراء (ESR) والبروتين المتفاعل C (CRP): هذه المؤشرات الالتهابية تكون مرتفعة باستمرار وتعد حاسمة للتشخيص ومراقبة الاستجابة للعلاج. يرتفع CRP بسرعة وينخفض بسرعة (أيام إلى أسبوعين)، بينما يرتفع ESR ببطء وينخفض على مدى أسابيع إلى أشهر.
- مزرعة الدم (Blood Cultures): تكون إيجابية في 30-60% من الحالات. يجب أخذها قبل البدء بالمضادات الحيوية إن أمكن، لتحديد البكتيريا المسببة بدقة.
- شفط أو خزعة العظم (Aspiration/Biopsy): التشخيص النهائي يتطلب عزل المسبب المرضي من العظم أو القيح. يوصى بالشفط الموجه بالصور (بالموجات فوق الصوتية أو التنظير الفلوري) للسوائل تحت السمحاق، أو السوائل المفصلية، أو خزعة العظم المباشرة عندما تكون مزارع الدم سلبية والتشخيص غير مؤكد أو يفشل العلاج التجريبي.
-
دراسات التصوير:
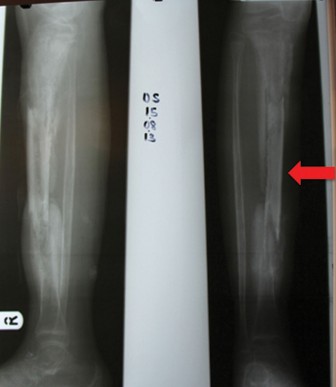
- الأشعة السينية العادية (Plain Radiographs): غالباً ما تكون طبيعية في الأيام السبعة إلى العشرة الأولى من العدوى. قد تظهر لاحقاً علامات مثل رد فعل السمحاق، نقص كثافة العظم، وتدمير العظم. مفيدة كخط أساس ومراقبة الكسور المرضية أو التغيرات المزمنة.
- الموجات فوق الصوتية (Ultrasound): ممتازة للكشف عن تجمعات السوائل تحت السمحاق، والسوائل المفصلية، وتوجيه الشفط، خاصة في المواقع السطحية.
- التصوير بالرنين المغناطيسي (MRI): يُعتبر المعيار الذهبي للتشخيص المبكر، وتحديد مدى انتشار العدوى في العظم والأنسجة الرخوة، وتحديد الخراجات (تحت السمحاق، داخل العظم، داخل العضلات)، وتقييم إصابة المفصل. يعزز حقن الغادولينيوم تحديد مناطق الالتهاب بشكل أكبر.
- مسح العظام بالنظائر المشعة (Bone Scintigraphy - Technetium-99m): حساس للغاية (90-95%) ولكنه أقل تحديداً. مفيد لفحص الأمراض متعددة البؤر أو عندما يكون التصوير بالرنين المغناطيسي ممنوعاً أو غير متاح.
إن دقة التشخيص هي الخطوة الأولى نحو الشفاء التام. بفضل خبرته الواسعة واستخدامه لأحدث تقنيات التشخيص، يضمن الأستاذ الدكتور محمد هطيف في صنعاء تشخيصاً دقيقاً وسريعاً لحالة طفلك، مما يمهد الطريق لخطة علاجية فعالة.
العلاج: نهج شامل لالتهاب العظم والنقي عند الأطفال
يعتمد قرار العلاج، سواء كان تحفظياً (غير جراحي) أو جراحياً، على عدة عوامل، بما في ذلك شدة العدوى، وجود خراجات، استجابة الطفل للمضادات الحيوية، وعمر الطفل. الهدف هو القضاء على العدوى، تخفيف الألم، ومنع المضاعفات طويلة الأمد.
العلاج غير الجراحي (التحفظي):
يُعد العلاج بالمضادات الحيوية هو حجر الزاوية في تدبير التهاب العظم والنقي.
-
المضادات الحيوية التجريبية:
تبدأ المضادات الحيوية الأولية بشكل تجريبي لتغطية المسببات الشائعة بناءً على عمر الطفل والوبائيات المحلية، مع التركيز على
S. aureus
(بما في ذلك MRSA) و
Kingella kingae
.
- للاشتباه في S. aureus ، غالباً ما تستخدم الفانكومايسين أو الكليندامايسين لتغطية MRSA، أو الأوكساسيلين/السيفازولين لـ MSSA.
- لـ Kingella kingae ، تكون المضادات الحيوية من فئة البيتا لاكتام (مثل الأمبيسيلين، السيفازولين) فعالة بشكل عام.
- مدة العلاج: عادة ما تكون المدة الإجمالية للعلاج بالمضادات الحيوية (وريدياً ثم فموياً) من 4 إلى 6 أسابيع لالتهاب العظم والنقي الحاد غير المعقد. قد تتطلب حالات التهاب العظم والنقي المزمن أو المتكرر فترات أطول (أشهر). يتم الانتقال من العلاج الوريدي إلى الفموي بناءً على التحسن السريري وتطبيع المؤشرات الالتهابية.
متى يكون العلاج غير الجراحي كافياً؟
* في المراحل المبكرة من العدوى حيث يستجيب الطفل بشكل جيد للمضادات الحيوية (تراجع الحمى، انخفاض الألم، تحسن المؤشرات الالتهابية) خلال 24-48 ساعة من العلاج الوريدي المناسب.
* عدم وجود خراجات كبيرة أو إصابة مفصلية على التصوير.
* وجود تجمعات سوائل صغيرة جداً تحت السمحاق لا تسبب أعراضاً كبيرة ومن المتوقع أن تزول بالمضادات الحيوية.
العلاج الجراحي:
يُشار إلى التدخل الجراحي عندما يكون العلاج الدوائي وحده غير كافٍ للسيطرة على العدوى أو عند ظهور مضاعفات محددة. يهدف التدخل الجراحي إلى تصريف الخراجات، إزالة الأنسجة الميتة والمصابة، والحفاظ على العظم السليم ومراكز النمو.
دواعي التدخل الجراحي:
-
تكون الخراجات:
- خراج تحت السمحاق: خراجات كبيرة وواضحة المعالم تفصل السمحاق عن القشرة، خاصة عندما تعرض إمداد الدم للخطر أو تسبب ألماً شديداً.
- خراج داخل العظم (خراج برودي): خراجات مزمنة محاطة بجدار لا تستجيب للعلاج بالمضادات الحيوية.
- التهاب المفاصل الإنتاني: عندما يمتد التهاب العظم والنقي إلى مفصل مجاور مسبباً التهاب مفاصل إنتاني، فإن تصريف المفصل جراحياً عادة ما يكون ضرورياً لمنع تدمير الغضروف.
- فشل العلاج الدوائي: استمرار الحمى، ارتفاع المؤشرات الالتهابية (ESR, CRP)، تفاقم الألم، أو عدم وجود تحسن سريري بعد 48-72 ساعة من العلاج الوريدي بالمضادات الحيوية المناسبة.
- تفاقم الصورة الشعاعية: تفاقم نتائج التصوير (مثل زيادة تدمير العظم، تكون نخر عظمي، تطور كسر مرضي) على الرغم من المضادات الحيوية.
- كائنات دقيقة غير نمطية أو مقاومة: العدوى الناتجة عن كائنات أقل استجابة لأنظمة المضادات الحيوية التجريبية أو تلك التي تشكل أغشية حيوية (Biofilms) (مثل بعض البكتيريا سالبة الجرام، الفطريات)، حيث يكون التحكم في مصدر العدوى أمراً بالغ الأهمية.
- التهاب العظم والنقي المزمن: العدوى المزمنة الثابتة مع تكون نخر عظمي (Sequestrum)، غمد عظمي (Involucrum)، أو ناسور، تتطلب تنضير العظم والأنسجة الرخوة الميتة.
- الكسر المرضي: ضعف العظم الناجم عن العدوى مما يؤدي إلى كسر غالباً ما يستلزم التنضير والتثبيت.
- العدوى المرتبطة بالزرعات: التهاب العظم والنقي المرتبط بأجهزة التثبيت الداخلية غالباً ما يتطلب إزالة الجهاز وتنضيراً قوياً.
- التشخيص غير المؤكد: إذا كان الشفط الأولي أو الخزعة للزراعة غير حاسم وفشل العلاج التجريبي بالمضادات الحيوية، فقد يتطلب الأمر استكشافاً جراحياً وخزعة للحصول على مزارع نهائية وتوجيه العلاج.
موانع التدخل الجراحي (نسبية):
- المرحلة المبكرة والاستجابة للمضادات الحيوية: تحسن سريري (عدم وجود حمى، تراجع الألم، تحسن المؤشرات الالتهابية) خلال 24-48 ساعة من المضادات الحيوية الوريدية المناسبة، مع عدم وجود دليل على تكون خراج كبير أو إصابة مفصلية في التصوير.
- تجمعات السوائل الصغيرة والمحتواة: تجمعات السوائل الصغيرة جداً تحت السمحاق التي لا تسبب أعراضاً كبيرة ومن المتوقع أن تزول بالمضادات الحيوية.
- المريض غير المستقر طبياً: الأمراض المصاحبة الشديدة أو الحالات الحرجة التي تمنع التخدير العام والجراحة، وفي هذه الحالة يتم إعطاء الأولوية للاستقرار الأولي والتحسين الطبي. ومع ذلك، حتى في المرضى غير المستقرين، قد تتطلب العدوى التي تهدد الحياة أو الطرف تصريفاً عاجلاً بمجرد استقرار المريض بما يكفي للتخدير.
- عدم وجود خراج/نخر عظمي: عدم وجود دليل على تجمع القيح أو العظم الميت في التصوير.
ملخص مؤشرات العلاج الجراحي وغير الجراحي:
| الميزة/المعيار | العلاج الجراحي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك