التحدب الظنبوبي الخلقي والورم الليفي العصبي من النوع الأول عند الأطفال دليل شامل للعائلات مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التحدب الظنبوبي الخلقي هو حالة نادرة تؤثر على عظم الساق، وغالباً ما ترتبط بالورم الليفي العصبي من النوع الأول. يتضمن العلاج الجراحي إزالة الجزء المصاب وتثبيت العظم بالمسامير الداخلية والخارجية، مع متابعة دقيقة لضمان الشفاء ومنع الكسور المستقبلية تحت إشراف الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: التحدب الظنبوبي الخلقي هو حالة نادرة تؤثر على عظم الساق، وغالباً ما ترتبط بالورم الليفي العصبي من النوع الأول. يتضمن العلاج الجراحي إزالة الجزء المصاب وتثبيت العظم بالمسامير الداخلية والخارجية، مع متابعة دقيقة لضمان الشفاء ومنع الكسور المستقبلية تحت إشراف الأستاذ الدكتور محمد هطيف.
مقدمة: فهم التحدب الظنبوبي الخلقي والورم الليفي العصبي من النوع الأول
في عيادة الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، نؤمن بأن فهم الحالة الطبية هو الخطوة الأولى نحو الشفاء. اليوم، نسلط الضوء على حالة معقدة ولكن قابلة للعلاج وهي "التحدب الظنبوبي الخلقي" (Congenital Pseudarthrosis of the Tibia - CPT) المرتبطة بـ "الورم الليفي العصبي من النوع الأول" (Neurofibromatosis Type 1 - NF1) لدى الأطفال. هذه الحالة، على الرغم من ندرتها، تتطلب نهجاً تشخيصياً وعلاجياً دقيقاً وشاملاً.
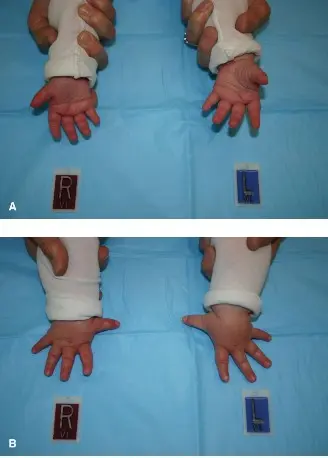
تخيل طفلاً في عمر ثلاث سنوات، يركض ويلعب، ولكن يلاحظ والداه تقوساً متزايداً في ساقه اليمنى وعرجاً واضحاً. هذا ما حدث مع مريضنا الصغير الذي حضر إلى عيادة الأستاذ الدكتور محمد هطيف في صنعاء. بدأ التقوس بشكل تدريجي حول عمر 18 شهراً، وتفاقم ببطء. كان الطفل يمشي بمفرده، لكن مع عرج مميز (مشية ترندلنبورغ) وتعثر عرضي. لم يكن هناك تاريخ لأي إصابة أو ألم حاد. كما لاحظ الوالدان وجود "وحمات" متعددة على جسمه وأطرافه منذ الولادة.
هذه العلامات، بالإضافة إلى وجود عقيدات ليش (Lisch nodules) في العين تم اكتشافها سابقاً، كانت مؤشرات قوية لحالة الورم الليفي العصبي من النوع الأول (NF1)، وهي اضطراب وراثي يؤثر على نمو الخلايا العصبية ويسبب أوراماً حميدة على الأعصاب، بالإضافة إلى تغيرات جلدية وعظمية. وعندما يرتبط هذا الاضطراب بتقوس وتشوه في عظم الساق (الظنبوب)، فإننا نتحدث عن التحدب الظنبوبي الخلقي، وهي حالة تتميز بضعف شديد في عظم الساق، مما يجعله عرضة للكسر وعدم الالتئام.
في هذا الدليل الشامل، سيقدم لكم الأستاذ الدكتور محمد هطيف وفريقه المتخصص في صنعاء، شرحاً تفصيلياً عن هذه الحالة، بدءاً من التشريح الأساسي، مروراً بالأسباب والأعراض، وصولاً إلى أحدث طرق التشخيص والعلاج الجراحي المتقدم، ومرحلة التعافي وإعادة التأهيل. هدفنا هو تزويدكم بالمعلومات اللازمة لاتخاذ قرارات مستنيرة وضمان أفضل رعاية ممكنة لأطفالكم.
التشريح: فهم عظم الساق وتأثره بالمرض
لفهم التحدب الظنبوبي الخلقي، من المهم أولاً فهم تشريح عظم الساق (الظنبوب) وكيف يمكن أن يتأثر بهذه الحالة.
عظم الساق (الظنبوب) والشظية
- الظنبوب (Tibia): هو العظم الأكبر والأقوى في الجزء السفلي من الساق، ويُعرف أيضاً باسم "قصبة الساق". يحمل الظنبوب معظم وزن الجسم وينقل القوى من مفصل الركبة إلى مفصل الكاحل. يتميز بجسم أسطواني تقريباً وطرفين، علوي وسفلي، يتصلان بمفصلي الركبة والكاحل على التوالي.
- الشظية (Fibula): هي عظم أرفع وأطول يقع بجانب الظنبوب. لا تحمل الشظية الكثير من الوزن، ولكنها ضرورية لاستقرار مفصل الكاحل وتوفر نقاط ربط للعضلات.
كلا العظمين، الظنبوب والشظية، يلعبان دوراً حيوياً في قدرتنا على المشي، الجري، والقيام بالأنشطة اليومية.
كيف يؤثر التحدب الظنبوبي الخلقي على العظم
في حالات التحدب الظنبوبي الخلقي، لا ينمو عظم الظنبوب بشكل طبيعي. بدلاً من أن يكون عظماً قوياً ومتيناً، يتطور جزء منه بشكل غير طبيعي، ويصبح ضعيفاً وهشاً. هذا الجزء الضعيف غالباً ما يكون في الثلث السفلي أو الأوسط من الظنبوب.
- التشوه والتقوس: بدلاً من أن يكون العظم مستقيماً، يظهر تقوساً واضحاً، غالباً ما يكون باتجاه الأمام والجانب (تقوس أمامي جانبي). هذا التقوس ليس مجرد انحناء بسيط، بل هو نتيجة لتغيرات عميقة في بنية العظم.
- الخلل التنسجي (Dysplasia): يشير مصطلح "الخلل التنسجي" إلى النمو غير الطبيعي للأنسجة. في هذه الحالة، تكون أنسجة العظم في المنطقة المصابة ذات جودة رديئة، وقد تتخللها أنسجة ليفية أو عصبية غير طبيعية مرتبطة بالورم الليفي العصبي. هذا يجعل العظم هشاً وعرضة للكسر بسهولة، حتى مع إصابات طفيفة أو بدون أي إصابة على الإطلاق.
- تضيق القناة النخاعية (Medullary Canal Narrowing): داخل العظم، توجد قناة تسمى القناة النخاعية، تحتوي على نخاع العظم. في التحدب الظنبوبي الخلقي، تتضيق هذه القناة بشكل كبير في المنطقة المصابة، مما يعيق عملية شفاء العظم الطبيعية ويقلل من قدرته على تكوين عظم جديد.
- شكل الساعة الرملية (Hourglass Deformity): في الأشعة السينية، قد تظهر المنطقة المصابة من الظنبوب بشكل يشبه الساعة الرملية، حيث يتضيق العظم بشكل حاد في المنتصف. هذا الشكل هو علامة مميزة على الخلل التنسجي الشديد.
فهم هذه التغيرات التشريحية يساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد أفضل خطة علاجية، حيث يتطلب الأمر إزالة الجزء المتضرر من العظم واستبداله بعظم سليم، بالإضافة إلى تثبيت قوي لضمان التئامه.
الأسباب وعوامل الخطر: الارتباط بالورم الليفي العصبي من النوع الأول
التحدب الظنبوبي الخلقي هو حالة نادرة، ولكنها ترتبط ارتباطاً وثيقاً بمتلازمة وراثية شائعة نسبياً وهي "الورم الليفي العصبي من النوع الأول" (Neurofibromatosis Type 1 - NF1). في الواقع، ما بين 50% إلى 80% من حالات التحدب الظنبوبي الخلقي تحدث لدى الأطفال المصابين بالورم الليفي العصبي من النوع الأول.
الورم الليفي العصبي من النوع الأول (NF1)
الورم الليفي العصبي من النوع الأول هو اضطراب وراثي يؤثر على العديد من أجهزة الجسم. يحدث بسبب طفرة في جين NF1 الموجود على الكروموسوم 17. هذا الجين مسؤول عن إنتاج بروتين يسمى "النيوروفيبرومين" (neurofibromin)، والذي يعمل ككابح للأورام. عندما يكون هناك خلل في هذا الجين، لا يتم إنتاج النيوروفيبرومين بشكل صحيح، مما يؤدي إلى نمو غير منضبط للخلايا، خاصة في الجهاز العصبي.
علامات الورم الليفي العصبي من النوع الأول:
- بقع القهوة بالحليب (Café-au-lait Macules): وهي بقع جلدية مسطحة ذات لون بني فاتح، تظهر عادة في الطفولة المبكرة. وجود ست بقع أو أكثر يزيد حجمها عن 0.5 سم هو أحد المعايير التشخيصية الرئيسية.
- عقيدات ليش (Lisch Nodules): وهي أورام حميدة صغيرة تظهر على قزحية العين (الجزء الملون من العين). لا تؤثر عادة على الرؤية ولكنها علامة تشخيصية مهمة.
- النمش الإبطي أو الإربي (Axillary or Inguinal Freckling - Crowe's Sign): ظهور نمش صغير في مناطق الثنيات مثل الإبط أو منطقة الفخذ.
- الأورام الليفية العصبية (Neurofibromas): وهي أورام حميدة تنمو على الأعصاب أو تحت الجلد أو في أي مكان آخر بالجسم.
- الآفات العظمية: مثل الجنف (انحناء العمود الفقري) أو خلل التنسج في العظام الطويلة، مثل التحدب الظنبوبي الخلقي.
العلاقة بين NF1 والتحدب الظنبوبي الخلقي
يعتقد أن الورم الليفي العصبي من النوع الأول يسبب التحدب الظنبوبي الخلقي من خلال آليتين رئيسيتين:
- خلل التنسج العظمي المباشر: يؤثر جين NF1 المعيب مباشرة على نمو وتطور خلايا العظم (بانيات العظم). هذا يؤدي إلى تكوين عظم ذي جودة رديئة وغير منظم في منطقة معينة من الظنبوب.
- تسلل الأنسجة الليفية العصبية: في بعض الحالات، تتسلل الأنسجة الليفية العصبية غير الطبيعية (المرتبطة بالورم الليفي العصبي) إلى داخل العظم وحوله. هذه الأنسجة لا تسمح للعظم بالنمو والالتئام بشكل طبيعي، وتعيق الدورة الدموية، مما يؤدي إلى ضعف العظم وزيادة خطر الكسر وعدم الالتئام.
عوامل الخطر الأخرى
على الرغم من أن NF1 هو عامل الخطر الأبرز، إلا أن هناك حالات نادرة من التحدب الظنبوبي الخلقي تحدث بدون وجود NF1. ومع ذلك، فإن الارتباط بينهما قوي جداً لدرجة أن أي طفل يعاني من تقوس في الساق يجب أن يخضع لتقييم شامل لاستبعاد أو تأكيد وجود الورم الليفي العصبي من النوع الأول.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التشخيص المبكر للورم الليفي العصبي من النوع الأول عند ملاحظة أي تقوس في الساق، حيث أن التدخل المبكر يمكن أن يحسن بشكل كبير نتائج علاج التحدب الظنبوبي الخلقي ويقلل من المضاعفات.
الأعراض والعلامات: كيف تكتشفها مبكراً
تظهر أعراض وعلامات التحدب الظنبوبي الخلقي عادة في مرحلة الطفولة المبكرة، وغالباً ما تكون هي ما يدفع الوالدين لطلب الاستشارة الطبية. من المهم جداً الانتباه لهذه العلامات، خاصة إذا كان هناك تاريخ عائلي للورم الليفي العصبي من النوع الأول أو إذا لوحظت علامات أخرى لـ NF1.
الأعراض الأولية (قبل حدوث كسر)
- تقوس الساق (Bowing Deformity): هذه هي العلامة الأكثر شيوعاً. يلاحظ الوالدان انحناءً تدريجياً في عظم الساق (الظنبوب)، غالباً ما يكون باتجاه الأمام والجانب (تقوس أمامي جانبي). عادة ما يكون هذا التقوس في ساق واحدة (أحادي الجانب)، ويصبح أكثر وضوحاً مع نمو الطفل وبدء المشي.
- العرج (Limp): نتيجة للتقوس واختلاف طول الساق، قد يظهر الطفل عرجاً واضحاً عند المشي. قد يكون هذا العرج من نوع "ترندلنبورغ" (Trendelenburg gait)، حيث يميل الجذع إلى الجانب المصاب لتعويض ضعف العضلات أو عدم استقرار الحوض.
- اختلاف طول الساق (Leg Length Discrepancy - LLD): مع تقدم الحالة، قد تصبح الساق المصابة أقصر قليلاً من الساق الأخرى. هذا الاختلاف يمكن أن يتفاقم بمرور الوقت ويساهم في العرج.
- التعثر المتكرر: قد يواجه الطفل صعوبة في المشي أو الجري بسبب عدم استقرار الساق والعرج، مما يؤدي إلى تعثر متكرر.
- الجلد الرقيق والمشدود: قد يبدو الجلد فوق منطقة التقوس رقيقاً ومشدوداً، وقد يكون هناك بعض التغيرات في لون الجلد.
- عدم وجود ألم حاد: في المراحل المبكرة، قد لا يشعر الطفل بأي ألم حاد، مما قد يؤخر التشخيص. الألم عادة ما يظهر بعد حدوث كسر.
علامات الورم الليفي العصبي من النوع الأول المرافقة
نظراً للارتباط القوي بين التحدب الظنبوبي الخلقي والورم الليفي العصبي من النوع الأول، فإن البحث عن علامات NF1 أمر بالغ الأهمية:
- بقع القهوة بالحليب (Café-au-lait Macules): هذه البقع البنية الفاتحة على الجلد هي مؤشر قوي. يجب الانتباه لعددها وحجمها (ست بقع أو أكثر يزيد حجمها عن 0.5 سم).
- عقيدات ليش (Lisch Nodules): قد لا يلاحظها الوالدان، ولكن طبيب العيون يمكن أن يكشفها أثناء فحص العين.
- النمش في الإبط أو منطقة الفخذ: علامة أخرى مميزة لـ NF1.
- تاريخ عائلي: وجود حالات مماثلة في العائلة يزيد من الاشتباه.
الأعراض بعد حدوث كسر (التحدب الكاذب الصريح)
إذا لم يتم علاج التقوس، فإن العظم الضعيف معرض جداً للكسر. عند حدوث الكسر، قد تظهر الأعراض التالية:
- ألم حاد ومفاجئ: في الساق المصابة.
- تورم وكدمات: حول منطقة الكسر.
- عدم القدرة على تحمل الوزن: أو صعوبة كبيرة في المشي.
- تشوه واضح: في الساق.
- عدم الالتئام (Pseudarthrosis): بدلاً من أن يلتئم الكسر بشكل طبيعي، قد يتطور إلى تحدب كاذب، حيث لا يلتئم العظم وتظل هناك حركة غير طبيعية في موقع الكسر. هذه هي المرحلة الأصعب في العلاج.
يؤكد الأستاذ الدكتور محمد هطيف أن الاكتشاف المبكر لهذه العلامات، خاصة التقوس وبقع القهوة بالحليب، يفتح الباب أمام التدخل الوقائي الذي يمكن أن يمنع حدوث الكسر ويحسن بشكل كبير فرص النجاح العلاجي. لا تترددوا في زيارة عيادة الأستاذ الدكتور محمد هطيف في صنعاء إذا لاحظتم أياً من هذه العلامات على طفلكم.
التشخيص الدقيق: رحلة نحو فهم الحالة
يعتمد التشخيص الدقيق للتحدب الظنبوبي الخلقي المرتبط بالورم الليفي العصبي من النوع الأول على مزيج من الفحص السريري الشامل، والتاريخ المرضي المفصل، والتصوير الطبي المتخصص، وفي بعض الأحيان الاستشارات الوراثية. في عيادة الأستاذ الدكتور محمد هطيف بصنعاء، نتبع نهجاً متكاملاً لضمان أدق تشخيص ممكن.
1. التاريخ المرضي والفحص السريري
يبدأ الأستاذ الدكتور محمد هطيف بجمع معلومات مفصلة من الوالدين حول:
- متى لوحظ التقوس لأول مرة؟ هل يتفاقم بمرور الوقت؟
- هل هناك عرج أو صعوبة في المشي؟
- هل يوجد تاريخ لأي إصابات أو كسور سابقة؟
- هل توجد أي "وحمات" أو بقع جلدية؟
- التاريخ العائلي: هل يوجد أي فرد في العائلة مصاب بالورم الليفي العصبي أو حالات عظمية مشابهة؟
- التاريخ الطبي للطفل: بما في ذلك النمو والتطور وأي تشخيصات سابقة (مثل الجنف أو مشاكل العين).
الفحص السريري يشمل:
- التقييم العام: لحالة الطفل الصحية والتغذوية.
- فحص الأطراف السفلية: لتقييم درجة التقوس في الظنبوب، وتحديد ما إذا كان هناك اختلاف في طول الساق، وتقييم المشية (العرج). يتم البحث عن أي عدم استقرار أو ألم عند الجس.
- فحص الجلد: للبحث عن بقع القهوة بالحليب (تحديد عددها وحجمها)، والنمش في الإبط أو الفخذ، وأي أورام ليفية عصبية ظاهرة.
- فحص الجهاز العصبي: لتقييم القوة العضلية والإحساس.
- فحص العين: للتحقق من وجود عقيدات ليش، والتي قد يتم تأكيدها من قبل طبيب العيون.
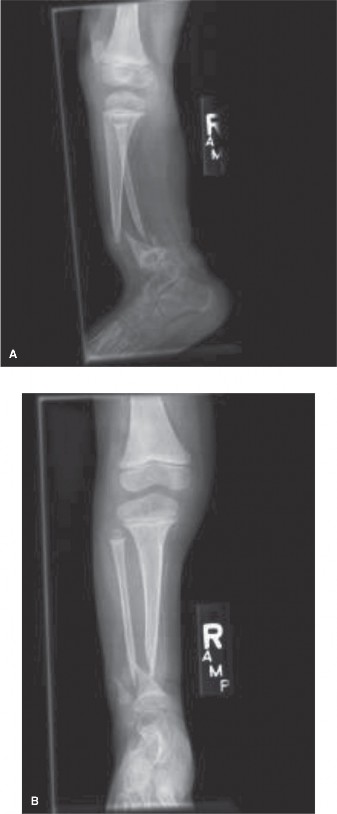
2. التصوير الطبي (الأشعة)
تعد الأشعة السينية هي الأداة التشخيصية الأساسية:
-
الأشعة السينية للظنبوب والشظية (AP و Lateral views):
تُظهر هذه الأشعة بوضوح التقوس الأمامي الجانبي للظنبوب. العلامات المميزة التي يبحث عنها الأستاذ الدكتور محمد هطيف تشمل:
- شكل الساعة الرملية (Hourglass deformity): تضيق حاد في جسم العظم في منطقة التقوس.
- تصلب العظم (Sclerosis): زيادة في كثافة العظم في المنطقة المصابة، مما يشير إلى خلل تنسجي.
- تضيق أو انسداد القناة النخاعية (Medullary canal obliteration): دليل على ضعف قدرة العظم على الشفاء.
- غياب خط كسر صريح: في المراحل المبكرة (ما قبل الكسر).
- تأثر الشظية: قد تظهر الشظية أيضاً مقوسة أو نحيلة.
- مسح الأطراف السفلية (Scanogram): لقياس دقيق لاختلاف طول الساق.
- أشعة العمود الفقري: لتقييم وجود الجنف، وهو أمر شائع في NF1.
- أشعة الجمجمة أو الرنين المغناطيسي للدماغ والعمود الفقري: قد يوصى بها لاستبعاد أي آفات أخرى مرتبطة بالورم الليفي العصبي من النوع الأول مثل الأورام الليفية العصبية داخل الدماغ أو الحبل الشوكي أو أورام المسار البصري.
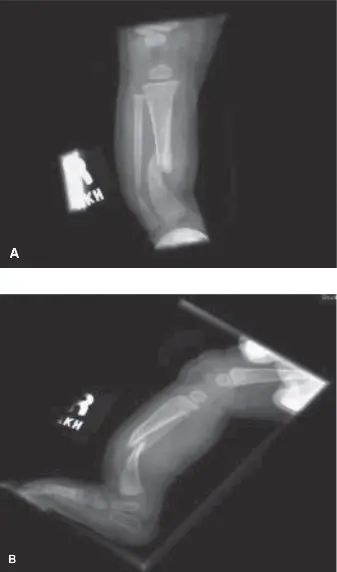
الشكل 1: صورة شعاعية أمامية خلفية للساق اليمنى قبل الجراحة تظهر تقوساً شديداً في الجزء البعيد من الظنبوب مع تضيق تصلبي في القناة النخاعية وتشوه على شكل "ساعة رملية" وهو مميز للتحدب الظنبوبي الخلقي من النوع الثاني/الثالث.
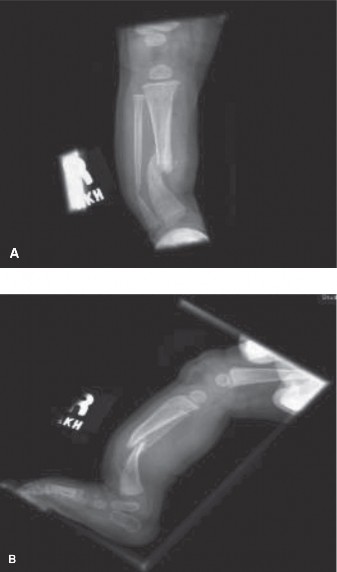
الشكل 2: صورة شعاعية جانبية للساق اليمنى قبل الجراحة، توضح بشكل أكبر تقوس الظنبوب الأمامي الجانبي والتغيرات التنسجية الشديدة في قمة التشوه.
3. الاستشارات المتخصصة والفحوصات الجينية
- استشارة وراثية: لتأكيد التشخيص السريري للورم الليفي العصبي من النوع الأول بناءً على المعايير التشخيصية (مثل بقع القهوة بالحليب وعقيدات ليش والآفات العظمية). قد يناقش الأستاذ الدكتور محمد هطيف مع العائلة إجراء الفحص الجيني لجين NF1 لتأكيد التشخيص على المستوى الجزيئي ولأغراض التنبؤ.
- استشارة طبيب عيون: لتقييم عقيدات ليش واستبعاد أورام المسار البصري.
- استشارة طبيب أعصاب: لتقييم أي مظاهر عصبية أخرى محتملة لـ NF1.
4. التشخيص التفريقي
من المهم التمييز بين التحدب الظنبوبي الخلقي وحالات أخرى قد تسبب تقوس الساق لدى الأطفال. يوضح الجدول التالي بعض هذه الفروقات:
| الميزة | التحدب الظنبوبي الخلقي (مرتبط بـ NF1) | الكساح نقص الفوسفات (المرتبط بالكروموسوم X) | مرض بلونت الطفلي (تقوس الساق) |
|---|---|---|---|
| السبب | عظم خلل تنسجي، غالباً ما يتسلل إليه نسيج ليفي عصبي. ارتباط قوي بـ NF1 (50-80%). | عيب وراثي (طفرة جين PHEX) يؤدي إلى فقدان الفوسفات الكلوي وضعف استقلاب فيتامين د. | اضطراب في نمو الصفيحة المشاشية الإنسية القريبة من الظنبوب. أسباب متعددة، مرتبطة بالسمنة، المشي المبكر. |
| سن الظهور | الرضاعة إلى الطفولة المبكرة (قبل 5-7 سنوات). قد يظهر كتقوس، كسر، أو عدم التئام. | يظهر عادة بتقوس عند تحمل الوزن (1-3 سنوات)، قصر القامة، ضعف العضلات. | الطفولة (1-3 سنوات) للنوع الطفلي. تقوس ركبي تقدمي. |
| طبيعة التقوس | تقوس أمامي جانبي، عادة أحادي الجانب. خطر كبير للكسر وعدم الالتئام. | تقوس ركبي ثنائي الجانب (تقوس الساقين)، متماثل. | أحادي الجانب (50-80%) أو ثنائي الجانب. |
| السمات المصاحبة | بقع القهوة بالحليب، عقيدات ليش، نمش إبطي، أورام ليفية عصبية (علامات NF1). | قصر القامة، آلام العظام، ضعف العضلات، خراجات الأسنان. لا توجد آفات جلدية. | السمنة، المشي المبكر. لا توجد نتائج جهازية. |
| نتائج الأشعة | تقوس الظنبوب الأمامي الجانبي، جزء متصلب، تشوه "ساعة رملية"، انسداد القناة النخاعية، تحدب كاذب وشيك أو صريح. | لوحات نمو متسعة، غير منتظمة، متآكلة (تقعر، تباعد) عند المشاشات؛ هشاشة عظام منتشرة. | نتوء مشاشي إنسي، انخفاض في الهضبة الظنبوبية الإنسية، صفيحة نمو غير منتظمة. زيادة الزاوية المشاشية-الديابيزية. |
| نتائج المختبر | كالسيوم، فوسفات، فوسفاتاز قلوي طبيعي. فحص جيني لـ NF1. | فوسفات مصل منخفض، كالسيوم مصل طبيعي/منخفض، فوسفاتاز قلوي مرتفع، FGF23 مرتفع. | كالسيوم، فوسفات، فوسفاتاز قلوي طبيعي. |
| العلاج | إعادة بناء جراحية معقدة (استئصال، تطعيم، تثبيت مستقر). معدل مرتفع للكسور المتكررة/عدم الالتئام. جبائر طويلة الأمد. | مكملات الفوسفات الفموية وفيتامين د النشط (كالسيتريول). بضع العظم للتشوه الشديد. | جبائر للحالات الخفيفة، نمو موجه، بضع العظم الظنبوبي القريب للحالات المتوسطة إلى الشديدة. |
من خلال هذا التقييم الشامل، يمكن للأستاذ الدكتور محمد هطيف وفريقه تحديد ما إذا كان طفلكم يعاني من التحدب الظنبوبي الخلقي المرتبط بالورم الليفي العصبي من النوع الأول بدقة، ووضع خطة علاجية مخصصة.
خيارات العلاج المتاحة: نهج الأستاذ الدكتور محمد هطيف
يعتبر علاج التحدب الظنبوبي الخلقي، خاصة عندما يكون مرتبطاً بالورم الليفي العصبي من النوع الأول، من التحديات الجراحية المعقدة في جراحة عظام الأطفال. الهدف الأساسي هو تحقيق التئام العظم، تصحيح التشوه، استعادة محاذاة الساق، والحفاظ على طول الطرف، مع تقليل خطر الكسور المتكررة. يؤكد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في هذا المجال، على ضرورة التدخل الجراحي المبكر والتقنيات المتقدمة لتحقيق أفضل النتائج.
لماذا الجراحة ضرورية؟
حتى في غياب كسر صريح، فإن التقوس التدريجي والتغيرات الخللية في العظم، بالإضافة إلى الارتباط القوي بالورم الليفي العصبي من النوع الأول، تشير إلى احتمالية عالية جداً لحدوث كسر مرضي وعدم التئامه لاحقاً. العلاج التحفظي بالجبائر وحده فشل باستمرار في منع الكسور أو تحقيق الالتئام في حالات التحدب الظنبوبي الخلقي الحقيقية. لذلك، يعتبر التدخل الجراحي ضرورياً من أجل:
- تصحيح التشوه الزاوي: إعادة الساق إلى محاذاة طبيعية قدر الإمكان.
- تحفيز التئام الجزء الخلوي: إزالة العظم الضعيف واستبداله بعظم سليم ليتمكن من الالتئام.
- منع الكسر الوشيك: التدخل قبل حدوث الكسر الصريح يسهل العلاج ويحسن النتائج.
- معالجة تفاوت طول الساق: محاولة الحفاظ على طول الطرف أو معالجته.
تصنيف الحالة وتحديد الخطة العلاجية
تُصنف حالة مريضنا عادةً ضمن تصنيف بويد للتحدب الظنبوبي الخلقي، النوع الثالث (Boyd Classification Type III) . هذا النوع يصف آفة تتميز بتضيق في الظنبوب يشبه الساعة الرملية، وعادة ما يرتبط بالورم الليفي العصبي من النوع الأول، مما يشير إلى منطقة خلل تنس
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك