آلام وتورم الركبة عند الأطفال: دليل شامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تعتبر آلام وتورم الركبة عند الأطفال علامة على حالات تستدعي التقييم الطبي الدقيق، مثل تمزق الرباط الصليبي الأمامي أو الغضروف الهلالي القرصي. يشمل العلاج التشخيص الدقيق عبر الفحص والتصوير بالرنين المغناطيسي، يليه التدخل الجراحي أو التحفظي حسب الحالة لضمان التعافي الأمثل.
الخلاصة الطبية السريعة: تعتبر آلام وتورم الركبة عند الأطفال علامة على حالات تستدعي التقييم الطبي الدقيق، مثل تمزق الرباط الصليبي الأمامي أو الغضروف الهلالي القرصي. يشمل العلاج التشخيص الدقيق عبر الفحص والتصوير بالرنين المغناطيسي، يليه التدخل الجراحي أو التحفظي حسب الحالة لضمان التعافي الأمثل.
مقدمة
تُعد آلام الركبة وتورمها من الشكاوى الشائعة لدى الأطفال والمراهقين، وقد تكون مؤشرًا على مجموعة واسعة من الحالات، تتراوح بين الإجهاد البسيط والإصابات الخطيرة التي تتطلب تدخلًا طبيًا متخصصًا. في كثير من الأحيان، قد تكون الأعراض غامضة، مما يجعل التشخيص الدقيق تحديًا يتطلب خبرة واسعة في جراحة عظام الأطفال.
في هذا الدليل الشامل، سنتناول أهم الأسباب وراء آلام وتورم الركبة لدى الأطفال، مع التركيز على حالتين شائعتين ومهمتين: تمزق الرباط الصليبي الأمامي (ACL) والغضروف الهلالي القرصي. سنستعرض تفاصيل التشخيص، وخيارات العلاج المتاحة، وأهمية الرعاية المتخصصة التي يقدمها خبراء مثل الأستاذ الدكتور محمد هطيف، الذي يُعد من أبرز أطباء جراحة العظام للأطفال في صنعاء، بفضل خبرته الواسعة واستخدامه لأحدث التقنيات التشخيصية والعلاجية. يهدف هذا الدليل إلى تزويد الآباء بالمعلومات اللازمة لفهم هذه الحالات واتخاذ القرارات الصحيحة بشأن صحة أطفالهم.
التشريح الأساسي لمفصل الركبة عند الأطفال
لفهم إصابات الركبة، من الضروري الإلمام بالتشريح الأساسي لهذا المفصل المعقد، خاصة عند الأطفال حيث لا تزال عظامهم في طور النمو. مفصل الركبة هو أكبر مفصل في الجسم ويتحمل وزنًا كبيرًا، وهو يتكون من التقاء ثلاث عظام رئيسية:
- عظم الفخذ (Femur): العظم الأطول في الجسم، ويشكل الجزء العلوي من مفصل الركبة.
- عظم الساق (Tibia): العظم الأكبر في الساق السفلية، ويشكل الجزء السفلي من مفصل الركبة.
- الرضفة (Patella): العظم الصغير المتحرك الذي يقع أمام مفصل الركبة، ويُعرف باسم "صابونة الركبة".
تُربط هذه العظام ببعضها البعض بواسطة شبكة من الأربطة القوية التي توفر الاستقرار للمفصل:
- الأربطة الصليبية (Cruciate Ligaments): وهما الرباط الصليبي الأمامي (ACL) والرباط الصليبي الخلفي (PCL). يتقاطعان داخل مفصل الركبة ويسهمان في منع انزلاق عظم الفخذ على عظم الساق إلى الأمام أو الخلف. الرباط الصليبي الأمامي هو الأكثر عرضة للإصابة، خاصة في الأنشطة الرياضية.
- الأربطة الجانبية (Collateral Ligaments): وهما الرباط الجانبي الإنسي (MCL) والرباط الجانبي الوحشي (LCL). يقعان على جانبي الركبة ويوفران الاستقرار الجانبي.
بالإضافة إلى الأربطة، يحتوي مفصل الركبة على غضاريف خاصة تُسمى "الهلالات" أو "الغضاريف الهلالية" (Menisci):
- الغضروف الهلالي الإنسي (Medial Meniscus): يقع على الجانب الداخلي للركبة.
- الغضروف الهلالي الوحشي (Lateral Meniscus): يقع على الجانب الخارجي للركبة.
تُعد الهلالات هياكل غضروفية على شكل حرف C تعمل كوسائد لامتصاص الصدمات وتوزيع الحمل على سطح المفصل، مما يحمي الغضروف المفصلي ويساعد على سلاسة الحركة. في بعض الأطفال، قد يتطور الغضروف الهلالي الوحشي بشكل غير طبيعي ليصبح "غضروفًا هلاليًا قرصيًا" (Discoid Meniscus)، وهو ما سنتناوله بالتفصيل لاحقًا.
تُحيط بالمفصل أيضًا المحفظة المفصلية المبطنة بالغشاء الزليلي الذي ينتج السائل الزليلي لتليين المفصل وتغذيته.
صفائح النمو (Growth Plates):
نقطة بالغة الأهمية في تشريح ركبة الأطفال هي وجود صفائح النمو (Physeal Plates) أو مناطق النمو. هذه المناطق هي المسؤولة عن نمو العظام الطولي وتكون موجودة في نهايات العظام الطويلة، بما في ذلك عظم الفخذ وعظم الساق. تكون هذه الصفائح ناعمة وهشة نسبيًا مقارنة بالعظام المحيطة، مما يجعلها عرضة للإصابة. عند التخطيط لأي تدخل جراحي في ركبة الطفل، يجب على الجراح أن يأخذ في الاعتبار موقع صفائح النمو لتجنب أي ضرر قد يؤثر على النمو الطبيعي للطفل.
يُدرك الأستاذ الدكتور محمد هطيف تمامًا تعقيدات تشريح ركبة الأطفال وأهمية الحفاظ على صفائح النمو، مما يضمن اختيار أنسب التقنيات الجراحية التي تحافظ على مستقبل نمو الطفل.
الأسباب وعوامل الخطر لآلام وتورم الركبة عند الأطفال
تتعدد أسباب آلام وتورم الركبة عند الأطفال، وتشمل مجموعة واسعة من الحالات التي يمكن تصنيفها بشكل عام إلى إصابات حادة، حالات إجهاد مزمنة، وحالات نمو وتطور.
إصابات الرباط الصليبي الأمامي (ACL)
تُعد إصابات الرباط الصليبي الأمامي شائعة بشكل متزايد لدى الأطفال والمراهقين، خاصةً الذين يمارسون الرياضات التي تتطلب تغييرات مفاجئة في الاتجاه أو القفز والهبوط.
- آلية الإصابة: غالبًا ما تحدث هذه الإصابات نتيجة لحركة "غير تلامسية" (Non-contact injury)، مثل التوقف المفاجئ، أو تغيير الاتجاه بسرعة (الدوران)، أو الهبوط بعد القفز بطريقة خاطئة. يمكن أن تحدث أيضًا نتيجة لضربة مباشرة على الركبة، ولكن هذا أقل شيوعًا في الأطفال مقارنة بالبالغين.
-
عوامل الخطر:
- الرياضات عالية الخطورة: كرة القدم، كرة السلة، التزلج، الجمباز، وغيرها من الرياضات التي تتضمن حركات الالتواء والقفز.
- الفروق التشريحية: قد تكون بعض الفروق في محاذاة الأطراف أو ضعف العضلات المحيطة بالركبة عامل خطر.
- الجنس: الفتيات المراهقات أكثر عرضة لإصابات الرباط الصليبي الأمامي مقارنة بالفتيان، ويرجع ذلك جزئيًا إلى الاختلافات في الميكانيكا الحيوية وأنماط الحركة.
- العمر: تزداد نسبة الإصابة مع تقدم العمر خلال فترة المراهقة، حيث يصبح الأطفال أكثر نشاطًا رياضيًا.
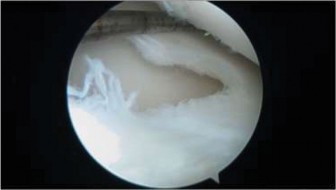
الغضروف الهلالي القرصي (Discoid Meniscus)
على عكس إصابات الرباط الصليبي الأمامي، فإن الغضروف الهلالي القرصي هو حالة خلقية (موجودة منذ الولادة) حيث يكون الغضروف الهلالي الوحشي (أحيانًا الإنسي) سميكًا بشكل غير طبيعي وعلى شكل قرص بدلاً من شكله الهلالي المعتاد.
- آلية المشكلة: في بعض الحالات، قد يكون هذا الغضروف القرصي غير مستقر أو أكثر عرضة للتمزق، مما يؤدي إلى الأعراض. يمكن أن يحدث "الفرقعة" أو "الطقطقة" المميزة بسبب حركة الغضروف غير الطبيعية داخل المفصل.
-
عوامل الخطر:
- الوراثة: لا يوجد عامل وراثي محدد معروف، ولكنه عيب خلقي في التطور.
- النشاط البدني: على الرغم من أنه حالة خلقية، إلا أن الأعراض غالبًا ما تظهر أو تتفاقم مع زيادة النشاط البدني أو التعرض لإصابات طفيفة في الركبة.
- عدم الاستقرار: الغضروف الهلالي القرصي من نوع "Wrisberg" يفتقر إلى الارتباط الخلفي الطبيعي، مما يجعله أكثر عرضة للحركة غير الطبيعية وعدم الاستقرار.
أسباب أخرى لآلام وتورم الركبة
- إصابات الأنسجة الرخوة الأخرى: مثل الالتواءات، تمزقات الأربطة الجانبية، أو إصابات الأوتار.
- الكسور الخفية (Occult Fractures): كسور صغيرة قد لا تظهر بوضوح في الأشعة السينية الأولية.
- التهاب المفاصل: يمكن أن يحدث التهاب في المفصل نتيجة لعدوى، أو أمراض المناعة الذاتية، أو حالات التهابية أخرى.
- متلازمات الإفراط في الاستخدام: مثل التهاب وتر الرضفة (Patellar Tendinitis) أو التهاب أوتار الرضفة (Osgood-Schlatter disease) الشائع في المراهقين النشطين.
- مشاكل النمو: مثل التهاب صفيحة النمو أو مرض بيرثيس.
- أورام العظام: نادرة ولكن يجب أخذها في الاعتبار في التشخيص التفريقي.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية التقييم الشامل لتحديد السبب الدقيق لآلام وتورم الركبة عند الأطفال، حيث أن التشخيص الصحيح هو مفتاح العلاج الفعال.
الأعراض والعلامات الشائعة
تختلف الأعراض والعلامات لآلام وتورم الركبة عند الأطفال بناءً على السبب الكامن وراءها. من المهم للوالدين ملاحظة هذه الأعراض بدقة ووصفها للطبيب لمساعدته في التشخيص.
أعراض تمزق الرباط الصليبي الأمامي (ACL)
عند الأطفال والمراهقين، قد تكون الأعراض مشابهة لتلك التي تظهر لدى البالغين، ولكن قد يجد الأطفال صعوبة أكبر في وصف ما يشعرون به.
- ألم حاد ومفاجئ: غالبًا ما يصف الطفل "فرقعة" أو صوت "طقطقة" لحظة الإصابة، يليه ألم شديد يمنعه من مواصلة النشاط.
- تورم الركبة (ارتشاح مفصلي): يحدث التورم عادةً خلال ساعات قليلة بعد الإصابة بسبب النزيف داخل المفصل (Hemarthrosis). يمكن أن يكون التورم كبيرًا ومؤلمًا.
- عدم القدرة على تحمل الوزن: قد يجد الطفل صعوبة في الوقوف أو المشي على الساق المصابة.
- الشعور بعدم الاستقرار: قد يصف الطفل شعورًا بأن الركبة "تتفكك" أو "تخرج من مكانها"، خاصة عند محاولة تغيير الاتجاه أو المشي على أسطح غير مستوية.
- نقص نطاق الحركة: قد يجد الطفل صعوبة في ثني أو فرد الركبة بالكامل بسبب الألم والتورم.
- تشنج العضلات: قد تحدث تقلصات لا إرادية في العضلات المحيطة بالركبة (Guarding) كمحاولة لحماية المفصل، مما يزيد من صعوبة الفحص السريري.
أعراض الغضروف الهلالي القرصي (Discoid Meniscus)
قد يكون الغضروف الهلالي القرصي بدون أعراض لسنوات، وتظهر الأعراض غالبًا في سن الطفولة المتأخرة أو المراهقة، خاصة إذا أصبح الغضروف غير مستقر أو تعرض للتمزق.
- ألم على طول الخط المفصلي الوحشي: يتركز الألم عادة على الجانب الخارجي للركبة.
- إحساس بالفرقعة أو الطقطقة (Snapping Sensation): قد يصف الطفل صوتًا أو إحساسًا بالفرقعة أو الطقطقة في الركبة، خاصة عند ثنيها أو فردها. هذا الإحساس غالبًا ما يكون بسبب حركة الغضروف القرصي غير الطبيعية.
-
أعراض ميكانيكية:
- القفل (Locking): عدم القدرة على فرد الركبة بالكامل.
- التعليق (Catching): شعور بأن الركبة "تعلق" عند الحركة.
- تورم متقطع: قد يحدث تورم في الركبة بشكل متقطع، خاصة بعد النشاط البدني.
- عدم القدرة على فرد الركبة بالكامل: في بعض الحالات، قد لا يتمكن الطفل من فرد ركبته تمامًا.
- ضعف العضلات: قد يؤدي الألم وعدم الاستقرار إلى ضعف في عضلات الفخذ بمرور الوقت.
متى يجب زيارة الطبيب؟
يجب على الوالدين طلب الاستشارة الطبية فورًا إذا لاحظوا أيًا من الأعراض التالية:
- ألم شديد يمنع الطفل من المشي أو تحمل الوزن.
- تورم كبير ومفاجئ في الركبة.
- عدم القدرة على تحريك الركبة بشكل طبيعي (قفل أو تعليق).
- الشعور بعدم الاستقرار في الركبة.
- حمى أو احمرار حول مفصل الركبة.
يُؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص المبكر والدقيق أمر بالغ الأهمية لضمان أفضل النتائج العلاجية وتجنب المضاعفات طويلة الأمد.
التشخيص الدقيق لآلام وتورم الركبة عند الأطفال
يُعد التشخيص الدقيق هو حجر الزاوية في وضع خطة علاج فعالة لآلام وتورم الركبة عند الأطفال. يتطلب ذلك نهجًا شاملاً يجمع بين التاريخ المرضي المفصل، والفحص السريري الدقيق، والتصوير الطبي المتخصص. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في تقييم وتشخيص هذه الحالات المعقدة لدى الأطفال.
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي: يبدأ الأستاذ الدكتور محمد هطيف بسؤال الوالدين والطفل عن تفاصيل الإصابة (إن وجدت)، مثل كيفية حدوثها، وما إذا كان هناك صوت "فرقعة"، ومستوى الألم، ومتى بدأت الأعراض، وما إذا كانت هناك أي إصابات سابقة في الركبة. كما يسأل عن الأنشطة الرياضية التي يمارسها الطفل وأي تاريخ مرضي آخر.
-
الفحص السريري:
يتضمن الفحص تقييم:
- نطاق حركة الركبة: قياس مدى قدرة الطفل على ثني وفرد الركبة.
- الارتشاح المفصلي (التورم): تقييم حجم السائل داخل المفصل.
- فحص الأربطة: إجراء اختبارات خاصة لتقييم استقرار الأربطة الصليبية والجانبية (مثل اختبار لاكمان Lachman test واختبار المحور Pivot Shift test للرباط الصليبي الأمامي). قد يكون هذا الفحص صعبًا في الأطفال بسبب الألم وتشنج العضلات اللاإرادي (Guarding).
- فحص الهلالات: إجراء اختبارات لتقييم الغضاريف الهلالية (مثل اختبار ماكموري McMurray test).
- فحص الرضفة: تقييم استقرار الرضفة.
2. التصوير الطبي
بعد الفحص السريري، قد يطلب الأستاذ الدكتور محمد هطيف إجراء فحوصات تصويرية لتأكيد التشخيص وتحديد مدى الإصابة.
-
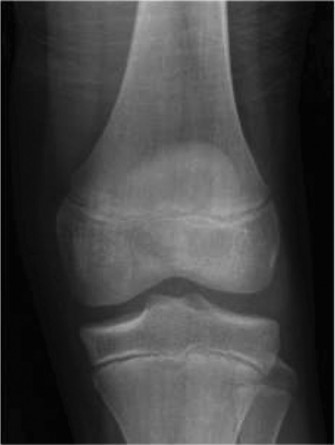
الأشعة السينية (X-rays):
- تُجرى الأشعة السينية عادةً كخطوة أولى لاستبعاد الكسور الواضحة.
- في حالة تمزق الرباط الصليبي الأمامي، قد تُظهر الأشعة السينية ارتشاحًا مفصليًا (تجمع السوائل) ولكنها لا تُظهر الرباط نفسه.
-
في حالة الغضروف الهلالي القرصي، قد تُظهر الأشعة السينية علامات مميزة مثل:
- اتساع المسافة المفصلية الوحشية.
- تسطح اللقمة الوحشية لعظم الساق (Cupping of the lateral tibial plateau).
- نقص تنسج الشوكة الظنبوبية الوحشية (Hypoplastic lateral tibial spine).

-
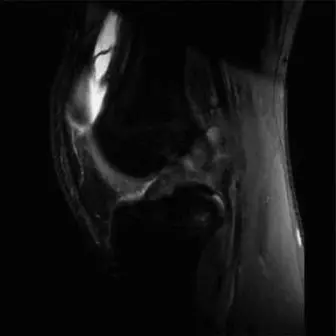
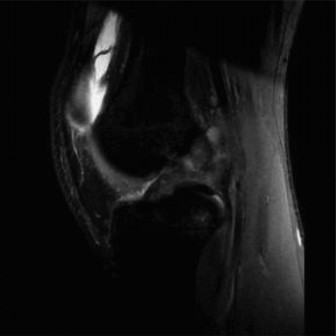
التصوير بالرنين المغناطيسي (MRI):
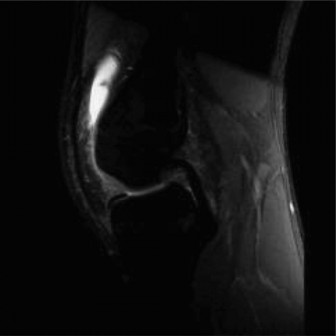
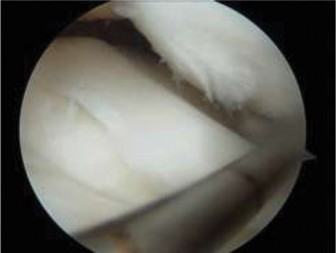
- يُعد التصوير بالرنين المغناطيسي هو الفحص الأكثر دقة لتقييم إصابات الأنسجة الرخوة في الركبة، بما في ذلك الأربطة، الغضاريف الهلالية، والغضاريف المفصلية.
- لتشخيص تمزق الرباط الصليبي الأمامي: يُظهر التصوير بالرنين المغناطيسي بوضوح تمزق الرباط الصليبي الأمامي، بالإضافة إلى أي إصابات مصاحبة للعظام (مثل كدمات العظام) أو الغضاريف الهلالية.
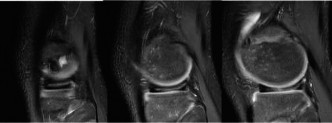
- لتشخيص الغضروف الهلالي القرصي: يُظهر التصوير بالرنين المغناطيسي الشكل القرصي غير الطبيعي للغضروف الهلالي الوحشي، وأي تمزقات محتملة فيه، بالإضافة إلى تقييم استقراره. المعيار التشخيصي للغضروف الهلالي القرصي هو وجود ثلاث صور سهمية متتالية أو أكثر تُظهر استمرارية الغضروف الهلالي.



-
التصوير المقطعي المحوسب (CT scan):
- عادة ما يكون التصوير المقطعي المحوسب أقل فائدة من الرنين المغناطيسي في تقييم إصابات الأنسجة الرخوة.
- قد يُطلب في حالات نادرة لتقييم الكسور الخفية التي لا تظهر بوضوح في الأشعة السينية، أو لتقييم التشوهات العظمية المعقدة.
3. تصنيف الغضروف الهلالي القرصي (تصنيف واتانابي)
يُستخدم تصنيف واتانابي (Watanabe classification) لتصنيف الغضروف الهلالي القرصي بناءً على شكله واستقراره:
- النوع الكامل (Complete): يغطي الغضروف الهلالي الوحشي هضبة الظنبوب الوحشية بأكملها.
- النوع غير الكامل (Incomplete): يكون الغضروف الهلالي الوحشي سميكًا ولكنه لا يغطي الهضبة الظنبوبية بالكامل.
- نوع وريسبرج (Wrisberg type): يكون الغضروف الهلالي الوحشي ذو شكل طبيعي تقريبًا ولكنه يفتقر إلى الارتباط الخلفي الطبيعي (المحفظة الخلفية)، مما يجعله غير مستقر للغاية ويؤدي إلى "الفرقعة" المميزة.
يُعد التشخيص التفريقي الدقيق لهذه الحالات أمرًا بالغ الأهمية، ويُقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرته المتميزة في هذا المجال لضمان حصول طفلك على الرعاية الصحيحة.
خيارات العلاج المتاحة
تعتمد خيارات العلاج لآلام وتورم الركبة عند الأطفال على التشخيص الدقيق، وشدة الإصابة، وعمر الطفل، ووجود صفائح النمو المفتوحة. يُقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من العلاجات، بدءًا من التحفظية وصولاً إلى التدخلات الجراحية المتقدمة.
1. علاج تمزق الرباط الصليبي الأمامي (ACL)
تُعد إصابة الرباط الصليبي الأمامي في الأطفال والمراهقين تحديًا خاصًا بسبب وجود صفائح النمو. الهدف هو استعادة استقرار الركبة مع الحفاظ على إمكانات النمو الطبيعي.
أ. العلاج التحفظي (غير الجراحي):
قد يُلجأ إليه في بعض الحالات النادرة، خاصةً لدى الأطفال الصغار جدًا الذين لديهم قدرة عالية على التئام الإصابات، أو في حالات عدم الاستقرار البسيط، أو إذا كان الطفل لا يمارس أنشطة رياضية عنيفة. يشمل:
*
الراحة:
تجنب الأنشطة التي تزيد الألم.
*
العلاج الطبيعي:
لتقوية العضلات المحيطة بالركبة واستعادة نطاق الحركة.
*
الدعامات:
قد تُستخدم دعامة للركبة لتوفير بعض الاستقرار.
ومع ذلك، فإن غالبية إصابات الرباط الصليبي الأمامي في الأطفال النشطين تتطلب تدخلًا جراحيًا.
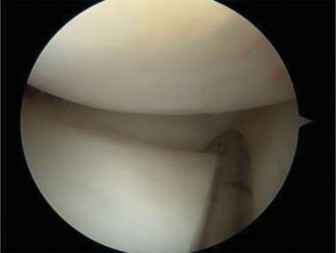
ب. العلاج الجراحي (إعادة بناء الرباط الصليبي الأمامي):
تُعد الجراحة هي الخيار الأكثر شيوعًا لاستعادة استقرار الركبة وتمكين الطفل من العودة إلى الأنشطة الرياضية. تُجرى الجراحة بالمنظار (Arthroscopy) وتتضمن استخدام طعم (Graft) لتحل محل الرباط الممزق. هناك تقنيات جراحية مختلفة تُؤخذ فيها صفائح النمو في الاعتبار:
-
إعادة البناء عبر صفيحة النمو (Transphyseal ACL reconstruction):
- تتضمن هذه التقنية حفر أنفاق عظمية عبر صفائح النمو.
- المخاطر: تحمل خطرًا أعلى لاضطراب النمو (Growth Disturbance) إذا تم وضع كتلة عظمية (مثل وتر الرضفة) عبر صفيحة النمو.
- الطعم: يُفضل استخدام الأنسجة الرخوة (مثل وتر العضلة المأبضية Hamstring Autograft) كطعم، حيث أظهرت الدراسات أن الأنسجة الرخوة التي تمر عبر صفيحة النمو تحمل خطرًا ضئيلًا لاضطراب النمو مقارنة بالطعم العظمي.
- يُعد الحفر عبر المدخل الأمامي الإنسي (Anteromedial Portal Drilling) للأنفاق الفخذية أحد الأساليب المستخدمة.
-
إعادة البناء داخل صفيحة النمو بالكامل (All-Epiphyseal ACL reconstruction):
- تُعد هذه التقنية خيارًا مفضلًا في الأطفال الذين لديهم صفائح نمو مفتوحة، حيث يتم حفر الأنفاق العظمية بالكامل داخل نها
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك