ورم الأدامانتينوما في قصبة الساق: دليل شامل للتشخيص والعلاج والتعافي
الخلاصة الطبية
ورم الأدامانتينوما هو ورم عظمي خبيث نادر يصيب غالبًا قصبة الساق، ويتم تشخيصه عبر الفحص السريري والتصوير والخزعة. علاجه الأساسي هو الاستئصال الجراحي الواسع للحفاظ على الطرف ومنع تكرار الورم، مع متابعة دقيقة لضمان الشفاء التام.
الخلاصة الطبية السريعة: ورم الأدامانتينوما هو ورم عظمي خبيث نادر يصيب غالبًا قصبة الساق، ويتم تشخيصه عبر الفحص السريري والتصوير والخزعة. علاجه الأساسي هو الاستئصال الجراحي الواسع للحفاظ على الطرف ومنع تكرار الورم، مع متابعة دقيقة لضمان الشفاء التام.
مقدمة عن ورم الأدامانتينوما في قصبة الساق
يُعد ورم الأدامانتينوما (Adamantinoma) ورمًا عظميًا خبيثًا نادرًا، يتميز بخصوصية فريدة في ظهوره، حيث يصيب قصبة الساق (العظم الأكبر في الساق السفلية) في أكثر من 90% من الحالات. على الرغم من ندرته، إلا أنه يمثل تحديًا تشخيصيًا وعلاجيًا نظرًا لطبيعته العدوانية محليًا وقدرته على التكرار إذا لم يتم علاجه بشكل فعال. غالبًا ما يظهر هذا الورم لدى الشباب والبالغين في الفئة العمرية من 20 إلى 40 عامًا، وقد يتسبب في آلام مزمنة وتورم، وفي بعض الحالات قد يؤدي إلى كسور مرضية.
في هذا الدليل الشامل، سنستعرض تفاصيل حالة سريرية لورم الأدامانتينوما في قصبة الساق، بدءًا من الأعراض الأولية التي يواجهها المريض، مرورًا بالخطوات التشخيصية الدقيقة، وصولًا إلى خيارات العلاج الجراحي المعقدة وبروتوكولات إعادة التأهيل الحاسمة. نهدف من خلال هذا الدليل إلى تزويد المرضى وعائلاتهم بفهم عميق لهذا الورم النادر، وأهمية التشخيص المبكر، ودور التدخل الجراحي المتخصص في تحقيق أفضل النتائج.
تتطلب معالجة ورم الأدامانتينوما خبرة جراحية عالية وتفهمًا دقيقًا لبيولوجيا الورم. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، من الرواد في هذا المجال، حيث يقدم رعاية متكاملة ومتقدمة لمرضى الأورام العظمية، مع التركيز على التشخيص الدقيق والعلاج الجراحي الشامل الذي يهدف إلى الحفاظ على الطرف وتحقيق الشفاء التام. إن فهمك لهذه المعلومات سيساعدك على اتخاذ قرارات مستنيرة بالتعاون مع فريقك الطبي.
التشريح الأساسي لقصبة الساق وأهميتها
قصبة الساق (Tibia) هي العظم الأكبر والأكثر تحملًا للوزن في الساق السفلية، وتمتد من الركبة إلى الكاحل. تلعب قصبة الساق دورًا حيويًا في دعم وزن الجسم، والحركة، وتوفير نقاط ارتباط للعضلات والأربطة الضرورية للمشي والجري والقفز.
- الموقع: تقع قصبة الساق في الجزء الأمامي من الساق، وتتصل من الأعلى بعظم الفخذ لتشكل مفصل الركبة، ومن الأسفل بعظم الشظية وعظام القدم لتشكل مفصل الكاحل.
- البنية: تتكون قصبة الساق من جسم (جذع) طويل وعريض في الأطراف (اللقمتين الإنسية والوحشية في الأعلى، والكعب الإنسي في الأسفل). الجزء الذي غالبًا ما يصيبه ورم الأدامانتينوما هو الجزء الأوسط إلى السفلي من الجسم (الديَافيزيس والْمِشاشة).
- الأهمية الوظيفية: بفضل بنيتها القوية، تتحمل قصبة الساق الضغوط الهائلة الناتجة عن الأنشطة اليومية. أي إصابة أو مرض يؤثر على هذا العظم يمكن أن يؤثر بشكل كبير على قدرة المريض على المشي والحركة واستقلالية حياته.
إن فهم هذا التشريح الأساسي يساعدنا على تقدير مدى تأثير ورم مثل الأدامانتينوما على وظيفة الساق والحاجة إلى تدخل جراحي دقيق لإزالة الورم وإعادة بناء العظم المتضرر.
الأسباب وعوامل الخطر لورم الأدامانتينوما
حتى الآن، لم يتم تحديد السبب الدقيق وراء نشأة ورم الأدامانتينوما بشكل قاطع. يُصنف هذا الورم ضمن الأورام العظمية الأولية، مما يعني أنه ينشأ مباشرة من خلايا العظم أو الأنسجة المحيطة به، وليس نتيجة لانتشار ورم من مكان آخر في الجسم.
النظريات المحتملة:
- المنشأ الظهاري (Epithelial Origin): النظرية الأكثر قبولًا تشير إلى أن ورم الأدامانتينوما ينشأ من بقايا خلايا ظهارية (خلايا تبطن الأسطح والأعضاء) كانت موجودة بشكل طبيعي أثناء نمو الجنين وانحصرت داخل العظم. هذه الخلايا قد تنشط لاحقًا لتكوين الورم. يدعم هذه النظرية وجود خلايا ظهارية مميزة في الفحص النسيجي للورم.
- المنشأ من خلل التنسج الليفي (Fibrous Dysplasia Link): هناك بعض الأبحاث التي تشير إلى وجود علاقة محتملة بين ورم الأدامانتينوما وخلل التنسج الليفي العظمي (Osteofibrous Dysplasia)، وهو ورم حميد يصيب قشرة العظم غالبًا في قصبة الساق لدى الأطفال. في حالات نادرة، لوحظ تحول خلل التنسج الليفي العظمي إلى ورم أدامانتينوما، مما يشير إلى مسار تطوري محتمل.
- العوامل الوراثية والبيئية: لا توجد أدلة قوية حتى الآن تربط الأدامانتينوما بعوامل وراثية محددة أو عوامل خطر بيئية مثل التعرض للإشعاع أو بعض المواد الكيميائية. معظم الحالات تظهر بشكل متفرق دون تاريخ عائلي للورم.
بشكل عام، يُعد ورم الأدامانتينوما ورمًا نادرًا غير مفهوم الأسباب بشكل كامل، ولا توجد حاليًا عوامل خطر معروفة يمكن تجنبها للوقاية منه. لذلك، يظل التركيز على التشخيص المبكر والعلاج الفعال هو الأهم.
الأعراض والعلامات السريرية لورم الأدامانتينوما
تتطور أعراض ورم الأدامانتينوما عادةً ببطء وتدريجيًا على مدى فترة طويلة، مما قد يؤخر التشخيص. من المهم جدًا الانتباه لهذه الأعراض، خاصة إذا كنت شابًا أو بالغًا وتعاني من آلام في قصبة الساق.
تاريخ المريض والشكوى الرئيسية
في الحالة التي بين أيدينا، كان المريض شابًا يبلغ من العمر 32 عامًا، وقد عانى من تاريخ طويل من الأعراض، استمرت حوالي 18 شهرًا:
- الألم: بدأ الألم بشكل خفي وتدريجي في ساقه اليسرى السفلية. في البداية، كان الألم خفيفًا ومتقطعًا، ويزداد سوءًا مع الوقوف أو المشي لفترات طويلة.
- التفاقم التدريجي: على مدى الأشهر الـ 18، ازداد الألم سوءًا بشكل تدريجي، مما أثر بشكل كبير على جودة حياته وقدرته على العمل كمشرف بناء.
- توطن الألم: في الأشهر الثلاثة الأخيرة، أصبح الألم محددًا بشكل خاص في الجزء الأمامي الإنسي من قصبة الساق السفلية، وأصبح مستمرًا وشديدًا.
- زيادة حادة في الألم: أبلغ المريض عن زيادة مفاجئة وحادة في الألم بعد خطأ بسيط أثناء نزوله من رصيف، دون التعرض لصدمة مباشرة. هذه الزيادة الحادة في الألم تشير غالبًا إلى حدوث كسر مرضي (كسر في عظم ضعيف بسبب وجود ورم).
- التورم: لاحظ المريض تطور تورم ملحوظ في المنطقة المصابة خلال الشهرين الماضيين.
- عدم القدرة على المشي: بسبب شدة الألم، أصبح المريض غير قادر على المشي بدون عكازات.
أعراض أخرى غائبة (مهمة لاستبعاد أمراض أخرى):
نفى المريض وجود أي حمى، قشعريرة، تعرق ليلي، أو فقدان وزن غير مقصود، وهي أعراض قد تشير إلى التهابات أو أورام خبيثة أخرى أكثر عدوانية. كما لم يكن لديه تاريخ سابق لإصابات في الطرف المصاب، أو تاريخ عائلي لأورام العظام أو متلازمات وراثية.
الفحص السريري الدقيق
عند فحص المريض، ظهرت عليه علامات الألم الخفيف، وكان يفضل عدم تحميل الوزن على ساقه اليسرى.
الملاحظة البصرية
- تورم قصبة الساق: لوحظ تورم مغزلي الشكل خفيف ولكنه ملموس في الجزء الأمامي الإنسي من قصبة الساق السفلية، على بعد حوالي 10 سم من مفصل الكاحل.
- الجلد: بدا الجلد فوق التورم طبيعيًا، دون احمرار، دفء، أو تغيرات جلدية. لم تكن هناك جروح مفتوحة، أو جيوب، أو أنماط وريدية بارزة.
- تقوس: لوحظ تقوس أمامي طفيف في قصبة الساق، على الرغم من صعوبة تحديده بشكل واضح بسبب التورم.
- محاذاة الطرف: بشكل عام، حافظ الطرف على محاذاته الطبيعية، ولم تظهر تشوهات دورانية أو زاوية واضحة تتجاوز التورم الموضعي.
- المشي: كان المريض لا يحمل وزنًا على الطرف السفلي الأيسر، ويمشي باستخدام عكازات إبطية.
الجس (Palpation)
- الإيلام: كان هناك إيلام شديد عند لمس نقطة محددة فوق قصبة الساق السفلية الأمامية الإنسية، تتوافق تمامًا مع منطقة التورم.
- الكتلة: تم جس كتلة صلبة، غير متحركة، ذات قوام عظمي صلب داخل جسم قصبة الساق السفلية، مما يؤكد أنها آفة عظمية أولية وليست في الأنسجة الرخوة. كانت حواف الكتلة الملموسة غير محددة جيدًا من الأعلى والأسفل، وتندمج مع محيط العظم الطبيعي.
- درجة الحرارة: لم يلاحظ ارتفاع موضعي في درجة حرارة الجلد، وهو ما يشير غالبًا إلى عملية التهابية أو معدية حادة.
- العقد اللمفية: لم يتم الكشف عن أي تضخم في العقد اللمفية الإربية أو المأبضية.
- العضلات: كانت العضلات المحيطة لينة وغير مؤلمة.
مدى الحركة (ROM)
- مفصل الكاحل: كانت حركات الكاحل (الرفع والإنزال) مقيدة قليلًا بسبب الألم عند أقصى مدى للحركة، ولكنها كانت محفوظة بشكل عام. تأثرت حركات مفصل تحت الكاحل ومنتصف القدم بالمثل بسبب الألم.
- مفصل الركبة: أظهر مفصل الركبة في نفس الجانب مدى حركة كاملًا وخاليًا من الألم، مما يؤكد توطن الآفة في قصبة الساق السفلية.
- مفصل الورك: مدى حركة كامل وخالٍ من الألم.
التقييم العصبي والوعائي
- التقييم العصبي: كانت الوظيفة العصبية الطرفية سليمة. تم الحفاظ على الإحساس باللمس الخفيف في مناطق توزيع الأعصاب الشظوية السطحية والعميقة، والعصب الساقي، والعصب الصافن، والعصب الظنبوبي. كانت قوة العضلات 5/5 لحركات الكاحل والأصابع، على الرغم من أن الألم جعل بذل أقصى جهد صعبًا. لم يتم استثارة أي منعكسات مرضية.
- التقييم الوعائي: كانت النبضات الطرفية (الشريان الظهري للقدم والشريان الظنبوبي الخلفي) قوية وملموسة ومتماثلة في كلا الجانبين. كان إعادة التعبئة الشعرية سريعة (<2 ثانية) في جميع الأصابع. لم تكن هناك علامات لقصور وريدي أو شرياني.
باختصار، أشار الفحص السريري بقوة إلى وجود آفة عظمية أولية في قصبة الساق السفلية، تتميز بألم مزمن، وتورم تدريجي، وتفاقم حاد يتوافق مع حدث مرضي، مما يتطلب تصويرًا شاملًا وعملية تشخيص عاجلة.
التشخيص الدقيق لورم الأدامانتينوما
بعد التقييم السريري الشامل، تم البدء في نهج تصويري وتشخيصي منظم لتحديد طبيعة الآفة وتوجيه الإدارة اللاحقة. إن التشخيص الدقيق هو حجر الزاوية في علاج ورم الأدامانتينوما، ويتطلب مجموعة من التقنيات المتطورة.
الأشعة السينية (Radiographs)
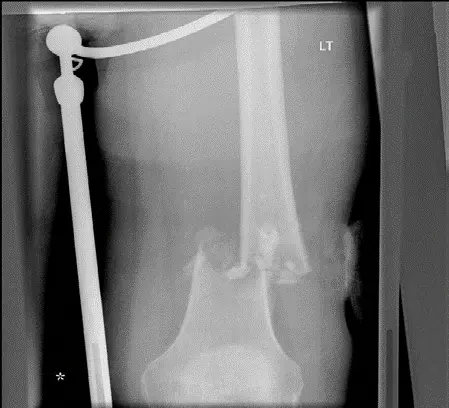
تم الحصول على صور أشعة سينية أولية لقصبة الساق والشظية اليسرى (منظر أمامي خلفي وجانبي).
*
النتائج:
كشفت الأشعة السينية عن آفة انحلالية كبيرة، غريبة الأطوار، متوسعة، تشمل الثلث السفلي من جسم قصبة الساق ومِشاشها. بلغ حجم الآفة حوالي 8 سم في البعد الرأسي-الذَيلي و 3 سم في البعد الأمامي الخلفي. تضمنت الميزات المميزة ما يلي:
*
توسع وتآكل القشرة:
كان هناك تضخم وتآكل كبير في القشرة الأمامية والإنسية.
*
حافة متصلبة:
لوحظت حافة متصلبة رقيقة وغير منتظمة حول أجزاء من الآفة، مما يشير إلى معدل نمو بطيء.
*
مظهر متعدد الكيسات أو "فقاعة الصابون":
أعطت التَعارِضات الداخلية الآفة مظهرًا متعدد الكيسات أو "فقاعة الصابون"، خاصة في المنظر الجانبي.
*
الكسر المرضي:
تم تحديد كسر قشري عرضي خفي عبر القشرة الأمامية داخل الآفة، وهو ما يفسر التفاقم الحاد للألم. لم يكن هناك إزاحة كبيرة.
*
تفاعل السمحاق:
لوحظ الحد الأدنى من تفاعل السمحاق أو عدم وجوده، وهو أمر غير نمطي للأورام الخبيثة العدوانية أو الالتهابات ولكنه يتوافق مع الطبيعة الكامنة لبعض أورام العظام الأولية.
*
المصفوفة:
لم تكن هناك مصفوفة غضروفية أو عظمية واضحة داخل الآفة.
*
الشظية:
بدت الشظية المجاورة طبيعية.
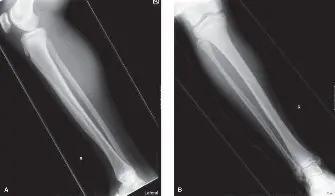
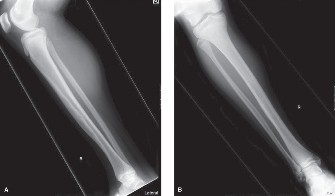
التصوير المقطعي المحوسب (CT Scan)
أُجري فحص التصوير المقطعي المحوسب (CT) غير المتباين للساق اليسرى السفلية لتحديد المزيد من تفاصيل تدمير القشرة، وتورط النخاع، والمدى الدقيق للآفة، خاصة فيما يتعلق بالكسر المرضي.
*
دواعي الاستخدام:
يوفر تفاصيل عظمية عالية الدقة، وتقييم سلامة القشرة، وتقييم هندسة الكسر المرضي، وتحديد هوامش الورم بدقة للتخطيط الجراحي.
*
النتائج:
أكد فحص CT الطبيعة الانحلالية والتوسعية الواسعة للآفة. وقدم تفاصيل متفوقة بخصوص القشرة الرقيقة المتضررة، مؤكدًا الكسر المرضي الخفي عبر القشرة الأمامية. تم تصور مظهر "فقاعة الصابون" بشكل أوضح، بما يتوافق مع الحواجز داخل الآفة. على الرغم من كونها داخل العظم بشكل أساسي، فقد اشتبه في وجود دليل خفي على اختراق القشرة واحتمال وجود امتداد طفيف للأنسجة الرخوة أماميًا، مما استدعى تقييمًا إضافيًا باستخدام التصوير بالرنين المغناطيسي (MRI). ساعد CT أيضًا في تقييم مدى تورط التجويف النخاعي والمناطق الانتقالية الدقيقة إلى العظم السليم، وهي أمور حاسمة للتخطيط المسبق لقطع العظم.
التصوير بالرنين المغناطيسي (MRI)
أُجري فحص التصوير بالرنين المغناطيسي (MRI) لقصبة الساق اليسرى، مع وبدون حقن مادة الجادولينيوم المتباينة، لتقييم شامل للأنسجة الرخوة، ومدى الورم داخل العظم، والكشف عن أي آفات متقطعة أو تورط عصبي وعائي.
*
دواعي الاستخدام:
يوفر تباينًا فائقًا للأنسجة الرخوة، وتقييم تورط نخاع العظم، والكشف عن الآفات المتفرقة المحتملة، وتقييم امتداد الأنسجة الرخوة، وعلاقته بالهياكل العصبية الوعائية.
*
النتائج:
*
صور T1-weighted:
أظهرت آفة غير متجانسة مع مناطق ذات إشارة منخفضة، تتوافق مع مكونات الورم الصلبة واحتمال وجود سدى ليفي.
*
صور T2-weighted (بما في ذلك تسلسلات قمع الدهون):
أظهرت مناطق ذات إشارة عالية داخل الآفة، تعكس مكوناتها الخلوية وأحيانًا الكيسية أو الوذمية، بالإضافة إلى مناطق مستويات السائل-السائل التي تشير إلى تنكس كيسي أو نزيف. دعمت الإشارة غير المتجانسة كذلك وجود مناطق صلبة وكيسية.
*
صور T1-weighted المعززة بالجادولينيوم:
كشفت عن تعزيز غير متجانس، بشكل أساسي على محيط المكونات الصلبة، مما يحدد مدى الآفة وأي مناطق من تدمير القشرة مع تعزيز الأنسجة الرخوة المرتبط بها.
*
المدى:
أكد تورطًا كبيرًا داخل العظم في جسم قصبة الساق السفلية ومِشاشها، ويمتد حوالي 8.5 سم. الأهم من ذلك، أوضح أنه بينما كانت القشرة رقيقة بشكل ملحوظ ومخترقة أماميًا عند موقع الكسر، كانت الكتلة الإضافية للأنسجة الرخوة ضئيلة، ومقتصرة على منطقة صغيرة مجاورة مباشرة للعيوب القشرية الأمامية. لم يتم تحديد أي آفات متفرقة في قصبة الساق القريبة. تم تقييم العلاقة مع الحزمة العصبية الوعائية (العصب الظنبوبي والشريان/الوريد الظنبوبي الخلفي) بعناية وبدا أنها خالية من التورط المباشر، على الرغم من قربها الشديد.
الخزعة (Biopsy)
نظرًا لنتائج التصوير التي كانت مشتبهًا بها للغاية لورم عظمي أولي، تم إجراء خزعة بالإبرة الأساسية بتوجيه التصوير.
*
الإجراء:
تحت توجيه التصوير المقطعي المحوسب (CT)، تم الحصول على خزعات متعددة من مناطق مختلفة من الآفة، بما في ذلك المكونات الصلبة والكيسية، مما يضمن أخذ عينات كافية من الأنسجة مع تجنب الهياكل العصبية الوعائية.
*
الفحص النسيجي المرضي (Histopathology):
كشفت عينة الخزعة عن نمط ثنائي الطور يتميز بوجود أعشاش وحبال من الخلايا الظهارية داخل سدى من الخلايا المغزلية. أظهرت الخلايا الظهارية تمايزًا قاعديًا أو حرشفيًا، مع بعض المناطق التي تظهر ميزات الخلايا الصافية. كان التلوين المناعي الكيميائي حاسمًا للتشخيص النهائي: إيجابي للكيراتينات (CK AE1/AE3, CK5/6) والمستضد الغشائي الظهاري (EMA) في المكون الظهاري، وإيجابي للفيمينتين في مكون الخلايا المغزلية. هذه النتائج كانت مميزة لـ
ورم الأدامانتينوما
.
تحديد مرحلة الورم (Staging)
بعد التشخيص النهائي لورم الأدامانتينوما:
*
التحديد الموضعي للمرحلة (Enneking/MSTS):
تم تصنيف الآفة على أنها ورم من الدرجة الأولى (خبيث منخفض الدرجة) مع امتداد داخل العظم ولكنه ضئيل خارج العظم (بعد اختراق القشرة عند موقع الكسر). يتوافق هذا مع ورم من المرحلة IB في تصنيف MSTS بسبب إمكاناته الخبيثة منخفضة الدرجة وامتداده خارج الحيز (حتى لو كان طفيفًا).
*
التحديد الجهازي للمرحلة:
*
CT الصدر:
أُجري لاستبعاد النقائل الرئوية، والتي، على الرغم من ندرتها، هي الموقع الأكثر شيوعًا لانتشار الأدامانتينوما عن بعد. كان الفحص سلبيًا للمرض النقيلي.
*
فحص العظام (Technetium-99m Methylene Diphosphonate):
أُجري لتحديد أي آفات عظمية متزامنة أخرى. أظهر الفحص زيادة في الامتصاص فقط في موقع الآفة الأولية في قصبة الساق السفلية، مؤكدًا عدم وجود نقائل عظمية أخرى.
أكدت الفحوصات التشخيصية الشاملة وجود ورم أدامانتينوما خبيث منخفض الدرجة في قصبة الساق اليسرى السفلية مع كسر مرضي، دون دليل على انتشار بعيد.
التشخيص التفريقي لورم الأدامانتينوما
تتطلب خصائص التصوير لآفة انحلالية متوسعة في قصبة الساق، خاصة لدى شاب بالغ، تشخيصًا تفريقيًا واسعًا. يوضح الجدول أدناه الفروق الرئيسية التي تم النظر فيها في هذه الحالة:
| الميزة | ورم الأدامانتينوما (حالتنا) | خلل التنسج الليفي | خلل التنسج العظمي الليفي | الكيس العظمي الأمهدامي (ABC) | ساركوما غضروفية منخفضة الدرجة |
|---|---|---|---|---|---|
| العمر النموذجي | 20-40 عامًا (المريض 32) | <30 عامًا (غالبًا 10-30) | <20 عامًا (غالبًا <10) | <30 عامًا | >40 عامًا |
| الموقع | قصبة الساق (90% - الجسم/المشاشة السفلية) | أي عظم، غالبًا الفخذ القريب، قصبة الساق، الأضلاع، الوجه والجمجمة | قصبة الساق/الشظية (قشري، الجانب الأمامي) | أي عظم، غالبًا العظام الطويلة، العمود الفقري، الحوض | الحوض، الفخذ القريب، العضد، الأضلاع |
| مظهر الأشعة السينية | انحلالي، غريب الأطوار، متوسع، حافة متصلبة، "فقاعة صابون"، تآكل/اختراق القشرة | مصفوفة "زجاج مصنفر"، حواف متصلبة، تقوس، تآكل القشرة، تقوس داخلي | شفافية قشرية، غالبًا قصبة الساق الأمامية، غير متوسع، تورط نخاعي ضئيل | متوسع، انحلالي، حواجز، حافة متصلبة رقيقة، مستويات سائل-سائل | انحلالي مع تقوس داخلي، حواف غير محددة جيدًا، تكلسات نقطية أو حلقية (مصفوفة غضروفية) |
| نتائج CT | يؤكد تدمير القشرة، طبيعة متعددة الكيسات، كسر مرضي | يؤكد كثافة "الزجاج المصنفر"، توسع القشرة | يعتمد على القشرة، عادة داخل القشرة فقط، لا امتداد نخاعي | مستويات سائل-سائل، حواجز رقيقة، تدمير القشرة | مصفوفة غضروفية متكلسة، تآكل داخلي، اختراق القشرة |
| نتائج MRI | إشارة غير متجانسة (صلبة/كيسية)، تعزيز، امتداد ضئيل للأنسجة الرخوة، تورط نخاعي | إشارة متغيرة، يمكن أن تعزز، غياب الميزات العدوانية | T1 منخفض الإشارة، T2 عالٍ الإشارة، تعزيز ضئيل، قشري بحت | مستويات سائل-سائل (مميزة)، تعزيز غير متجانس، مكون الأنسجة الرخوة | كتل مفصصة، إشارة عالية على T2 (غضروف زجاجي)، تعزيز غير متجانس |
| الفحص النسيجي | نمط ثنائي الطور: خلايا ظهارية (قاعدية/حرشفية) داخل سدى من الخلايا المغزلية. Cytokeratin+, EMA+, Vimentin+ | سدى ليفي مع ترابيق عظمية غير |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك