هل تعاني من خدر في اليدين، صعوبة في المشي، أو شعور بالخرق وفقدان البراعة اليدوية؟ قد تكون هذه الأعراض مؤشرات على حالة طبية خطيرة تُعرف باسم "اعتلال النخاع العنقي". يحدث هذا عندما يتعرض الحبل الشوكي في منطقة الرقبة (العمود الفقري العنقي) للانضغاط، مما يؤثر على قدرة الدماغ على إرسال الإشارات العصبية إلى بقية الجسم. يمكن أن يكون التشخيص مبكراً صعباً، حيث غالباً ما تُنسب الأعراض إلى التقدم في العمر، مما يؤخر العلاج الضروري ويجعل الحالة تتفاقم تدريجياً.
في هذا الدليل الشامل والمفصل، سنتعمق في فهم اعتلال النخاع العنقي من كافة جوانبه: أسبابه المتعددة، أعراضه الدقيقة التي قد تبدأ خفية وتتطور ببطء، وكيفية تشخيصه باستخدام أحدث التقنيات. سنركز بشكل خاص على أحد الحلول الجراحية الأكثر فعالية وتقدماً لعلاج الحالات الشديدة والمعقدة: "استئصال الجسم الفقري العنقي والدمج" (Corpectomy and Fusion). هذا الإجراء الجراحي الدقيق لا يهدف فقط إلى تخفيف الضغط المباشر عن الحبل الشوكي والأعصاب، بل يسعى أيضاً إلى استعادة استقرار العمود الفقري على المدى الطويل، مما يحسن جودة حياة المرضى بشكل كبير ويمنع تفاقم الإعاقة.
يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة التي تتجاوز 20 عاماً ومهاراته الجراحية المتميزة، الرائد الأول في مجال جراحة العمود الفقري في صنعاء واليمن. بصفته أستاذاً في جامعة صنعاء، يجمع الدكتور هطيف بين المعرفة الأكاديمية العميقة والخبرة السريرية العملية. يلتزم الدكتور هطيف بتقديم أحدث وأفضل التقنيات الجراحية، بما في ذلك الجراحة المجهرية الدقيقة (Microsurgery)، المناظير الجراحية بتقنية 4K (Arthroscopy 4K)، وجراحة استبدال المفاصل (Arthroplasty)، لضمان حصول مرضاه على أعلى مستويات الرعاية والنتائج الممكنة، ملتزماً بأعلى معايير الأمان والنزاهة الطبية. تابع القراءة لتتعرف على كل ما تحتاج معرفته عن هذه الحالة وهذا الإجراء المنقذ للحياة.
التشريح المعقد للعمود الفقري العنقي
لفهم اعتلال النخاع العنقي واستئصال الجسم الفقري، من الضروري أولاً استيعاب التركيب التشريحي الدقيق للعمود الفقري العنقي. هذا الجزء من العمود الفقري هو الأكثر مرونة والأكثر عرضة للإصابات والتغيرات التنكسية بسبب حركته المستمرة ودعمه للرأس.
الفقرات العنقية والحبل الشوكي
يتكون العمود الفقري العنقي من سبع فقرات، يُرمز لها من C1 إلى C7. هذه الفقرات صغيرة نسبياً لكنها مصممة لتوفير نطاق واسع من الحركة.
* الفقرات (Vertebrae): كل فقرة تتكون من جسم فقري في الأمام وقوس فقري في الخلف. الأقواس الفقرية تشكل معاً "القناة الشوكية" التي يمر من خلالها الحبل الشوكي.
* الأقراص الفقرية (Intervertebral Discs): تقع بين أجسام الفقرات وتعمل كوسائد لامتصاص الصدمات وتسهيل الحركة. تتكون من جزء خارجي ليفي قوي (الحلقة الليفية) وجزء داخلي هلامي (النواة اللبية).
* الحبل الشوكي (Spinal Cord): يمتد من الدماغ عبر القناة الشوكية، وهو بمثابة الطريق السريع الذي ينقل الإشارات العصبية بين الدماغ وبقية الجسم. في منطقة الرقبة، يكون الحبل الشوكي سميكاً نسبياً ويحتوي على مسارات عصبية حيوية تتحكم في الحركة والإحساس في الأطراف العلوية والسفلية والجذع.
* جذور الأعصاب الشوكية (Spinal Nerve Roots): تخرج من الحبل الشوكي عبر فتحات صغيرة بين الفقرات (الثقوب العصبية) لتتفرع إلى أعصاب تغذي الذراعين واليدين والصدر وأجزاء من الرقبة.
الأربطة والعضلات الداعمة
تحيط بالعمود الفقري العنقي شبكة معقدة من الأربطة والعضلات التي توفر الاستقرار والحركة.
* الرباط الطولي الخلفي (Posterior Longitudinal Ligament - PLL): يمتد على طول السطح الخلفي لأجسام الفقرات داخل القناة الشوكية، ويوفر دعماً مهماً للحبل الشوكي.
* الرباط الأصفر (Ligamentum Flavum): يربط الأقواس الفقرية ببعضها البعض ويساعد في الحفاظ على استقرار القناة الشوكية.
عندما يحدث انضغاط للحبل الشوكي في هذه المنطقة، فإن أي خلل في هذه التراكيب التشريحية يمكن أن يؤدي إلى اعتلال النخاع العنقي، مما يعيق نقل الإشارات العصبية ويسبب مجموعة واسعة من الأعراض العصبية. فهم هذه التفاصيل التشريحية هو حجر الزاوية في تشخيص وعلاج هذه الحالة المعقدة.
اعتلال النخاع العنقي الأسباب والأعراض
اعتلال النخاع العنقي هو حالة تنكسية تقدمية غالباً ما تسبب إعاقة خطيرة إذا لم يتم علاجها. يحدث عندما يضيق التجويف الشوكي في الرقبة، مما يضغط على الحبل الشوكي.
أسباب اعتلال النخاع العنقي
تتنوع أسباب انضغاط الحبل الشوكي في الرقبة، وتشمل:
-
التغيرات التنكسية المرتبطة بالعمر (Degenerative Changes):
- داء الفقار العنقي (Cervical Spondylosis): هو السبب الأكثر شيوعاً. يتضمن تآكل الأقراص الفقرية (Degenerative Disc Disease - DDD) وتكوّن نتوءات عظمية (Osteophytes) على حواف الفقرات. هذه النتوءات يمكن أن تضيق القناة الشوكية وتضغط على الحبل الشوكي أو جذور الأعصاب.
- تضخم الأربطة (Ligamentum Flavum Hypertrophy): مع التقدم في العمر، يمكن أن تصبح الأربطة السميكة التي تربط الفقرات أكثر سمكاً وتتصلب، مما يقلل من المساحة المتاحة للحبل الشوكي.
- تكلّس الرباط الطولي الخلفي (Ossification of the Posterior Longitudinal Ligament - OPLL): حالة نادرة نسبياً حيث يتحول الرباط الطولي الخلفي إلى عظم، مما يضيق القناة الشوكية ويضغط على الحبل الشوكي.
-
الانزلاق الغضروفي (Herniated Disc): يمكن أن يبرز القرص الغضروفي أو ينفجر، مما يضغط مباشرة على الحبل الشوكي أو جذور الأعصاب. على الرغم من أن الانزلاق الغضروفي الحاد غالباً ما يسبب اعتلال الجذور (Radiculopathy)، إلا أن الانزلاق الكبير أو المزمن يمكن أن يؤدي إلى اعتلال النخاع.
-
الإصابات الرضحية (Traumatic Injuries): الكسور، الخلع، أو إصابات الأربطة الشديدة في العمود الفقري العنقي يمكن أن تؤدي إلى انضغاط فوري أو متأخر للحبل الشوكي.
-
التشوهات الخلقية (Congenital Anomalies): بعض الأشخاص يولدون بقناة شوكية ضيقة (Congenital Spinal Stenosis)، مما يجعلهم أكثر عرضة لتطور اعتلال النخاع حتى مع تغيرات تنكسية طفيفة.
-
الأورام والالتهابات (Tumors and Infections): يمكن أن تتطور الأورام داخل أو حول الحبل الشوكي، أو قد تسبب الالتهابات (مثل التهاب العظم والنقي) ضغطاً على الحبل الشوكي.
أعراض اعتلال النخاع العنقي
تتميز أعراض اعتلال النخاع العنقي بتطورها البطيء وتنوعها، مما يجعل التشخيص المبكر تحدياً. يمكن أن تكون الأعراض خفية في البداية وتتفاقم تدريجياً.
الأعراض الحسية (Sensory Symptoms):
* الخدر والتنميل (Numbness and Tingling): غالباً ما يكون "قفازياً" أو "جوربياً" في اليدين والقدمين، مما يعني أنه يؤثر على منطقة واسعة.
* فقدان الإحساس بالاهتزاز أو الوضع (Loss of Proprioception): صعوبة في معرفة مكان الأطراف في الفراغ دون النظر إليها، مما يساهم في عدم الاستقرار.
* الإحساس بالصدمة الكهربائية (Lhermitte's Sign): شعور بالصدمة الكهربائية ينتشر إلى أسفل الظهر أو الساقين عند ثني الرقبة للأمام.
الأعراض الحركية (Motor Symptoms):
* ضعف العضلات (Muscle Weakness): في الذراعين والساقين، مما يؤثر على القدرة على رفع الأشياء أو المشي.
* عدم الاستقرار في المشي (Gait Instability/Ataxia): الشعور بعدم التوازن، التعثر المتكرر، الحاجة إلى الاتكاء على الجدران أو استخدام العصا.
* فقدان البراعة اليدوية (Loss of Fine Motor Skills): صعوبة في أداء المهام الدقيقة مثل الكتابة، استخدام الأزرار، الإمساك بالأشياء الصغيرة، أو استخدام أدوات المائدة.
* التشنج (Spasticity): تصلب العضلات وزيادة المقاومة للحركة، خاصة في الساقين.
* فرط المنعكسات (Hyperreflexia): استجابات منعكسة مبالغ فيها عند فحص المنعكسات.
أعراض أخرى:
* ألم الرقبة والكتف (Neck and Shoulder Pain): قد يكون موجوداً ولكنه ليس دائماً العرض الأبرز.
* خلل في وظائف المثانة والأمعاء (Bladder and Bowel Dysfunction): في الحالات المتقدمة والشديدة، قد يحدث سلس البول أو البراز، أو صعوبة في التحكم.
مراحل تطور الأعراض:
تبدأ الأعراض غالباً بشكل خفيف وتتطور ببطء على مدى شهور أو سنوات. قد يلاحظ المريض في البداية مجرد إحساس غريب في الأصابع، ثم يتطور إلى صعوبة في المشي، ثم ضعف واضح وفقدان للبراعة. التشخيص المبكر أمر بالغ الأهمية لمنع تفاقم الإعاقة.
متى تستشير الدكتور محمد هطيف
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تتفاقم ببطء أو تؤثر على أنشطتك اليومية، فمن الضروري استشارة متخصص في جراحة العمود الفقري. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة في تشخيص وعلاج حالات العمود الفقري المعقدة، يمكنه تقديم التقييم الدقيق ووضع خطة علاجية مناسبة.
التشخيص الدقيق للحالة
يعتمد التشخيص الدقيق لاعتلال النخاع العنقي على مزيج من الفحص السريري الشامل والتصوير الطبي المتطور. الهدف هو تحديد مستوى الانضغاط وشدته واستبعاد الحالات الأخرى التي قد تسبب أعراضاً مشابهة.
الفحص السريري العصبي
يبدأ الدكتور هطيف بتقييم دقيق لتاريخ المريض الطبي والأعراض التي يعاني منها. يتبع ذلك فحص عصبي شامل يتضمن:
* تقييم القوة العضلية: اختبار قوة العضلات في الذراعين والساقين.
* تقييم الإحساس: فحص القدرة على الإحساس باللمس الخفيف، الوخز، ودرجة الحرارة.
* اختبار المنعكسات: تقييم المنعكسات الوترية العميقة (مثل منعكس العضلة ذات الرأسين والعضلة ثلاثية الرؤوس ومنعكس الرضفة) بحثاً عن فرط المنعكسات.
* تقييم المشي والتوازن: مراقبة طريقة المشي (Gait) وتقييم التوازن (Balance) بحثاً عن علامات الرنح (Ataxia) أو عدم الاستقرار.
* اختبارات خاصة: مثل اختبار رومبرغ (Romberg's test) لتقييم فقدان الإحساس بالوضع، واختبارات البراعة اليدوية (مثل اختبار الأزرار أو التقاط الأشياء الصغيرة).
التصوير الطبي المتقدم
تعتبر تقنيات التصوير حجر الزاوية في تأكيد التشخيص وتحديد السبب الدقيق للانضغاط.
-
الأشعة السينية (X-rays):
- توفر صوراً للعظام وتكشف عن التغيرات التنكسية مثل تكوّن النتوءات العظمية، تضيّق المسافات بين الفقرات، وتشوهات المحاذاة.
- يمكن إجراء أشعة سينية في أوضاع الثني والمد (Flexion-Extension views) لتقييم استقرار العمود الفقري العنقي وحركة الفقرات.
-
الرنين المغناطيسي (MRI):
- يعتبر التصوير بالرنين المغناطيسي (MRI) المعيار الذهبي لتشخيص اعتلال النخاع العنقي.
- يوفر صوراً مفصلة للأنسجة الرخوة مثل الحبل الشوكي، الأقراص الغضروفية، والأربطة.
- يكشف بوضوح عن مناطق انضغاط الحبل الشوكي، وجود الأورام، الالتهابات، أو التغيرات في إشارة الحبل الشوكي نفسه (Myelomalacia) التي تدل على التلف.
-
التصوير المقطعي المحوسب (CT Scan):
- يوفر صوراً مفصلة للبنية العظمية بشكل أفضل من الرنين المغناطيسي.
- مفيد لتقييم مدى تكلّس الرباط الطولي الخلفي (OPLL) أو تحديد تفاصيل الكسور والنتوءات العظمية.
- يمكن إجراء تصوير مقطعي مصحوب بصبغة (CT Myelogram) إذا كان المريض لا يستطيع إجراء الرنين المغناطيسي، حيث يتم حقن صبغة في السائل النخاعي لتحديد مناطق الانضغاط.
دراسات التوصيل العصبي وتخطيط العضل
على الرغم من أن هذه الاختبارات لا تشخص اعتلال النخاع مباشرة، إلا أنها مفيدة لاستبعاد حالات أخرى قد تسبب أعراضاً مشابهة، مثل اعتلال الأعصاب الطرفية (Peripheral Neuropathy) أو متلازمة النفق الرسغي (Carpal Tunnel Syndrome)، والتي يمكن أن تتداخل مع أعراض اعتلال النخاع العنقي.
بفضل خبرته العميقة واستخدامه لأحدث تقنيات التشخيص، يضمن الأستاذ الدكتور محمد هطيف تحديد السبب الجذري لاعتلال النخاع العنقي بدقة بالغة، مما يسمح بوضع خطة علاجية مخصصة وفعالة.
خيارات العلاج التحفظي والجراحي
يعتمد اختيار العلاج لاعتلال النخاع العنقي على شدة الأعراض، درجة انضغاط الحبل الشوكي، ووجود أي عجز عصبي. في حين أن العلاج التحفظي قد يكون مناسباً للحالات الخفيفة جداً، إلا أن التدخل الجراحي غالباً ما يكون ضرورياً للحالات المتوسطة إلى الشديدة أو المتفاقمة.
العلاج التحفظي
يهدف العلاج التحفظي إلى تخفيف الأعراض وإبطاء تطور المرض، ولكنه لا يزيل الضغط المباشر عن الحبل الشوكي. غالباً ما يُنظر فيه للحالات الخفيفة جداً أو للمرضى الذين لديهم موانع للجراحة.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- مرخيات العضلات: لتقليل التشنجات العضلية المصاحبة.
- مسكنات الألم العصبية: مثل جابابنتين أو بريجابالين للتحكم في الألم العصبي والخدر.
- الستيرويدات الفموية: في بعض الحالات لتخفيف الالتهاب الحاد، ولكن استخدامها على المدى الطويل غير مستحسن.
-
العلاج الطبيعي (Physical Therapy):
- يركز على تحسين قوة العضلات، نطاق الحركة، والتوازن.
- تجنب التمارين التي قد تزيد الضغط على الحبل الشوكي، مثل تمارين تمديد الرقبة العنيفة.
- قد يشمل العلاج الطبيعي تقنيات مثل العلاج اليدوي اللطيف، التمارين العلاجية، والعلاج بالحرارة أو البرودة.
-
دعامات الرقبة (Cervical Collars):
- يمكن استخدام طوق الرقبة الناعم لفترات قصيرة لتوفير الدعم وتقييد الحركة، مما قد يخفف من الأعراض.
- الاستخدام المطول قد يؤدي إلى ضعف العضلات، لذا ينصح به بحذر.
-
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
- قد توفر راحة مؤقتة من الألم، ولكنها لا تعالج السبب الجذري للانضغاط ولا تعتبر حلاً لاعتلال النخاع العنقي نفسه.
ملاحظة هامة: العلاج التحفظي لا يوقف تقدم اعتلال النخاع العنقي، وقد يؤدي التأخر في التدخل الجراحي إلى تلف دائم في الحبل الشوكي. لذلك، فإن المراقبة الدقيقة ضرورية، وإذا تفاقمت الأعراض، يصبح التدخل الجراحي هو الخيار الأفضل.
العلاج الجراحي
الهدف الأساسي من الجراحة هو تخفيف الضغط عن الحبل الشوكي (Decompression) واستعادة استقرار العمود الفقري (Stabilization). يختار الدكتور هطيف الإجراء الجراحي الأنسب بناءً على موقع وسبب الانضغاط، وعدد الفقرات المصابة، والمحاذاة الشوكية.
أنواع الإجراءات الجراحية العنقية لفك الضغط والدمج:
-
استئصال القرص العنقي الأمامي والدمج (Anterior Cervical Discectomy and Fusion - ACDF):
- يتم إجراؤه من خلال شق في مقدمة الرقبة.
- يتم إزالة القرص الغضروفي المتضرر والنتوءات العظمية التي تضغط على الحبل الشوكي أو جذور الأعصاب.
- يتم استبدال القرص بعظم أو مادة صناعية لدمج الفقرات.
- مناسب لحالات الانضغاط في مستوى واحد أو مستويين.
-
استئصال الجسم الفقري العنقي والدمج (Cervical Corpectomy and Fusion):
- هذا الإجراء هو محور هذا الدليل، ويُعد خياراً مثالياً عندما يكون هناك انضغاط متعدد المستويات للحبل الشوكي من الأمام، أو عندما يكون الضغط ناتجاً عن نتوءات عظمية كبيرة من جسم الفقرة، أو تكلّس الرباط الطولي الخلفي (OPLL).
- يتم إزالة جزء من جسم الفقرة أو فقرة كاملة مع الأقراص المجاورة لفك الضغط الواسع عن الحبل الشوكي.
- يتم استبدال الجزء المستأصل بقطعة عظمية كبيرة (graft) أو قفص معدني لملء الفراغ، ويتم تثبيته بصفائح ومسامير لضمان الدمج.
-
استئصال الصفيحة الفقرية (Laminectomy):
- يتم إجراؤه من خلال شق في مؤخرة الرقبة.
- يتم إزالة الصفيحة الفقرية (الجزء الخلفي من الفقرة) لتوسيع القناة الشوكية وتخفيف الضغط الخلفي عن الحبل الشوكي.
- قد يتطلب دمجاً فقرية إذا كان هناك عدم استقرار.
-
رأب الصفيحة الفقرية (Laminoplasty):
- يتم إجراؤه أيضاً من الخلف.
- بدلاً من إزالة الصفيحة بالكامل، يتم عمل "مفصلة" في جانب واحد من الصفيحة وقطعها من الجانب الآخر، ثم فتحها وتثبيتها في وضع أوسع لتوسيع القناة الشوكية دون الحاجة إلى دمج فقري.
- مناسب لحالات تضيّق القناة الشوكية متعدد المستويات دون عدم استقرار كبير.
الأستاذ الدكتور محمد هطيف: الخبرة في اختيار الإجراء الأنسب
مع خبرته التي تتجاوز عقدين من الزمن، يمتلك الأستاذ الدكتور محمد هطيف المهارة والحكمة لاختيار الإجراء الجراحي الأنسب لكل مريض. يعتمد قراره على تقييم شامل لحالة المريض، بما في ذلك التصوير بالرنين المغناطيسي والمقطعي، والفحص العصبي، والأهداف المحددة للعلاج. يضمن الدكتور هطيف استخدام أحدث التقنيات الجراحية، مثل الجراحة المجهرية الدقيقة، لزيادة الدقة وتقليل مخاطر المضاعفات وتحسين نتائج المرضى.
مقارنة الإجراءات الجراحية العنقية
| الميزة/الإجراء | ACDF (استئصال القرص العنقي الأمامي والدمج) | Corpectomy and Fusion (استئصال الجسم الفقري العنقي والدمج) | Laminectomy (استئصال الصفيحة الفقرية) | Laminoplasty (رأب الصفيحة الفقرية) |
|---|---|---|---|---|
| طريقة الوصول | أمامي (من مقدمة الرقبة) | أمامي (من مقدمة الرقبة) | خلفي (من مؤخرة الرقبة) | خلفي (من مؤخرة الرقبة) |
| مناسب لـ | انضغاط القرص أو النتوءات العظمية في مستوى واحد أو مستويين، خاصة إذا كان الضغط جانبيًا. | انضغاط الحبل الشوكي الشديد متعدد المستويات من الأمام (تضيّق القناة الشوكية المركزي، OPLL، نتوءات عظمية كبيرة من جسم الفقرة). | انضغاط الحبل الشوكي متعدد المستويات من الخلف، تضيّق القناة الشوكية الخلفي. | تضيّق القناة الشوكية متعدد المستويات من الخلف بدون عدم استقرار كبير. |
| الجزء المستأصل | قرص فقري واحد أو أكثر، نتوءات عظمية. | جسم فقري واحد أو أكثر، والأقراص المجاورة. | الصفيحة الفقرية (الجزء الخلفي من الفقرة). | جزء من الصفيحة الفقرية مع الحفاظ على جزء آخر "كمفصلة". |
| الدمج الفقري | مطلوب (بين الفقرات المجاورة). | مطلوب (بين الفقرات المجاورة). | غالباً ما يكون مطلوباً إذا كان هناك عدم استقرار. | عادة لا يكون مطلوباً (يحافظ على حركة نسبية). |
| الاستقرار | ممتاز بعد الدمج. | ممتاز بعد الدمج. | قد يتطلب دمجاً إضافياً للحفاظ على الاستقرار. | يحافظ على استقرار نسبي مع الحفاظ على الحركة. |
| التعافي | تعافي جيد، ألم أقل في الرقبة مقارنة بالخلفي. | تعافي جيد، قد يكون أطول قليلاً بسبب حجم التدخل. | قد يكون مصحوباً بألم أكبر في الرقبة بعد الجراحة. | تعافي جيد، ألم أقل مقارنة بالاستئصال الكامل. |
| مخاطر محددة | بحة في الصوت، صعوبة في البلع، تلف العصب الحنجري الراجع. | بحة في الصوت، صعوبة في البلع، تلف العصب الحنجري الراجع. | متلازمة ما بعد استئصال الصفيحة الفقرية (Kyphosis)، عدم استقرار. | فشل في الحفاظ على الفتح، تضيّق لاحق. |
استئصال الجسم الفقري العنقي والدمج
عندما يكون الضغط على الحبل الشوكي كبيراً، أو يمتد على عدة مستويات، أو ينشأ من جسم الفقرة نفسها (كما في حالات تكلّس الرباط الطولي الخلفي أو النتوءات العظمية الكبيرة)، فإن استئصال الجسم الفقري العنقي والدمج (Corpectomy and Fusion) غالباً ما يكون الخيار الجراحي الأكثر فعالية. يُعد هذا الإجراء معقداً ويتطلب جراحاً ذا خبرة عالية مثل الأستاذ الدكتور محمد هطيف.
التحضير قبل الجراحة
- التقييم الشامل: يقوم الدكتور هطيف بإجراء تقييم شامل يتضمن مراجعة دقيقة للتاريخ الطبي للمريض، الفحص البدني والعصبي، وتحليل مفصل لصور الرنين المغناطيسي والتصوير المقطعي المحوسب لتحديد مستوى الانضغاط وتحديد أفضل خطة جراحية.
- المناقشة مع المريض: يشرح الدكتور هطيف للمريض تفاصيل الإجراء، الفوائد المتوقعة، والمخاطر المحتملة، والإجابة على جميع استفساراته لضمان فهم المريض الكامل والموافقة المستنيرة.
- التحضيرات الروتينية: تتضمن فحوصات الدم، تخطيط القلب الكهربائي، وتقييم طبي عام للتأكد من أن المريض لائق صحياً للجراحة والتخدير. قد يُطلب من المريض التوقف عن تناول بعض الأدوية (مثل مميعات الدم) قبل الجراحة بأيام.
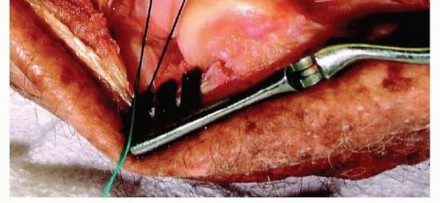
خطوات الإجراء الجراحي
يتم إجراء العملية تحت التخدير العام، وعادة ما تستغرق عدة ساعات. يتبع الأستاذ الدكتور محمد هطيف نهجاً دقيقاً ومنظماً:
-
الوصول الجراحي (Surgical Approach):
- يتم وضع المريض على ظهره، ويتم تعقيم منطقة الرقبة.
- يقوم الدكتور هطيف بعمل شق صغير (عادة 3-5 سم) في مقدمة الرقبة، عادة على الجانب الأيمن.
- يتم فصل عضلات الرقبة والأوعية الدموية والأعصاب برفق وإزاحتها جانباً للوصول إلى العمود الفقري العنقي دون إلحاق الضرر بها. يستخدم الدكتور هطيف الجراحة المجهرية الدقيقة لتعزيز الرؤية والدقة.
-
استئصال الجسم الفقري (Corpectomy):
- بمجرد الوصول إلى الفقرات المصابة، يتم تحديد مستويات الفقرات بدقة باستخدام الأشعة السينية أثناء الجراحة.
- يقوم الدكتور هطيف بإزالة الأقراص الفقرية فوق وتحت الجسم الفقري المصاب.
- يتم بعد ذلك إزالة الجسم الفقري (أو أجزاء منه) باستخدام أدوات جراحية دقيقة. يتم ذلك بحذر شديد لفك الضغط عن الحبل الشوكي والأعصاب المحيطة. يتم إزالة أي نتوءات عظمية أو أربطة متضخمة تضغط على الحبل الشوكي.
-
**ترقيع الع
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.