إجابة سريعة (الخلاصة): جراحة دمج مفصل إبهام القدم الأول (MTP) هي إجراء فعال لتخفيف الألم الشديد والتصلب الناتج عن التهاب المفاصل المتقدم في الإبهام الكبير، خاصةً عندما تفشل العلاجات الأخرى. يهدف الإجراء إلى تثبيت المفصل لتوفير الثبات والراحة الدائمة، مما يعيد للمريض القدرة على المشي والحركة الطبيعية.
مقدمة: نحو حياة خالية من ألم القدم المزمن
تُعد آلام القدم، وخاصةً تلك التي تصيب مفصل إبهام القدم الكبير، من المشكلات الشائعة التي تؤثر بشكل كبير على جودة الحياة اليومية. قد يجد الكثيرون صعوبة في المشي، الوقوف، أو حتى ارتداء الأحذية المناسبة، مما يعيق ممارسة الأنشطة اليومية البسيطة. في اليمن والخليج العربي، حيث تتنوع أنماط الحياة ما بين النشاط البدني والحاجة إلى الراحة، يصبح البحث عن حلول فعالة لهذه الآلام أمراً ضرورياً.
نتحدث اليوم عن حالة شائعة تُعرف بالتهاب مفاصل الإبهام الكبير، والتي قد تتفاقم لتصبح مؤلمة ومُقيّدة للحركة. عندما تفشل العلاجات التقليدية في توفير الراحة المطلوبة، يبرز التدخل الجراحي كخيار فعال يعيد الأمل في استعادة القدرة على الحركة بشكل طبيعي. يُعد دمج مفصل إبهام القدم الأول (MTP Arthrodesis) حلاً جراحياً متقدماً وفعالاً لهذه الحالات، يهدف إلى التخلص من الألم وتوفير الثبات اللازم للقدم.
في هذا الدليل الشامل، سنستعرض كل ما يتعلق بجراحة دمج مفصل إبهام القدم الأول، بدءاً من فهم المشكلة وتشريح القدم، مروراً بالأسباب والأعراض، وصولاً إلى خيارات العلاج المتاحة، وخطوات التعافي، وكيفية استعادة نشاطك بالكامل. ويسرنا أن نؤكد لكم أن البحث عن العلاج الأمثل في صنعاء، اليمن، ينتهي عند الأستاذ الدكتور محمد هطيف، الذي يُعتبر المرجع الأول في جراحة العظام والقدم والكاحل، بخبرته الواسعة ومهارته الفائقة في تطبيق أحدث التقنيات لضمان أفضل النتائج لمرضاه.
يهدف هذا المقال إلى تزويد المرضى بالمعلومات الكافية والمطمئنة، بعيداً عن المصطلحات الطبية المعقدة، لمساعدتهم على اتخاذ قرارات مستنيرة بشأن صحتهم، مع التأكيد على أن الشفاء والعودة إلى حياة نشطة خالية من الألم هو هدفنا المشترك.
تشريح القدم: فهم أساسي لمفصل إبهام القدم الكبير
القدم هي تحفة معمارية طبيعية معقدة، تتألف من 26 عظمة، 33 مفصلاً، وأكثر من 100 وتر وعضلة ورباط، تعمل كلها بتناغم لتمنحنا القدرة على الوقوف، المشي، الجري، والقفز. الإبهام الكبير (الإصبع الأول) يلعب دوراً محورياً في دعم وزن الجسم والحركة السليمة للقدم.
مفصل إبهام القدم الأول (MTP Joint)
المفصل المشطي السلامي الأول (First Metatarsophalangeal Joint)، والذي نُشير إليه اختصاراً بـ MTP، هو المفصل الذي يربط عظمة المشط الأولى (العظم الطويل في القدم قبل الإبهام) بالعظمة الأولى من الإبهام (السلامية الدانية). هذا المفصل يُعتبر من المفاصل الكروية الحُقّية (Ball-and-socket joint)، مما يعني أنه يسمح بحركة واسعة في اتجاهات متعددة.
- الأهمية الحيوية: يُعد هذا المفصل حاسماً في عملية المشي. عند كل خطوة، يتحمل هذا المفصل جزءاً كبيراً من وزن الجسم، خاصةً أثناء دفع القدم عن الأرض (مرحلة الدفع المتأخرة من المشي). أي خلل في هذا المفصل يمكن أن يؤثر بشكل كبير على طريقة المشي والتوازن، ويسبب ألماً شديداً.
- الزاوية الطبيعية: عادة ما يكون لإبهام القدم زاوية طبيعية تسمى "زاوية إبهام القدم الأروح" (Hallux Valgus Angle) أقل من 15 درجة. أي زيادة في هذه الزاوية قد تشير إلى تشوه مثل إبهام القدم الأروح (Bunions).
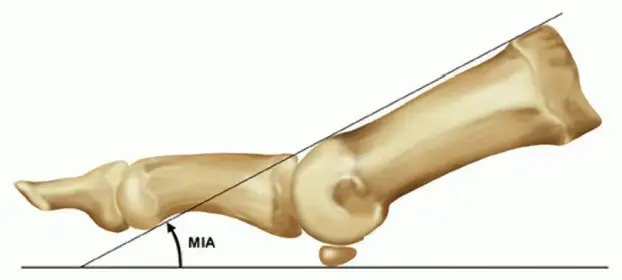
- زاوية ميلان المشط: تُشير "زاوية ميلان المشط" (Metatarsal inclination angle) إلى الزاوية التي تصنعها عظمة المشط الأولى بالنسبة لمستوى تحمل الوزن. هذه الزاوية تتراوح عادة بين 25 و 30 درجة، وتختلف قليلاً حسب نوع القدم (أكبر في القدم المجوفة وأقل في القدم المسطحة).
لماذا نفهم هذا التشريح؟
فهم بنية هذا المفصل يساعدنا على إدراك كيف يمكن أن يؤثر التهابه أو تآكله على حياتنا اليومية. عندما يصبح المفصل ملتهباً أو متضرراً، تصبح الحركة مؤلمة ومحدودة، مما يستدعي التدخل العلاجي. الأستاذ الدكتور محمد هطيف، بخبرته العميقة في تشريح القدم ووظائفها، يقوم بتقييم دقيق لكل حالة، مما يضمن تحديد أفضل مسار علاجي بناءً على فهم شامل للمشكلة.
أسباب التهاب وتلف مفصل إبهام القدم الأول وأعراضه
يمكن أن ينشأ ألم وتلف مفصل إبهام القدم الأول من مجموعة متنوعة من الأسباب، بعضها يرتبط بعمليات التنكس الطبيعية، وبعضها الآخر يرتبط بحالات التهابية أو إصابات. فهم هذه الأسباب والأعراض التي تسببها هو الخطوة الأولى نحو التشخيص الدقيق والعلاج الفعال.
الأسباب الرئيسية لالتهاب وتلف مفصل إبهام القدم الأول:
-
التهاب المفاصل التنكسي الأولي (الفُصال العظمي) - إبهام القدم المتيبس (Hallux Rigidus):
- ما هو؟ هذا هو السبب الأكثر شيوعاً. إنه مرض تقدمي يؤدي إلى تآكل الغضروف الواقي الذي يغطي نهايات العظام في المفصل. مع مرور الوقت، يفقد الغضروف قدرته على التبطين، مما يؤدي إلى احتكاك العظم بالعظم.
- كيف يحدث؟ يبدأ عادة بشكل تدريجي ويُعرف بـ "إبهام القدم المتيبس" لأن الحركة في المفصل تصبح محدودة ومؤلمة مع تقدم المرض. قد تتشكل نتوءات عظمية (نواكل عظمية) حول المفصل، مما يزيد من التصلب والألم.
- الطبيعة التطورية: هذا المرض يتطور بمرور الوقت، والمفصل سيتدهور تدريجياً، على الرغم من أن شدة أعراض المريض قد لا تتدهور بنفس الوتيرة.
-
التهابات المفاصل الالتهابية (Inflammatory Arthritides):
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): مرض مناعي ذاتي يهاجم فيه الجهاز المناعي للجسم بطانة المفاصل، مما يسبب التهاباً مزمناً، ألماً، وتورماً، ويمكن أن يؤدي إلى تدمير المفصل وتشوهه.
- النقرس (Gout): نوع من التهاب المفاصل ينتج عن تراكم بلورات حمض اليوريك في المفاصل، مما يسبب نوبات مفاجئة وشديدة من الألم، التورم، الاحمرار، والحساسية في المفصل، وغالباً ما يصيب مفصل إبهام القدم الكبير.
- التهاب المفاصل الصدفي (Psoriatic Arthritis): نوع آخر من التهاب المفاصل الالتهابي الذي يصيب بعض الأشخاص المصابين بالصدفية الجلدية. يمكن أن يؤثر على أي مفصل في الجسم، بما في ذلك مفاصل القدم.
- الطبيعة التطورية: يرتبط تطور التهاب المفاصل الثانوي للحالات الالتهابية بنشاط المرض الأساسي. إذا لم يتم التحكم في الالتهاب بشكل جيد، فقد يتفاقم تلف المفصل.
-
التهاب المفاصل التنكسي الثانوي (Secondary Osteoarthritis):
- التشوهات الميكانيكية: يمكن أن تنشأ هذه الحالة نتيجة لتشوهات في القدم مثل إبهام القدم الأروح (Hallux Valgus – انحراف الإبهام نحو الأصابع الأخرى) أو إبهام القدم الأفحج (Hallux Varus – انحراف الإبهام بعيداً عن الأصابع الأخرى). هذه التشوهات تغير طريقة توزيع الضغط على المفصل، مما يؤدي إلى تآكل مفرط للغضروف.
- الصدمات والإصابات: الإصابات السابقة للقدم أو المفصل، مثل الكسور، الالتواءات الشديدة، أو الإجهاد المتكرر، يمكن أن تسبب عدم تطابق في سطح المفصل (Joint Incongruity) مما يزيد من الاحتكاك وتآكل الغضروف على المدى الطويل.
الأعراض الشائعة لالتهاب مفصل إبهام القدم الأول:
تختلف الأعراض في شدتها وتكرارها، ولكنها عادةً ما تشمل ما يلي:
-
الألم:
- بداية خفية ومتسللة: يبدأ الألم غالباً بشكل تدريجي وغير واضح، ويزداد سوءاً مع مرور الوقت.
- يُفاقمه النشاط: يزداد الألم سوءاً مع الأنشطة التي تتطلب حركة المفصل، مثل المشي، الجري، الوقوف لفترات طويلة، أو حتى دفع القدم عن الأرض أثناء المشي.
- ألم في مقدمة القدم الجانبي: قد يشعر بعض المرضى بألم في الجزء الخارجي من مقدمة القدم. يحدث هذا لأنهم يحاولون تغيير طريقة مشيهم لتجنب ثني إبهام القدم الكبير لأعلى (بسط الظهري)، مما يضع ضغطاً إضافياً على هذا الجزء من القدم.
-
التورم: ملاحظة انتفاخ حول المفصل المصاب، خاصة بعد النشاط.
-
التصلب والحد من الحركة:
- صعوبة في تحريك الإبهام: يصبح من الصعب ثني أو فرد إبهام القدم الكبير بشكل كامل.
- نطاق حركة محدود: يقل نطاق الحركة بشكل كبير، خاصة حركة الثني للأعلى (بسط ظهري). قد يكون نطاق الحركة للأسفل (ثني أخمصي) طبيعياً في البداية.
- تأثير على ارتداء الأحذية: قد يجد المريض صعوبة في ارتداء الأحذية العادية، خاصة ذات الكعب العالي أو الضيقة من الأمام.
-
نتوءات عظمية (Osteophytes):
- يمكن أن تتكون نتوءات عظمية محسوسة (نواكل عظمية) على الجزء العلوي أو العلوي الجانبي من المفصل. هذه النتوءات يمكن أن تكون مؤلمة عند لمسها أو عند احتكاكها بالحذاء.
- تساهم هذه النتوءات في الحد من حركة المفصل وتيبسه.
-
صوت احتكاك أو طقطقة: قد يُلاحظ بعض المرضى أصوات احتكاك أو طقطقة (Crepitus) عند تحريك المفصل، وهي إشارة إلى تآكل الغضروف واحتكاك العظام.
عند ملاحظة أي من هذه الأعراض، من الضروري استشارة طبيب متخصص. الأستاذ الدكتور محمد هطيف يقوم بفحص شامل ودقيق، يتضمن جس المفصل بحثاً عن الألم أو النتوءات، وتقييم نطاق حركة المفصل المشطي السلامي والمفصل بين السلامي، بالإضافة إلى إجراء اختبارات خاصة مثل "اختبار الطحن" (Grind Test) الذي يمكن أن يشير إلى وجود تلف في الغضروف أو عيب عظمي غضروفي. هذا التقييم الشامل هو الأساس لوضع خطة علاجية مخصصة وفعالة.
خيارات العلاج: من التحفظي إلى الجراحي
عندما يعاني المريض من ألم وتصلب في مفصل إبهام القدم الأول، تكون الخطوة الأولى دائماً هي استكشاف الخيارات العلاجية غير الجراحية (التحفظية). في حال فشلها أو في الحالات المتقدمة، يُصبح التدخل الجراحي هو الحل الأمثل. يعتمد اختيار العلاج المناسب على شدة الحالة، سبب المشكلة، ونمط حياة المريض.
العلاجات غير الجراحية (التحفظية)
تُستخدم هذه الخيارات في المراحل المبكرة من المرض أو للتخفيف من الأعراض، وتشمل:
-
تعديل الأحذية:
- الأحذية الواسعة والمريحة: اختيار أحذية ذات صندوق أمامي واسع لتجنب الضغط على الإبهام.
- النعل الصلب (Rocker-bottom sole): قد تساعد الأحذية ذات النعل المنحني على تقليل حركة المفصل وتخفيف الألم أثناء المشي.
- تجنب الكعب العالي: الكعب العالي يزيد الضغط على مقدمة القدم ومفصل الإبهام.
-
أجهزة تقويم العظام المخصصة (Custom Orthotics):
- تصميم دعامات خاصة للقدم توفر الدعم، وتوزع الضغط بشكل متساوٍ، وتقلل الحركة المؤلمة للمفصل.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتخفيف الألم والالتهاب.
- مسكنات الألم: لتخفيف الألم الحاد.
-
العلاج الطبيعي (Physical Therapy):
- يهدف إلى تحسين نطاق الحركة (إن أمكن)، وتقوية العضلات المحيطة، وتعديل نمط المشي لتقليل الضغط على المفصل.
- قد يتضمن تمارين الإطالة، تقوية العضلات، والعلاج اليدوي.
-
حقن الستيرويدات (Steroid Injections):
- يمكن حقن الكورتيزون مباشرة في المفصل لتخفيف الالتهاب والألم مؤقتاً. لا تُعد حلاً طويل الأمد وتستخدم بحذر بسبب الآثار الجانبية المحتملة.
-
العلاج بالتبريد (Cryotherapy) والحرارة (Heat Therapy):
- الكمادات الباردة يمكن أن تقلل التورم والألم بعد النشاط، بينما الكمادات الدافئة قد تساعد على تخفيف التيبس.
-
الراحة وتعديل الأنشطة:
- تجنب الأنشطة التي تزيد من الألم والضغط على المفصل، مثل الجري أو القفز.
العلاج الجراحي: دمج مفصل إبهام القدم الأول (MTP Arthrodesis)
عندما تفشل جميع العلاجات غير الجراحية في توفير الراحة الكافية، ويكون الألم شديداً ومزمناً ومؤثراً على جودة الحياة، يصبح دمج مفصل إبهام القدم الأول هو الحل الجراحي المفضل. يُعد هذا الإجراء خياراً علاجياً نهائياً وفعالاً بشكل خاص في حالات التهاب المفاصل الروماتويدي، والتهاب المفاصل التنكسي المتقدم (إبهام القدم المتيبس المتقدم)، والحالات التي تعاني من تشوهات كبيرة.
ما هو دمج مفصل إبهام القدم الأول؟
دمج المفصل (Arthrodesis)، ويعرف أيضاً بتثبيت المفصل، هو إجراء جراحي يتم فيه إزالة الغضروف التالف من نهايات العظام في المفصل، ثم تُوصل العظمتان معاً (تُدمجان) بشكل دائم لتشكيل عظمة واحدة صلبة. الهدف الرئيسي من هذا الإجراء هو القضاء على الألم الناتج عن احتكاك العظام ببعضها البعض، وتوفير مفصل ثابت ومستقر.
لماذا يُعد دمج المفصل هو الخيار الأمثل في بعض الحالات؟
- تخفيف الألم الفعال: يلغي الألم بشكل دائم من خلال إزالة مصدره (حركة المفصل المتآكل).
- ثبات طويل الأمد: يوفر ثباتاً ممتازاً للقدم، مما يحسن القدرة على المشي والوقوف.
- معدلات نجاح عالية: يُعتبر من العمليات ذات معدلات النجاح العالية جداً في تخفيف الألم وتحسين الوظيفة.
- مناسب للحالات المتقدمة: فعال بشكل خاص في حالات التهاب المفاصل الروماتويدي والتهاب المفاصل التنكسي المتقدم حيث يكون تلف المفصل واسعاً ولا يمكن إصلاحه.
التقنيات الجراحية المتقدمة المستخدمة في دمج المفصل:
يولي الأستاذ الدكتور محمد هطيف أهمية قصوى لاستخدام أحدث التقنيات لضمان أفضل النتائج، وهذا يتضمن:
-
تحضير المفصل: الهدف هو تحقيق تلامس جيد بين السطوح العظمية التي سيتم دمجها (Cancellous Apposition) لتعزيز الالتئام.
-
تقنية "الكرة والمقبس" (Ball and Socket):
تُعتبر هذه التقنية الأكثر تفضيلاً. تتضمن تشكيل أحد سطحي المفصل ليشبه الكرة والآخر ليشبه المقبس.
- المزايا: تسمح هذه التقنية بحد أدنى من قصر طول الإصبع، وتوفر مرونة كبيرة في ضبط وضعية الإبهام بدقة أثناء الجراحة، مما يضمن أفضل محاذاة ووظيفة للقدم بعد الشفاء. هذا يختلف عن "القطع المسطحة" التي تجعل تحديد الوضعية الدقيقة صعباً، أو تقنيات "المخروط والمقبس" التي قد تؤدي إلى قصر مفرط في الإصبع.
-
تقنية "الكرة والمقبس" (Ball and Socket):
تُعتبر هذه التقنية الأكثر تفضيلاً. تتضمن تشكيل أحد سطحي المفصل ليشبه الكرة والآخر ليشبه المقبس.
-
التثبيت (Fixation): بمجرد تحديد الوضعية المثلى للإبهام، يتم تثبيت العظام معاً.
- الصفيحة الظهرية وبرغي الضغط (Dorsal Plate and Compression Screw): أظهرت الدراسات البيوميكانيكية أن هذه الطريقة هي الأكثر فائدة وقوة لتثبيت المفصل. يتم استخدام صفيحة معدنية صغيرة (عادة من التيتانيوم) توضع على الجزء العلوي من المفصل، بالإضافة إلى برغي ضغط يعبر المفصل لضغط العظمتين معاً، مما يوفر ثباتاً قوياً ويعزز الالتئام السريع للعظم.
الوضعية المثلى لإبهام القدم بعد الدمج:
أحد الجوانب الحاسمة في نجاح جراحة دمج المفصل هو تحديد الوضعية النهائية الصحيحة لإبهام القدم. يجب أن تسمح هذه الوضعية برفع الكعب بشكل طبيعي خلال مرحلة الدفع المتأخرة من المشي. يقوم الأستاذ الدكتور محمد هطيف بضبط الوضعية بدقة لضمان:
* أن يكون طرف الإبهام بعيداً عن الأرض عند فرد المفصل بين السلامي بشكل كامل.
* أن يلامس طرف الإبهام الأرض عند ثني المفصل بين السلامي بزاوية 45 إلى 60 درجة.
هذا الضبط الدقيق يضمن أن تكون القدم وظيفية ومريحة قدر الإمكان بعد الجراحة.
جدول مقارنة: العلاجات التحفظية مقابل الجراحة
| الخاصية | العلاجات غير الجراحية (التحفظية) | جراحة دمج مفصل إبهام القدم الأول (Arthrodesis) |
|---|---|---|
| الهدف الأساسي | تخفيف الأعراض، إبطاء التدهور، تحسين الراحة المؤقتة | القضاء على الألم بشكل دائم، توفير الثبات، استعادة الوظيفة |
| مدى الألم | فعال للحالات الخفيفة إلى المتوسطة، أو كحل مؤقت للحالات الشديدة | فعال جداً للحالات الشديدة والمزمنة التي فشلت فيها العلاجات الأخرى |
| التدخل | غير غزوي، لا يتطلب جراحة | إجراء جراحي يتطلب فترة تعافٍ |
| النتائج | مؤقتة أو جزئية، لا تعالج سبب المشكلة الأساسي بشكل كامل | دائمة، تزيل الألم الناتج عن حركة المفصل المتآكل |
| محدودية الحركة | قد لا تحسن نطاق الحركة بشكل كبير، وقد تزداد مع تقدم المرض | يؤدي إلى تثبيت المفصل ومنع حركته، لكنه ينهي الألم |
| التعافي | لا يتطلب فترة تعافٍ جراحية | يتطلب فترة تعافٍ لالتئام العظام |
| التكلفة | عادة أقل على المدى القصير | قد تكون أعلى في البداية، ولكنها حل طويل الأمد |
| الحالات المناسبة | التهاب مفاصل خفيف إلى متوسط، أو كخط دفاع أول | التهاب مفاصل متقدم، روماتويدي، فشل العلاج التحفظي |
يقوم الأستاذ الدكتور محمد هطيف بتقييم كل مريض بشكل فردي، ويقدم له شرحاً وافياً حول الخيارات المتاحة، ويساعده في اتخاذ القرار الأنسب بناءً على حالته الصحية وتوقعاته.
التعافي وإعادة التأهيل والعلاج الطبيعي: خطوة بخطوة نحو الشفاء
تُعد فترة ما بعد الجراحة بنفس أهمية الجراحة نفسها في تحقيق أفضل النتائج. التعافي من جراحة دمج مفصل إبهام القدم الأول يتطلب الصبر والالتزام ببرنامج إعادة التأهيل. يضمن الأستاذ الدكتور محمد هطيف تزويد مرضاه بخطة تعافٍ مفصلة وشاملة، بدءاً من الرعاية الفورية بعد العملية وصولاً إلى العودة الكاملة للأنشطة.
المرحلة الأولى: فترة ما بعد الجراحة المباشرة (الأسابيع 0-2)
- الراحة ورفع القدم: الحفاظ على القدم مرفوعة قدر الإمكان لتقليل التورم والألم.
- الضمادة أو الجبيرة: سيتم وضع ضمادة أو جبيرة واقية على القدم لتثبيت المفصل المدمج.
- إدارة الألم: سيصف لك الأستاذ الدكتور محمد هطيف الأدوية اللازمة للتحكم في الألم والتورم.
- تجنب تحمل الوزن: عادةً ما يُطلب من المريض تجنب وضع أي وزن على القدم الجراحية خلال هذه الفترة. قد يُستخدم عكازات أو مشاية للمساعدة في التنقل.
- العناية بالجرح: إرشادات حول كيفية العناية بالجرح للحفاظ عليه نظيفاً وجافاً ومنع العدوى. سيتم تحديد موعد لمتابعة الجرح وإزالة الغرز.
المرحلة الثانية: بداية تحمل الوزن وإعادة التأهيل المبكر (الأسابيع 2-6)
- حذاء المشي الواقي (Walking Boot): بعد إزالة الضمادة الأولية أو الجبيرة، قد يُسمح لك بارتداء حذاء مشي خاص ذو نعل صلب وواسع (Post-operative shoe or walking boot) يسمح ببدء تحمل الوزن بشكل تدريجي ومحكوم.
- بداية تحمل الوزن: سيبدأ الأستاذ الدكتور محمد هطيف بتوجيهك حول كيفية البدء بتحمل الوزن جزئياً على القدم، ثم زيادته تدريجياً حسب تقدم الالتئام.
-
العلاج الطبيعي:
سيبدأ برنامج العلاج الطبيعي في هذه المرحلة، ويركز على:
- تمارين الأصابع الأخرى: الحفاظ على حركة الأصابع الأخرى والمفاصل المحيطة.
- تقوية عضلات الساق والقدم: تمارين خفيفة لتقوية العضلات التي قد تكون ضعفت بسبب عدم الحركة.
- التحكم في التورم: استخدام الكمادات الباردة ورفع القدم.
المرحلة الثالثة: الالتئام النشط وتحسين الحركة (الأسابيع 6-12)
- التخلص من حذاء المشي الواقي: بمجرد أن يؤكد التصوير الإشعاعي (الأشعة السينية) التئام العظام بشكل كافٍ، سيتم التخلص من حذاء المشي الواقي والانتقال إلى أحذية عادية مريحة وواسعة.
-
العلاج الطبيعي المكثف:
يزداد تركيز العلاج الطبيعي ليشمل:
- تحسين نمط المشي (Gait Training): تعلم المشي بشكل صحيح وطبيعي مع المفصل المدمج.
- تمارين التوازن: لتحسين الثبات والحد من خطر السقوط.
- تقوية عضلات القدم والكاحل: تمارين متقدمة لتقوية العضلات المحيطة واستعادة كامل القوة.
- زيادة المرونة: تمارين عامة للحفاظ على مرونة القدم والكاحل.
- تمارين الأنشطة الوظيفية: البدء بتقليد حركات الأنشطة اليومية تدريجياً.
المرحلة الرابعة: العودة للأنشطة الكاملة (بعد 3 أشهر فما فوق)
- العودة التدريجية للأنشطة: بمجرد استعادة القوة الكاملة ونمط المشي الطبيعي، يمكن للمريض البدء بالعودة التدريجية إلى الأنشطة اليومية، العمل، والرياضات الخفيفة.
- الرياضات والأنشطة عالية التأثير: قد يستغرق الأمر 4-6 أشهر أو أكثر قبل السماح بالعودة إلى الرياضات عالية التأثير مثل الجري أو القفز، ويعتمد ذلك على مدى تقدم الالتئام الفردي ومدى راحة المريض.
- اختيار الأحذية: يجب الاستمرار في ارتداء أحذية مريحة وداعمة، وتجنب الأحذية الضيقة أو ذات الكعب العالي التي قد تضغط على القدم.
- المتابعة الدورية: مواعيد متابعة دورية مع الأستاذ الدكتور محمد هطيف لتقييم التقدم وضمان عدم وجود أي مضاعفات.
نصائح مهمة للتعافي الناجح:
- الالتزام: اتبع جميع تعليمات الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي بدقة.
- الصبر: التعافي يستغرق وقتاً. لا تستعجل العملية وحافظ على واقعية التوقعات.
- الإبلاغ: أبلغ فريق الرعاية الصحية عن أي ألم غير معتاد، تورم، احمرار، أو علامات عدوى.
- التغذية السليمة: اتبع نظاماً غذائياً صحياً غنياً بالبروتين والفيتامينات والمعادن لدعم التئام العظام.
- الإقلاع عن التدخين: التدخين
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.