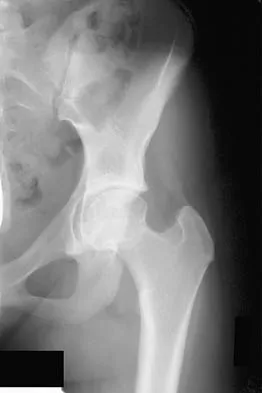
الخلاصة الطبية: هشاشة العظام هي حالة صامتة تضعف العظام تدريجياً، مما يجعلها هشة وعرضة للكسور بسهولة، خاصة في الورك والعمود الفقري والمعصم. تنجم عن اختلال التوازن بين بناء العظم وامتصاصه. يعتمد علاجها على الأدوية لتقوية العظام وتغيير نمط الحياة للحد من مخاطر الكسور، ويبرز دور التدخلات الجراحية المتقدمة عند حدوث كسور معقدة، حيث يقدم الأستاذ الدكتور محمد هطيف في صنعاء حلولاً متكاملة للوقاية والتشخيص والعلاج بأحدث التقنيات.
مقدمة شاملة حول هشاشة العظام: المرض الصامت وتأثيره العالمي
تُعد هشاشة العظام، أو ما يُعرف بالمرض الصامت، تحديًا صحيًا عالميًا يؤثر على ملايين الأشخاص حول العالم، وفي اليمن على وجه الخصوص، حيث قد لا تتوفر التوعية الكافية أو الفحوصات الدورية للكشف المبكر عنها. إنها حالة مرضية تتميز بانخفاض كثافة العظام وتدهور في بنيتها المجهرية، مما يجعلها أكثر ضعفًا وعرضة للكسور حتى من جراء إصابات طفيفة أو حركات يومية بسيطة لم تكن لتسبب كسرًا في عظم سليم. لا تقتصر خطورة هشاشة العظام على الألم الشديد الناتج عن الكسور فحسب، بل تمتد لتشمل تأثيرات سلبية عميقة على جودة حياة المريض، فقدان الاستقلالية، وحتى زيادة معدلات الوفيات، خاصة بعد كسور الورك.
تؤثر هشاشة العظام بشكل أساسي على كبار السن، وتحديدًا النساء بعد سن اليأس، وذلك بسبب التغيرات الهرمونية التي تؤدي إلى تسارع فقدان الكتلة العظمية. ومع ذلك، يمكن أن تصيب الرجال والنساء الأصغر سنًا أيضًا نتيجة لبعض الحالات الطبية أو استخدام أدوية معينة. إن غياب الأعراض الواضحة في المراحل المبكرة من المرض هو ما يجعله "صامتًا" ويزيد من خطورته، حيث لا يدرك الكثيرون إصابتهم به إلا بعد تعرضهم لكسر مؤلم وغير متوقع. هذا التأخر في التشخيص يعني أن المرض قد يكون قد وصل إلى مرحلة متقدمة، مما يجعل العلاج أكثر تعقيدًا والتعافي أطول وأصعب.
في ظل هذه التحديات، تبرز أهمية التوعية والتشخيص المبكر كحجر الزاوية في إدارة هشاشة العظام، والوصول إلى خبراء متخصصين قادرين على تقديم رعاية شاملة ومتكاملة. في صنعاء، اليمن، يُعد الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والعمود الفقري والمفاصل في جامعة صنعاء، رائدًا في هذا المجال. بخبرة تتجاوز 20 عامًا، وبتطبيقه لأحدث التقنيات العالمية مثل الجراحة المجهرية (Microsurgery)، ومناظير المفاصل بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty)، يقدم الدكتور هطيف نهجًا فريدًا يجمع بين الخبرة الأكاديمية والمهارة الجراحية الفائقة والأمانة الطبية الصارمة، ليقدم لمرضى هشاشة العظام أفضل الحلول العلاجية الممكنة، سواء في الوقاية، التشخيص، أو التدخل الجراحي عند الضرورة.
فهم بنية العظام ووظائفها: أساس هشاشة العظام
لفهم هشاشة العظام، يجب أولاً استيعاب كيفية عمل العظام السليمة. العظام ليست مجرد هياكل صلبة جامدة؛ بل هي أنسجة حية ديناميكية تتجدد باستمرار.
تشريح العظم ودورة إعادة البناء
يتكون العظم من طبقتين رئيسيتين:
*
العظم القشري (Compact Bone):
الطبقة الخارجية الكثيفة والصلبة التي تشكل حوالي 80% من كتلة الهيكل العظمي، وتوفر القوة والحماية.
*
العظم الإسفنجي (Trabecular Bone):
الطبقة الداخلية الشبيهة بالشبكة، وتوجد غالبًا في نهايات العظام الطويلة وداخل الفقرات. هذه الطبقة أقل كثافة ولكنها مرنة وتلعب دورًا حاسمًا في تبادل المعادن وتكوين خلايا الدم.
تعتبر العظام مخزنًا رئيسيًا للكالسيوم والفوسفات، وهما معدنان أساسيان لوظائف الجسم الحيوية الأخرى. يتم تجديد العظام باستمرار من خلال عملية تسمى "إعادة تشكيل العظام" (Bone Remodeling)، وهي عملية حيوية ودورية تتضمن:
1.
امتصاص العظم (Resorption):
تقوم خلايا متخصصة تسمى "الخلايا الكاسرة للعظم" (Osteoclasts) بتفكيك العظم القديم وامتصاصه.
2.
تكوين العظم (Formation):
تقوم خلايا أخرى تسمى "الخلايا البانية للعظم" (Osteoblasts) ببناء عظم جديد ليحل محل العظم الذي تم امتصاصه.
في الشخص السليم، تكون هذه الدورة متوازنة، مما يحافظ على كثافة العظام وقوتها.
كيف تؤثر الهشاشة على هذه الدورة
عند الإصابة بهشاشة العظام، يختل هذا التوازن؛ فإما أن يكون هناك امتصاص مفرط للعظم القديم، أو نقص في تكوين العظم الجديد، أو كلاهما. والنتيجة هي أن تصبح العظام أرق، وأقل كثافة، وأكثر مسامية، مما يضعف بنيتها الداخلية ويجعلها عرضة للكسور حتى من جراء أقل ضغط. تؤثر هذه الحالة بشكل خاص على العظم الإسفنجي في العمود الفقري والورك والمعصم، مما يفسر شيوع الكسور في هذه المناطق.
الأسباب وعوامل الخطر: لماذا تحدث هشاشة العظام؟
تتعدد أسباب وعوامل خطر هشاشة العظام، ويمكن تقسيمها إلى فئات لمساعدتنا على فهمها بشكل أفضل.
1. العوامل غير القابلة للتعديل (لا يمكن تغييرها)
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد سن اليأس.
- العمر: تزداد مخاطر الإصابة مع التقدم في العمر، حيث تفقد العظام كثافتها بشكل طبيعي.
- العرق: الأشخاص من أصول قوقازية وآسيوية أكثر عرضة.
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من المخاطر.
- حجم الجسم: الأشخاص ذوو البنية الصغيرة والنحيلة لديهم كتلة عظمية أقل بشكل عام.
- التاريخ المرضي للكسور: سبق التعرض لكسر هشاشة (كسر يحدث نتيجة سقوط من مستوى الوقوف أو أقل) يزيد من خطر التعرض لكسور مستقبلية.
2. العوامل القابلة للتعديل (يمكن تغييرها أو إدارتها)
-
النظام الغذائي:
- نقص الكالسيوم: عدم الحصول على كمية كافية من الكالسيوم يضعف قدرة الجسم على بناء العظام.
- نقص فيتامين د: فيتامين د ضروري لامتصاص الكالسيوم، ونقصه يؤدي إلى ضعف العظام.
- قلة النشاط البدني: العظام تحتاج إلى الضغط والتحميل للحفاظ على كثافتها. نمط الحياة الخامل يضعف العظام.
- التدخين: يساهم التدخين في فقدان كثافة العظام ويزيد من خطر الكسور.
- الاستهلاك المفرط للكحول: يمكن أن يعيق الكحول امتصاص الكالسيوم وفيتامين د ويؤثر على الخلايا البانية للعظم.
- بعض الأدوية: الاستخدام طويل الأمد لبعض الأدوية مثل الكورتيكوستيرويدات، مثبطات مضخة البروتون، بعض مضادات التشنج، ومثبطات الأروماتاز لعلاج سرطان الثدي.
-
بعض الحالات الطبية:
- اضطرابات الغدد الصماء: فرط نشاط الغدة الدرقية، فرط نشاط الغدة الجار درقية، متلازمة كوشينغ.
- أمراض الجهاز الهضمي: مثل مرض كرون والتهاب القولون التقرحي، الداء الزلاقي، التي تؤثر على امتصاص العناصر الغذائية.
- أمراض الروماتويد والتهاب المفاصل الروماتويدي.
- أمراض الكلى المزمنة.
- فقدان الشهية العصبي (Anorexia Nervosa).
- عمليات جراحة السمنة التي تؤثر على الامتصاص.
3. الأنواع المختلفة لهشاشة العظام
-
هشاشة العظام الأولية:
هي الأكثر شيوعًا وتحدث بشكل طبيعي نتيجة التقدم في العمر. تنقسم إلى:
- هشاشة ما بعد انقطاع الطمث (Type I): تحدث لدى النساء بعد انقطاع الطمث بسبب انخفاض هرمون الإستروجين.
- هشاشة الشيخوخة (Type II): تحدث في كلا الجنسين بعد سن السبعين، وتكون مرتبطة بنقص الكالسيوم وفيتامين د.
- هشاشة العظام الثانوية: تحدث بسبب ظروف طبية أخرى أو استخدام أدوية معينة، مثلما ذكر في العوامل القابلة للتعديل.
- هشاشة العظام مجهولة السبب: نادرة وتصيب الرجال الأصغر سنًا أو الأطفال، ولا يوجد سبب واضح لها.
- هشاشة العظام الناتجة عن الحمل والرضاعة: حالة نادرة ومؤقتة تصيب بعض النساء الحوامل أو المرضعات.
الأعراض والتشخيص: الكشف المبكر ينقذ العظام
يكمن التحدي الأكبر في هشاشة العظام في طبيعتها الصامتة. ففي معظم الحالات، لا تظهر أعراض واضحة إلا بعد تقدم المرض بشكل كبير، وعندما يكون قد حدث بالفعل كسر.
الأعراض الصامتة والمتأخرة
- غياب الأعراض في المراحل المبكرة: وهو ما يفسر تسميتها "المرض الصامت". لا يشعر المريض بأي ألم أو تغير في العظام.
- آلام الظهر: قد تكون ناجمة عن كسور انضغاطية في الفقرات.
- فقدان الطول تدريجياً: نتيجة لكسور انضغاطية متعددة في فقرات العمود الفقري.
- انحناء الظهر (Kyphosis): أو ما يُعرف بـ "حدبة الأرملة"، وهو تشوه في العمود الفقري العلوي يؤدي إلى انحناء الظهر للأمام.
- الكسور بسهولة: وهي العلامة الأكثر شيوعًا ووضوحًا. تحدث الكسور غالبًا في الورك والعمود الفقري والمعصم حتى من جراء سقوط بسيط أو حركة مفاجئة.
أهمية التشخيص المبكر ودور الأستاذ الدكتور محمد هطيف
نظرًا للطبيعة الصامتة للمرض، فإن التشخيص المبكر أمر بالغ الأهمية لمنع تفاقم الحالة وحدوث كسور مدمرة. يدعو الأستاذ الدكتور محمد هطيف جميع الفئات المعرضة للخطر، خاصة النساء بعد سن اليأس والأشخاص الذين لديهم تاريخ عائلي أو عوامل خطر أخرى، إلى إجراء فحوصات دورية. يشدد الدكتور هطيف على أن الكشف المبكر يتيح فرصة لبدء العلاج في الوقت المناسب، وبالتالي تقليل خطر الكسور وتحسين جودة الحياة.
طرق التشخيص:
يعتمد التشخيص الدقيق لهشاشة العظام على مزيج من التقييم السريري والتاريخ الطبي والفحوصات المتخصصة:
-
فحص قياس كثافة العظام (DXA Scan - Dual-energy X-ray Absorptiometry):
- يُعد هذا الفحص هو المعيار الذهبي لتشخيص هشاشة العظام. يستخدم جرعات منخفضة جدًا من الأشعة السينية لقياس كثافة المعادن في العظام (BMD) في مناطق معينة مثل العمود الفقري والورك.
-
تُستخدم النتائج لتحديد درجة فقدان العظام وتصنيفها إلى:
- عظام طبيعية: T-score من -1.0 وما فوق.
- لين العظام (Osteopenia): T-score بين -1.0 و -2.5 (مرحلة سابقة لهشاشة العظام).
- هشاشة العظام (Osteoporosis): T-score أقل من -2.5.
- الأستاذ الدكتور محمد هطيف يوجه مرضاه لإجراء هذا الفحص بانتظام لمتابعة استجابتهم للعلاج وتقييم خطر الكسور بدقة.
-
الفحوصات المخبرية (Blood Tests):
- فيتامين د والكالسيوم والفوسفور: لقياس مستويات هذه المعادن الحيوية للعظام.
- وظائف الغدة الدرقية والغدة الجار درقية: للكشف عن أي اضطرابات هرمونية قد تساهم في هشاشة العظام.
- وظائف الكلى والكبد: لتقييم الصحة العامة وتأثيرها على استقلاب العظام.
- علامات تحول العظام (Bone Turnover Markers): مثل N-telopeptide (NTX) و C-telopeptide (CTX)، التي تعكس سرعة فقدان العظام أو بنائها.
-
الأشعة السينية (X-rays):
- لا تستطيع الأشعة السينية العادية تشخيص هشاشة العظام في مراحلها المبكرة، لأنها لا تظهر فقدان العظام إلا بعد أن يكون قد حدث بنسبة كبيرة (أكثر من 25-30%).
- ومع ذلك، فهي ضرورية لتحديد وتشخيص الكسور التي قد تكون ناجمة عن هشاشة العظام، خاصة في العمود الفقري.
الأستاذ الدكتور محمد هطيف ، بصفته خبيرًا في جراحة العظام والعمود الفقري، يمتلك القدرة على قراءة وتفسير هذه الفحوصات بدقة متناهية، ودمجها مع التقييم السريري الشامل لوضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار أدق التفاصيل لضمان أفضل النتائج.
الوقاية من هشاشة العظام: بناء عظام قوية مدى الحياة
الوقاية هي خط الدفاع الأول ضد هشاشة العظام. باتباع نمط حياة صحي واتخاذ خطوات استباقية، يمكن تقليل خطر الإصابة بشكل كبير، أو إبطاء تقدم المرض للمصابين.
1. التغذية السليمة: حجر الزاوية في صحة العظام
- الكالسيوم: هو المكون الأساسي للعظام. يحتاج البالغون عادة إلى 1000-1200 ملغ من الكالسيوم يوميًا.
- فيتامين د: ضروري لامتصاص الكالسيوم في الأمعاء. الجرعة اليومية الموصى بها هي 600-800 وحدة دولية، وقد يحتاج كبار السن إلى جرعات أعلى.
- البروتين: يلعب دورًا في بناء كتلة العظام والعضلات المحيطة بها.
جدول 1: مصادر الكالسيوم وفيتامين د في الغذاء
| المصدر الغذائي | كمية الكالسيوم (تقريبية) | كمية فيتامين د (تقريبية) | ملاحظات |
|---|---|---|---|
| منتجات الألبان (كوب) | |||
| الحليب (قليل الدسم) | 300 ملغ | 100-120 وحدة دولية | مدعم بفيتامين د |
| الزبادي | 400 ملغ | 80 وحدة دولية | مدعم بفيتامين د، يحتوي على بكتيريا نافعة |
| الجبن (شريحة/أونصة) | 200 ملغ | غير متوفر | يختلف باختلاف نوع الجبن |
| الخضروات الورقية (كوب مطبوخ) | |||
| السبانخ | 250 ملغ | غير متوفر | يحتوي على أكسالات قد تقلل الامتصاص |
| الكرنب الأخضر (Kale) | 100 ملغ | غير متوفر | امتصاص ممتاز للكالسيوم |
| البروكلي | 60 ملغ | غير متوفر | يحتوي على فيتامين ك الضروري للعظام |
| مصادر أخرى | |||
| سمك السلمون (3 أوقيات) | 200 ملغ | 400-800 وحدة دولية | مصدر ممتاز لفيتامين د والأوميغا 3 |
| سمك التونة (3 أوقيات) | 20 ملغ | 40-60 وحدة دولية | مصدر جيد لفيتامين د |
| عصير البرتقال المدعم | 300 ملغ | 100 وحدة دولية | بديل جيد لمنتجات الألبان |
| حبوب الإفطار المدعمة | تختلف | 40-80 وحدة دولية | تحقق من الملصق الغذائي |
| التوفو (نصف كوب) | 200-400 ملغ | غير متوفر | غني بالكالسيوم، بديل نباتي |
| اللوز (ربع كوب) | 80 ملغ | غير متوفر | غني بالمغنيسيوم أيضًا |
2. النشاط البدني المنتظم
التمارين الرياضية، خاصة تلك التي تحمل الوزن (مثل المشي، الجري، صعود الدرج) وتمارين المقاومة (رفع الأثقال)، تحفز الخلايا البانية للعظم وتزيد من كثافته. يوصي الأستاذ الدكتور محمد هطيف بالقيام بـ 30 دقيقة من التمارين معتدلة الشدة معظم أيام الأسبوع، مع التركيز على تمارين تقوية العضلات لتحسين التوازن وتقليل خطر السقوط.
3. تجنب العوامل الضارة
- الإقلاع عن التدخين: يحسن صحة العظام بشكل ملحوظ.
- الاعتدال في تناول الكحول: الحد من استهلاك الكحول يقلل من تأثيره السلبي على امتصاص الكالسيوم والعظام.
- الحذر من الأدوية: استشارة الطبيب حول الأدوية التي قد تؤثر على كثافة العظام والبحث عن بدائل إذا أمكن.
4. التعرض الكافي لأشعة الشمس
يُعد التعرض لأشعة الشمس المصدر الرئيسي لفيتامين د الطبيعي. يكفي التعرض لمدة 10-15 دقيقة عدة مرات في الأسبوع (مع تجنب أوقات الذروة) لتحفيز إنتاج الجسم لفيتامين د.
5. الاستشارة الدورية مع الخبير
يُشدد الأستاذ الدكتور محمد هطيف على أهمية الزيارات الدورية للطبيب لتقييم عوامل الخطر، وإجراء فحوصات كثافة العظام، ووضع خطة وقائية مخصصة، خاصة للأشخاص الذين تجاوزوا 50 عامًا أو لديهم تاريخ عائلي للمرض.
خيارات العلاج الشاملة: من الأدوية إلى التدخل الجراحي
يهدف علاج هشاشة العظام إلى إبطاء فقدان العظام، وزيادة كثافتها، وتقليل خطر الكسور. يعتمد العلاج على شدة المرض، وعمر المريض، وحالته الصحية العامة. الأستاذ الدكتور محمد هطيف يعتمد نهجًا علاجيًا شاملًا ومخصصًا، يبدأ بالخيارات التحفظية وقد يمتد إلى التدخل الجراحي باستخدام أحدث التقنيات عند الضرورة.
1. العلاج التحفظي (غير الجراحي)
يشكل العلاج التحفظي الخط الأول لإدارة هشاشة العظام ويهدف إلى تقوية العظام والحد من فقدانها.
أ. تعديلات نمط الحياة والمكملات الغذائية
- التغذية السليمة: الاستمرار في نظام غذائي غني بالكالسيوم وفيتامين د والبروتين.
- النشاط البدني: تمارين تحمل الوزن والمقاومة بانتظام لتقوية العظام والعضلات.
- تجنب السقوط: تعديل البيئة المنزلية (إزالة السجاد الزائد، إضاءة جيدة، مساند في الحمامات)، وارتداء أحذية مناسبة، والعناية بالبصر.
- الإقلاع عن التدخين والحد من الكحول.
- المكملات الغذائية: يوصي الدكتور هطيف غالبًا بمكملات الكالسيوم وفيتامين د لضمان الحصول على الجرعات اليومية الموصى بها، خاصة إذا كان النظام الغذائي لا يوفرها.
ب. الأدوية
تتوفر عدة فئات من الأدوية لعلاج هشاشة العظام، وتعمل بآليات مختلفة. يختار الأستاذ الدكتور محمد هطيف الدواء الأنسب بناءً على حالة المريض الفردية.
-
البيسفوسفونات (Bisphosphonates):
- آلية العمل: تعمل على إبطاء عملية امتصاص العظم عن طريق تثبيط الخلايا الكاسرة للعظم.
- الأنواع الشائعة: أليندرونيت (Alendronate)، ريزيدرونيت (Risedronate)، إيباندرونيت (Ibandronate)، حمض الزوليدرونيك (Zoledronic Acid).
- طرق الإعطاء: أقراص فموية يومية، أسبوعية، أو شهرية، أو حقن وريدية سنوية.
- الآثار الجانبية المحتملة: حرقة في المعدة، آلام في العضلات والمفاصل، وفي حالات نادرة جدًا، تنخر عظم الفك أو كسور الفخذ غير النمطية.
-
العلاجات الهرمونية (Hormone Replacement Therapy - HRT):
- آلية العمل: تُستخدم الإستروجين (مع البروجستين للنساء اللاتي لديهن رحم) لتعويض النقص بعد سن اليأس، مما يساعد في الحفاظ على كثافة العظام.
- متى تستخدم: عادة ما تكون للنساء بعد انقطاع الطمث اللاتي يعانين من أعراض سن اليأس الأخرى، وليس فقط لهشاشة العظام.
- المخاطر: قد تزيد من خطر جلطات الدم، السكتة الدماغية، وبعض أنواع السرطان، لذا تُستخدم بحذر وبعد تقييم دقيق للمخاطر والفوائد.
-
مثبطات RANK Ligand (مثل Denosumab):
- آلية العمل: حقنة تحت الجلد كل 6 أشهر، تعمل على تثبيط بروتين RANK Ligand، وهو بروتين أساسي لنمو ونشاط الخلايا الكاسرة للعظم.
- المزايا: فعال جدًا في تقليل خطر الكسور، ويمكن استخدامه للمرضى الذين لا يستطيعون تحمل البيسفوسفونات.
- الآثار الجانبية: قد تشمل آلام الظهر، آلام العضلات، وبعض المخاطر النادرة كتنخر عظم الفك.
-
منشطات تكوين العظام (Anabolic Agents) مثل Teriparatide و Abaloparatide:
- آلية العمل: على عكس الأدوية الأخرى التي تبطئ فقدان العظم، تعمل هذه الأدوية على تحفيز الخلايا البانية للعظم لزيادة تكوين العظم الجديد.
- الاستخدام: تُعطى كحقن يومية تحت الجلد لمدة تصل إلى عامين. تُستخدم عادة للحالات الشديدة أو عندما تفشل العلاجات الأخرى.
- المزايا: زيادة ملحوظة في كثافة العظام.
-
مثبطات Sclerostin (مثل Romosozumab):
- آلية العمل: يعمل بطريقة مزدوجة؛ فهو يزيد من تكوين العظم الجديد ويقلل من امتصاص العظم.
- الاستخدام: يُعطى كحقنة شهرية لمدة 12 شهرًا، ويتبع غالبًا بعلاج مضاد للامتصاص.
- المزايا: فعال جدًا في زيادة كثافة العظام.
جدول 2: مقارنة بين أبرز الأدوية المستخدمة في علاج هشاشة العظام
| فئة الدواء | أمثلة شائعة | آلية العمل | طريقة الإعطاء | أهم المزايا | الآثار الجانبية الشائعة |
|---|---|---|---|---|---|
| البيسفوسفونات | أليندرونيت، ريزيدرونيت، حمض الزوليدرونيك | تثبيط الخلايا الكاسرة للعظم (يقلل تآكل العظم) | فموي (يومي/أسبوعي/شهري)، وريدي (سنوي/كل 3 أشهر) | فعالة، متوفرة على نطاق واسع، تكلفة معقولة | اضطرابات الجهاز الهضمي، ألم عضلي/مفصلي، تنخر الفك (نادر)، كسور الفخذ غير النمطية (نادر) |
| مثبطات RANK Ligand | دينوسوماب (Denosumab) | تثبيط بروتين RANK Ligand (يقلل تآكل العظم) | حقن تحت الجلد (كل 6 أشهر) | فعالة جداً، مناسبة لمرضى القصور الكلوي، لا تتطلب الالتزام اليومي | آلام الظهر/الأطراف، التهابات المسالك البولية، تنخر الفك (نادر) |
| منشطات تكوين العظام | تيريبراتيد (Teriparatide)، أبالوباراتيد (Abaloparatide) | تحفيز الخلايا البانية للعظم (يزيد من بناء العظم) | حقن تحت الجلد (يوميًا لمدة سنتين) | يزيد كثافة العظام بشكل ملحوظ، مفيد للحالات الشديدة | غثيان، دوخة، صداع، آلام في الساق، ارتفاع الكالسيوم (مؤقت) |
| مثبطات Sclerostin | روموسوزوماب (Romosozumab) | يزيد من بناء العظم ويقلل من تآكله | حقن تحت الجلد (شهريًا لمدة سنة) | تأثير مزدوج قوي، زيادة سريعة في كثافة العظام | آلام المفاصل، صداع، ردود فعل في موقع الحقن، قد يزيد خطر النوبات القلبية/السكتة الدماغية (نادر) |
| العلاج بالهرمونات البديلة | إستروجين، بروجستين | تعويض نقص الهرمونات بعد انقطاع الطمث (يحافظ على كثافة العظم) | أقراص فموية، لصقات جلدية | يخفف أعراض سن اليأس، يحافظ على كثافة العظام | زيادة خطر الجلطات، السكتة الدماغية، سرطان الثدي (مع الاستخدام طويل الأمد) |
2. العلاج الجراحي: التدخلات الضرورية للكسور المرتبطة بالهشاشة
على الرغم من أن هشاشة العظام بحد ذاتها لا تتطلب جراحة، إلا أن الكسور الناتجة عنها غالبًا ما تتطلب تدخلًا جراحيًا عاجلًا لاستعادة الوظيفة وتخفيف الألم. الأستاذ الدكتور محمد هطيف ، بصفته جراح عظام وعمود فقري رائد، يتفوق في علاج هذه الكسور باستخدام أحدث التقنيات الجراحية.
أ. متى يكون التدخل الجراحي ضرورياً؟
- كسور الورك: من أخطر الكسور المرتبطة بهشاشة العظام وتتطلب جراحة فورية في معظم الحالات.
- كسور العمود الفقري (الانضغاطية): قد تحتاج إلى تدخل جراحي إذا تسببت في ألم شديد ومزمن لا يستجيب للعلاج التحفظي، أو إذا كانت هناك علامات على عدم استقرار العمود الفقري أو الضغط على الأعصاب.
- الكسور المعقدة الأخرى: مثل كسور المعصم أو عظم العضد التي تتطلب تثبيتًا جراحيًا.
ب. إصلاح كسور الورك (الاستبدال الكلي أو الجزئي للمفصل)
تُعد كسور الورك شائعة بشكل خاص لدى كبار السن المصابين بهشاشة العظام. تتطلب هذه الكسور عادةً جراحة لتمكين المريض من العودة إلى المشي.
*
الاستبدال الجزئي لمفصل الورك (Hemiarthroplasty):
يتم استبدال رأس عظم الفخذ فقط.
*
الاستبدال الكلي لمفصل الورك (Total Hip Arthroplasty):
يتم استبدال رأس عظم الفخذ مع التجويف الحقي في الحوض.
*
خبرة الأستاذ الدكتور محمد هطيف:
يتمتع الدكتور هطيف بخبرة واسعة في جراحات استبدال المفاصل (Arthroplasty)، ويستخدم تقنيات متقدمة لضمان أفضل النتائج للمرضى، مع التركيز على استعادة أقصى قدر من الحركة وتقليل فترة التعافي.
ج. إصلاح كسور العمود الفقري (كسور الانضغاط)
تحدث كسور الانضغاط في الفقرات عندما تنهار إحدى الفقرات أو أكثر، وتسبب آلامًا شديدة وتحدبًا في الظهر. في بعض الحالات، يمكن أن تستفيد هذه الكسور من إجراءات جراحية طفيفة التوغل:
-
حقن الأسمنت العظمي (Vertebroplasty):
- الإجراء: يتم إدخال إبرة رفيعة عبر الجلد إلى الفقرة المكسورة تحت توجيه الأشعة السينية. ثم يتم حقن أسمنت عظمي خاص (PMMA) في الفقرة.
- آلية العمل: يتصلب الأسمنت بسرعة داخل الفقرة، مما يوفر استقرارًا فوريًا للفقرة المصابة ويقلل الألم بشكل كبير.
- المزايا: تخفيف سريع وفعال للألم، إجراء طفيف التوغل، وقت تعافٍ قصير.
- الأستاذ الدكتور محمد هطيف يستخدم هذه التقنية بخبرة عالية لتحقيق أفضل النتائج لمرضاه الذين يعانون من كسور فقرات مؤلمة.
-
تقويم الفقرات (Kyphoplasty):
- الإجراء: مشابه لـ Vertebroplasty، ولكن قبل حقن الأسمنت، يتم إدخال بالون صغير في الفقرة المكسورة ونفخه لرفع الفقرة وإعادة استعادة جزء من ارتفاعها المفقود. بعد إزالة البالون، يتم حقن الأسمنت في الفراغ الذي أنشأه البالون.
- المزايا: بالإضافة إلى تخفيف الألم وتثبيت الفقرة، يساعد Kyphoplasty في استعادة ارتفاع الفقرة وتقليل درجة انحناء الظهر.
- يُعد الأستاذ الدكتور محمد هطيف خبيرًا في تنفيذ هذه الإجراءات الدقيقة، مستخدمًا أحدث تقنيات الجراحة المجهرية لضمان الدقة والأمان.
د. دور الدكتور هطيف في استخدام تقنيات التنظير الجراحي (Arthroscopy 4K)
بالنسبة لبعض الكسور المعقدة أو المشاكل المتعلقة بالمفاصل الناتجة عن هشاشة العظام، يستخدم الأستاذ الدكتور محمد هطيف تقنيات التنظير الجراحي المتقدمة (Arthroscopy 4K). هذه التقنية تسمح للجراح برؤية داخل المفصل بدقة فائقة من خلال شقوق صغيرة جدًا، مما يقلل من الصدمة الجراحية، ويسرع الشفاء، ويقلل من الألم بعد الجراحة. إن استخدامه لهذه التقنيات الحديثة يؤكد التزامه بتقديم الرعاية الأفضل والأكثر تطورًا لمرضاه.
الرعاية بعد الجراحة وإعادة التأهيل: استعادة الحركة والحياة
العلاج لا ينتهي بالتدخل الجراحي أو بدء الأدوية. تلعب مرحلة ما بعد العلاج وإعادة التأهيل دورًا حاسمًا في استعادة القوة، وتحسين الحركة، ومنع الكسور المستقبلية. يشدد الأستاذ الدكتور محمد هطيف على أهمية برنامج إعادة التأهيل المتكامل.
1. برامج العلاج الطبيعي والتأهيل
بعد الجراحة، أو حتى في حالات هشاشة العظام غير المعقدة، يُعد العلاج الطبيعي ضروريًا. يركز برنامج العلاج الطبيعي على:
*
تقوية العضلات:
بناء عضلات قوية حول العظام المصابة يدعم الهيكل العظمي ويقلل الضغط على العظام الضعيفة.
*
تحسين التوازن والتنسيق:
لمنع السقوط، وهو السبب الرئيسي لكسور الهشاشة.
*
زيادة المرونة:
للحفاظ على نطاق حركة المفاصل.
*
تخفيف الألم:
باستخدام تقنيات مثل العلاج بالحرارة أو البرودة، والتدليك، والتمارين اللطيفة.
2. تمارين تقوية العضلات والتوازن
- تمارين تحمل الوزن: المشي، الرقص، صعود الدرج.
- تمارين المقاومة: استخدام الأوزان الخفيفة، أشرطة المقاومة، أو وزن الجسم.
- تمارين التوازن: تاي تشي، اليوجا، أو تمارين الوقوف على ساق واحدة.
- الأستاذ الدكتور محمد هطيف يزود مرضاه بتوصيات مفصلة حول التمارين الآمنة والفعالة التي تناسب حالتهم الفردية.
3. تعديلات المنزل لمنع السقوط
منع السقوط أمر حيوي لمرضى هشاشة العظام. يمكن أن تشمل التعديلات المنزلية:
* إزالة السجاد أو الحواجز التي قد تسبب التعثر.
* توفير إضاءة جيدة في جميع أنحاء المنزل.
* تركيب مقابض مساعدة في الحمامات وبالقرب من الدرج.
* الحفاظ على الممرات خالية من الفوضى.
* ارتداء أحذية مريحة وداعمة وغير قابلة للانزلاق.
4. الدعم النفسي والاجتماعي
قد يؤثر الألم المزمن والخوف من الكسور وفقدان الاستقلالية على الحالة النفسية للمريض.
* التحدث مع الأصدقاء والعائلة.
* الانضمام إلى مجموعات دعم المرضى.
* طلب المساعدة من أخصائي نفسي إذا لزم الأمر.
* يعي
الأستاذ الدكتور محمد هطيف
هذا الجانب ويوفر الدعم الشامل لمرضاه، مشجعاً إياهم على عدم الاستسلام واستعادة حياتهم.
5. متابعة الأستاذ الدكتور محمد هطيف بعد الجراحة
المتابعة الدورية مع الدكتور هطيف ضرورية لتقييم تقدم الشفاء، وضبط خطة العلاج، والتأكد من عدم وجود مضاعفات. يتابع الدكتور هطيف مستويات كثافة العظام، وفعالية الأدوية، وحالة المريض العامة لضمان استمرارية التحسن.
قصص نجاح مرضى الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف ، تتجسد قصص النجاح يوميًا، لتؤكد على الكفاءة العالية والنهج الإنساني في التعامل مع مرضى هشاشة العظام. إليكم قصتان ملهمتان:
قصة السيدة فاطمة: استعادة الحياة بعد كسر الورك
السيدة فاطمة، 72 عامًا، وصلت إلى عيادة الأستاذ الدكتور محمد هطيف بعد تعرضها لكسر في الورك إثر سقوط بسيط في منزلها. كانت السيدة فاطمة تعاني من هشاشة عظام متقدمة لم يتم تشخيصها مبكرًا. الألم كان مبرحًا، وكانت تخشى أن تفقد قدرتها على المشي والاستقلالية التي طالما اعتزت بها.
قام الأستاذ الدكتور محمد هطيف بتقييم شامل لحالة السيدة فاطمة، وشرح لها بعناية خطة العلاج التي تضمنت جراحة استبدال جزئي لمفصل الورك. بفضل خبرته الواسعة في جراحات المفاصل (Arthroplasty) وباستخدام تقنيات جراحية دقيقة، أجرى الدكتور هطيف الجراحة بنجاح باهر. بعد الجراحة، بدأت السيدة فاطمة برنامجًا مكثفًا لإعادة التأهيل تحت إشراف فريق الدكتور هطيف.
في البداية، كانت خطواتها مترددة، لكن بفضل الدعم والتشجيع المستمرين من الدكتور هطيف وفريقه، وبإرادتها القوية، استعادت فاطمة قدرتها على المشي تدريجياً. اليوم، وبعد أشهر قليلة، تستطيع السيدة فاطمة المشي لمسافات قصيرة دون مساعدة، وتعود لممارسة أنشطتها اليومية بهدوء وثقة. تقول السيدة فاطمة: "لقد أعاد لي الدكتور محمد هطيف حياتي. لم أكن أتصور أنني سأتمكن من المشي مرة أخرى بهذه السهولة. إنه جراح موهوب حقًا ولديه قلب كبير."
قصة الأستاذ أحمد: التخلص من آلام الظهر المزمنة
الأستاذ أحمد، 65 عامًا، كان يعاني لسنوات من آلام ظهر مزمنة وموهنة، ظنًا منه أنها مجرد علامات للشيخوخة. تفاقم الألم لدرجة أنه بدأ يفقد بعضًا من طوله ويلاحظ انحناءً في ظهره. بعد زيارته لعدة أطباء دون تشخيص واضح، قرر استشارة الأستاذ الدكتور محمد هطيف .
بعد إجراء فحوصات دقيقة، بما في ذلك فحص DXA والأشعة السينية للعمود الفقري، شخص الدكتور هطيف حالة الأستاذ أحمد بكسور انضغاطية متعددة في الفقرات نتيجة لهشاشة العظام الشديدة. شرح له الدكتور هطيف خيارات العلاج المتاحة، وناقش معه تفاصيل إجراء تقويم الفقرات (Kyphoplasty) كحل لتخفيف الألم وتثبيت الفقرات.
أجرى الأستاذ الدكتور محمد هطيف إجراء Kyphoplasty باستخدام تقنياته المجهرية المتقدمة. كانت العملية سريعة وطفيفة التوغل. شعر الأستاذ أحمد بتحسن فوري في الألم بعد الإجراء. تمكن من العودة إلى منزله في نفس اليوم، وبدأ برنامجًا مخصصًا للعلاج الطبيعي.
اليوم، الأستاذ أحمد خالٍ من الألم تقريبًا، وقد استعاد جزءًا من طوله المفقود. إنه ممتن للغاية لمهارة الدكتور هطيف وأمانته الطبية. يقول الأستاذ أحمد: "لقد كان الدكتور هطيف المنقذ لي. بفضله، استعدت قدرتي على الحركة والنوم دون ألم، وأنا أواصل حياتي بشكل طبيعي. أنصح الجميع بالبحث عن الخبير الحقيقي مثله."
هذه القصص ليست سوى أمثلة قليلة على الشفاء والتحسن الذي يشهده المرضى تحت رعاية الأستاذ الدكتور محمد هطيف ، الذي يجمع بين العلم والتكنولوجيا المتقدمة واللمسة الإنسانية لتقديم أفضل رعاية ممكنة لمرضاه في صنعاء واليمن بأكمله.
نصائح عامة للتعايش مع هشاشة العظام وتقليل المخاطر
إن التعايش مع هشاشة العظام يتطلب التزامًا مستمرًا بالخطة العلاجية والوقائية. إليك بعض النصائح العامة لمساعدتك على إدارة حالتك وتقليل المخاطر:
- المتابعة الدورية مع الأستاذ الدكتور محمد هطيف: لا تتجاهل مواعيد المتابعة. التقييم المنتظم لكثافة العظام، ومراجعة الأدوية، ومناقشة أي أعراض جديدة أمر حيوي لضبط خطة العلاج.
- الالتزام الصارم بالخطة العلاجية: تناول الأدوية الموصوفة حسب تعليمات الدكتور هطيف، ولا توقفها أو تعدل جرعاتها دون استشارته. الأدوية تحتاج وقتًا لتعمل بفعالية، والالتزام المستمر هو مفتاح النجاح.
-
الحفاظ على نمط حياة صحي:
- التغذية المتوازنة: استمر في تناول الأطعمة الغنية بالكالسيوم وفيتامين د.
- النشاط البدني المنتظم: استمر في ممارسة التمارين الموصى بها لتقوية العظام والعضلات والتوازن.
- تجنب التدخين والكحول: للحفاظ على صحة عظامك بشكل عام.
- منع السقوط: اجعل منزلك آمنًا، وارتدِ أحذية مناسبة، وكن حذرًا في الأماكن العامة. إذا كنت تشعر بالدوار أو عدم التوازن، تحدث مع طبيبك.
- تثقيف نفسك وعائلتك: فهم هشاشة العظام وعوامل الخطر المرتبطة بها يمكن أن يمكّنك من اتخاذ قرارات أفضل بشأن صحتك ويساعد عائلتك على دعمك.
- التواصل المستمر مع فريق الرعاية الصحية: لا تتردد في طرح الأسئلة أو الإبلاغ عن أي أعراض جديدة أو آثار جانبية للأدوية. الشفافية مع طبيبك أمر بالغ الأهمية.
- الحصول على قسط كافٍ من النوم: النوم الجيد يدعم الصحة العامة للجسم، بما في ذلك صحة العظام.
- إدارة الإجهاد: الإجهاد المزمن يمكن أن يؤثر سلبًا على صحتك. ابحث عن طرق للاسترخاء وإدارة التوتر.
باتباع هذه النصائح، وبالاستفادة من خبرة وتوجيهات الأستاذ الدكتور محمد هطيف ، يمكنك التعايش بفعالية مع هشاشة العظام، وتقليل مخاطر المضاعفات، والاستمتاع بحياة صحية ونشطة.
الأسئلة الشائعة (FAQ) حول هشاشة العظام
فيما يلي إجابات عن بعض الأسئلة الأكثر شيوعًا حول هشاشة العظام، والتي غالبًا ما يطرحها المرضى على الأستاذ الدكتور محمد هطيف :
1. هل هشاشة العظام قابلة للشفاء التام؟
للأسف، لا يوجد علاج شافٍ تمامًا لهشاشة العظام حاليًا. ومع ذلك، يمكن للعلاجات المتاحة أن تبطئ بشكل كبير من تقدم المرض، وتزيد من كثافة العظام، وتقلل بشكل كبير من خطر الكسور. الهدف من العلاج هو إدارة الحالة والتحكم فيها لتمكين المريض من عيش حياة طبيعية ونشطة. يوضح الأستاذ الدكتور محمد هطيف لمرضاه أن الالتزام بالخطة العلاجية ضروري لتحقيق أفضل النتائج الممكنة.
2. ما الفرق بين هشاشة العظام ولين العظام (Osteopenia)؟
لين العظام (Osteopenia) هي مرحلة سابقة لهشاشة العظام، حيث تكون كثافة العظام أقل من المعدل الطبيعي، ولكنها ليست منخفضة بما يكفي لتصنيفها على أنها هشاشة عظام. تعني لين العظام أنك معرض لخطر أعلى للإصابة بهشاشة العظام. بينما هشاشة العظام (Osteoporosis) هي حالة يكون فيها فقدان كثافة العظام شديدًا لدرجة أن العظام تصبح هشة وعرضة للكسور بسهولة. ينصح الدكتور محمد هطيف بالكشف المبكر عن لين العظام لاتخاذ خطوات وقائية ومنع تطورها إلى هشاشة كاملة.
3. هل يمكن أن يصاب الأطفال بهشاشة العظام؟
نعم، على الرغم من أنها نادرة، يمكن أن يصاب الأطفال بهشاشة العظام. غالبًا ما تكون هذه الحالات ثانوية، أي ناجمة عن حالات طبية أخرى مثل الأمراض المزمنة (مثل التليف الكيسي أو التهاب المفاصل الروماتويدي عند الأطفال)، أو استخدام بعض الأدوية (مثل الكورتيكوستيرويدات)، أو نقص التغذية الشديد. يمكن أن تكون هناك أيضًا حالات وراثية نادرة. يتطلب تشخيص وعلاج هشاشة العظام لدى الأطفال نهجًا متخصصًا.
4. ما هي أفضل التمارين الرياضية لمرضى هشاشة العظام؟
أفضل التمارين هي تلك التي تحمل الوزن وتوفر مقاومة للعظام، مثل المشي السريع، الرقص، صعود الدرج، ورفع الأثقال الخفيفة (بعد استشارة الطبيب). تمارين التوازن مثل التاي تشي واليوجا مهمة أيضًا لتقليل خطر السقوط. يجب تجنب التمارين التي تتضمن التواءات حادة أو حركات عالية التأثير التي قد تزيد من خطر الكسور. يوجه الأستاذ الدكتور محمد هطيف مرضاه نحو برامج تمارين آمنة وفعالة تناسب حالتهم الفردية.
5. ما هي الأطعمة التي يجب تجنبها عند الإصابة بهشاشة العظام؟
يجب تجنب أو الحد من الأطعمة التي قد تضر بصحة العظام أو تعيق امتصاص الكالسيوم، مثل:
*
الصوديوم الزائد:
الأطعمة المصنعة والمالحة يمكن أن تزيد من إفراز الكالسيوم.
*
الكافيين الزائد:
الإفراط في تناول القهوة والمشروبات الغازية قد يؤثر على امتصاص الكالسيوم.
*
الكحول:
الاستهلاك المفرط يعيق امتصاص الكالسيوم وفيتامين د.
*
السكريات المضافة:
قد تؤثر على كثافة العظام بشكل غير مباشر من خلال التأثير على الصحة العامة.
* ينصح
الدكتور هطيف
دائمًا باتباع نظام غذائي متوازن وغني بالمواد المغذية.
6. كم مرة يجب إجراء فحص كثافة العظام (DXA)؟
تعتمد وتيرة فحص DXA على عوامل مثل العمر، وجودة كثافة العظام الأولية، والأدوية التي تتناولها. بشكل عام، ينصح بإعادة الفحص كل 1-2 سنة للمرضى الذين يتلقون العلاج أو الذين يعانون من لين العظام لمتابعة التغيرات. قد يوصي الأستاذ الدكتور محمد هطيف بجدول زمني محدد بناءً على حالة كل مريض.
7. ما هي علامات التحذير التي تستدعي زيارة الطبيب فوراً؟
يجب زيارة
الأستاذ الدكتور محمد هطيف
فورًا إذا لاحظت أيًا من العلامات التالية:
* ألم مفاجئ وشديد في الظهر لا يزول.
* فقدان ملحوظ في الطول.
* انحناء جديد أو تفاقم في انحناء الظهر (الحدبة).
* حدوث كسر بعد سقوط بسيط أو إصابة طفيفة جدًا.
* صعوبة في التنفس أو الهضم بسبب تغير شكل العمود الفقري.
8. هل يمكن أن تؤثر هشاشة العظام على أسناني؟
نعم، يمكن أن تؤثر هشاشة العظام على صحة الفم. يمكن أن يؤدي فقدان العظام في الفكين إلى فقدان الأسنان وتراجع اللثة ومشاكل في الأسنان الاصطناعية (أطقم الأسنان). كما أن بعض أدوية هشاشة العظام، مثل البيسفوسفونات، قد تزيد بشكل نادر جدًا من خطر تنخر عظم الفك، خاصة بعد إجراءات الأسنان الغازية. من المهم إبلاغ طبيب الأسنان عن إصابتك بهشاشة العظام وأي أدوية تتناولها.
9. كيف يساهم الأستاذ الدكتور محمد هطيف في علاج الحالات المتقدمة؟
في الحالات المتقدمة من هشاشة العظام، حيث تكون الكسور قد حدثت بالفعل أو هناك خطر كبير لحدوثها، يبرز دور
الأستاذ الدكتور محمد هطيف
كخبير. لا يقتصر دوره على وصف الأدوية فحسب، بل يمتد إلى استخدام خبرته الجراحية المتميزة في:
*
إصلاح الكسور المعقدة:
خاصة كسور الورك والعمود الفقري، باستخدام تقنيات الجراحة المجهرية (Microsurgery) واستبدال المفاصل (Arthroplasty).
*
التقنيات الحديثة:
مثل حقن الأسمنت العظمي (Vertebroplasty) وتقويم الفقرات (Kyphoplasty) لتثبيت الفقرات وتخفيف الألم.
*
التنظير الجراحي (Arthroscopy 4K):
لبعض التدخلات الدقيقة التي تتطلب رؤية فائقة وصدمة جراحية أقل.
بفضل خبرته التي تزيد عن 20 عامًا والتزامه بالأمانة الطبية الصارمة، يقدم الدكتور هطيف حلولاً جراحية دقيقة وفعالة حتى في أصعب الحالات.
10. ما هو دور الطب البديل في علاج هشاشة العظام؟
بينما لا يوجد دليل علمي كافٍ يدعم علاج هشاشة العظام بشكل مباشر بالطب البديل، قد تلعب بعض الممارسات التكميلية دورًا داعمًا في تخفيف الأعراض أو تحسين جودة الحياة، مثل:
*
الوخز بالإبر:
قد يساعد في تخفيف الألم المزمن.
*
مكملات عشبية معينة:
بعض الأعشاب قد تحتوي على معادن أو مركبات داعمة للعظام، ولكن يجب الحذر واستشارة الطبيب قبل تناولها لتجنب التفاعلات الدوائية.
*
العلاج بالتدليك:
قد يساعد في تخفيف توتر العضلات المصاحب للألم.
مع ذلك، يشدد
الأستاذ الدكتور محمد هطيف
على أن الطب البديل لا يمكن أن يحل محل العلاجات الطبية والعلمية المثبتة، وأن أي استخدام له يجب أن يكون تحت إشراف طبي وبعد مناقشة مستفيضة مع الطبيب المعالج لضمان سلامة وفعالية الخطة العلاجية الشاملة.
خاتمة: نحو مستقبل خالٍ من آلام هشاشة العظام في اليمن
تُعد هشاشة العظام تحديًا صحيًا جادًا، لكنها ليست نهاية المطاف. بالوعي المبكر، والتشخيص الدقيق، والالتزام بخطة علاجية شاملة، يمكن للمرضى التحكم في هذا المرض والعيش بجودة حياة ممتازة. من الوقاية بالتغذية والرياضة، إلى التدخلات الدوائية المتقدمة، وصولًا إلى الحلول الجراحية الدقيقة للكسور، تتعدد مسارات الرعاية المتاحة.
في صنعاء، اليمن، يقف الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والعمود الفقري والمفاصل، كمنارة للأمل والتميز. بفضل خبرته التي تتجاوز العقدين، وتوظيفه لأحدث التقنيات العالمية مثل الجراحة المجهرية ومناظير المفاصل بتقنية 4K وجراحات استبدال المفاصل، يقدم الدكتور هطيف رعاية لا مثيل لها. إن أمانته الطبية الصارمة، وحرصه على تطبيق أعلى معايير الجودة، تجعله الخيار الأول لمن يبحث عن حلول فعالة وموثوقة لمشاكل العظام، خاصة هشاشة العظام ومضاعفاتها.
لا تدع "المرض الصامت" يسرق منك صحة عظامك. اتخذ الخطوة الأولى اليوم نحو مستقبل أفضل. استشر الأستاذ الدكتور محمد هطيف لتقييم حالتك ووضع خطة علاجية مخصصة تضمن لك العيش بأقصى درجات الصحة والحركة. صحة عظامك هي مفتاح حريتك واستقلاليتك، والدكتور هطيف هنا ليساعدك على حمايتها.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.